גידולים שפירים של איברי גינקולוגיה נקבה. Subserosania Mioma - צומת מתחת לקרום סרוס של הרחם משטח החיצוני שלה. שיבוש הפונקציה של איברים סמוכים, למשל, שלפוחית \u200b\u200bהשתן
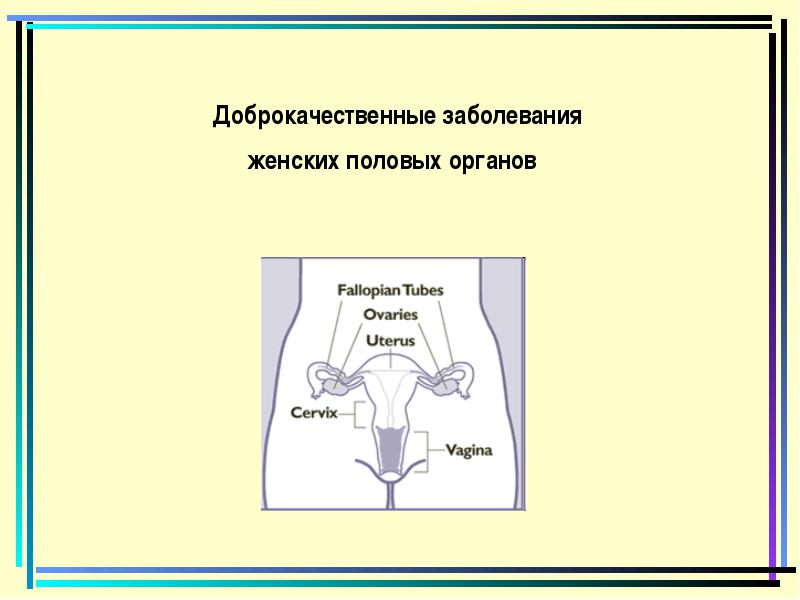
מחלות שפירות של איברי המין הנשיים
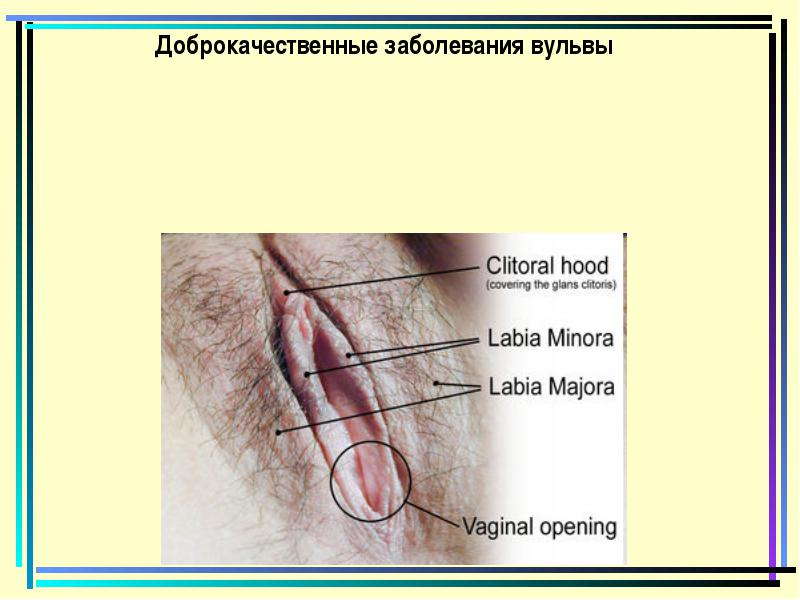
מחלות שפירות הפות
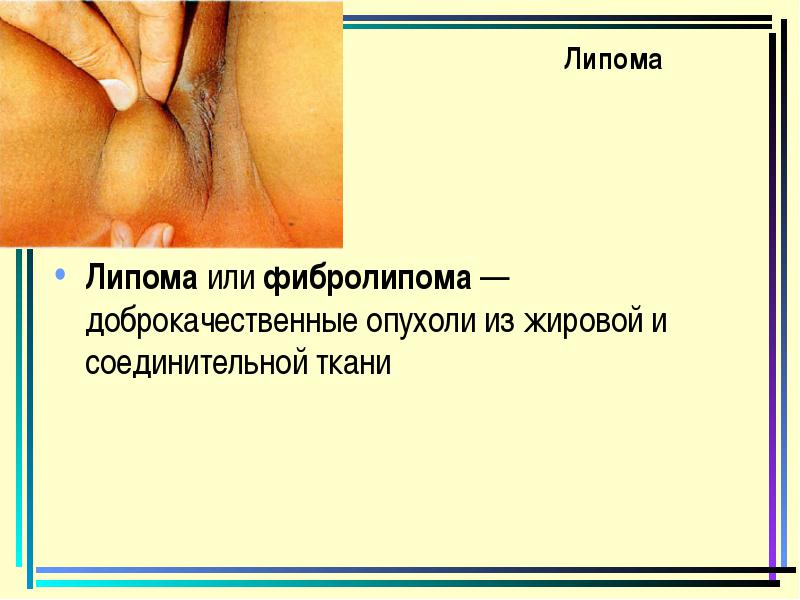
ליפומה
ליפומה אוֹ פיברוליפומה - גידולים שפירים של רקמת שומן וחיבור.
Gigerdenoma
הידרנומה - גידול שפיר. מתפתח בלוטות זיעה; זה נדיר. יחיד או מרובים גושים ממוקמים מתחת לעור או עבה של שפתיים סקס גדול. ישנם מקרים של צמיחה ממאירה במידון.
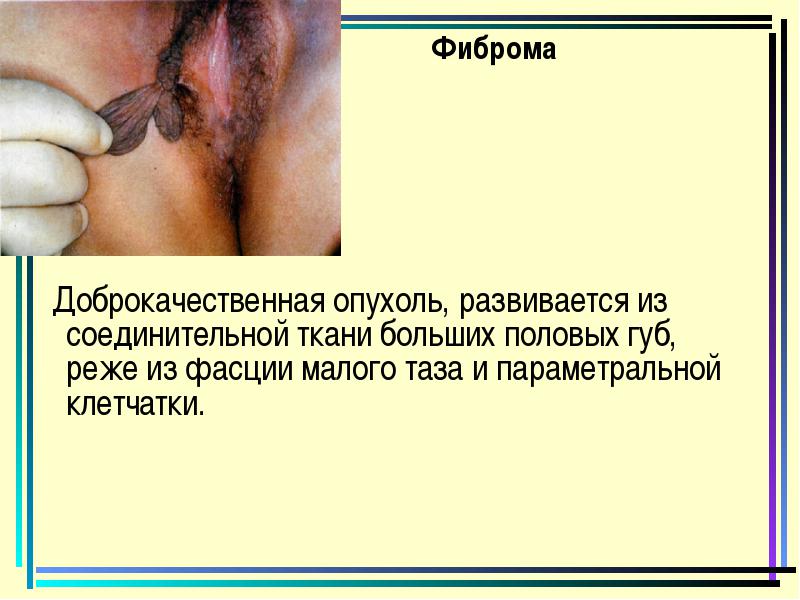
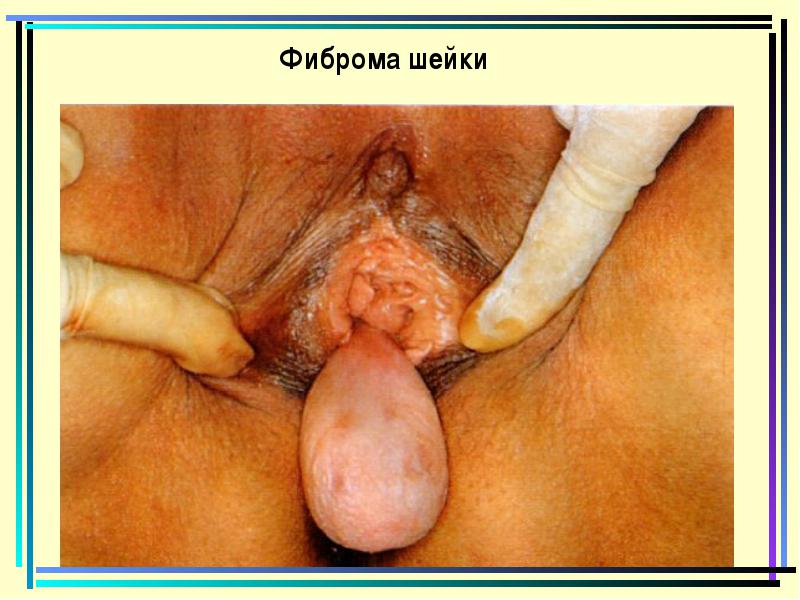
פיברומה
גידול שפיר, מתפתח מן רקמת החיבור של שפתיים נבט גדולה, לעתים קרובות פחות מן fascia של אגן קטן וסיבי פרמטר.
קרנקול שפכה
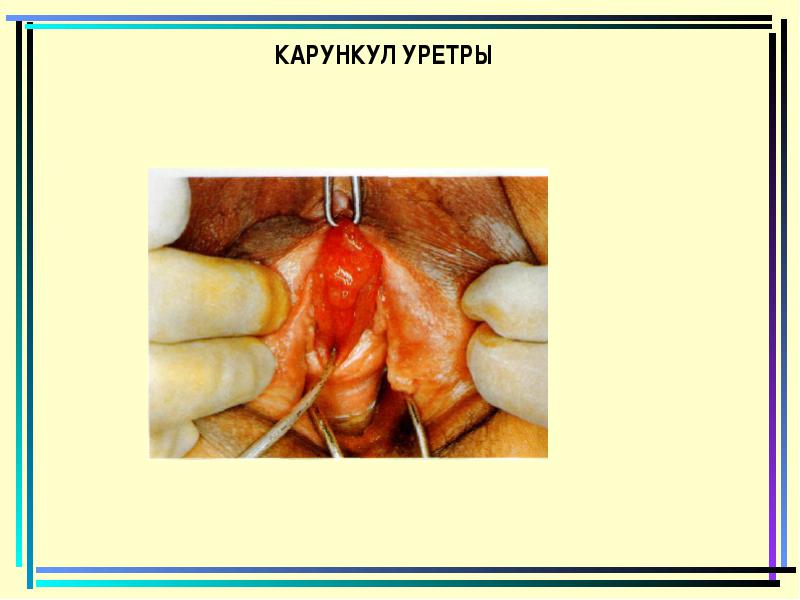
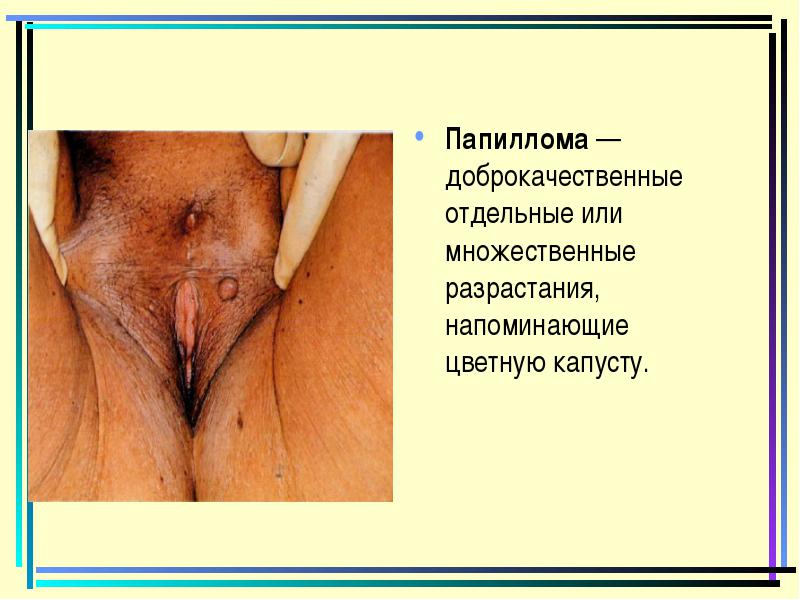
פפילומה - אדם שפיר או נבטים מרובים הדומים כרובית.
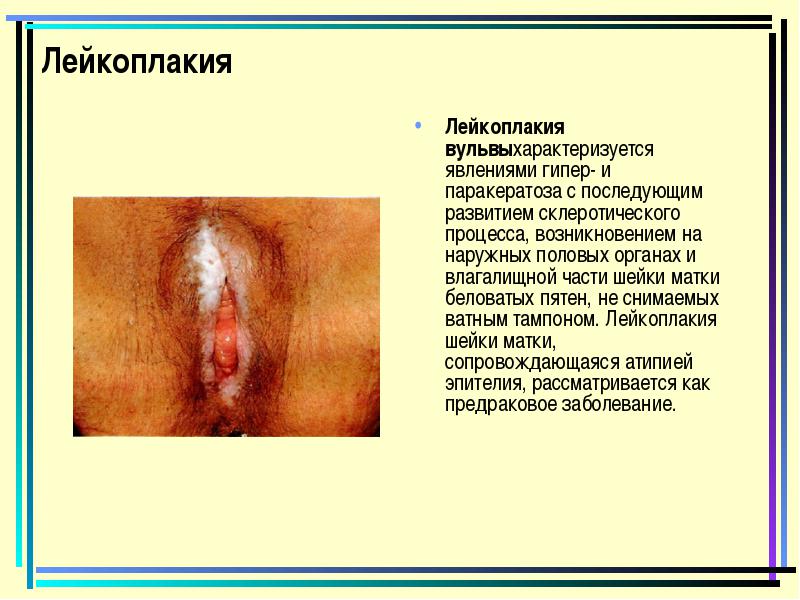
Leukoplakia
Leukoplakia Vulva.הוא מאופיין בתופעות Hyper-and paracratose, ואחריו התפתחות התהליך הסקלרוטי, התרחשותם של כתמי חלבון על איברי המין החיצוניים ואת החלק הנרתיק של צוואר הרחם של כתמי חלבון שאינם מוסרים עם צמר גפן. את Leukoplakia של צוואר הרחם, מלווה אפיתל אפייפאיה, נחשב כמחלה פרוזתית.
יַחַס: עם Leukoplakia, הפות מומלץ דיאטה (ירקות מזון, הגבלת מלח ומנות חדות), הידרותרפיה (מושבים חמים), תרופות הרגעה, משחות המכילות תרופות אסטרוגניות. ההשפעה של קרינת לייזר CO2 משמשת בהצלחה.

אבחון וטיפול
ההכרה בגידולים שפירים של הפות אינה מייצגת קשיים. צמתים הגידול ממוקמים על "בסיס" רחב או על הרגל, יכולים להגיע לגדלים ניכרים והם זמינים לבדיקה ישירה, במקרה של הפרה של זרימת הדם, נפיחות, דימום, נמק מתפתחים, הצטרף זיהום משני. טיפול כירורגי - הסרת הגידול.

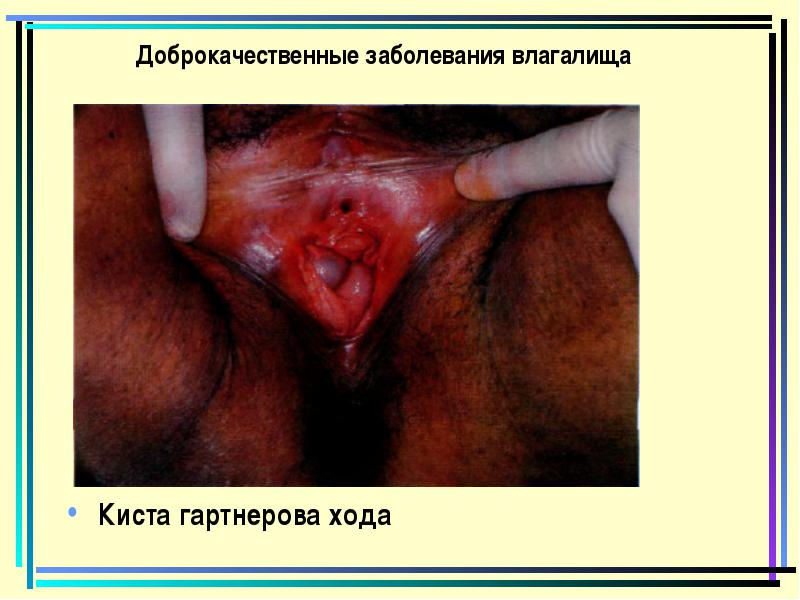
מחלות נרתיקיות שפירות
קיסטה גרטנרובה סטוק
ציסטות הנרתיק
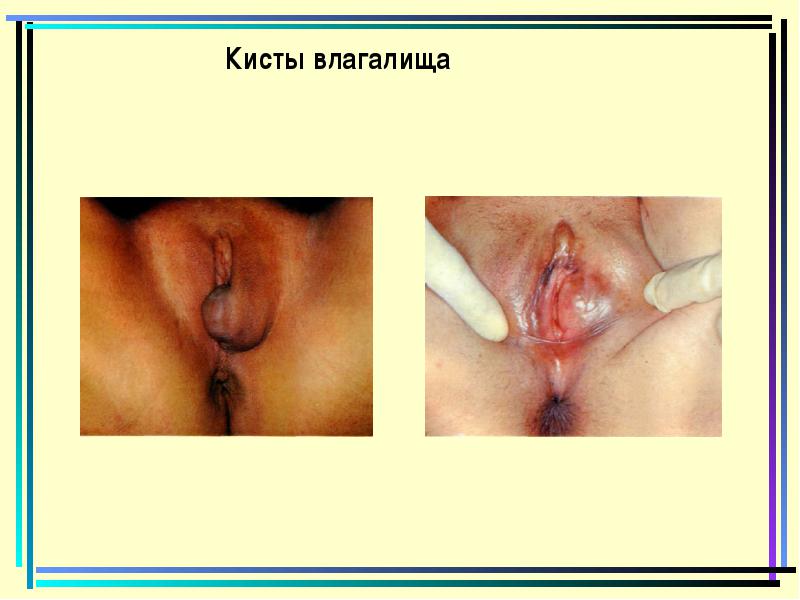
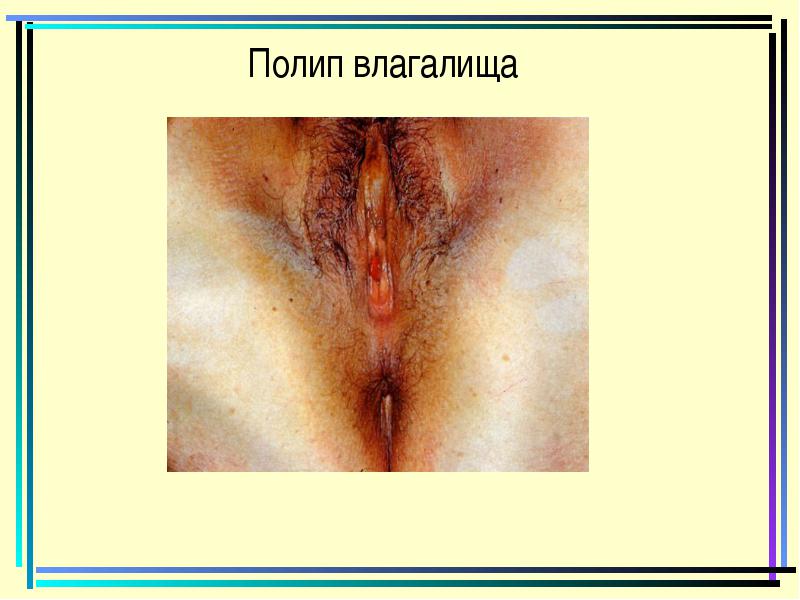
פוליפ הנרתיק
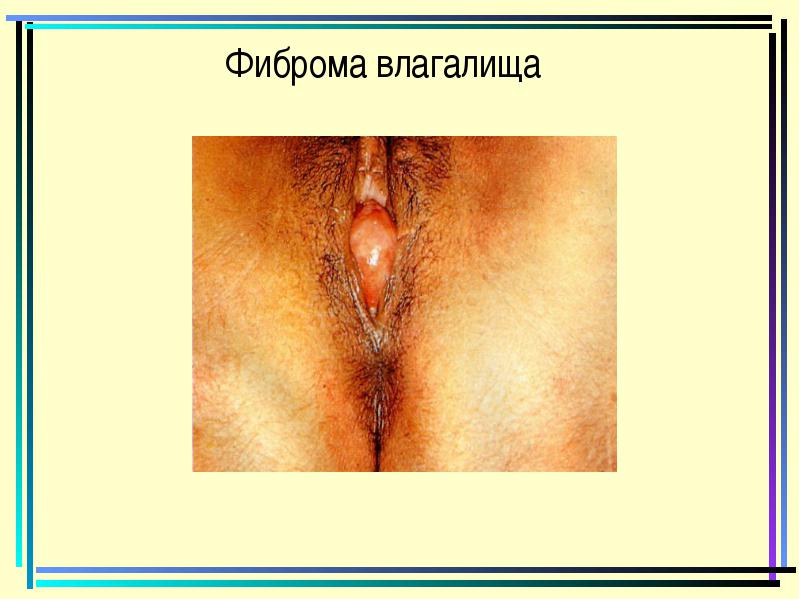
סיבים הנרתיק
Hemangioma - גידול נדיר מאוד וסקולרי בעל צבע כחול ועקביות רכה; ההקשר דומה לגוף מעוות.
טיפול כירורגי - הסרת הגידול.
התחזית היא חיובית.
פיברומיקה, סיבי, מיומה, ליפום נרתיקי. נמצאים לעתים נדירות. גידולים שפירים יש להם צורה של צומת אחת על בסיס רחב, לעתים קרובות נובעת מהקיר הקדמי של הנרתיק. גודל הגידול עשוי להיות שונה, העקביות היא בדרך כלל צפופה. בשינויים דיסטרופיים, המרכך הגידול עלול להתרחש. מרפאה. גידולים מתפתחים בין הגילאים 20 ו -50. להמשיך אסימפטומטי, רק עם גדלים משמעותיים יש תחושה גופים זרים, יחסי המין הוא פגוע, השתנה ו dececation מופרעים. ניתן להתרחש צמיחה ממאירה בגידולים, הולם והתפוררות.

מחלות צוואריות שפירות
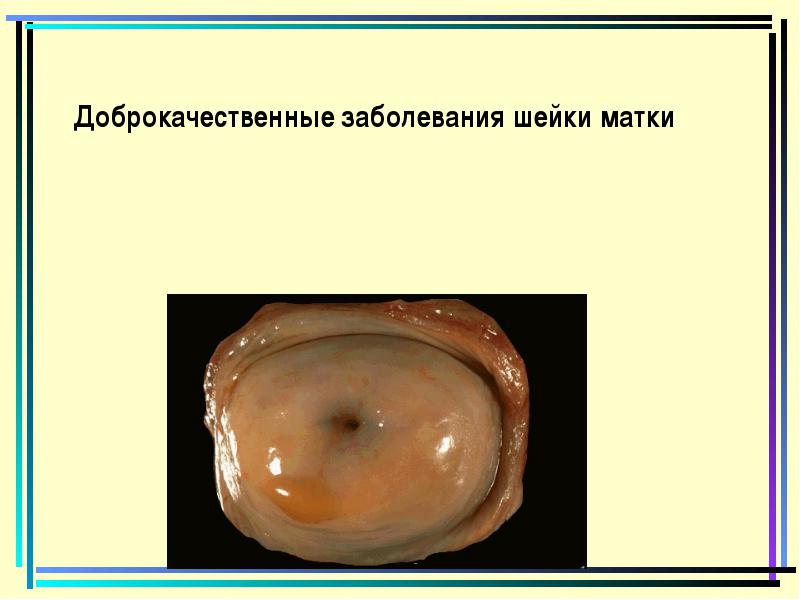
שְׁחִיקָה
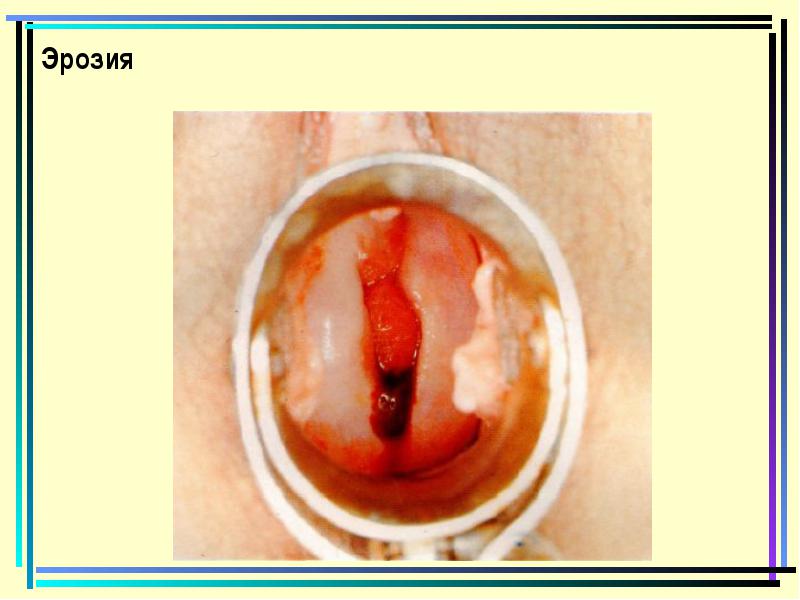
סחף אמיתי צוואר הרחם מתעורר בשל הפגם של בד כיסוי, שבו תאי אפיתל נדחים. נראה כמו נקודה אדומה בהירה שמופיעה על צוואר הרחם ורוד בהיר. הוא ניזוק על ידי כלי הדם, אישה יכולה להתלונן אפילו על דימום לאחר יחסי מין. השחיקה מצטרפת לדלקת, המלווים אותה.

אבחון
oncocitological מחקר C על פני התעלה צוואר הרחם צוואר הרחם לקחת את הגזע כדי לקבוע את הרכב איכות של תאים ניתוח של 10 זיהומים איברי המין שיטת אבחון DNA - Gandida Albicans, Mycoplasma, Ureaplasm, Chlamydia, וירוס של הרפס פשוט, cytomegalovirus, bows , Gardnerell, Trichomonada, Gonokokk Smar על Flora; ביופסיה צוואר הרחם (מתבצעת במידת הצורך לאחר מחקר אונקיטולוגי). בעזרת מחקר היסטולוגי לאשר את האיכות הטובה של שחיקה;

טיפול בשחיקה
הטיפול בשחיקה אמיתית מתבצע באופן מקיף, תוך התחשבות בסיבת ההתרחשות. אנטיביוטיקה הם prescribed, פיזיותרפיה - אולטראסאונד תדירות נמוכה, Helenon לייזר.
בהיעדר ההשפעה, חלקים שונו פתולוגית של הרקמה מוסרים, אשר בשימוש בשיטות הבאות:
- קרישה כימית- עיבוד צוואר הרחם עם הכנות מיוחדות (למשל. Salovegin) מי לפתות את אפיתל גלילי לא נכון. במקביל, אפיתל שטוח לא סובל במהירות סוגר את הסחורה של שחיקה. זהו הטיפול העדין ביותר; - cryodestructurectuction - קטע של סחף קפוא על ידי חנקן נוזלי; - לליגוב- קטע של שחיקה נחשף לכוון את קרן המשחק; - diathermocroulation.- ניקוי עם הלם חשמלי. שיטה זו עדיין מוחלת, אבל עדיף להימנע ממנו. בשל הנגע העמוק של רקמות של צוואר הרחם ואת דפורמציה בעתיד, בעיות עם הריון פריצה אפשריים.

סוורופיון
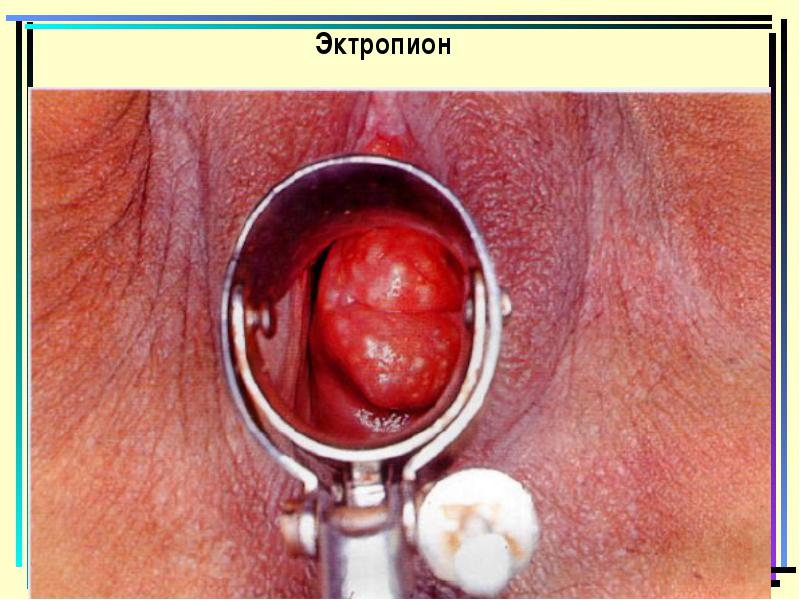
טיפול - DiAthermoconization, Emmeta מבצע
Extropyon של צוואר הרחם צוואר הרחם הוא הדחף של רירית של צוואר הרחם צוואר הרחם (כל עוד הפציעה הגנרית) - צוואר הרחם, במיוחד בילטראלית, נוצר במהלך הלידה הספונטנית (פרי גדול, פרסומות להרחבה של העובר, את הנוקשות של הרקמות צוואר הרחם, וכו '), לעתים קרובות יותר לאחר הפעולות המהירות (מיצוי העובר, הנחת מרכבי מלקציית). לעתים קרובות ecredopion מתרחשת לאחר הטלתו הלא נכונה של תפרים על רקמות צוואר הרחם פגום.

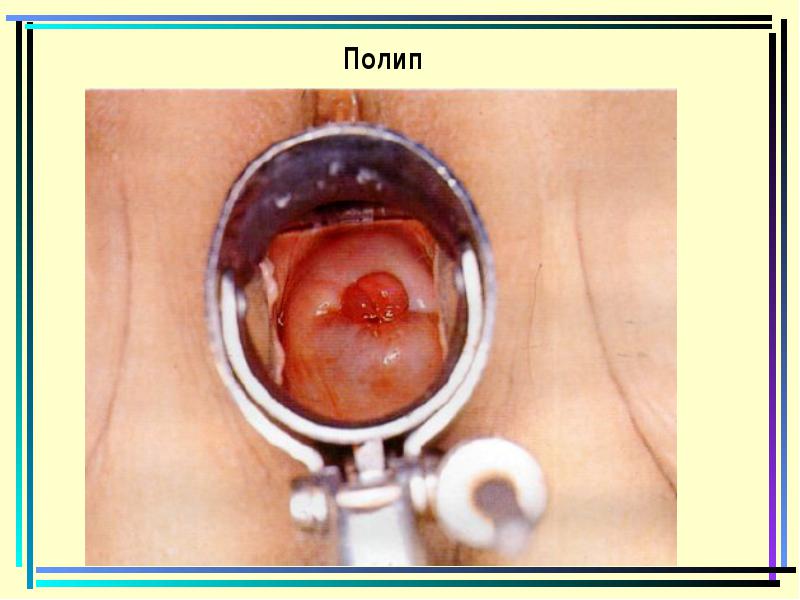
פּוֹלִיפּ
סיבים שיקה
מחלות שפירות של הרחם
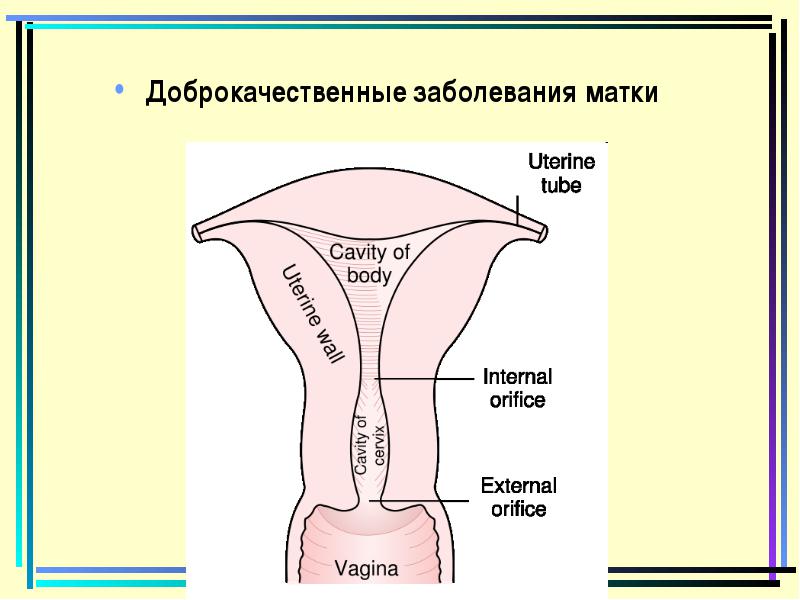
Mioma (Fibromyoma, Leiomioma) - זהו גידול תלוי הורמונלי שפיר, המתפתח משרירים ורקמת חיבור של הרחם.

מִיוּן
Mioma subserosanic - צומת מתחת לקרום סרוס של הרחם משטח החיצוני שלה;
Miomaural intramural - צומת בעובי של שרירי הרחם;
הצבעה מיומה - צומת מתחת לקרום הריר של הרחם (קרוב יותר לחלל הפנימי);
Mioma intralyigative - הקשר ממוקם בחבורה של הרחם

פתוגנזה
הוא האמין כי הגידול מתעורר כתוצאה של גירוי מוגזם של רקמות הרחם לצמיחה. גירוי זה מתבצע הורמונים שנקרא אסטרוגן. אלה הורמונים המיוצר בנורמלי השחלות בשלב הראשון של המחזור הווסת. עם זאת, הנכס שלהם לגרום לצמיחה של רקמה תלוי הורמון מוגבל באופן משמעותי לפרוגסטרון - הורמון השחלות נוספות (השלב \u200b\u200bהשני של המחזור).

מרפאה
דימום וסת הפתולוגי (בדרך כלל hypermetrian), עוצמת הדימום גדל בהדרגה, אשר יכול להוביל לאנמיה חמורה. דימום חזק מתרחש בשל נמק האנדומריון המכסה את תישוב ה- FM, או בשל מתיחת חלל הרחם, להגדיל את משטח הווסת ולהפחית את קיבולת חיתוך myometrium עם דימום ערבי נרחב אפשרי במקרים מסוימים הרחבת פטרונציה FM. FM אינו משפיע על מאזן הורמוני המין בגוף, ולכן, בסדירות של המחזור הווסת. כְּאֵב. הרחם FM מסובך הוא בדרך כלל ללא כאבים. כאב חריף הוא בשל הסחף של הרגל או נמק של הצומת FM. כאבים לתפוס אופייניים של FM סובלימציה, מדבר רחוק ברחם. דחיסה של איברי האגן הקטנים מתרחשת בדרך כלל אם הרחם מיאומי או צומת מגיע לגדלים המתאימים ל 10-12 שבועות של הריון ועלייה יותר השתנה בשל FM שנדגמה שַׁלפּוּחִית הַשֶׁתֶן עיכוב שתן מתרחשת כאשר הרחם הוא retroverted בשל צמיחה מיאומית, בעוד צוואר הרחם הוא זז על ידי Kleon לאזור האחורי אורטו-ויריקלי זווית ולוחץ את השופכה הידרומטר Lonnoye, הידראונפרוזיס ו pyelonephritises בשל דחיסה של אורות על ידי מיטות פנים, עצירות והתפוררות הממוקמות על גב הרחם.

יַחַס
בעיקר כירורגי. היום הם מנסים ליישם פעולות אבקת איבקה. עם זאת, עם צמיחה מהירה של הגידול, חשד של זכות, גדלים גידולים גדולים מבוצעת פעולות רדיקליות: קטיעת הרחם, הרחם.
אבל ניתוח מודרני הוא מסוגל להסיר אפילו מיאומה גדולה lararoscopically, אשר יוצר אפשרויות טיפול נוספות עבור הרופא ואת המטופל. לפעמים אתה יכול לעשות בלי ניתוח. במקרים אלה מתבצעת עיכוב התרופות של צמיחת הגידול עקב הטיפול המורכב בהכנות הורמונליות ולא גופניות.

אינדיקציות לפעולה המתוכננת
המיקום הצעיר של הצומת שיוצר איום קשה לקשור דימום, כמו גם את הלידה של הצומת;
התפתחות אנמיה משנית, כלומר, אנמיה, מתפתחת בשל דימום שופע שנגרם על ידי המינומה;
צומת subserosan על הרגל (האיום של הטוויסט);
הפרת פונקציה של איברים סמוכים, למשל, שלפוחית \u200b\u200bהשתן;
צמיחה מהירה של הגידול (יותר מ 5 שבועות בשנה);
גידול הגידול בגיל המעבר, כאשר הווסת כבר נעצרה (יותר מ -12 שבועות של הריון);
אי פוריות בהעדר סיבות אחרות;
כאב חזק.

הורמונוורפיה
אלה הן סמים מקבוצת הורמונים והן כפופות לגוניסטים של הורמון גונדוטרופי. דוגמה של תרופות כאלה היא dipferin, buzerilin, zoladex.
פרוגסטרונותרפיה - דופסטון, אוטרזאסטן.
פרוגסטינים סינתטיים

שָׁפִיר
שָׁפִיר
מחלות השחלות
ציסטות פונקציונליות.
ציסטה של \u200b\u200bאנדומטריויד.
זוהי ביטוי של מחלה משותפת, הנקרא אנדומטריוזיס גניטלי. ציסטות אלה יש כמוסה עבה שבה הדם השתנה ממוקם. ציסטה אנדומטריויד כפוף להסרת חובה.
פרדייז ציסטה.
ציסטה כזו גדלה במהירות ומגיעה לגדלים גדולים. ברוב המקרים, יש לו גודל של יותר מ 7 ס"מ. הציסטה יש כמוסה דקה מלאה נוזל סרובי. יש להסיר את מדעני הקיטור.
ציסטה dermoid.
הם מתרחשים גם מן הזקיק או מן הגופים הצהובים של השחלה. הם גדלים לאט מאוד, לא להגיע לגדלים גדולים. בדרך כלל הם בגודל של לא יותר מ 7 ס"מ. ציסטות כאלה מסוגלים להתמוסס באופן עצמאי, עם טיפול הורמונלי או אנטי דלקתי. נשים חולים עם ציסטה כזו כפופות להתבוננות במרץ. מונה מונה הליך אולטראסאונד. הרופא קובע טיפול שמרני לאישה, ולאחר מכן הציסטה נספגת והחולה מוסר מהחשבון. צופה ציאן פונקציונלי אתה לא יכול להיות יותר מ 3 מחזורי מחזור. אם הציסטה אינה נספגת או מגדילה את גודל, הטיפול המבצעי נקבע באופן מתוכנן.
ציסטה זה מונח בתקופת החיים הקולנית. הוא גדל לאט מאוד ויש לו כמוסה עבה. זה יכול להיות שונה. אישה עם ערימה כזו נלקחת לתצפית המרפסת, עורכת מחקר אולטראסאונד ובדיקות של אבחון פונקציונלי. גם לבדוק את אופי ציסטות, מחקר קליני כללי מתבצע, לפרוסקופיה ניתן למנות. רצוי לערוך מחקר מערכת עיכולעל מנת לא לכלול גידולים במעיים. אחרי כל הבדיקות שמונו על ידי הרופא, האישה הולכת לבית החולים הגינקולוגי למבצע. אישה מוסרת מחשבונות מנשק שנה לאחר הניתוח.

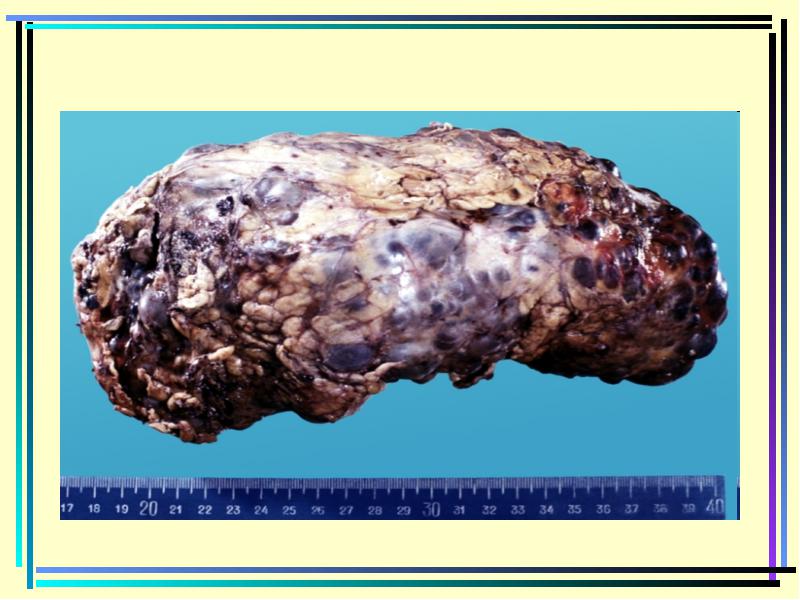
רצועת השחלות הן גידול המורכב מרקמת משלה, בשל הצמיחה של רקמות זו ויש עלייה בחינוך הגידול. Kystoma משוחררים לעתים קרובות. בשלבים המוקדמים של המחלה, הסימפטומים בדרך כלל לא מופיעים, ייתכן שיש הפרה של מחזור הווסת. ישנם שלושה סוגים של ציסטה: סרוס, papillary ו pseudoomotic. כל אלה ציסטות לגדול במהירות יכול להשיג גדלים גדולים מאוד. במקביל, נראה שהאשה כאב חזק ועלול להפר את הפונקציות של אברי האגן. בחשד של הפלישה לשחלות, האישה מונה לכל סקרים נדרשים ולנהל טיפול מבצעי.

Teratom של השחלה הוא neoplasm germineloque, אשר נפוץ יותר אצל נשים צעירות.

השחלות סיבים
-
הגידולים הנפוצים ביותר של איברי המין הנשי כוללים גידולים של השחלות והרחם. אחת הסיבות להתרחשות הגידולים של מערכת הרבייה של הנשים היא הפרת המנגנון המורכב של רגולציה נוירוומלית. ניסויים הראו כי התפתחות הגידול יכול להיגרם על ידי: ההשפעה הממושכת של הורמון חינם פולית (FSH); hyperstrogen לטווח ארוך; השפעה מונוטונית ארוכה של אסטרוגן במצב נורמלי או אפילו מופחת. ירידה זמנית בפונקציה האסטרוגנטית של השחלות עלולה: כאשר דלקת של התוספות של הרחם, מחלות מדבקות, תת תזונה. כל הגורמים הללו עלולים לגרום להפרת יחסים הורמונליים בגוף של אישה, העלולה לגרום להתרחשות תהליך הגידול. ניתן לשנות את הרגישות של רקמות לפעולה של ריכוזים נורמליים של הורמונים, אשר עשויים גם להיגרם על ידי גידולים. תצורות הוולומטריות של השחלות מהווים 25% מכלל המחלות של איברי המין הנשיים, ו -75-87% מכלל גידולי השחלות האמיתיות מהווים את חלקה של תצורות שפירות. יש הרבה סיווגים של גידולים בשחלות בנויה על עקרון מורפולוגי קליני, קליני, אבל אף אחד מהם לא לגמרי אינו מספק את הדרישות של הרופאים. נכון לעכשיו, סיווג היסטולוגי של גידולים השחלות שפירית משמש (מי, 1977).

1) גידולים אפיתל: א) serous (cystadenoma ו papillary cystadenoma, פני השטח papilloma, adenofibrome ו cystadeofibrome); ב) muzzin (cystadenoma, adenofibrome, adenofibrome ו cystadeophybrome); ג) endometrioid (אדנומה, cystadenoma, adenofibrome ו cystadeophybrome); ד) לרוחב או mesnephroid (adenofibrome); ה) גידולים ברנר (שפיר); ה) גידולים אפיתל מעורבים (שפיר). 2) גידולים כבדים פנוי: טק, סיבי. 3) גידולים הרמינוגניים: ציסטות dermoid, רצועות השחלות. 4) תהליכי שחלות בצורת גידול: א) luteomes של הריון; ב) hyperplasia stroma של השחלה hypertecoom; ג) בצקת מסיבית של השחלה; ד) ציסטה פוליקולרית אחת ציסטה גוף צהוב; ה) ציסטות פוליקולריות מרובות (polycystosis השחלות); ה) ציסטות פוליקוליות מרובות ו / או צהובות; ז) אנדומטריוזה; H) ציסטות אפיתל פני השטח, תכלילים (ציסטות מרבי, הכללה); ו) ציסטות פשוטות; k) תהליכים דלקתיים; L) ציסטות גן עדן.

הסיווג הנ"ל אינו נוח מאוד לשימוש בפועל קליני, אך הסוג היסטולוגי של גידולים השחלות הוא אחד הגורמים הראוגנוסטיים העיקריים המשפיעים על הישרדותם של חולים וקובעים את כמות ההתערבות התפעולית. לפי סיווג בינלאומי מחלות x neoplasms שפיר של השחלות מוצפנים על ידי D28. תמונה קלינית לגידולים בשחלות שפירים אין סימפטומים אופייניים. תלונות הן nonspecific. תסמינים של המחלה תלויים בגודל ומיקום של הגידול. התלונה הנפוצה ביותר של חולים עם גידולים השחלות הם כאב. לוקליזציה של כאב היא לעתים קרובות יותר בתחתית הבטן, בגב התחתון, לפעמים באזורים inguinal. כאב כאב עמום, חמאה (כאבים חדים מתרחשים רק במהלך סיבוכים: לסובב את הרגליים של הגידול או הפסקת הגידול). הכאבים אינם קשורים למחזור הווסת, נובעים עקב גירוי או דלקת של הכיסויים הסוריים של הגידול, העווית של השרירים החלקים של איברי המין, הפרעות במחזור הדם. אופי תחושות כאב תלוי במאפיינים הפרטיים של המרכז מערכת עצביםקביעת תפיסת גירוי כאב. עצמית של מערכת המין מאופיינת בהתפתחות משמעותית של מנגנון הקולטן, ותפיסת גירוי שונים בטבע. הגידול בשחלה יכול לגרום לגירוי של קולטני איברי המין ואת הצפק של אגן קטן, כמו גם את קצות העצבים ואת מקלעת של מערכת כלי הדם של הרחם ו appendages. תסמונת הכאב עשויה להיות בשל המתח של קפסולת הגידול, שמובילה לגירוי של מנגנון הקולטן והפרת אספקת הדם לקיר הגידול, אשר כשלעצמה יכולה גם לגרום לתחושות כואבות.

לעתים קרובות חולים מתלוננים על עצירות והפרעות השתנה, עם גדלים משמעותיים של חולי הגידול מציינים את תחושת הכבידה בתחתית הבטן ועלייה בבטן. לעתים קרובות, התלונה העיקרית היא אי פוריות. יש מספר משמעותי של חולים אין סימפטומים של המחלה והם במשך זמן רב אלה הם נושאות של neoplasm, מבלי לחשוד את זה, כי בשלבים המוקדמים, המחלה ממשיכה אסימפטומטית, גם אם הסימפטומים הראשונים של המחלה, כמה חולים לא פונים לרופא, אם כי הסקר מגלה כי אלה או תסמינים אחרים של המחלה נחשפה. בדרך כלל, משך קיומו של הגידול כמעט לא ידוע, שכן ככלל, הטיפול בחולים מתמשכים כאשר הגידול יכול להיות ממוקם או לחשוף באמצעות שיטות מחקר נוספות. גידולים בשחלות שפירים משולבים לעתים קרובות עם דלקת כרונית של נספחים של הרחם. הפונקציה הווסת בחולים עם גידולים שפירים של השחלות מאופיינות לעתים קרובות על ידי הפרות שונות. הפונקציה הגנרטיבית בחולים אלה מצטמצמת או היא אי פוריות, אשר עשויה להיות בשל הפרעות במערכת ההיפותלמית והשחלות, שנגרמה על ידי חסימת צינורות הרחם או על ידי שינוי תפקודם בקשר עם נוכחות של גידול באגן קטן .

סרוס או cyotoepithelial גידולים סרוס או cytopithelial גידולים מחולקים כדי beamed ו papillary, אשר, בתורו, מחולקים הפטרות (papillas ממוקמים בתוך cystoma קפסולה) ואת Everter (Papillas ממוקמים על פני השטח החיצוני של הקפסולה, בעוד הגידול רוכש לעתים קרובות את סוג של כרובית). עבור זרימה קלינית, גידולים חלקים ו papillary שונים באופן משמעותי זה מזה. גידולים חלקה קרן הם לעתים קרובות חדר חד צדדי חד צדדי, הם קל לבלבל עם ציסטות השחלות פולישולרית. גידולים papillary הם לעתים קרובות bilateral, לעתים קרובות מלווה על ידי מיימת, תהליך דלקתי באגן קטן, הסדר פנימי ואת הצמיחה של purisin papillars. הצורה של הגידול במהלך המבצע, ככלל, נלקח לסרטן השחלה. מוסיקה ציסטות mulzine cystoms הם רב תא, שונה בצמיחה מהירה. התוכן של הגידול הוא נוזל דמוי דם. פיברומים השחלות פיברומים השחלות יש צורה שעועית, צפופה, חשופה בקלות נמק. לעתים קרובות מלווה על ידי מיימת, אשר אנמיה hydrotorax צפו לפעמים. טריאד זה (ASCITE, Hydrotorax אנמיה) הם נדירים נקרא תסמונת Maigs. Dermoid ציסטות dermoid ציסטות של השחלות או teratomas בוגרת, ככלל, יש רגל ארוכה, יש הקדמי של הרחם, הם גדלו ניידות. גידולים מתרחשים לעתים קרובות יותר בגיל הצעיר ואפילו לפני תקופת ההתבגרות. הגידולים הנותרים מתרחשים לעתים קרובות יותר בגיל 40 ומעלה, אבל הם אינם שוללים את התרחשותם ובגיל צעיר. הורמונים המייצרים גידולים מחולקים לשתי קבוצות שונות זו מזו זרימה קלינית מחלות.

הגידולים הפמיניזציה של גידולי השחלות (גרגרי-סלולרי, התא) מיוצרים במספר רב של אסטרוגנים, וזה קובע את התופעות הקליניות שלהם. לבנות יש סימנים של הבשלה מוקדמת, אצל נשים בעידן בוגרת של מחזור הווסת ואת הדימום האקראי. ב-לאחר גיל המעבר, יש התחדשות של הגוף (עסיסי של קרום רירי של הנרתיק, את המראה של הפרשות דמים, יחידה קריופית גבוהה, hyperplasia של הקרום הרירי של הגוף של הרחם). Musculinizing גידולים שרירים גידולים (androblastoma, גידולים lipoyloral) מיוצרים במספר גדול של טסטוסטרון הורמון מיני גברים, אשר מוביל היעלמות של הווסת, hirsutism, פוריות בשלבים מאוחרים יותר של המחלה, התקרחות, שינויים בקול טימבר. גידול השחלות מאובחנת על פי סקר של המטופל ונתוני המחקר הבימנולים. נשים מראות תלונות על הכאב הכולל בתחתית הבטן, בדרך כלל יותר באותו צד, שבו נמצא הגידול, עבור וסת לא סדיר או כואב, אי פוריות, עם גדלים גידולים משמעותיים, יש גידול בבטן בסכום הפרת פונקציה של איברים סמוכים (הפרעות השתנה וחוסר). עם מחקר בינאמי באגן קטן, נקבעים היווצרות של ערכים וצורות שונות (בהתאם לאופי הגידול).

ציסטומה, ככלל, ממוקמים בצד או מאחורי הרחם. DROID ציסטות, בעל רגל ארוכה, נעים ומוגדרים לעתים קרובות מול הרחם. רחם ללא שינוי הוא ממוקם על גידולים כמו כרית. סרוס, גידולים קצוצים חלקות של גידולים אלסטיים, דקים. גידולים papillary יכול להיות טופס מוזר. בעת דחיסתם בין אצבעות, הרושם של "מחנק השלג" נוצר. ניידות הם מוגבלים לעתים קרובות. ציסטות מוסקינוסיות יש משטח כדורית, פורץ. Fibromes הם צפופים, ככלל, מטלטלין, לעתים קרובות יותר חד צדדיים. Palparoos, ככלל, ניתן לקבוע: גודל ועקביות, אופי משטח הגידול, מיקומו ויחסים עם איברי אגן קטנים. האבחון לפני הניתוח נחוץ, שכן הוא מאפשר לך: לקבוע את נפח ההתערבות; אופי ההכנה מראש; לקבוע את המנתח של הכישורים הרלוונטיים. יש להבדיל גידול שפיר של גידול בשחלות ממאיר, במיוחד בשלב I ו- II של התהליך. סרטן השחלות אינו יכול להיות שונה מן הציסטומה, במיוחד אם הוא התעורר בסיסטום. עבור גידול שפיר של השחלות, ניתן לאימץ סרטן השחלות של גרורות - מה שנקרא קרניברג הגידול. האח העיקרי יכול להיות מקומי בכל איבר, אבל לעתים קרובות יותר במערכת העיכול

שחלות כוס לפני הניתוח קשה להבדיל בין ציסטה פולישארית, שכן הסימנים הנובעים בדרך כלל בחשבון הגלומים והסיסטומים. ציסטות הם בדרך כלל קטנים, אבל גם את ציסטות בהתחלה יכול להיות גדלים קטנים. ציסטות השחלות ממוקמות לעתים קרובות בצד ואת kaperi מן הרחם. ציסטות follicular הם מוחשיים כמו תצורות ציסטיות דקולות, מטלטלין, משוחש עם מישוש. קוטר החינוך, ככלל, אינו עולה על 10 ס"מ, הצורה מעוגלת. מאז ציסטה פוליקולרית לעתים קרובות לא ניתן להבחין מן cystoma, הטיפול המבצעי מוצג. אם אתה חושד ציסטה גוף צהוב, אתה יכול לפקח על המטופל בתוך 2-3 חודשים. אם היווצרות אינה נספגת, מוצגת הטיפול המבצעי. גידולים השחלות צריך להיות מובחן מ cysts endometrioid, אשר כאבי חדים מאופיינים לפני ובמהלך הווסת, לפעמים תסמינים של גירוי פריטוני, כמו microperporpormorpormoציסטה מתרחשת עם התכולה שלהם בחלל הבטן. זה גורם נוכחות של תהליך נושאת, אשר כמעט תמיד מלווה את ציסטות endometride, להגביל את הניידות שלהם. ציסטות אנדומטריויד ממוקמות בצד או מאחורי הרחם וכתוצאה של תהליך דבק לעתים קרובות להמציא קונגלומרט אחד עם הרחם. הממדים של ציסט אנדומטריויד להשתנות בהתאם לשלב של המחזור הווסת, אשר לא נצפתה בגידולים השחלות. זהו סימן אבחון חשוב.

בנוכחות של ציסטה אנדומטריום, טיפול כירורגי מוצג גם. הגידול האמיתי צריך להיות מובחן עם היווצרות כמו גידול של אטיולוגיה דלקתית. הנתונים הבאים מעידים לטובת התהליך הדלקתי. 1) הופעתה של המחלה לאחר הלידה, הפלה או עם תחילת חיי המין. ) 2 נוכחות של החמרה של התהליך הדלקתי. 3) אי פוריות. 4) הגדרה עם מחקר בלימואלי בתחום התוספת של הרחם של תצורות כואבות עם קווי מתאר מטושטשת. 5) בנוכחות של היווצרות toparial מובהקת עם התרחשות של ניקוב ובחלל של אגן קטן של תוכן גס יש תסמינים של גירוי של פריטוניום, חום, leukocyte משמרת שמאלה. טיפול אנטי דלקתי עשוי להיחשב כמבחן אבחון. אם היווצרות החינוך אינה מתרחשת תחת גורם טיפולי, אי אפשר להוציא את הגידול ואת ההתערבות הכירורגית מוצגת. אבל ההתפתחות של הגידול מלווה לעתים קרובות בדלקת פריפאלקית, אם כן, גם אם טיפול אנטי-דלקתי מוביל לירידה בחינוך ובשיפור, וחינוך רוכשת קווי מתאר ברורים לחשוב על גידולים וצרכים טיפול מבצעי.

גידול השחלות צריך להיות מובחן מן תסמונת hyperstimulation השחלות, המתרחשת תחת השפעת תרופות הורמונליות המשמשות כדי לעורר ביוץ (clostilbidide, clomiphenecitrate). במקביל, השחלות עולה (לפעמים באופן משמעותי), כאב מופיעים, במקרים חמורים יותר, אפילו מיימת ותסמינים של בטן חריפה. האבחנה של מצב זה תורמת לאינדיקציה לאישה לקחת סמים כדי לעורר ביוץ. הגידול השחלות האמיתי נחוץ לעתים קרובות כדי להבדיל מן הציסטה של \u200b\u200bגן עדן, שהוא היווצרות גידול של צורה מעוגלת או סגלגל, עקביות קשורה, הממוקמת בצד ובפני הרחם. השחלה הבלתי נשלטת היא מוחשית לשמירה על ציסטה החינוך מחינוך השחלות רק במקרים שבהם השחלה ללא שינוי מוחשית על הקוטב התחתון או קרוב לגידול ציסקיק. גידול השחלות צריך להיות מובחן מן misa הרחם. נוכחותו של צומת מיאומי הנובעת מגופו של הרחם, המעבר המפורש של צוואר הרחם צוואר הרחם ישירות לגידול כאשר תנועות צוואר הרחם מועברים לגידול לאשר את האבחון של הצומת המיאומי. הצומת המיאומי הוא עקביות צפופה יותר מאשר גידול בשחלות. מיאומה של הרחם מלווה hyperpolymenor, ואילו עם קולוסטומים של השחלה של דימום, ככלל, לא. קשה מקרים קליניים לחדד את האבחון מאפשר בדיקה אולטרסאונד של הרחם ו appendages.

בנוכחות של ציטומה, גדלים של השחלה גדלים בדרך כלל בשל היווצרות נוזל עם קווי מתאר ברורים עם תוכן הומוגני או לא הומוגני (בנוכחות גידול מקוון של תצורות papillary בתוך הציטומה או המחיצות הפנימיות), אשר נקבע בנפרד מן הרחם. תחת בוקר הרחם גדלים גדלים של הרחם, קווי המתאר שלה אינם אחידים (באגים), ברורים, המבנה של מוקד מיומטריום או שאינם מדים דווקא בשל נוכחות בקיר של צמתים מיאומיים, המבנה של אשר יכול גם להיות הטרוגנית עקב שינויים דיסטרופיים בצומת. כאשר אולטראסאונד, האבחנה של הצומת המוזרית התתיים ואת המבנה הדוק קשה על בסיס של צפיפות רקמות שונות. הסיבוך החמור ביותר של גידולים השחלות שפירות הוא הופעתה של צמיחה ממאירה. המסוכן ביותר מנקודת מבט זו ציסטות papillary cilioepithelial. זה הרבה פחות סביר לקבל עלייה ממאירה ציסטה mudiginous ולעתים נדירות ציסטות dermoid של השחלות. קשה לתפוס את רגע הצמיחה הממאירה, ולכן לאישה יש גידול בשחלות, יש צורך למחוק אותו במועד, כלומר, מיד, כאשר לגלות, לבחון באופן מתוכנן, לכוון אותם לתפעול יַחַס. נשים עם watio השחלות אינן נצפתה על חשבונאות מנשק עד להסרה, רק לאחר הניתוח. לסובב את הרגליים של הגידול השחלות מתרחשת במהלך פעילות גופנית או הרמת משקל. הרגל האנטומית של הגידול מורכבת מוונקוטאז מתוח ולרצועות השחלות שלה וחלקים של גיליון אחורי של חבורה רחבה של שחלה. ברגלו של הציטומה יש כלי להאכיל את הגידול (עורק השחלות, אנסטומוזיס של זה עם עורק הרחם), כלי הלימפה ועצבים.

רגל כירורגית - חינוך שאתה צריך לחצות במהלך המבצע בעת הסרת הגידול. לרוב ברגל הכירורגית, בנוסף לאנטומי, צינור הרחם נמתח זמן רב. עם טוויסט מלא של הרגליים הגידול, אספקת הדם ותזונה של הגידול הם הפרה באופן דרמטי, דימום נמק להתרחש. קלינית, זה בא לידי ביטוי בתמונה של בטן חריפה. כאבים חדים פתאומיים, אצבעותיו של קיר הבטן הקדמי, הסימפטום החיובי של המברשת-בלובג, הוא לעתים קרובות בחילה או הקאות, פריסת המעי, חביון הכיסא, לעתים קרובות פחות שלשולים. טמפרטורת הגוף היא גדלה, הדופק הוא תכופים, החיוור הוא ציין, זיעה קרה, מצב כללי חמור, ירידה בלחץ הדם. אתה יכול לנצח את הרגליים של כל cystom. גידולים מטלטלים שאינם מזווגים עם הרשויות הסמוכות הם המסוכנים ביותר בהקשר זה. כאשר אתה מעשן את הגידול עולה בשל דימום ובצקת. מאז הקיר של העורקים כי להאכיל את הגידול יש שכבת שרירים, ואת הוורידים אין את זה, אז כאשר אתה מעשן את הרגליים של הגידול של העורק, הוא מובהר במידה פחותה מאשר הוורידים ואת זרימת הדם הגידול נשמר, אם כי הוא מופחת באופן משמעותי, ואין כמעט שקע דם על הוורידים, קיפאון דם בוורידים, נפיחות, דימום בקפסולה ציסטומה, דחיסה של רקמות הגידול, ואחריו נמק שלהם, שכן העורקים נדחקים עם עלייה בצקת. ניסיונות לעקור את הגידול עם מחקר בימאלי לגרום כאב חד. במקרים אלה, המטופלים זקוקים לפעולה דחופה - הסרת הגידול. מחיקה עם המבצע מוביל לגרוע של גידול, ההצטרפות של זיהום משני, קרב עם גופים שכנים, מוגבל לדיפקיטיס, אשר מסבך באופן משמעותי את הפעולה הבלתי נמנעת.

הולם של הקיר או את תוכנו של הגידול מתרחש די נדירות. הזיהום יכול לחדור לימפוגני הגידול במעיים. האפשרות של זיהום hematogenic אינו כולל. בעת יצירת קוצים חיוורים, perifocal נוצרים. חיוור יכול לפרוץ למעי ישר או בשלפוחית \u200b\u200bהשתן, כתוצאה מהפיסטולות מופיעות. הסיכוי של הגידול מלווה בסימפטומים של זיהום מוחלט (צמרמורת, חוֹם גוף, leukocytosis, סימנים של גירוי פריטוני). הפער של קפסולה ציסטה יכול לפעמים להיות תוצאה של פגיעה. מחקר מחוספס בנוכחות קפסולה שביר יכול להוביל לקרעו. הפער של הקליפה גורם לכאב חד, הלם, דימום. בעת שבירת הקפסולה, הגידול מפסיק להיקבע. הקרע של קפסולת cystoma יכול להוביל להשתלה של אלמנטים של הגידול על הצפק. בעיקר קרע מסוכן של מפקד השחלה של השחלה. הקמת אבחנה של גידול השחלות מכתיבה את הצורך בניתוח. נפח המבצע תלוי בגיל החולה, אופי הגידול, נוכחותם של מחלות מקומיות. בפתרון נושא היקף ההתערבות התפעולית, עם גידול בשחלות שפיר, נובעים סתירות בין הצורך בהמתנה האונקולוגית לבין עקרון שמרנות סבירה.

הפעולה השמרנית על השחלה צריכה להיחשב להסרת הגידול ולהשאיר רקמת שחלות בריאה עם היווצרות נוספת. נפח המבצע תלוי בגיל הנשים. נשים צעירות מומלץ לייצר overrodomy חד צדדי. זה אפשרי במקרה שבו ניתן לבצע מחקר פתוגי של הרקמה של הגידול המרוחק על Cito, כלומר, יש עדיין פעולה. במקרים שבהם אי אפשר לעשות זאת, במטרה למניעת הסרטן, הביצוע או את הקטיעה הכוללת של הרחם עם נספחים בצוואר הפתאומי של הרחם. מחברים מסוימים מאמינים כי הסרת השחלות המושפעות היא פעולה לגיטימית וכי בעתיד פונקציה של השחלה המרוחקת פיצוי במלואו על ידי הפעילות של הנותרים. השחלה היא אחד הקישורים בשרשרת הרגולציה ההורמונלית של ההיפותלמוס Gyropymeter. נוכחות משוב בשרשרת זו בעת הסרת אפילו משחלות אחת מובילה לירידה בתפקוד האסטרוגני, אשר עקיפה מיד באמצעות המרכזים ההיפותלמיות משתקף בפונקציה הגונדרטרופית של יותרת המוח. לאחר הסרה חד צדדית של השחלה, לא רק הפרעות של הווסת והתפקוד הגנרטיבי, אלא גם הפרעות צמחוניות נוירו. לכן, יש צורך להתייחס בזהירות במיוחד לשחלה כמו בלוטת gerbal כי ממלא תפקיד גדול בפעילות החיונית של האורגניזם הנשי. לאחר פעולות שמרניות על השחלה עם שימור של לפחות חלק קטן, פונקציות הווסת והגנרטיביות סובלות באופן משמעותי מאשר לאחר overrodomy חד צדדי (מחיקה מוחלטת של השחלה). למרות הגדלים הגדולים של הגידול, אם במהלך פעולתו של אישה בגיל הרבייה, מתגלות חלקים ללא שינוי של רקמת השחלות, מוצגת פעולה שמרנית.

התוויות נגד להתנהלות של פעולות שמרניות על השחלות הן: 1. לסובב את הרגליים של הגידול. 2. חלל וזיהום של ציטומה. 3. קוצים נרחבים באגן קטן. 4. Intercoupel של הגידול. להסיר לחלוטין את השחלה נופל אם בתהליך הפעולה נכשל לשמור על כוחו של רקמת השחלות ללא שינוי. הסרת השחלות אצל נשים בגיל 45 ומעלה אינה אדישה לאישה ועלולה לגרום להתפתחות תסמונת הדוח. יש צורך לטפל בשחלות בכל גיל. אינדיקציות למבצע בנוכחות גידולים בשחלות שפיריות ניתן לגבש כדלקמן: 1. הקמת אבחנה של הגידול השחלה היא אינדיקציה לטיפול כירורגי בצורה מתוכננת. 2. חשד לגידול השחלה וחוסר היכולת להבהיר את האבחנה בעת החלת שיטות מחקר נוספות. במקרים אלה, הניתוח צריך להיחשב Laparotomy אבחון. 3. נוכחות של גידול של אטיולוגיה דלקתית, שאינה מקובלת לטיפול שמרני לטווח ארוך מצביעה על הרעיון של האפשרות של גידול של השחלה. נספחים של הרחם מוסרים בנשים צעירות בנוכחות התוויות נגד לפעולה השמרנית על השחלות או אצל נשים בתקופת הגנרל או לאחר גיל המעבר.

אינדיקציה להסרת דו-צדדית של נספחות הרחם (כולל פיקטרקטומיה וקטיעה כוללת של הרחם עם נספחים) היא: חשד לתהליך הממאיר בשחלות; גידולים דו-צדדיים אצל נשים בביצות ובפוסר לאחר גיל המעבר. פעולות על השחלות מיוצרות בטן. זה בעיקר בשל הצורך בתיקון איברי הבטן, שכן לא ניתן לקבוע את אופי הגידול ללא מחקר הפתוגיסטולוגי שלה. התוצאות ארוכות הטווח של הטיפול בחולים לאחר הסרת גידולים בשחלות שפירים נוחים מנקודת המבט של שימור היכולת לעבוד. הפרעות של תפקוד הווסת והגנררטית מתואמים עם כמות רקמת השחלות מרחוק. ניתן להסיר גידולים בשחלות לפרוסקופיה. לפרוסקופיה היא השלב הסופי באבחון של תצורות השחלות, שכן היא מאפשרת להם לבצע את ההערכה החזותית שלהם עלייה, ובסרטן חינוך סיסטיקן חשוד לנהל שאיפה של תוכן ולחקור על ידי Cystoscopy המבנה הפנימי שלהם.

Serous ומוסיקה cystadenomes serous cystadenomes serous ו muscinous cystadenomes נמצאים בפרוסקופיה בצורה של השחלות היוצאות. בד השחלות נמתח על הגידול וחוזר על קווי המתאר שלה. בדרך כלל cystadenomes serous הם חדר יחיד, דק מוקף עם משטח חיצוני מבריק חלקה של צבע כחול אפרפר. בחלוקו אינסטרומנטלי, הקפסולה הדלק נקבעת, מלאה נוזל, אשר דחוס כאשר לחוץ על ידי מניפולטור ומיד מזמין. Cystadenomes serous יכול להיות חלקה ו papillary. התוכן הם serous, שקוף. Papillary cystadenomes papillary cystadenomes יכול להיות intriagatively interriagatively, אשר דורש הבדל שלהם מן ציסטה פאנל. לגידולים papillary לעתים קרובות יותר יש צמיחה הפוכה, בלתי נראית עם בחינה חזותית חיצונית של חינוך, וחיצונית, החינוך אינו שונה בגידול סרוס חלקלק. לאחר פתיחתו של צביסטדומים, שאיפת תוכנו, במהלך הבדיקה של הקיר הפנימי של הקפסולה, הצמיחה הפפיטארית של הצבע הצהוב-צהוב נקבעות. גידול זוהר של צמיחה papillary אפשרי. בעת זיהוי צמיחה papillary, bioptat של הגידול צריך להיות כפוף בדיקה דחופה intraoperative histological לחסל את התהליך הממאיר. זה לא הגיוני לבצע מחקר ציטולוגי של תוכן השחלות פיבריטיות, שכן המחקר שלה לא נותן את הרעיון של histoststructure הגידול. רק האבחנה ההיסטולוגית של חינוך השחורים יכולה להיות מאומצת לאבחון הסופי ולפתור את נושא ההתפשטות האפשרית של ההתערבות התפעולית והמעבר לאפרומלי. הדיוק של האבחון לפרוסקופי של cystadene serous הוא 95%.

Mocentes Cystadenomes מוסיקה קיסטאדים יש את הקירות של עובי לא אחיד משטח אחיד חלקה בשל תכופים רב תא. בהתאם לעובי הקפסולה ולצבע התוכן במצלמות שונות, הם אפורים ורודים, חומים, כחולים אפור. התוכן של ציסטה רוכב הוא צמיג, בוצי. כאשר לחוץ על ידי מניפולטור, חלק של cystadenoma הוא השלמת, חלק של תג אלסטי, אשר קשורה למילוי שונים של החדרים Muzin. לעתים קרובות, marcinate cystadenomes דומים במראה עם serous, במיוחד עם גדלים של תצורות עד 5-6 ס"מ, וזוכים רק על התוכן. הדיוק של האבחון לפרוסקופי של Mercinate Cystaden הוא 100%. עם שילוב של mucinose ו cystadenomes serous במבנה אחד, כלומר, cystadenomes dimorphous, כמו גם את השילוב של cystadenomes עם תהליכים ציסטיים כמו גידול, כי הוא, תצורות פולימורפיות רב-קאמריות, אבחון כירורגי: צביעה השחלות. בוגרת ציסטיקרים או ציסטות dermoid, terators ציסטיק מבוגר או ציסטות dermoid, יש סוג של תצורות קצוצות אפור של צורה מעוגלת ואובלית עם משטח חיצוני חלק עקביות הטרוגנית: צפופה חלקית, חלקית אלסטית. היחס בין חלקים ציסטיים ודחוסים שונים. ברוב המקרים, החלק ציסטי גובר. הקפסולה של הגידול על החלק הציבירי היא לרוב דק, אך לפעמים צפיפות בינונית ודחוף. התוכן של החלק הגיסטיק מוצג בשומן בצפיפות ובצבע שונים, ריר, שיער, לפעמים שברי עצם. החלק הצפוף של הטרטומה גדל חלקית עם בד השחלות, ולכן על גבול החלקים הצפופים והדיקים של קפסולת הגידול יכול להיות פגום ביותר במהלך הבחירה. הדיוק של אבחון לפרוסקופי של טרטומה ציסטית בוגרת הוא 94%.

אנדומטריום ציסטות השחלות endometrioid ציסטות השחלות נקבעים בצורה של צורה אליפסה של תצורות עם כמוסה חלקה צפופה עם גוון כחלחל, מוקף, ככלל, על ידי שברים. מישוש אינסטרומנטלי מציין את עקביותם הגמיש. ציסטות השחלות של אנדומטריויד נמצאים בדרך כלל מאחורי הרחם, משקעים ודפוק עם השטח האחורי של הרחם, גיליון אחורי של רצועה רחבה, אולף משחיר משקל מעודף משקל. חוסר קרבות ליד ציסטה רירית הרחם לעתים נדירות מתרחשת בדרך כלל קורה עם הגדלים הקטנים שלהם. כאשר הציסטה נבחרה מן הקרבות, הם נפתחים ב 97% מהמקרים. במקביל, תוכן חום כהה כהה הוא שפך, הדומה שוקולד חם במראה. עם זאת, בשנת 17% מהמקרים, התוכן של ציסטה endometrioid עשוי להיות serous, מה שהופך אותם קשים אבחנה דיפרנציאלית עם ציסטות פוליקוליות, פשוטות ולוטיאני. אבחנה של ציסטה endometride עם לפרוסקופיה מורמת ב 92% מהמקרים. ציסטות השחלות הפוליקולאריות והפוליקולאריות וצדפות השחלות הפשוטות הן דומות והן משטח חיצוני וחלקות, חלקות וחלקות פנימי, חדר יחיד או רב-קאמרית, מתגלגל, מלא נוזלים שקופים הומוגניים, עומדים בצד רֶחֶם. במקרים מסוימים, התוכן של הציסטה עשוי להיות חום-דימומי או שוקולד בנוכחות דימום ישן. האבחנה הנכונה של ציסטה הפוליקולרי ממוקמת בפרוסקופיה ב -86% מהמקרים. ציסטות של הגוף הצהוב יש צורה של תצורות אליפסות עבות, לעתים קרובות משוחרר, את פני השטח הפנימי של גוון צהבהב, מקופל, תוכן של אור, שקוף או צבע שוקולד בנוכחות דימום ישן. האבחון הנכון ניתן לשים 80% מהחולים.

ציסטות גן עדן ציסטות פרדייז יש צורה של תצורות חד-פעמיות עם תבנית כלי דם בולט, עם תוכן בהיר הממוקם בין גיליונות של צרורות רחב של הרחם. אבחנה של paice cyst הוא הפשוט ביותר בשל המיקום שלהם, הדיוק שלה הוא 100%. עם זאת, יש לזכור כי cystadenomes serous, הממוקם intalygaznar, בדומה ציסטות paraparliamentary. במקרים אלה, התכונה האבחנה הבאה להקצות: אם החינוך הציבורי בין גליונות הרצועות הרחבות הוא מעט סמוך לקצה השחלות-משנטר של השחלות, אם היווצרות השחלה אינה מחוברת על ידי ציסטה פרותית. Somozocene תהליך הדבקה עם היווצרות של חללים ציסטיים באגן קטן או serozoatce מאופיין על ידי תהליך נושאת סביב איברי המין. ב sobbles, עקביות אלסטית נקבע עם גבולות מטושטשים. עם מחקר בימנואלי, Serozzell לא יכול להיות מוחשי אפילו עם כמות משמעותית. שיטות הדמיה (סונוגרפיה, טומוגרפיה) מאפשרות לך לזהות חינוך, אבל האבחון הנכון אפשרי רק עם לפרוסקופיה. במהלך ניתוח של קרבות צפופים, הנוזל השקוף נשפך ומסתכלים כי תצורות הגידולים השחלות חסרות, ויש חלל של הצורה הלא נכונה, שבה השחלה הרגילה או השחלה לא נקבעים בכלל, לפעמים הידראולפינקס מתרוקנת לתוך חלל סטרוזוקל.

לפרוסקופיה נותן תמונה חזותית מוגדלת מפורטת המאפיין כל גידול שפיר וכל חינוך גידול, עם זאת, במקרים מסוימים, הדמיון החיצוני של תצורות השחלות הופך אותם לאבחון דיפרנציאלי. לכן, ב -100% מהמקרים יש לבצע בדיקה היסטולוגית של חומרים תפעוליים, והאבחון הסופי נחוץ רק לאחר קבלת תגובה היסטולוגית. הסרת תצורות בשחלות גישה לפרוסקופית מוצגת בכל מבנה. חינוך מימדים משנה רק במונחים טכניים בעת ביצוע לפרוסקופיה. נפח הפעילות לפרוסקופית על השחלות עם גידולים שפירים וצורות גידול של השחלות הוא זהה עם גישה לאפראוטומית מסורתית: - כריתה של השחלות לחתוך חלקים של השחלה עם עזיבת רקמה בריאה; - לנקב ושאיפה של ציסטה תוכן עם קרישה של קפסולות ציסטה; - Cystectomy נטוש והסרה של קפסולת ציסטה ממדים השחלות; - Cystangelectomy להשלים מחיקה של השחלה עם ערימה; - Cystosalpingrolectomy להשלים מחיקה של השחלה עם צינור pystic ו מלכותי; - העמקת ציסטות פאנל; - הפרדה נפרדת ומשאית של Serosecele.

שיטות מודרניות של פעולות לפרוסקופיות על השחלות מתבצעות באמצעות אנרגיות שונות (מכני, חשמל, לייזר, גל) ולאפשר טכניקות כירורגיות גדולות להפצת רקמות, כמו גם לבצע hemostasis של משטחים פצע על ידי קרישה ללא שימוש תֶפֶר. עיבוד נוסף של הגוף של החינוך הריסטי הוא אחד מסוגי האנרגיה מגביר את האצלה של הפעילות. תפירה השחלות מתבצעת רק על ידי עדות מיוחדת. התכונות המתודולוגיות של פעולות לפרוסקופיות מספקות מספר היתרונות שלהם בהשוואה לפרוטוטומיות, במיוחד בעת ביצוע התערבויות תפעוליות של איברים בשחלות בנערות מתבגרים, המעוניינים ביישום פונקציית הרבייה: - ראשית, התערבות מבצעית מתבצעת תחת תנאי חלל בטן סגור ללא שימוש עם יישום מינימלי, עם השקיה מתמדת של פוורים המופעלים על ידי רקמות, עם הטלת הידרופריטיטון, אשר מוביל לירידה חדה לעומת גישה laparotomic של סיבוכים דלקתיים לאחר הניתוח ואת ההדבקות לאחר הניתוח, כמו גם הרבה פחות שימוש. תכשירים רפואיים;

- שנית, יישום פעולות במהלך גישה לפרוסקופית ברמה microsurgery עלייה אופטית של 7-8 פעמים מוביל הרבה פחות טראומה של רקמות השחלות המופעלות אפשרויות גדולות ליישום פעולות פריצת איברים, וכתוצאה מכך, שימור של פונקציות הפוריות, הווסת והמיניות של נשים; - שלישית, גישה לאיברי האגן הקטנים עם לפרוסקופיה מתבצעת על ידי נקבים של קיר הבטן הקדמי בשלוש או ארבע נקודות, ועם Laparotomy על ידי דיסקציה מתמשכת של כל שכבות של קיר הבטן הקדמי במרחק של 8-10 ס"מ, לכן גישה לפרוסקופית יש אפקט קוסמטי מועדף בבירור ויוצר, ללא ספק, את התנאים הטובים ביותר לנווט בהריונות הבאים ולידה; - הרביעי, השימוש של גישה לפרוסקופי מוביל לשיקום פיזי וחברתי הרבה יותר מהיר של חולים לאחר הניתוח, תסמונת כאב קבוע במהלך היום, הפיתוח של המדינה preethous של המעי הוא נעדר כמעט, נורמליזציה של תגובת הטמפרטורה מתרחשת 2.5 פעמים מהר יותר מאשר לאחר Laparotomy, יותר זרם חלק של התקופה שלאחר הניתוח מוביל לצמצום השהות של חולים בבית החולים, אשר לאחר לפרוסקופיה הוא 1-5 ימים, בממוצע 3 ימים, ואילו לאחר laparotomy ממוצע של 8 ימים . לפיכך, גישה לפרוסקופית היא תקן "הזהב" באבחון ובטיפול כירורגי הנושא באיבר של גידולים שפירים ציסטיים ותצורות דמויי הגידול. הבסיס לסירוב לפרוסקופיה הוא החשד הסביר של התהליך הממאיר והתוויתיות מהמחלות הסומטיות המלוכלכות לתמיכה הרדמה במהלך המבצע.

Myoma Mioma Mioma Uterus שייך למספר הגידולים הנפוצים ביותר של איברי המין הנשיים, והוא זוהה ב -20-25% מהנשים של גיל הרבייה. על פי רעיונות מודרניים, הרחם אינו גידול אמיתי, זה צריך להיחשב שפיר, כלומר, hyperplasia מבוקר הורמונלי של אלמנטים שרירים של מוצא mesenchymal. מנגנון ההתחלה העיקרי, וכתוצאה מכך התאים המשולבים של רקמת שריר חלקה של Myometrium לרכוש את היכולת להתרבות, היא היפוקסיה הקשורים הפרעות microcirculation. עם יצר היפסטרוגנציה בניסוי ברחם, הפרעה בולטת של זרימת הדם נימי הוא ציין עם היפרטרופיה myometrium הבאים ופיתוח של מיאומה. Morphogenesis וצמיחה נוספת של הצומת מיאומי הם שלושה שלבים של פיתוח: אני - היווצרות של אזור צמיחה פעיל במיאומטריה. האזורים הפעילים ממוקמים ליד MicroSosudes ומאופיינים ברמה גבוהה של חליפין וכלי דם, אשר תורמת לפיתוח הגידול. II - גידול הגידול עם ההבחנה שלה ואת ההבשלה (הצומת המוגדר מיקרוסקופית). III - גידול הגידול עם ההבחנה שלה ואת הבשלה (צומת מוגדר macroscopically).

Morphostructure moma הרחם אינו קבוע. בהתאם למספר האלמנטים השרירים, מידת התפשטותם, הבחנה ונוכחות של סימנים של אטיפים, שלוש צורות של מומה של הרחם נבדלות: פשוטה, מתפשטת, מראש פחמה. אין מניות במינומה פשוטה. במינומה המתפשטת, הפעילות המיטוטית גדלה, היא 2 פעמים יותר מאובחנות בחולים עם גידולים גוברים במהירות מאשר בקצב בינוני ואיטי של הצמיחה שלהם. מיאומה קדנית מהתרבות מבדילה את נוכחותם של מוקדי רב-מרבי של התפשטות עם תופעות אטיפיקות (הטרוגניות של גרעיני התא עם גרעיני היפר-כרומיים גדולים של צורה סגלגלת וסגל). בעל חשיבות רבה בפתוגנזה של תהליכים hyperplastic של myometrium ניתנת למנגנון המרכזי. ההנחה היא כי התפתחות הרחם מבוססת על תסמונת המתח הפסיכו-רגשית, המובילה להתמוטטות של תגובות הסתגלות-פיצוי ברמות שונות של מערכת היפותלמוס-היפופיזית של הרחם בשל הפרעה של מאקרו ו microcirculation , hypoxia רקמות. לפיכך, ניתן להבחין ברמת הנזק על ידי שלושה גרסאות פתוגנטיות של התרחשות ופיתוח של מיסא הרחם: אני בשל הפרה של הפונקציה של מערכת היפותלמיה-יותרת המוח (עם עלייה או ירידה במוצרי גונדטרופין). II - הגידול מתפתח על רקע פונקציית השחלות לקוי. III - הגידול מלווה בהפרה, בעיקר פונקציות ומבנים, מנגנון הקולטן של הרחם, אשר, ככלל, הוא תוצאה של הפלות, לימודים ידניים ואינסטרומנטליים של הרחם, שימוש ארוך טווח של הצי.

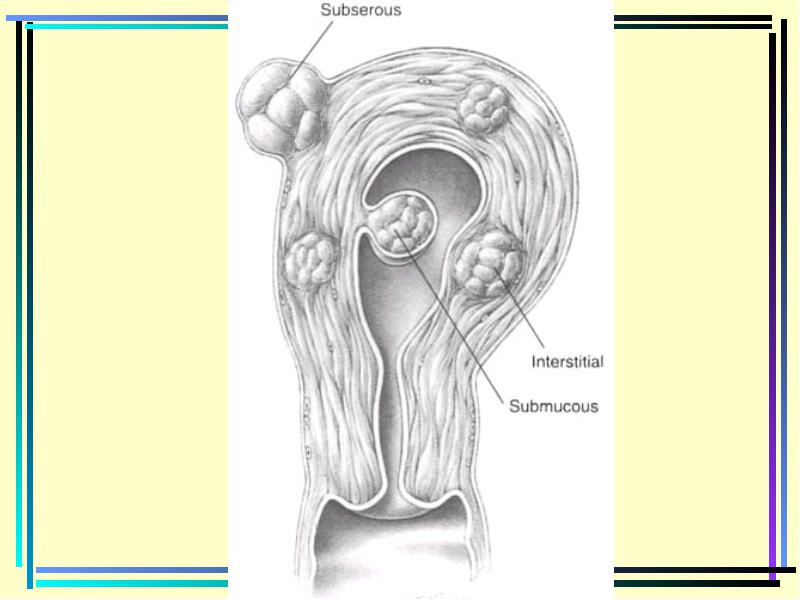
הגידול מתרחש Intersensuisha, אם כן, בהתאם לכיוון הצמיחה, הסוגים הבאים של צמתים הרחם מתפתחים: Interstitial (בעובי קיר הרחם); נחשב (גדל לכיוון חלל הבטן); SULLIFED (גדל בכיוון הקרום הרירי של הרחם). כמוסה נוצרת סביב הצומת המיאומי. כמוסה משרירי וחיבור אלמנטים של קיר הרחם. הקפסולה של צמתים נוקשים נוצרת גם על ידי העטיפה הפנימית של הרחם. צמתים sublifting יש כמוסה משכבת \u200b\u200bשרירים ורירית. ב 80% מהמקרים יש מרפרי הרחם מרובים עם מספרים שונים של צמתים, ערכים לא שווים וצורות. צבע צמתים ריינאל יכול להיות קשור לגופים של הרחם עם בסיס רחב או לגדול ישירות תחת הצפק והם קשורים עם הרחם רק עם רגל. צמתים כאלה הם מטלטלין מאוד הרגליים הם חופפים בקלות. צמתים sublifting נמצאים בכל חולה עשיר עם הרחם. ב 95% מהמקרים של myomas, מתפתח בגוף של הרחם ורק 5% בצוואר הרחם. מיומה של צוואר הרחם לגדול מלאי מתגלגל. הגוף של הרחם לעתים קרובות נשאר ללא שינוי והוא ממוקם על הקוטב העליון של הגידול הזה. ממוקם נמוך צמתים מיאומיים יוצאים מן הגופות של הרחם יכול גם להיות ממוקם retroperitoneally או intertwine. הם מסומנים בניידות נמוכה.

גורמי סיכון MOMA UTERKA E.M. Wychlaeva ו l.n. Vasilevskaya, Ta. Palladii הוא בין גורמי הסיכון של הפיתוח של moma של הרחם, את התכונות הבאות של ההיסטוריה ונתונים של מחקר אובייקטיבי: 1. נטייה תורשתית (מיאומה הרחם, גידולים אחרים של איברי המין, מסטופתיה בקרובים של הראשון ו דור שני). 2. הפרות של פונקציה הווסת החל עם menarche, כולל אלה בשילוב עם אינפנטיליזם מין. 3. הפרעות של תפקוד הווסת אינן מרופקות, במיוחד בשילוב עם פחמימות לקוי, שומנים וסוגים אחרים של חילופי (השמנת יתר, סוכרת). 4. מחלות דלקתיות של איברי המין הפנימי התורמים לפגיעה של הפונקציה השחלה. 5. גירוד אבחון חוזר של הממברנה הרירית של גוף הרחם והפלות מלאכותיות, אשר יכול להיות מחלות דלקתיות של הרחם ושינויים במנגנון קולטן אנדומטריום. 6. מחלות אקסטרגניות התורמות להפרת תפקוד השחלות ובלוטות אחרות של הפרשת הפנים.

גידולים punchitoneal של גדלים קטנים עשויים להיות זרימה אסימפטומטית, I.E. נשים אינן מטילות תלונות. בנוכחות מינומה מרובה של הרחם עם הסדר interstitial של צמתים, חלל הרחם הוא מתוח ועלייה במשטח הווסת. כתוצאה מכך, כמות הדם גדלה במהלך הווסת. בנוסף, היכולת של התכווצות של הרחם מופרעת. בדימום חזק במיוחד מתרחשת במהלך momas עם צמיחה centrinetal מיקום צמתים של הצמתים. עבור מיקום זה, MIOM מאופיין לא רק עבור הווסת ארוכה ושופעת, אלא גם נוכחות של דימום Internmenstrument, אשר יכול להיות גם בשל הפרעה של הפונקציה השחלות, אשר אושר על ידי היפרפלזיה רירית הרחם הזוהרת. דימום הרחם עשוי להיות בגלל הן פתולוגיה מקובלת: hyperplasia השחלות stromal; ניוון ציסטי; דלקת של נספחים של הרחם; אנדומטריוזיס פנימי; הורמונופרודות של גידולים בשחלות. הופעת הדימום אצל נשים עם מיומה של הרחם בדואר, מציינת פתולוגיה: השחלות (הגידול הפשייתי או היפרפלזיה השחלות סטרומה); רנדומטריה (סרטן, hyperplasia, פוליפוזיס). בחולים כאלה, יש צורך לבצע את גירוד האבחון של רירית הרחם.

תסמונת הכאב נגרמת על ידי המתח של מנגנוני הרצועה של הרחם, מתיחה את כיסוי הצפק שלה, כמו גם את הלחץ של הגידול הגובר על האיברים הסובבים. לחץ על איברים שכנים תלוי במיקום ובכיוון הצמיחה של צמתים. יוצאים מהקיר הקדמי של הרחם, צמתים של גדלים קטנים אפילו נלחצים על שלפוחית \u200b\u200bהשתן, גרימת תופעות דיסוריות. גידולים ממוקמים באופן תוך כדי סחיטה של \u200b\u200bאורטרים עם הפיתוח הבא של הידרומטר, hydronephrosis ו pyelonephritis. הלחץ על פי הטבעת קובע את הפרת הפונקציה של דרכי העיכול. תחת הרחם והסדר התכום של צומת הכאב יכול להיות לתפוס. צמתים מיאומיים סובלים על הרגל עשויה להופיע בנרתיק, אשר מלווה בכאב חד ודימום. סיבוך נדיר עקב לידתו של צומת מיאומי הוא שיעור הרחם. MOMA UTERUS, ככלל, לגדול לאט. עלייה מהירה בגידול בחשדנות ביחס להרשות רכש. עם תסמונת לא מסובכת, תסמונת כאב באה לידי ביטוי חלש, כאבים יכולים להיות סימפטום דומיננטי כאשר סיבוכים מופיעים בצורה של: נמק, מתפתל את הרגליים של צומת מיאומי, הידבקות עם פריצין אגן, עם תהליכים דלקתיים של תרופות של דלקת ותופעות שיוריות של דלקת של pellet peritoneum.

אבחון מיסה הרחם המבוסס על נתוני ההיסטוריה (נוכחות של הפרעות של הווסת, הפלות מלאכותיות, שריטות של רירית הרחם, דימום בזמן הלידה ומניפולציה intrauteripal באותו זמן). תלונות של חולים על כאב בתחתית הבטן ושפע של הווסת, כמו גם על בסיס תוצאות המחקר הבימנלי). גידולים יבשים הם מוחשיים, לפעמים עם צמתים מרובים עם משטח חיצוני חלק, לעתים קרובות יותר movable, לפעמים ניידות הגידול מוגבל בשל גודלו, תהליך דבק בחלל של האגן הקטן. שיטות מחקר אינסטרומנטליות נוספות (אולטרסאונד, היסטרוגרפיה, היסטרוסקופיה) הן בעלות חשיבות רבה. מיסה הרחם צריכה להבדיל עם סרקומה של הרחם; סרטן רירומטרי; גידול שפיר או ממאיר יוצא מהשחלה; תצורות גידולים דלקתיות של נספחים של הרחם; עם הריון. בנוכחות פריקה ארור ארוכה, יש צורך להבדיל את הרחם וסרטן רירית הרחם. יש לזכור כי מחלות אלה ניתן לשלב. ציין את האבחנה מאפשרת לגרדת האבחון של רירית הרחם. גידולים בשחלות שפירים - תצורות כדוריות או אליפסות של עקביות טאגלסטית, ככלל, הן מוחשות בבירור בנפרד מן הרחם. אם קשה לקבוע היכן מגיש הגידול, צוואר הרחם בעזרתם של מלקחיים כדור נעצר על ידי הספר: הגידול הנובע מן הרחם הוא זז עם זה. יעיל הם: בדיקה אולטרסאונד של הרחם ו appendages; רדיוגרפיה של האורגנים של האגן הקטן בתנאי pneumoperitonium; לימוד אנדוסקופי.

קשר מיאומי בטן על הרגל קל לאמץ את הגידול השחלות. במקרה השני, הפעולה מוצגת. קשה להבדיל בין הרחם לגידולים שפירים של השחלות בנוכחות תהליך דבק או עם סרטן שחלה, כאשר הגידולים הולכים לתוך קונגלומרט יחיד. במקרים מסוימים, קונגלומרט כזה מזכיר מאוד את מיסה הרחם. אם אי אפשר להבהיר את האבחנה של דליפת בדיקה. עם מיוסות קטנות של הרחם עם נוכחות של דימום, יש צורך להבדיל אותם עם דימום Usterine Usfunctional, הקשורים הפרה של הפונקציה השחלות. במקרים אלה, יש צורך לבצע שפשוף אבחון של קרום רירי הרחם, המאפשר לך לאבחן את המיומה הצעירה, ובדימום לא מתפקדת, מניפולציה זו אינה רק אבחון, אלא גם את הטיפול ואחריה, הדימום הוא בדרך כלל בדרך כלל עצר. מחקר היסטולוגי של גרוטאות החלל הרחם מאפשר לך לאפיין במדויק את מצב האנדומריון ולקבוע את נוכחותם של תנאים פתולוגיים שונים בו. שיטות אינסטרומנטליות אחרות ללימוד מעמדם של אנדומטריון מותר להבהיר: אולטרסאונד של הרחם (יש סימנים אהוגרפיים של פתולוגיה ריריתית - שינויים ברוחב של מו'ו, מבנה, קווי המתאר); היסטרוסקופיה או hysterography עם חומרים מנוגדים.

מיסה הרחם צריך להבדיל מההריון שבו הרחם של עקביות רכה. נוכחות של סימנים אמינים והסבירה של הריון, נוכחות של ביצה פירות ו gonadotropin chorionic בחלל הפה בחלל הפה בדם או בשתן מסייע להבהיר את האבחנה של הריון. עד העשור האחרון, טקטיקת התצפית הטקטית שלטה בחולים מהרגע של גילוי מיסה לפני הופעת האינדיקציות לפעולה. טיפול שמרני זה חייב להיות מורכב ומופנה לקשרים שונים של התהליך הפתולוגי, תוך התחשבות בהפרעות מזוהה ולפתח: הטיפול במחלות גינקולוגיות ומלאכותיות. תיקון הפרות הורמונליות ומפושגות; טיפול באנמיה; בלימה גידול צמיחה; השפעות נוירוטרופיות. שאלת הטיפול השמרני במיאומה בפתרון סוגיית הטיפול השמרני של מיאומה צריכה לשקול שלושה היבטים: 1. עמידה בערנות האונקולוגית המקסימלית בשלבים שונים של תצפית. 2. מאפיינים מורפוניים של צמיחת הגידול. 3. הרגישות הספציפית של רקמת Miometrium וצמתים מיאומיים כדי השפעות הורמונליות אקסוגניות (רגישות זו נקבעת במידה רבה על-ידי יחס רכיבי שרירים וחיבור ברקמת הגידול).

הריכוז של קולטני פרוגסטרון מצטמצם כשהגידול גדל ראשון ב- Myiometry, ולאחר מכן ברקמת הצומת. טיפול שמרני של מיסה הרחם חייב להיות מקיף ולכלול את ההוראות הבאות. 1. הבטחת מזון דיאטה. הצורך בכך נובע ממאפייני חילוף החומרים, שילוב תכוף של הרחם עם השמנת יתר, הפרה של חלבון, פחמימות, שומן, חילופי מיקרו, פגום פונקציית הכבד ואיברי העיכול. מומלץ כי מזון מאוזן אך ורק עם הכללה בתזונה של שמן צמחי, ירקות ומיצי פירות, מים מינרליים. כדי להסדיר תהליכים מטבוליים, מיקרווסות של יוד, נחושת ואבץ יונים הם prescribed בפנים, parenterally או על ידי יונופורזה על הבטן התחתונה. זה תורם לנורמליזציה של הפונקציה הווסת, הפחתת אובדן הדם, הגבלת הצמיחה של הגידול, שיפור המדינה הכוללת. G.a. פלדי ואח ' (1986) פיתחה בהצלחה להחיל מתודולוגיה עבור ויטמינים מורכבים, תוך התחשבות בהשתתפות של ויטמינים בתהליכים מחזוריים. Pent הוא בשלב הראשון של מחזור חומצה אסקורבית ליום של מחזור, tocopherol ו retinolacetate (שנינות E ו- A) לתוך השלב השני של המחזור. מרפאת מיומה מאופיינת בהפרעות קרובות, שינוי במעמד הפסיכו-רגשי, המהווה את הבסיס להכללה במתחם של טיפול בצעדים שמטרתם לשחזר תקנה נוירוכארית בחלקים הגבוהים ביותר של מערכת העצבים הצמחה. לשם כך, הרגעה משמשים הרגעה, תרופות נוגדות דיכאון.

תפקיד גדול בשינוי מעמד פסיכו-רגשי הוא שיחק על ידי תסמונת כאב, חיסול אשר חשוב להגדיל את האפקטיביות של הטיפול ב MOMA של הרחם. משככי כאבים משמשים, סוכנים אנטי דלקתיים nonspecific (diclofenac, nimesuid). שינוי במצב הפונקציונלי של קליפת המוח הגדולה תורם למחלות דלקתיות כרוניות של איברי המין, אשר לעתים קרובות מלווים את המומה של הרחם. שינויים משמעותיים מתעוררים במרכזים רגולטוריים משנה, בשחלות, תהליכים אימונולוגיים מדוכאים, מחזור הווסת מוטרד עם גילויי היפר-אור. הטיפול במחלות דלקתיות הוא נקבע פתוגנטית, מתבצע בכמה שלבים למספר מחזורים. ההעדפות ניתנות פירושו להגדיל את תגובתו האימונולוגית של האורגניזם ובפעולה אנטי דלקתית. עיכוב הצמיחה של הגידול המטרה העיקרית של ההשפעות הטיפוליות במינומה הרחם היא בלימה של צמיחת הגידול. השפעה זו מושגת לאחר הנורמליזציה של יחסים הורמונליים, מטבוליזם, תרופה של תהליכים דלקתיים מקושרים. טקטיקות הטיפול השמרני של חולים עם הרחם כוללת שימוש בהורמונים התורמים לשיקום הומאוסטזיס האנדוקריני והקבלה הסלולרית של הרחם. טיפול הורמונלי אפשרי הן בפרודוקטיביות והן בתקופת המנופדים. זה יכול להתבצע הן לפני הניתוח ואחריו.

טיפול הורמונלי הוא התווית: 1. פריצות של גידולים של גדלים משמעותיים (במשך שבועות). 2. בלוקליזציה הצורך של צמתים. 3. נטייה בולטת לצמיחת הגידול המהירה (חשד לסרקומה). 4. אבחון נדרש. 5. moma עם הריון. 6. Moma עם מחלות הגידול של איברי המין. עבור טיפול הורמונלי עם הרחם, אנדרוגנים משמשים, שהם מעכבים טבעיים של סינתזה אסטרוגן, לדכא את התפתחות והבשילתה של זקיק, היווצרות של גוף צהוב, לדכא את התפשטותם של האנדומטריאליות ולתרום לאונטייה. עם זאת, אנדרוגנים יש מספר רציני תופעות צדדיות (היפרטריצ'יס, שינוי קול, עיכוב הווסת). הוא מגביל את בקשתם, במיוחד אצל נשים צעירות. לטיפול ברחמים, הן בתקופה הרבייה והן בתקופה הרבייה משמשים לרוב תושבות הקשורות לנגזרת בשורה הגרעינית. הרמה הגדולה ביותר של קולטני אסטרוגנו נמצאת ברקמת האנדומריון, ובצמתים של מומה, יש נטייה ברורה להגדיל את הכמות שלהם בהשוואה לניומטריה ללא שינוי, המצביעה על רגישות להשפעות אסטרוגנו לא רק על מיומטריום, אלא גם רקמות הגידול . לכן, סמים שיש להם השפעה אנטי-אסטרוגנית על תאים המכילים את הקולטנים האתנאים מסוגלים לעכב את הצמיחה של הגידול למידה זו או אחרת. אנלוגים של Norethysterone (Narcole) נקבעו במינון של 5 מ"ג ליום מ 16 עד 25 יום או מ 5 עד 25 ימים של המחזור החודשי בתוך 6-9 חודשים.

לטיפול בעידן האלפים של נשים, העדפה ניתנת לתרופות אסטרוגניות משולבות, המכילות נגזרים נוקלואידים כמרכיב הגסטאני. Mioma הרחם משולב לעתים קרובות עם endometriosis חיצוני ופנימי. במקרים אלה, מומלץ לרשום danazole - סטרואידים סינתטיים (נגזרת של 17-thinyltestosterone), אשר יש אפקט אנטיגונוסטרופי פעיל ואין לו תכונות אסטרוגניות וגסטגן. מנגנון אפקט הריפוי של Danazole (DUNCA) קשור לבלם של הפרשתם של FTS ו- LH, Hypophysome על מנגנון המשוב השלילי, שכן לתרופה זו יש זיקה בולטת לקולטנים של הורמוני מין בהיפותלמוס ו hypopysies. Danazole יעיל במינונים MG / Day. מומלץ להתחיל לטיפול עם 400 מ"ג / יום., לאחר מכן, בהתאם לתוצאות, המינון יכול להיות משופר או מופחת. משך ההכנה הוא, ככלל, 6 חודשים. לפעמים משך הקורס הוא גדל ל 9-12 חודשים. יש נתונים על בלימה של צמיחה ורגרסיה של moma בעזרת הכנה נוספת של סטרואידים - Gestrinone. זה prescribed במינון של 2.5-5 מ"ג 2 פעמים בשבוע. כתוצאה מכך, הגוף קובע את אותה רמה של הורמונים כמו בשלב folliculine מוקדם עם מחזור מחזור רגיל. בשימוש בהצלחה לטיפול במיסה הרחם, במיוחד כאשר הוא משולב עם אדנומיסוזיס, ייצור דור חדש, בפרט, דידונסטרון (Dudhaston) במינון של מ"ג מ 5 עד ה -25 של מחזור הווסת או מ 16 עד 25 ימים של המחזור.

יש ניסיון ברחם של הרחם של אגוניסטים Gonadoliberin. פונקציית Adenogiposis מתכווננת באמצעות חומרים Neurohumoral של מה שמכונה הורמונים ריינג. Gonadotropin Rilizing הורמון מסנתז את GNVG בגרעין arcate של ההיפותלמוס במצב פועם, אז האקסונים של תאי עצב נופל לתוך קצות הטרמינל, אשר מערכת הדם הרגילה נוצרת, המשלב את ההיפותלמוס ואת יותרת המוח. על פי כלי הפורטל, GNVG מגיע לשיעור הקדמי של בלוטת יותרת המוח והוא קשור קולטני Gonadotrophov ספציפיים המבצעים את הסינתזה ואת שחרור של gonadotroplins. הוא נקבע כי הייצור של gonadotropins נשמרת בשל הקצאה פועמת של GNVG, ואת הממשל הקבוע של GNVG מוביל לירידה ברגישות של החלק הקדמי של תאים יותרת המוח ל Goop, אשר מלווה ירידה ירידה בייצור gonadotropin ו hypo estogenia. GNWG Agonists, מסונתזת על ידי שינוי מולקולת GNRG טבעי, יש פעילות ביולוגית גדולה משמעותית (לפעמים), אשר מוסבר על ידי התנגדות בולטת יותר להרוס אנזימים, כמו גם מטבוליזם איטי וחצי חיים גדולים. לכן, הקדמה מתמשכת של אנלוגים של GnRH לאחר הגירוי הראשוני גורם desensitization יותרת המוח וסגר עמוק של הפרשת גונדוטרופין, ואחריו דיכוי של הפונקציה השחלות.

מתוך תרופות של קבוצה זו, Trimtoreline (DenenAftil) ו gozerellin (Zoladex) משמשים. Deneptyl מוזרק באופן שרירי במינון של 3.75 מ"ג, ואת Zoladex - תת עורית 3,6 מ"ג החל מ 2-4 ימים של מחזור הווסת ולאחר מכן לבצע הזרקת כל 28 ימים במשך 3-6 חודשים. הם הצורות הנוחות ביותר כדי להבטיח את הגעתו הארוכה של הורמונים בגוף. היעדרם הוא חוסר היכולת לעצור את הפעולה כרגע, כאשר יש צורך. ב -3 החודשים הראשונים של הטיפול, הביטויים של מיסא הרחם מופחתים באופן משמעותי, רמת המוגלובין, המטוקריט, אך לאחר סיום הטיפול, הרחם ומומס מתחילים להגדיל במהירות, להגיע% מהגדלים הראשונים. לכן, אגוניסטים מסוג GNW נותנים אפקט זמני וראו ליישם אותם להתכונן לפעולה של חולים עם מראה של הרחם מלווה דימום, כמו גם כדי להפחית את גודל הצמתים המיאומיים. בנוסף, הם רשומים לחולים במקרה של התוויות נגד לפעולה. לאחר הטיפול, בתנאי התרופות pseudomenopase, יש הפחתה משמעותית אובדן דם וירידה במשך הפעולה כמו כריתת הרחם ו momectomy. נכון לעכשיו, יש נטייה לשימוש המשולב של momectomy לפרוסקופי עם טיפול מראש של GNVG אגוניסטים (כדי לצמצם את גודל הצמתים מיאומי אופטימיזציה של התערבויות כירורגיות המשמרות פונקציה הרבייה בחולים צעירים).

בטקטיקות של חולים עם הרחם, קיימת נטייה ברורה למחוק את הגבולות בין שיטות הטיפול השמרני והתפעולי של הטיפול. בטיפול בחולים עם הרחם, מספר שאלות מתעוררות. קודם כל, יש צורך לפתור את השלמת או חלקית צריך להיות הסרת הרחם, השחלות, צינורות הרחם, ובנוסף, כיצד לייצר מבצע הבטן או הנרתיק. היקף הפעילות תלוי בעידן של אישה, את מצבו הכללי, מידת האימיזציה, מחלות מקובלות, המיקום והגודל של צמתים מיאומיים. חולים עם מיומה של הרחם לייצר פעולות רדיקליות ושמרניות. לכל אחת מהשיטות הללו יש אינדיקציות והיוונת התוויות נגד. הסרה מלאה של הרחם מונעת על ידי תדירות גבוהה של מחלות מקובלות של הרחם: תהליכים היפרפלסטיים של שינויים פתריינריאליים, פתולוגיים בצוואר הרחם, תהליכים ממאירים ברנדומטריאלית, התרחשות של צמיחה סארקעית בצומת מיאומי. שינויים אלה מתרחשים לעתים קרובות יותר בנשים בכירות. יש צורך גם להעריך את האפשרות לבצע את הפעולה על ידי נתיב הבטן או הנרתיק. זה תלוי במספר גורמים: גודל הגידול, הצורך בתיקון חלל הבטן, חומרת סיבי השומן תת עורית, הצורך לבצע התערבות נוספת בשחלות, וכו 'כאשר הממדים של ה הרחם הם קטנים (עד 12 שבועות) בנוכחות של השמטת מקושרים ונופלים מתוך הרחם, הסרת הרחם עם גישה בנרתיק ואחריו הנרתיק פלסטיק.

עם MOMECTOMY שמרני אצל נשים צעירות, אם יש שינויים משחלים סיסטיק, כריתה בצורת טריז מוצג, אם הגידול המלווה של הסרת השחלה של הגידול מוצג. ב-לאחר גיל המעבר, אם יש שינויים פתולוגיים בשחלות, יש להסיר אותם. ביצוע ניתוח שמרני ופלסטיק ברחם, יש לשמור את צינורות הרחם. אם המיומה של הרחם מלווה בתהליך דלקתי באגן קטן, אשר קורה לעתים קרובות למדי, יש להסיר את צינורות הרחם, כפי שהם יכולים להיות מקור של זיהום בתקופה שלאחר הניתוח. עבור אותם שיקולים, יש צורך להסיר את צינורות הרחם בשינויים נקרוטיים היתוך מושרה של צמתות מיסא הרחם. פעולות על מיומה של הרחם מתבצעות חירום ובתוכנן. קריאות חירום מתרחשות במהלך הדימום הקשורים לסכנה למחלה של המטופל, לסובב את הרגליים של הצומת המיאומי, נמק, או את התברואה של הצומת המוזר. בכל המקרים האלה, ניתוח דחוף מוצג. התווית נגד ההפעלה היא רק מצב אגונלי של המטופל. בעת פתרון השאלה של נפח הפעילות, I.e. קטיעה כוללת של הרחם או ההרכבה של זה צריך להיות מונחה על ידי מצב צוואר הרחם. אם לא זוהו שינויים פתולוגיים, הופק קטיעת הרחם. לא צריך למחוק את הצוואר הלא משתנה של הרחם.

מומחים לפעולה הם: 1. שופע לטווח ארוך וסת או דימום acyclic, וכתוצאה מכך סוכנויות של המטופל. 2. גדלי סרטניים גדולים (מעל 15 שבועות, הריון) אפילו בהעדר תלונות. גידולים בגודל זה משבשות מערכת יחסים אנטומית באגן קטן ובחלל הבטן, לעתים קרובות מובילים לפגיעה של תפקוד הכליות. 3. גודל הגידול המתאים לתקופת ההריון של שבועות. בנוכחות סימפטומים של יישור האיברים השכנים (השתנה מהירה, הפרת מעשה של צוואציה). 4. גידול הגידול. עם זאת, יש לזכור כי לפני הווסת בשל זרימת הדם של הרחם, הגידול יכול להגדיל מעט. 5. קשר מחובר על הרגל. צומת כזה יש להסיר, שכן הוא מסוכן לסובב את רגליו, אשר עלול לגרום לניתוח דחוף. במקרים אלה, תמונה טיפוסית של בטן חריפה מתפתחת, אשר קשורה ליקוי כוח הגידול. זה קורה בצקת, דימום, ואז נמק ומבוא. עם מחקר נרתיקי, גידול מוחשי בנפרד מן הרחם, כואב בחדות כאשר מישוש. ככלל, הוא נלקח לחינוך השחורים. במקרים אלה, שגיאת האבחון אין חשיבות בסיסית, שכן עקב תופעות חדות, החולה עדיין זקוק לניתוח. 6. נמק של הצומת המיאומי. שינויים שאינם אופטי נובעים מתזונת הגידול.

עם נמק אספסטי, הזיהום ניתן להצטרף נתיב hematogenic או לימפוגני. במקרים מסוימים, זיהום מתרחשת מן המעי, לרוב מנספח. בשל הנמק, הרקמה נמסה, ולפעמים יש חללים מלאים תוכן נוזלי או נוזלי למחצה. את הריסת של הרחם עשוי ליצור. עם נמק, הגידול יוצר את הרושם של הצמיחה המהירה שלה. זה רק לעתים רחוקות מתרחשת מה שנקרא נמק יבש עם התצהיר לאחר מכן של מלחים לתוך רקמת הגידול. מיומה מסודרת של הרחם, אשר יש צפיפות כפרית וגם גלוי על הביקורת תמונה רנטגן חלל הבטן. חולים אלה אינם זקוקים לפעולות. נמק של מומיה מלווה בכאבים חדים, מתח חומת הבטן הקדמי, עלייה בטמפרטורת הגוף ולוקוציטוזיס. לרוב, נמק נתון צמתים sublifted של mioma. צמתים interstitial ו stiffer הם לעתים קרובות necrotized במהלך ההריון, בתקופה שלאחר הלידה או לאחר תשלום. במקרים אלה, האבחנה אינה קשה. עם מחקר נרתיקי, כמה צמתים מיאומיים נקבעים, שאחד מהם כואב בחדות במהלך המישוש. חולים זקוקים לטיפול כירורגי דחוף. השולח עם המבצע יכול להוביל את התביעה של הרכבה מוחלפת נמק, פריצת הדרך של התוכן שלה בחלל הבטן ואת הפיתוח של שיפוצים שנשפך. 7. סוכרית מיומה של הרחם. מיוומים כאלה גורמים לדימום שופע, מה שמוביל לאנמי חדה של המטופל. לעתים קרובות, באותו זמן, הרחם לא מגיע גדלים גדולים, ובמקרים מסוימים רק מעט גדל. חולים אלה זקוקים לטיפול מבצעי דחוף.

עזרה דחופה נדרשת בלידה של צומת מיאומי תומכת, כפי שהוא מלווה כאבים חדים בצורת דמויי דימום שפע. במקביל, החלקה וגילוי של צוואר הרחם מתרחשת, כמו במהלך הלידה. הצומת מבצע צוואר הרחם או נולד בנרתיק. 8. מיקום אינטלייטיגטיבי של מכלולים מיומה, המוביל את הופעת הכאב בשל דחיסה של פרקליטות עצבים והפרעה של תפקוד הכליות במהלך סחיטה של \u200b\u200bשתן. 9. צמתים מיאומיים מיאומיים הנובעים מהחלק הנרתיק של צוואר הרחם. 10. השילוב של מיסא של הרחם עם שינויים פתולוגיים אחרים באיברי המין: היפרפלזיה רירית הרחם חוזרים ונשנים, גידול שחלה, מחדל והונאה. 11. אי פוריות. בהיעדר עדות חירום, לא ניתן להפעיל התערבות תפעולית בנוכחות מחלות נשימה חדה ושפעת. בנוסף, בנוכחות מעילים מסוג טרנזולרי או פריחות מקושטות, ללא קשר ללוקליזציה שלה, יש להימנע זיהום של הגוף והפעולה עד לרגע של התאוששות מלאה ונורמליזציה של אינדיקטורים בדם. בנוכחות מחלות extragnitial, יש לבצע הכנה מראש זהירה.

מניעת מיסה ברחם מורכבת מאירועים כאלה: עמידה במשטר הרציונלי מתקופת ההתבגרות; תכנון המשפחה על מנת לא לכלול התערבויות פולשניות להפלות; תיקון של הפרעות הורמונליות וטיפול הולם במחלות גינקולוגיות ובסיבוכים מיילדים. Insolation מופרז ואפקטים טמפרטורה לא מספקים בשלב הרבייה המאוחר צריך גם להימנע שלבים תקופת גיל המעבר.

Neoplasms שפיר (גידולים) — תצורות פתולוגיות הנובעות מהפרת המנגנונים לחלוקת השליטה, הצמיחה והבחנה של תאים.
על ידי המבנה שלה, גידולים שפירים דומים בד שממנו הם מתרחשים. זה גם אופייני של שימור חלקי של הפונקציה הספציפית של הרקמה. גידולים שפירים לגדול לאט, בהדרגה לסחוט את המבנים הסמוכים ובדים, אבל לא לחדור אותם. הם, ככלל, הם טיפול כירורגי מספיק לעתים רחוקות recur.
Myoma הרחם
Myoma הרחם - אחד המחלות הנפוצות ביותר בפועל של רופא של גינקולוג. כל אשה רביעית מעל גיל 30 וכל אישה שלישית של גיל מוזר יש פתולוגיה זו.
מרפאה moma mattik. תלוי בשיעור הצמיחה של הגידול ואת לוקליזציה. עם צמיחה איטית של צמתים, המחלה עלולה להתרחש ללא כל גילוי, למרות גודל גדול למדי של moma. הצמיחה המהירה של הגידול מעניקה סימפטומים בולטים יותר. חולים פונים לרופא כאשר מדמם הקשורים לאנמיה, כאב בתחתית הבטן, הסימפטומים של צד השלפוחית \u200b\u200bואיברים שכנים אחרים. דימום מתבטא בדרך כלל בצורה של שופע חודשי (עם קרישי, יותר מ 5 ימים), אבל אז יכול לשנות במקרים של דימום מתוך הווסת.
אבחון של moma mattika
בשלבים המוקדמים של היווצרות הגידול, האבחנה שלה במהלך מחקר הנרתיק לא תמיד אפשרי. על מנת להבהיר את האבחנה של המומומה, הרחם מבצע איברי אולטרסאונד (אולטרסאונד) של אגן קטן של אגן קטן. בעת ביצוע אולטראסאונד, מצב הרחם והשחלות נאמד, להבדיל את הרחם ושחלות עם גידולים. כאשר אבחון הוא עשה, חשוב לקחת בחשבון את ימי המחזור של המחזור, כך האולטראסאונד חייב להתבצע בדינמיקה, באותו ימי מחזור.
לדברי אולטראסאונד, ניתן להקים במדויק לוקליזציה, ממדים, מצב של צמתים מיאומיים.
אולטרסאונד צריך להיות מוחזק כל הנשים מעל גיל 30 פעם בשנה עם נוף איתור מוקדם "יאנג" יום - מבטיח יותר לטיפול שמרני (לא מבצעית) של מומא של הרחם.
טיפול במומה אטריה בעיקר כירורגי, אבל לפעמים אתה יכול לעשות בלי ניתוח.
אינדיקציות להתנהלות הטיפול השמרני הן:
- חולה צעיר גיל;
- גודלו של צמתים מיאומיים ל 2 ס"מ קוטר;
- המיקום intermuscular של צמתים מיאומיים;
- צמיחה איטית יחסית של מיאומה;
- היעדר דפורמציה של חלל הרחם.
הטיפול במיסה של הרחם הוא לנרמל הפרעות אופייניות לחולים עם רחם מירה: אנמיה כרונית, תהליכים דלקתיים של הרחם והם נספחים, הפרת זרימת הדם של איברי האגן הקטנים, הפרת המצב הפונקציונלי של מערכת העצבים ושיווי המשקל. במקביל לזו, עיכוב תרופות של צמיחת הגידול מתבצע בשל טיפול מקיף סמים הורמונליים ולא כל כך.
אנדומטריוס
אנדומטריוס - זוהי מחלה נקבה, כאשר פיצוח של הבד, בדומה לאנדומטריום של הרחם, מתרחשת מחוץ לחלל הרחם.
תאים רירית הרחם הולכים מעבר לרחם יכול "להתיישב" על איברים אחרים, בדרך כלל שכנים - צינורות הרחם, השחלות, peritoneum, בשלפוחית \u200b\u200bהשתן, מעיים, וכן הלאה. במקרים נדירים (אם הם נופלים לתוך זרימת הדם), תאים אלה מיושבים בריאות, כליות, הגרון וחלקים אחרים של הגוף הוסרו מן הרחם. "OSEV" על גופים אחרים
תאים מתנהגים כמו אלה כי הם ברחם, כלומר, הם פועלים על פי שלבי מחזור המחזור - לגדול, לשבור, ובמהלך הדימום של הווסת. כתוצאה מכך, הדימום בשתן מופיע באנדומטריוזיס שתן, ואת פי הטבעת מופרדת מן פי הטבעת במהלך אנדומטריוזה.
כמה ימים לפני הווסת ובמסלולו יש כאב בבטן של דרגות שונות - עד נכות מוחלטת. כאבים יכולים גם להופיע במעי, את העצה, הישבן, הרגליים, לאחור וכן הלאה. לפעמים יש כאבי ראש וסחרחורת, הפרעת השתנה.אבחון של אנדומטריוזיס
לאבחון של אנדומטריוזיס, קולפוסקופיה, מחקר קולי ושיטות אחרות משמשים. שיטת אולטרסאונד היא אחת המגלולות והנפוצות ביותר. זה מאפשר לך להבהיר את המיקום של אנדומטריוזיס ודינמיקה כתוצאה של טיפול.טיפול באנדומטריוזה
תוצאה של הטיפול תלויה במערך הגורמים - חומרת המחלה, מידת השכיחות, תנאי הטיפול וכן הלאה. במהלך הטיפול, ולאחריו יש צורך לבצע שליטה דינמית על מצב החולים. שליטה זו צריכה לכלול מחקר גינקולוגי, אולטרסאונד (פעם כל שלושה חודשים), קביעת הדינמיקה של רמת OnComarckers CA 125, Rea ו- Ca 19-9 בסרום.
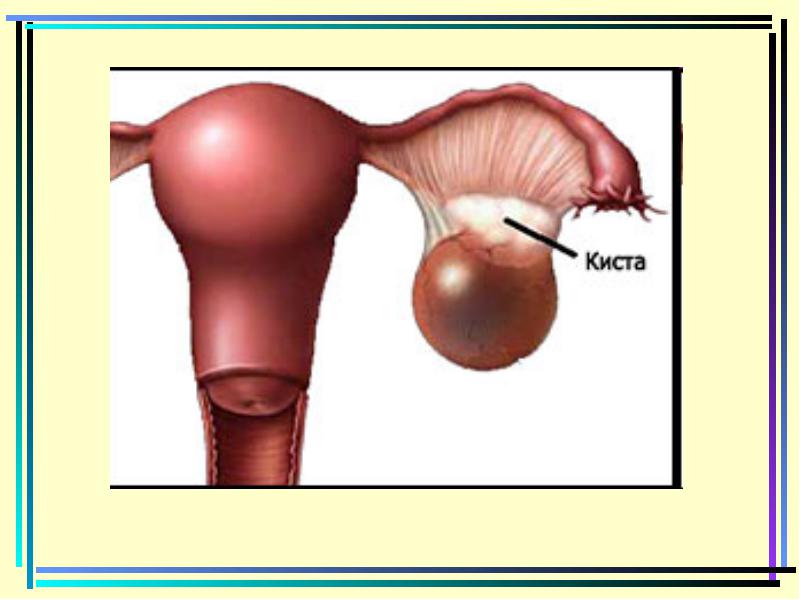
ציסטה השחלה
ציסטה השחלה- טופס שפיר, שהוא חלל מלא תוכן נוזלי למחצה או נוזלי. התוכן של התוכן וגודל של חלל תלויים במיקום של היווצרות ואת הגורמים למקורו.
לרוב, ציסטה השחלה לאבחן אצל נשים צעירות בגיל ילדים, אצל נשים מבוגר (יותר מ -50 שנה), זה מאוד נדיר.
ציסת גוף צהוב . הוא נוצר כאשר, לאחר הביוץ, זקיק מלא לא על ידי התאים של הגוף הצהוב, אבל הנוזל. החינוך נוצר, ככלל, רק מצד אחד, והוא חלל מלא נוזל צהוב, אולי עם זיהומים דם. סוג זה של תצורות שפירות עלול להתרחש לאחר הפלה או במהלך ההריון. ברוב המקרים, ציסטות כאלה עם טיפול ייעודי כראוי נספגים במהירות.
ציסטה פוליקולרית יצירת פגז של גוף צהוב או זקיק. זהו יצירת קאמרית קטנה מלאה בתוכן שקוף. הסיבה להתרחשות של תצורות תפקודיות היא חוסר איזון הורמונלי.
Clinic Cysts השחלות
ברוב המקרים, החולה לומד על מחלתו במהלך המעבר של בדיקת אולטרסאונד, שכן המחלה תתקדם אסימפטומטי. עם זאת, החינוך הפונקציונלי עשוי להופיע בצורה הסימפטומים הבאים:
- מחזור הווסת פגום (וסת ארוך ושופע);
- כאבי בטן נמוכים;
- דלקת בתחום התוספות.טיפול בציסטות השחלות
טיפול שמרני אפשרי רק עם גדלים קטנים של ציסטה והיעדר הצמיחה שלהם, במקרים אחרים הטיפול בציסט יכול להתבצע רק כירורגית. הטיפול השמרני של ציסטה פונקציונלית - ציסטות של גוף צהוב וציסטל פוליקולרי - מתבצעת על ידי אמצעי מניעה בעל פה, אשר נקבעו באופן אינדיבידואלי. עם תרופה שנבחרה כראוי, היווצרות נספגת בתוך שלושה חודשים, אם במהלך הזמן הזה לא התרחשו שינויים, אז הציסטה מוסרת כירורגית.// הראשי
גידולים עשויים להתרחש ברקמות איברי המין השונות - שומן, חיבור, שרירי, אפיתל ואחרים, במילה אחת, בכל בד גוף האדם. הגידול הוא סוג של צמיחה ורבייה של תאים אורגניזם שאיבדים את הנכסים הרגילים הרגילים שלהם, רכישת פתולוגיה. בפרט, הם מקבלים את היכולת לגדול ולעתים קרובות כדי רבייה מהירה.
תצורות כמו גידול נבדלות בגידולים אמיתיים, הנובעים לעיתים קרובות מן ההתפתחות הלא נכונה של רקמות ואיברים או כתוצאה של דלקת. תצורות הגידול כוללות ציסטות השחלות פשוטות, לעתים קרובות וכתוצאה מכך הצטברות של נוזלים בחללים של זקיקים.
שאלת הגורמים להופעתו של גידולים אמיתיים עדיין לא מוסברת.
בברית המועצות, התיאוריה היתה הנפוצה ביותר, לפיה גידולים מתעוררים בקשר עם השפעות שליליות ישירות על כל מרקם של הגוף של גורמים חיצוניים וחיצוניים שונים יצירת גירוי ספציפי באתר, כמו גם את התגובה רפלקס של מערכת העצבים, תגובה לגירוי המקומי. כתוצאה מכך, מטבוליזם ותכונות פיזיולוגיות של תאים משתנים במיקוד המקומי. זה יוצר תנאים להתרחשות של תאים חדשים.
כך יצרו בדים חדשים עם תכונות פתולוגיות, ורקמה נורמלית הופך בהדרגה לגידול. ישנן שתי תקופות של התפתחות של גידול אמיתי: פרימיין וצמיחה תקופת גידול אמיתי. זיהוי בזמן של הראשון או בשלב מוקדם התקופה השנייה מאפשרת לפעמים עם התערבויות כירורגיות פשוטות כדי למנוע התפתחות הגידול, אשר חשוב במיוחד אם הוא ממאיר. בגורמים מוכחים מבחינה קלינית, מבחינה מבחינה מבחינה מבחינה ניסוי, מבוססים מבחנים מניעת המונית של נשים, זיהו מחלות נסתרות שונות.
לכבוש עמדה נפרדת במקצת בקרב מחלות דומות של מערכות אורגניות אחרות. הקשר הדוק של גידולי איברי המין של נשים עם הפרעה של פונקציה של בלוטות אנדוקריניות ומין אופייני במיוחד.
גידולים שפירים מאופיין בצמיחה איטית, בעוד הם מתוגמלים מן הרקמות הסובבות ולא להרוס את האיברים השכנים עם זה. לא לנבוט בדם, כלי הלימפה, ולכן התאים של גידולים אלה לא נופלים לתוך זרימת הדם הלימפות לא מועברים בדים אחרים באיברים. גידולים שפירים אינם הגורם המיידי למותו של המטופל, מה שונה ממאיר. עם הסרה רדיקלית של גידול שפיר, זה לא נוצר שוב, ההתאוששות של אישה חולה באה.
במקרים מסוימים, גידולים שפירים יכולים להופיע בסיס ממאיר.
הגידולים הפשירים הנפוצים ביותר של תחום איברי המין הנשי הם כריסמי הרחם המתפתחים מרכיבי שרירים. לפעמים הרחם נקרא fibromomiomas, כלומר, גידולים המכילים לא רק שרירים, אלא גם בד סיבי.
ניאופלזמות ממאירות של השחלות נשים בכל הגילאים עשויות להתעורר. הופעתה של סרטן השחלות, ככלל, קדמה לתהליכים פתולוגיים שונים.
ל למנוע פיתוח גידולכל אישה צריכה להתבונן בקפידה למשטר היגייני ופיזיולוגי. כיתות חובה של חינוך גופני קל. יש צורך למנוע עודף במונחים מיניים.
גידולים ממאירים ריפוי לחלוטין אם המחלה מותקנת בזמן. כל אישה צריכה להיות בדיקה מונעת למחוז גינקולוג 2 פעמים בשנה.




