Seksualinės sistemos klasifikavimo navikai. Gerybiniai ir piktybiniai lytinių organų navikai
Varpų navikai
Gerybiniai navikai. Gerybiniai varpos navikai yra suskirstyti į epitelio ir ne epitelio. Nepurfelijos gerybiniai buitiniai varpos navikai yra gana retai ir gali būti iš bet kurio audinio. Tai yra hemangiomos, limfangiomos, neurofibromės, fibromai, lipai, misa, žavingų kūnų ir kitų enchondroms. Diagnozė grindžiama vizualiniais tyrimais, palpacija ir biopsija. Liga gali sukelti kosmetikos defektą, varpos kreivumą, skausmą, rečiau - erekcijos sutrikimas. Biopsijos medžiagos histologinis tyrimas buvo parodytas diferenciniam identifikavimo tikslui. Gerybinio naviko buvimas leidžia organizacinį chirurginį gydymą (sveikų audinių išskyrimą). Dauguma epitelinių baudžiamųjų navikų laikomi priešvėžiniais ligomis.
Papilomas. - dažniausiai pasitaikantys epitelio neoplazmai. Tarp papilo gali būti skiriama viruso ir nesibaigianti. Virusinės papilomos arba smaili condyleji, yra iš esmės, nepriklausoma venerealinė liga [Bazhenova A. A. A., Shabad A. L., 1975]. Viršutinio kondilo viruso pobūdį įrodė be ląstelės filtrato vakcinacija. Kontagalumas ir šios ligos plitimas seksualiai patvirtino B. A. Teoharov (1962), A. L. Shabad (1963). Dėl inkubacinio laikotarpio trukmės, kuris svyruoja nuo 1 iki 6 mėnesių, ne visada įmanoma nustatyti infekcijos šaltinį. Ligos diagnozė nėra sunkumų. Viral Papilomos pasirodo vyrams po 1-6 mėnesių po atsitiktinių seksualinių ryšių. Smaili condylomes. Jie vystosi ant varpos galvos ir ant kraštutinio kūno vidinio lapo. Vyraujanti vieta jų lokalizacija yra kampinėwort, surinkimo plotas, išorinis atidarymas šlaplės, latalu. Iš pradžių kondilomos skersmuo yra apie 0,1 mm. Tada jie padidina ir įgyja būdingą išvaizdą. Tai yra Vily, pažymėta, neskausmingas švietimas, kaip taisyklė, daug. Kartais sujungia, jie pasiekia didžiulę sumą. Paviršiaus džiovintuvas sausas arba šlapias, lengvai išsiplėtimas. Jie yra paviršutiniškai, o jų bazė neturi infiltracijos požymių. Tačiau, kai yra prijungta infekcija, condyloma gali necrotizuoti, dezintegruoti ir opuoti. Yra uždegimas aplinkinių audinių, niežulys, skausmas, skausmas, skurdo iš anksto sac, uždegiminė reakcija regionų limfmazgiai. Šiuo atveju sunku atskirti varpos vėžį. Galutinė diagnozė yra nustatyta biopsijos medžiagos histologiniu tyrimu. Tipiniu atveju, santykinai plonas sluoksnis epitelio be požymių hiperkeratozės randamas, gerai išvystyta jungiamasis insultas su turtingu kraujagyslių tinklo ir Malpigiyev ryšių patinimas.
Gydymas. Maži virusinės papilomos varpos (su nuo 1 iki 2 mm skersmens) gali būti atliekami elektrokoaguliacija. Kitais atvejais jų išsiskyrimas rodomas vietine infiltracija anestezija. Su dideliais virusinio papilotiniu plotiais vidiniu kraštutiniu kūnu, turėtų būti atliktas apvalus išskyrimas. Visais atvejais histologinė kontrolė yra privaloma.
Virusinės papilomos prevencija yra asmeninėje higienoje, užsakant seksualinį gyvenimą ir nustatant infekcijos šaltinį.
Pėjos ligos. Ne Rusijos papilomos Jie yra priešakinė liga ir plėtoja uždarą prieš maišą Phymsove. Jie gali būti lokalizuoti į Vernoy brokerį, šalia jo ant galvos ir ant kraštutinio kūno vidinio lapo. Jie turi platų riedėjimo pagrindą ir išblukusią paviršių arba grybų formą. Atsižvelgiant į odos temą įsiskverbimas į odos temą, kai infekcija yra pritvirtinta arba pikantija. Ne liberalios kilmės papilomos diagnozuojamos labai reti, nes jos yra paslėptos ekstremaliu kūnu, plėtoti besimptomus ir pripažintas jau piktybinių navikų etape. Galutinė diagnozė gali būti įdiegta tik biopsijos metu. Histologiniame tyrime tipiškos odos papilomos struktūra retais retais atvejais. Piktybinių požymių dažniau aptinkami. Jei diagnozuojant tipišką ne revoliucinį papilomą, išsiskyrimas rodomas sveikiems audiniams. Ne liberalų papilomų prevencija yra fimozės buvimo ir ankstyvo panaikinimo higiena.
Odos ragas. Išvaizda panaši į gyvūnų ar hipertroforo nagų ragą. Išgaubtas paviršius yra lygus, tankus. Įgaubta pusė yra trapi, krumpa. Liga vystosi su kūno polinkiu į keratozę. Odos ragas yra hiperplazija ir odos pakuotojo sluoksnio metaplacia. Ląstelių epitelio ląstelės gali patekti į audinį ir piktybinį.
Eritopija Caera.. Liga prasideda nuo ryškios raudonos plokštelės varpos galvos su aksominiu, šiek tiek grubiu paviršiumi. Švietimo formos ir matmenys nesikeičia ilgą laiką. Su histologiniu tyrimu tipiškuose atvejais aptinkami grūdėtų ir ragų sluoksnių hipoplazija bei subpataus audinio kraujagyslė. Epitelinės ląstelės turi dercenomos arba ovalo formos. Pastebėti pikantiška, atima ir ląstelių polimorfizmas. Eritropazės nusikaltimas prasideda su papillomatinių proliferacijų opa.
Leukoplakia.. Tai yra baltos spalvos plotai su lygiu paviršiumi ir griežtai išdėstytomis ribomis, kurios atsiranda ant varpos galvos, aplink išorinį šlaplos atidarymą ir dažnai platinami pakrautoms skylei. Leukoplakia atsiranda dėl židinio hiperkeratozės. Ant paviršiaus nukentėjo leukeloplakia, dažnai atsiranda įtrūkimai, opos, kurios yra ribotos ir dažnai sukelia išorinį šlaplės atidarymą. Diagnozę patvirtinama biopsijos medžiagos histologiniu tyrimu. Lėtinis uždegimas, hiperkeratozė, audinio kraujagyslė, limfocitinė infiltracija yra aptikta.
Vaisingų ligų gydymas varpos prasideda po privalomo paveiktos teritorijos biopsijos, su kuria pagaliau yra nustatyta piktybinio pobūdžio galimybė. Nesant piktybinio atgimimo, atliekamas eksploatavimo organizacinis gydymas (neoplazmos išskyrimas sveikiems audiniams, apipjaustymui). Su nuolatiniu ligos pasikartojimu, liga sukuria varpos galvos rezekciją ar amputaciją kartu su artimu fokusavimo radioterapija. Radiacinė terapija gali būti naudojama kaip nepriklausomas gydymo metodas su varpos leukoplakia dėl to, kad būtų galima pašalinti nukentėjusios teritorijos pašalinimą. Pacientams, sergantiems priešvėžiniais ligomis, turėtų atitikti tinkamą gydymą ir pateikiami užmokestį. Prevencija slypi fimozės panaikinimo ir higienos laikymosi.
Piktybiniai navikai Jie yra suskirstyti į epitelio (vėžių) ir ne epitelio (kraujagyslių, jungiančių, pigmentų navikų ir tt).
Piktybiniai Nejepialinės kilmės navikai yra labai reti. Pasaulio literatūroje yra mažiau nei 100 pastabų [Bazhenova A. P., Shabad A. L., 1975]. Tarp piktybinių navikų ne epitelinės kilmės, Sarkoma (angiosaromas, mysarcomas, neurosarcomes) kyla dažniau nei kiti. Rūpestingai atskleidžiami pigmentų navikai (melanosomarai, melanoma), kylantys iš pigmentų dėmių ir pigmentuotos papilotinės odos varpos. Diagnostika grindžiama istorija, palpacija ir citologiniu tyrimu ar biopsija. Biopsija yra visiškai kontraindikuotina pigmentų navikuose dėl neramingos naviko ląstelių sklaidos pavojaus.
Klinikiniu požiūriu navikas yra apibrėžiamas kaip tankus mazgas, esančio varpos galvos drebėjimui. Dažnai yra patinimas, skausmas, seksualinės funkcijos pažeidimas. Dažnas uravertinių kūnų naviko simptomas yra priapizmas. Navikai metastazizuoja, kaip taisyklė, regioniniu, bet jie gali pasirodyti atokiuose limfmazgiuose. Melanoma ir melanosarkai Greitai sudygsta caverno kėbulų ir laivų, todėl ankstyvosiose plėtros etapuose metastazės atsiranda plaučiuose, kepenyse, kauluose ir kitose organuose.
Gydymas turėtų būti derinamas. Chirurginis gydymas yra varpos ir dvišalio amhabivino šlaunikaulio limfadenektomijos amputacija. Po operacijos, varpos ir ingualinių teritorijų ultragarso regiono švitinimo. Daugeliu atvejų prognozė yra nusivylusi. Tik su laiku veikiančia intervencija yra palyginti palanki.
Vėžys. Tarp piktybinių varpos formacijų dažniau yra vėžys. Mūsų šalyje baudžiamojo vėžio yra 0,5% visų vyrų vėžio. Europoje ir Šiaurės Amerikoje tai įvyksta apie 1% visų vyrų vėžio, o Azijoje, Afrikoje ir Lotynų Amerikoje užima vieną iš pirmųjų vietų onkologinės ligos Vyrams.
Baudžiamojo vėžio etiologija nėra pakankamai aiški. Jo daugumos mokslininkų atsiradimas yra susijęs su poveikiu varpos galvos odai arba vidiniam skilimo dervos, turinčio kancerogeninių savybių, odos poveikis. Smegma gamina liaukų, esančių Vernali griovelio regione ir kraštutinio kūno vidiniame lapelyje. Smegmos kancerogeninis poveikis buvo pakartotinai įrodytas eksperimente.
Tam tikra vertė pridedama prie pirmiau aprašytų pirmiau minėtų pasirodymų ligų, ypač papilomamam, leukoplakia, odos nesąžiningų, kaire Eritotolopijos ir kt.
Bausmio vėžio patogenezėje pagrindinė vertė priklauso paruošto maišelio turinio stagnacijai, kurio dažniausiai kilo dažniausiai phymsove. Infekcijos, ilgalaikio uždegimo papildymas, Smegs spirtimų gaminių kaupimasis prisideda prie ligos vystymosi. Todėl 60-80 proc. Baudžiamojo vėžio pacientų turi įgimtą fimozę.
Patologinė anatomija. Tipiška varpos vėžio lokalizavimo vieta yra amfibijos griovelis, varpos galvutė, vidinis kraštutinio kūno lapas. Navikas linkęs paskleisti kontaktą su galvute ant priešoriaus maišelio, dengiant jį ir atvirkščiai. Retai pastebima caverninių kūnų daigumas.
Du makroskopinės formos varpos vėžio yra išskiriami - exofite (papiliarinis, grybų) ir endofitų (mazgulia, opinis). A. P. Bazhenova ir A. L. Shabad (1975) mano, kad bet kokia vėžio forma skilimo metu gali įsigyti pepsinį pobūdį.
Varpos vėžio bruožas yra uždegiminiai pokyčiai patys auglys, taip pat hiperplastinių procesų aplinkinių audinių. Mikroskopiškai varpos vėžys yra plokščias vėžys su tam tikru laipsniu.
Klinikinis vaizdas. Pradinis vėžio vėžio srautų etapas paslėptas, kaip taisyklė, kraštutiniu kūnu phymsove. Liga gali prasidėti su papilomos, erozijos, opų, plombų, kurie nesukelia fizinių kančių pacientui. Infekcijos pritvirtinimas, naviko dezintegracija, dygtuoja jį ekstremaliu kūnu, deginimo, niežulys, gerokai padidėjęs varpos galva vadovauja pacientui gydytojui. Naviko augimo augimas arba uždegiminės infiltrato dauginimas gali sukelti išorinio šlaplės ir insulto atidarymo suspaudimą. Kavinės įstaigų pralaimėjimas pasireiškia skausmingu erekcija ir kartais priapizmu. Regioniniai limfmazgiai, kurie pirmiausia metastazuoja baudžiamąjį vėžį, gyvena šlaunikaulio ir iliac. Tačiau apie 50% pastabų regioninių limfmazgių padidėjimas yra dėl uždegiminės infiltracijos vėžio naviko ir aplinkinių audinių. Metastazės nuotoliniuose organuose (kepenyse, plaučiuose), kai vėžys yra retas.
Griebinamoje kūnuose, metastazės gali būti paskirstytos giliuose dubens ir Iliac limfmazgiuose.
Klasifikacija. Piktybiniai varpos navikai klasifikuojami TNM sistemoje.
T - pirminis navikas: T1 - navikas yra mažesnis nei 2 cm skersmens, be infiltracijos; T2 yra navikas su matmenimis nuo 2 iki 5 cm su nedideliu subalansuojančiais audiniais; T3 yra navikas, kurio matmenys yra didesni nei 5 cm arba mažiau, bet su dygimo caverninių kūnų; T4 - navikas sudygsta į kaimyninius audinius ir organus. N - metastazės limfmazgiuose (apskaičiuotas lokalizacija ir dislokability: N1 - padidėjo, perkeliami ingualiniai limfmazgiai vienoje pusėje; N2 - padidėjo, perkeliami ingubiniai limfmazgiai abiejose pusėse; N3 - nenuoseklūs gyvenami limfmazgiai; M - metastazės nuotolinio organų : M0 - trūksta metastazių nuotolinėse įstaigose; ML - metastazės atokiose institucijose yra prieinami.
Dažnai sunku diagnozuoti baudžiamosios vėžio diagnozę. Galutinė diagnozė atliekama remiantis kūno biopsijos duomenimis, taip pat padidėjusiais limfmazgiais ar citologiniu jų tašku. Vėžio diferencinė diagnostika su daugeliu uždegiminių ligų (tuberkuliozės, sifilio, opinis balanoposto) turėtų būti atliekami su varpos pažeidimu. Tokiais atvejais spausdinimo atspaudų citologinis tyrimas, atliekant specifines reakcijas (manta, Vasermano) ir biopsiją, kurioje navikai turėtų būti paimti iš naviko gylio.
Varpos vėžio gydymas priklauso nuo scenos, atliekamas atsižvelgiant į varpos audinių daigumą ir infiltraciją, taip pat nuo metastazių. Naudojama radiacija arba radialinė terapija, chirurginis gydymas (naviko šalinimas ir limfogeniniai metastazės) ir kombinuoto metodo, naudojant spinduliuotės poveikį ir veikimo intervenciją. Į pradiniai etapai Apipjaustymas yra rekomenduojamas ir atlieka artimų fokusavimo ar radio (intraceano, aplikacijos) terapija. Apskrito ekstremalaus kūno išskyrimas taip pat yra pateisinamas, kai navikas yra jo lakštai. Su riboto naviko augimu, išjunkinimas rodomas el. Paštu sveikuose audiniuose. Su nepažeistos varpos vadovu rekomenduojama "Sapookhokov" operacija (visiškai pašalinti varpos odą su skulptūrinės varpos panardinimu po kapšelio oda). Taip pat taikoma V.N. Shevkunenko varpos rezekcija arba dalis. Tačiau vis labiau pripažįstamas varpos vėžio gydymas.
Naviko daigumas į cavernous kūnus, esant metastazėms regioniniais limfmazgiais, artiveruotus radioterapiją ar televiziją pirminiame navike su vėlesniu varpos amputacijos ir dvišaliais amputyvine šlaunikaulio limfadenektomija (kunigaikščio operacija) . Daugiau paleistų atvejų, ne tik išilgai šlaunikaulio, bet ir ILIAC limfmazgiai yra pašalinami. A. I. Zhushinin (1953) tuo pačiu metu rekomenduoja švitinti pirminiam navikui ir inguinaliniam plote, varpą į atitinkamą inguinalinę zoną.
Varpų vėžio daigumas kapšelio organuose yra atskiras varpos, scrotum, kiaušinių vieneto pašalinimas - šlaplės ir šlaplės insulto į siūlių liniją. Esant vieniems nuotoliniams metastazėms, jų eksploatavimo pašalinimas yra įmanomas. Su keliais nuotoliniais metastazėmis rodomi paliatyviosios operacijos, chemoterapija, kuri kai kuriais atvejais gali pratęsti ligonio gyvenimą. Chirurginis gydymas derinamas su prieš ir pooperacinės spinduliuotės terapija pirminio naviko fokusavimo ir regioninių limfmazgių regione.
Prognozė priklauso nuo ligos stadijos. Kompleksinio gydymo atveju 60-70% pacientų išliko 5 metų išgyvenamumas. Esant regioniniams metastazėms, prognozė dažniau yra nepalanki.
Varpos vėžio prevencija yra kruopščiai laikantis pagrindinio maišelio higienos, ankstyvo fimozės panaikinimo, laiku identifikuojant ir gydant priešekeną.
Šlaplės navikai
Udų kanalo navikai yra suskirstyti į gerybinį ir piktybinį. Dažniausiai jie yra nuo 20-30 metų amžiaus.
Gerybiniai navikai Gali būti iš šlaplės ir jos liaukų gleivinės (papilomų, polipų, smailių sostinės) arba jie kilę iš kitų audinių (fibromų, mėtytojų, fibromomijos, neurofibromų, angiomos).
Papilno šlaplės - Tai yra papiliarinės formacijos su kombineziniu paviršiumi, esančiu plačioje vietoje arba ilgoje kojų vienkartinėje arba grupėje, esančioje šlaplės gale esančioje šlaplės sienoje. Papilomos, kaip taisyklė, turi minkštą-elastinę nuoseklumą ir yra aiškiai neįtrauktos į aplinkinės gleivinės.
Angioma. Kapiliarai susidaro dėl hiperplazijos, yra melsvai raudonos formacijos, šviesiai spaudžiant, esančiame išoriniame šlaplės atidaryme. Angioma turėtų būti išskirti su varikoze-pažangios denmeningo sluoksnio, kurį galima aptikti per visą šlaplės klirensą, bet dažniausiai savo prostatos dalis sėklų tuberkuliozės. Šlaplės vazikai gali sukelti hematospermija.
Fibroms, miooma, fibromomija Vyrai yra labai retai. Kuriant pluoštinį raumenų sluoksnį šlaplės, jie išsikiša ant kojos į jo klirensą. Nuoseklumas yra tankus, elastingas; Nepaisant to, kad jie auga lėtai, gali sukelti šlapinimosi sutrikimus.
Klinikinis šlaplės navikų vaizdas priklauso nuo jų lokalizavimo. Pagrindiniai ligos simptomai yra šlapinimosi sutrikimai (sunki šlapinimasis, purslų purslai, greitas raginimas); Hematurija (pradinis ir terminalas). Pridėjus infekciją, yra įmanoma nuo šlaplės išimties ir pūlingų plombų išvaizda. Per šlaplės nugalėjo pralaimėjimą, yra dar ryškesnis Dizuriy, skausminga ejakuliacija, hematospermija, neįpaudojama erekcija, gali pasirodyti.
Diagnostika grindžiama kruopščiu varpos patikrinimu ir palputu, šlaploskopija. Jei urestoskopija yra neįmanoma, parodyta uretrografija. Kai kuriais atvejais diferencinė diagnozė Būtina biopsija.
Gerybinių navikų gydymas turėtų būti radikalus. Navikas turi būti išsikišęs sveikiems audiniams. Kai navikas yra išoriniame šlaplės kanalo atidaryme, į vietinį novokaino anesteziją galima jaudintis. Esant naviko akimirksniu šlaplės profiliuose, rodomas šlaplės rezekcija kartu su naviku. Svarbūs sunkumai yra chirurginis gydymas bendros papillomatozės šlaplės. Tuo pačiu metu paliatyvios priemonės (sukelia sidabro tirpalų nitratų ir paviršiaus elektroaguliacijos) skatina tik laikiną poveikį ir kelia grėsmę naviko piktybininkui. Todėl dažnai būtina pasinaudoti šlaplės pakabinimu. Su radikaliu gydymu prognozė yra palanki.
Piktybiniai navikai. Šlapimo kanalo vėžys reiškia retųjų ligų. Jos etiologija lieka neaiški. Veiksniai, prisidedantys prie jo atsiradimo, yra uretritas, strictures, fistulai. Kartais piktybiniams asmenims taikomos tam tikros gerybinės neoplamos šlaplės, hiperkeratozės. Daugumoje pacientų, vėžys išsivysto iš gleivinės urethros deminės dalies su leukoplakia ir plokščiu siuvimo metaplazijos fone, todėl beveik visada yra plokščia dygsnio, su erogeniniu ir be jo.
Vyrų šlaplės vėžio makroskopinės formos yra izoliuotos: karinio jūrų laivyno ir infiltracijos. Naviklis gali paveikti denio bulbo-membraną ir prostatos dalį šlaplės. Dažniau vėžys streikuoja bulvaro membranos dalį ir šlaplės priekį, daug rečiau yra prostatos. Šlaplės naviko vystymosi pradžioje gali būti metastinga ingubinalinių limfmazgių. Kempiozės kūno ir aplinkinių audinių naviko daigumas, ypač bulvaro membranos šlaplės dalyje, gali lydėti metastazių išvaizda dubens ir retroperitoneal limfmazgių.
Klinikinė nuotrauka gali priklausyti nuo pagrindinės šlaplės ligos, atsižvelgiant į tai, iš kurių yra vėžys (griežtas, lėtinis uretritas, gerybinio šlaplės naviko buvimas). Su pirminės ligos simptomai yra pirmieji menkai. Yra deginančių pojūčių, niežulys šlaplėje, nestabili Dizuriy. Tada šie reiškiniai tampa pastovūs, šlapinimasis trukdo. Parodomi septyni iš šlaplės (pirmiausia serozė, tada kruvinas ar pūlingas, kai užsikrėtė gleivine). Gali būti skausmingų erekcijų. Naviko augimas lydi aplinkinių audinių infiltraciją, įtemptų mazgų konglomeratų atsiradimas į inguinalines vietoves, kurios gali būti nustebinti ne tik blastomatu, bet ir uždegiminį procesą. Pasirodo nuolatinis tarpinis skausmas. Gali būti delsimas šlapime, kuriame Katoration lydi šlaplorragia. Šlaplės obstrukcija sukelia šlapimo infiltraciją, abscesų ir fistumų susidarymą. Šlapimas tampa purvinas ir mirksi. Palaipsniui navikas sunaikina išorinius lytinių organų organus, gali pereiti prie prostatos liaukos, tarpkojo, gaktos ir sedlikinių kaulų. Per šį laikotarpį, metastazės rodomos dubens, retroperitoneal limfmazgių, taip pat plaučių, kepenų ir kitų organų. Limfinės kelio blokavimas sukelia kapšelio ir varpos edemą.
Šlapimo kanalo vėžio diagnozė pradiniame jo vystymosi laikotarpiu yra sudėtinga. Tikrinimas, palpacija, citologinis tyrimas atskirai nuo šlaplės, šlaploskopija, šlaplės, biopsija yra svarbūs. Išskleidimo urografija, limfografija ir flebografija, ultragarso ir branduolinio magnetoresonance tomografija leidžia diagnozuoti metastazes.
Šlapimo kanalo vėžio gydymas kartu. Taikomi chirurginiai metodai ir radiacinė terapija. Per ploto pralaimėjimą, dalinė amputacija varpos su 1,5-2 cm sveikų audinių konfiskavimą. Kai navikas yra šlaplės bausme, rekomenduojama naudoti pieštuko amputaciją. Atgal į šlaplės Boulbo-membranos dalį, pasirodys Emaculiacija (varpos, kapšelio ir jo organų pašalinimas) su tarpkojo šlapleroutanomyomy. Veiklos gydymas turėtų būti derinamas su pooperacinio rando spinduliuotės terapija (nuo 20 iki 30 j / kg). Jei nuimdami pirminį naviko fokusą, sumažėja ingualiniai limfmazgiai, tampa minkšti ir kilnojami, tai rodo švietimo adenopatiją. Tankus nedideliems neskausminimams limfmazgiams taikomas operacinis pašalinimas (Degen operacija) su vėlesne spinduliuotės terapija.
Dėl šlapimo kanalo vėžio prognozė yra nepalanki dėl daugumos pacientų, sergančių metastazėmis, išvaizda per pirmąjį metų pusmetį po operacijos.
Šlaplės vėžio prevencija susideda iš savalaikio uždegiminių ligų gydymo, šlaplės ir radikalių gerybinių navikų panaikinimo.
Navikai Midges.
Pirminiai sukčiai navikai yra reta liga. Vidaus literatūroje aprašoma vieneto stebėjimai gerybinių navikų scrotum: Limfangioma [Goraho V. A., 1909], hemangioma [Guretsky L. A., 1936], chondroofibroms [Goldin G. I, 1937], Fibromija [Zhilyev I. F., 1938], Lipoma [Donin [Donin VI, 1958]. Labiau dažniau ant kapšelio, serous, ateromatinių ir dermoid cistas yra stebimas [IDAROV A. A., 1977].
Taip pat dažnai nerandama piktybiniai scum navikai. A. P. Bazhenova, A. L. Shabad (1975) 10 metų, tik 3 piktybinių schemų navikų stebėjimai. Dažniau nei kiti yra epitelio kilmės navikai, daugiausia plokščios vėžio vėžys, kuris yra aprašytas vyrams su kapšelio maceracija, esant šlapimui ir pūlingoms fistuliams. Scrotum vėžys yra gana greitai metastazė gyvenamuose šlaunikaulio limfmazgiuose. Sarciotiniai navikai kapšelio (Liposaroma, Rabdomiosarkoma, Leiomiosarkoma) pasireiškia žymiai rečiau.
Reikėtų nepamiršti, kad kartais galimas vėžio naviko perėjimas ant kapšelio odos, dygsta kapšelio su piktybiniu neoplazma iš kiaušinio ar jo priedėlio, taip pat metastacija vidaus lytinių organų navikų.
Gydymas. Gerybiniai navikai taikomi operatyviniam švitinimui ar išsiskyrimui su vėlesniais privalomais histologiniais tyrimais. Su piktybiniais neoplazmais taikoma kombinuotas operatyvinis gydymas. Pagal žalą naviko tik oda apsiriboja pirminio židinio sukibimu su sveikos odos sukibimu per 5 cm. Dyginant neoplazmą pluoštu ir kiaušinio apvalkalu, būtina pašalinti pusę kapšelio su jo turiniu (hemalinocotektomija). Jei navikas eina į priešingą kapšelio pusę, tada galima užbaigti pašalinimą su tolesniu odos defektų plastiku. Pleistras-prasta limfatadenektomija (kunigaikščio operacija) gaminamas pralaimėjimo ar abiejų pusių pusėje. Veiklos naviko pašalinimas visais atvejais kartu su spinduliuotės terapija pirminės židinio ir metastazių regione.
Prevencija yra asmeninėje higienoje, laiku identifikuojant ir eksploatuojant gerybinius kapšelio navikus.
Kiaušinių navikai
Gerybiniai kiaušinių navikai yra kouistinis retumas ir sudaro tik 0,8% visų neoplačių. Tarp jų yra teratoma, lipoma, chondrom ir fibromyoma. Tačiau visi šie navikai turėtų būti laikomi potencialiai piktybiniais, nes jie gali piktybiniai.
Pateikė E. B. Marybakh (1972 g), 98,2 proc. Kiaušinių navikų atvejų yra piktybiniai. Jie sudaro 1-2% visų piktybinių neoplamų vyrams, užimantys dažnį vieną iš paskutinių vietų onkologijos. Dažniau navikas kyla tarp 17 ir 45 metų amžiaus, t. Y., Per didžiausią hormono ir reprodukcinės veiklos laikotarpiu ir žymiai rečiau dažnai stebimas vaikams ir seniems žmonėms.
Etiologija. Eksperimentiniai darbai I. O. Mikhalovsky (1928), V. M. Breslera (1959), V. P. Konopleva (1963), klinikinės pastabos I. F. Yunda (1967), L. P. Imbinetka (1970),. I. Shilova (1961), EB Malinbach (1972) parodė, kad piktybinių kiaušinių navikų atsiradimas yra hormoniniai sutrikimai tarp gonadotropinės hipofizės ir spenelių funkcijos funkcijos.
Hipogonadizmas sukelia hipotalaminės-hipofizės sistemą, kuri sukelia didinamą gonadotropinų susidarymą, kuris padidina sėklidžių stimuliavimą. "Gonadotropins" hiperatimuliacija prisideda prie netipinio augimo ir vystymosi sėklidžių naviko sėklidžių. Hipogonados valstybės gali būti įgimtos (kriptorchizmas, pradinės sėklidės, hipoplazija, lytinių organų liaukų disgenezija) arba įgyta (dėl patyrė orchitų, įvairių rūšių traumų, apsinuodijimo ir kt.).
Remiantis mūsų duomenimis, kaip ir ankstesnės ligos pacientams, sergantiems piktybiniais navikais, kriptorchizmu, sužalojimu (įskaitant ankstesnes operacijas į inhabric ir scrotiniame regione) ir uždegiminės sėklidžių ligos su vėlesniu hipoplazija buvo dažnai atskleista.
Patologinė anatomija. Remiantis morfologinėmis savybėmis, kiaušinių piktybiniai navikai yra suskirstyti į 2 grupes: germinogeninį ir ne ferminogeninį.
Herminogeniniai navikai vystosi iš sėklų epitelio ląstelių. Negro-coint navikai atsiranda iš kitų elementų sėklidžių audinio. Germinogeninių navikų dažnis yra 95-97%. Šie neoplazmai dažnai turi nehomogeninę struktūrą, yra kelių rūšių navikų deriniai. Todėl gydytojų patogumui, vadovaujant klinikiniam ir morfologiniam principui, atsižvelgiant į jautrumą spinduliuotės terapijai ir įvairiems chemoterapijos preparatams, EB marinbach vienija daugybę mikinogeninių sėklidžių navikų variantai 4 grupėse: 1) seminominu, 2) TheroBlastoma ir ( arba) embrioninis vėžys su seminine arba be jo, 3) su seminine arba be jo chorionepithelioma su seminine arba be jo, 4) chorionepitheloma su seminine arba be jo.
Seminomanas - tankios juostelės naviko, dažniau nei baltos pilkos spalvos su blizgiu paviršiumi, kilęs iš sėklų vamzdelių epitelio. Su histologiniu tyrimu audinyje tipiško seminino, ląstelės yra gražios su apvaliais kontūrais, kurioje yra matomi dideli centralizuotai branduoliai. Limfoidinė infiltracija ir granulomatinė reakcija yra pažymėta naviko stroma. Seminino variantai yra anaplietiziniai, būdingi ląstelių polimorfizmo ir spermos seminine, kurią sudaro ląstelės, panašios į spermatogoniją ir spermatocitus.
Horionepitheloma. Nurodo labiausiai piktybinių kiaušinių navikų, jis sparčiai padidėjo kraujagyslių sunaikinimo ir hemoraginės nekrozės foti formavimas. Naviklis yra tankus, pjovimo paviršius yra tikimybė. Mikroskopinė struktūra yra panaši į choriono villį arba gali būti būdingas citoto- arba sinchrontų diferenciacija.
TeratoBlasoma. - tankus, bugiškas navikas. Kelios cistos, pripildytos gelsvu skysčiu arba krauju, nustatomi ant supjaustyto paviršiaus. ThoboBlastoma gali išsivystyti iš visų 3 gerintinių lankstinukų. Į mikroskopinį tyrimą, elementai teratoma yra nustatomas (diferencijuotas ectoderm audinys, endoderm ar mezoderm) ir sritys nediferencijuotus audinių yra taip pat aptinkamas tuo pačiu metu.
Anaplastinė TeratoBlasoma (Embrioninis vėžys) turi minkštą nuoseklumą ir gabalėlio srautą dėl nekrozės sričių. Jis susijęs su brandaus navikų ir susideda iš mažai diferencijuotų, netipinių ląstelių, kurios sudaro epitelio sluoksnius ar juodųjų konstrukcijų.
Negroegeniniai navikai gali būti specifiniai ir nespecifiniai ir sudaro 3-4% visų kiaušinių neoplačių.
Konkretūs naviko navikai yra kilę iš konkrečių kiaušinių audinių elementų. Lydeigoma, atsirandanti dėl kiaušinio liaukuliocitų ir sertoliomą, sudarytą iš Sustopodocitų.
Nespecifiniai neuropogeniniai navikai yra kilę iš laivų, nervų ir kitų elementų stroma (rudomyosarkoma, mixfibrosarkoma, retikulosar ir kt.). Navikliai yra labai retai pastebimi, sėklidės gali padaryti prostatos vėžį sėklidėse.
Dauguma navikų yra metastazuojami limfogeniniu būdu. Hematogeninis metastazė būdinga chorionepiteliams, galinčiams įsiveržti į invaziją kraujagyslės. Piktybiniai kiaušinių navikai linkę greitai matuoti metastazę. Pagal D. Skinner et al. (1981), gydymo metu 25% pacientų, sergančių seminine ir 66% pacientų, sergančių nedažnų navikų, regioninių ir nuotolinių metastazių. Visų pirma, regioniniai limfmazgiai veikia metastazės, esančios embrioninėje kiaušinių bako, inkstų laivų regione, priešais aortą ir mažesnę tuščiavidurią veną iki žemesnės mezentinių arterijos pašalinimo lygio. Antrajame etape metastazės rodomi limfmazgiuose, esančiuose išilgai pilvo aortos daliai ir palei ILIAC laivus. Be to, navikas gali būti metastable į Mediatunum, šviesos, smegenų, kaulų, kepenų ir kitų organų, nes limfiniai keliai, naviko emboliai patenka į krūtinės ortakį, venų sistemą ir bendrą kraujotaką (antrinis hematogeninis pasiskirstymas metastazių). Labiausiai piktybiniai naviko metastazės elementai prieš kitus. Todėl tai neįmanoma atlikti metastazių histologijos, kad būtų galima įvertinti pirminio naviko struktūrą.
Klinikinis vaizdas. Eggs navikas dažniau pasireiškia nepastebėti pacientui. Klinikinei nuotraukai būdinga vietinių, bendrų ir retų ligos simptomų buvimas. Pirmasis ligos pasireiškimas gali būti diskomforto, sunkumo, spaudimo paveikto kiaušinio jausmas. Vėliau, atsiranda skausmas, kuris yra gerokai padidėjęs intrasekiskulinis slėgis, kiaušinių daigumas ar sėklų lynų elementai ir dažnai yra ligos aplaidumo požymis. Skausmas gali spinduliuoti kirkšnies, klubo ir apatinės nugaros prieš metastazes. Šie vietiniai simptomai priskiriami pacientų dėmesiui, ir jie gali aptikti antspaudą arba kiaušinių naviką. Kai auglys auga, sėklidės didėja, tampa tanki, klaida; Yra atsarginės dalys su kapšelio oda. Kai kriptorchizmas, liga pasireiškia skausmu, patinimu ir sandarinimu kiaušinio projekcijoje. Naviko dažnai lydi antrinių vandens membranas kiaušinio, kuris labai apsunkina diagnozę. Palaipsniui prisijungti bendrieji simptomai Ligos: silpnumas, letargija, padidėjęs nuovargis, subferino kūno temperatūra. Gali pasireikšti hormoniniai pažeidimai, kurie pasireiškia seksualinės veiklos sumažėjimu, ginekomastija. Su Leydeigoma gamina androgenus, priešlaikinis brendimas yra stebimas. Serrtolioma gali lydėti hiperstrogenemija, feminizacijos požymiai.
Naviko metastacija į regioninius ir nuotolinius limfmazgius ir organus pasireiškia apatinių galūnių, varikocelio, hematurijos, geltos ir kitų retų simptomų edemoje.
Klasifikacija. Kiaušinių navikai klasifikuojami TNM sistemoje.
T - Pirminis navikas: T1 - navikas neviršija baltymų apvalkalo ir nesudaro sėklidžių; T2 - naviko deformuoti sėklidės, o ne sparkled sviesto; T3 - navikas viršija baltymų apvalkalą, pabarskite priedus; T4 - naviko mikrobai kapšelį. N - metastazės į regioninius limfmazgius: N1 - regioniniai metastazės nėra išbandytos, bet radiologiškai aptikta; N2 - Bandomi regioniniai metastazė. M - nuotoliniai metastazės: ML -Textesases atokiuose limfmazgiuose; M2 - metastazės nuotoliniuose organuose; M3 - metastazės nuotolinio limfmazgių ir organų.
Diagnostika išsivysto iš anamnezės duomenų, patikrinimo, palpacijos, \\ t laboratoriniai tyrimaiRadionuklidų diagnostika, ultragarsas, branduolinio magnetoresonance tomografija už metastazių ir biopsijos diagnozę.
Daugumoje stebėjimų patikrinimas ir palpacija leidžia nustatyti kiaušinio auglio buvimą. Tuo pačiu metu 10-15% pacientų aptinkami padidinant ir skausmingumą pieno liaukų (ginekomastija). Su nepaliaujamo kiaušinio pralaimėjimu trukdo naviko buvimo problemos sprendimas. Tuo pačiu metu būtina kruopščiai tikrinti ir palyginti į inguinalinio kanalo apimtį, taip pat ILIAC erdvę stovinčioje padėtyje, atsipalaidavusioje būsenoje ir pilvo spauda. Vandens membranų buvimas kiaušinių taip pat sunku diagnozuoti. Tuo pačiu metu turėtų būti pagamintas kapšelio diafanicopija. Jei įtariama naviko, rekomenduojama kiaušinių lukštų punkciją, po jo palpacijos ir privalomo gauto skysčio citologinio tyrimo. Retroperitoninės limfmazgių ir inkstų vartų ploto (limfogeninio metastazės tako plotas) paprastai gaminamas tuščiame skrandyje, po žarnyno ištuštinimo naudojant klizmą, įdėti vakaro išvakarėse ir ryte Apklausos diena.
Klinikiniai kraujo ir šlapimo tyrimai neatspindi naviko proceso savybių. Iš laboratorinių metodų tyrimų kiaušinių navikų diagnozė, chorioninio gonadotropino nustatymas šlapime ir embrioniniam γ-globulin (fetoproteinas) pacientų kraujyje yra nustatyta. Aukšta išsiskyrimas su šlapimo chorioniniu gonadotropinu (virš 100 man / l) yra charakteristika kiaušinių chorioneepers arba nehomogeninio naviko, kuriame yra chorionepithels elementų. E. B. Marybakh (1975) nustatė, kad nėra įprastos fetoproteino kraujyje pacientams, sergantiems ne vienodų kiaušinių navikais, o pacientams, sergantiems seminine ir ne ferminogeniniais navikais fetoproteinu, nėra nustatyta.
Radyranionuclide diagnostika naudojama regioniniams ir nuotoliniams metastazėms nustatyti. Apžvalga ir ekskroro URB negalima naudoti, vokalavimu, aurantografija, limfadenoangiografija, radiošopija ir apžvalga Radiologija krūtinėtaip pat radionuklidų limfografijos ir limfoskapacija.
Išskiriant urogramas, esant retroperitoneal metastazėms, šlapimo pusėje atmetimas ir jo suspaudimas su ureterohidronfrozės kūrimu gali būti nustatytas. "WedNocavavagAa" leidžia nustatyti net palyginti mažas metastazes per paracalation limfmazgius per dešiniosios kiaušinio pažeidimą. Numatytos nuostatos aptinkamos, apatinės tuščiavidurių venų ir kitų poslinkis. Rodoma aortografija, kad būtų nustatyta kairiajame kiaušinio navikuose. Tačiau elastinga, tankios sienos aorta su sunkumais yra deformuojami ir todėl su aortografija pagalba gali būti identifikuojami tik dideliam naviko infiltrates.
LimphanIgioadenography Leidžia kiaušinių navikų gauti tiksliausią informaciją apie lymphotos kelių reprezentatyvių kelių būklę. Metastazių buvimą regioniniu limfmazgiais lemia kontrastingo limfmazgio užpildymo ir limfinančių laivų blokadą su iškreiptu limfotos, užstato defektas. Tikslesnis reprezentatyvių mazgų būklės atstovavimas gali būti gaunamas dvišaliu limfangioadenography ".
Radionuklidų limfografija ir LYMPOSCANING yra naudojamas diagnozuoti seminine metastazes ir nehomogeninius navikus su seminino elementais.
Norėdami diagnozuoti kiaušinių navikų metastazes į nuotolinius limfmazgius ir organus, rentgeno ir krūtinės organų rentgeno ir pilvo ertmę, papildytą tomografija yra plačiai naudojami. Metastazės turi vieną arba kelių apvalių šešėlių su aiškiais kontūrais. Ultragarsas, branduolinio magnetinio rezonanso šilumos vaizdavimo studijos (teleklinografija) gali būti naudojama atpažinti kriptinio kiaušinio navikus (ypač su pilvo forma), taip pat įvairių lokalizacijos metastazės.
Naviko taškų citologinis tyrimas turi savo rėmėjus ir priešininkus. Kai punkcija, navikas pasirodo jo sklaidos pavojus. Be to, punkcijos biopsija nesuteikia visiško naviko morfologinių charakteristikų, o neigiamas citologinių tyrimų rezultatas neatmeta neoplazmos buvimo. Privalomas citologinis tyrimas turėtų būti taikomas vandens skystis nuo kiaušinio, pleuros ir ascitinio skysčio kriauklių.
Galutinė diagnostika ir naviko histologinė struktūra gali būti nustatyta tik po biopsijos. Prieš gaunant biopsijos rezultatus, būtina nustatyti sėklų krašto gnybtą, kad būtų išvengta naviko empacijos plitimo.
Kiaušinių navikų diferencinė diagnostika turi būti atliekama su konkrečiomis uždegiminėmis kiaušinių ligomis. Įtariamo bervurų orchito atveju diagnozė išaiškinama agliutinacijos reakcijos žodžiu - Huddleson reakcija, papildo privalomojo ir alergerminio suskirstymo reakcija. Tuberkuliozės orchitas patvirtina tuberkuliozės žalą inkstų, prostatos liaukos, sėklų burbuliukai ir teigiami PIROT mėginiai, manta.
Jei įtariamas luetitinis procesas, sekso istorija, Wasserman reakcija vaidina svarbų vaidmenį kiaušidžių. Abejotiniu atvejais, diferencinės diagnostikos lėtinio orchito ir kiaušinių navikų, avarinis atvira biopsija ant darbo stalo rodoma.
Gydymas. Rodomas efektyviausias visų rūšių piktybiniams kiaušinių navikams išsamus gydymaskuri apima chirurginius, spinduliuotės metodus ir chemoterapiją.
Operatyvinis gydymas piktybinių kiaušinių navikų siekia 2 tikslų: pašalinimas iš pirminio naviko (orchifnickelektomija) ir pašalinti visą retroperitoninio audinio su limfmazgiais ant pažeidimų pusėje (ypač duonos limfadenektomija). Orchiphytichektomija gali būti vykdoma pagal vietinę anesteziją ar anesteziją. Sluoksniuotas inhabric-scroad pjūvis, turintis privalomą aponeurozės atidarymą į ingubinalinį kanalą. Sėklų lynas yra izoliuotas į vidinę angą įnešinio kanalo, susieta ir nutraukta, po kurio sėklidės pašalinamas su visais lukštais. Patch kanalo plastikas gamina Martynov arba Kimbarovsky.
Outstretcho limfadenektomija gali būti pagaminta iš įvairių prieigos. Hexed po orchifnickelektomija tęsė odos pjūvį nuo gilaus gilaus žiedo iki X šonkaulio pabaigos. Jei reikia, supjaustymas buvo išplėstas į vidurinę pusę skersine kryptimi. "Hinman" už papildomą šurmulio limfadenektomiją naudojo pjūvį iš paviršiaus įdėklo žiedo paviršiaus; Lygiagrečiai ir pažangiausias Iliaco kaulų sparno vandenynas, pastatytas iki XII krašto pabaigos ir juosmens regione lygiagrečiai iki XII krašto. Taip pat naudojamas transplevinis toracabdominal pjūvis, prieiga prie Nagamatsu et al. (47 pav.).
Po odos, poodinio pluošto ir priekinės pilvo sienos raumenų, pilvaplėvės judėjimas medally. Ant pilvaplėvės paviršiaus yra išskiriamas kiaušinių veną, kuris yra pašalintas kartu su pluoštu, supančiuoju apatiniu inkstų poliu, ir kairėje pilvo aortos metu - visi limfmazgiai ir riebaliniai audiniai, dešinėje Atsižvelgiant į mažesnę tuščiaviduriai veną prieš Ileum laivų šaką (48 pav.). Operacija baigiama paliekant 2 guminį drenažą žaizdoje.
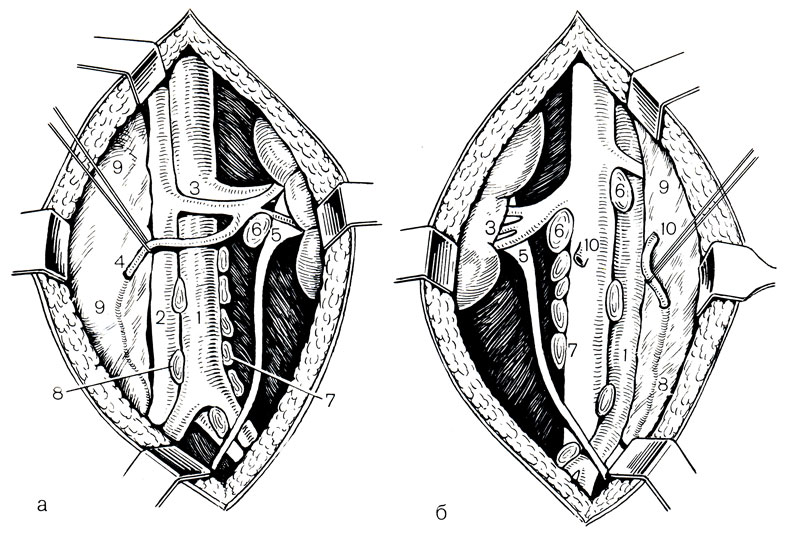
Orchiphytichektomija ir papildomo duonos limfadenektomija, priklausomai nuo paciento būklės, gali būti vienu metu arba 2 etapais. Dauguma gydytojų mano, kad papildomas šurmulio limfaderektomija nebūtinai atlieka seminone, nes šis navikas ir metastazės yra labai jautrios spinduliuotės ir chemoterapijai. Pastaraisiais metais ataskaitos atsirado dėl vieno metastazių eksploatavimo pašalinimo nuotoliniuose organuose (plaučiuose, kepenyse ir kt.).
Radiacinė terapija rodoma seminine, reticulozare ir navikuose, kuriuose yra nehomogeninės struktūros su seminino elementais. Pooperaciniu laikotarpiu radiacinė terapija skiriama iš karto po žaizdos gijimo. Jie apšviečia pooperacinio randų ir metastazių plotą. Pooperacinė spinduliuotės terapija pirminio naviko taip pat naudojamas per savo didelių dydžių arba tais atvejais, kai naviko įtakos nepertraukiamas kiaušinis (su švelniu ir pilvo saugojimo). Vienkartinė dozė pasiekia 2-3 j / kg, iš viso - 40-60 j / kg.
Chemoterapija. Šiuo metu yra daug vaistinių medžiagų, naudojamų piktybiniams kiaušinių navikams gydyti. Klinikinės ir eksperimentinės onkologijos institute, AMN TSRS [Marinbach E. B., 1975] sukūrė piktybinių kiaušinių navikų chemoterapiją (1 skirtukas).
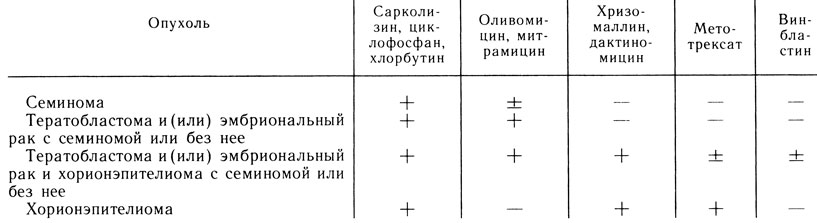
Antitumoro agentai, nes komponentai kartu su kiaušinių navikų metastazių terapija naudojami šiose dozėse. Sarkolizinas skiriamas į veną 30-50 mg kartą per savaitę (už 200-300 mg), ciklofosfanas - 400 mg kas antrą dieną arba 1 g 5-6 dienų (žinoma 8-12 g), chloributin - į vidų mg per parą (už 200-400 mg greitį), olivomicino - į veną 10-15 mg kas antrą dieną (už 150-200 mg kursą), mitamicine - į veną 25-30 μg per 1 kg kūno svorio per parą (už kursą 250-300 μg), chrizomaline ir daktininkin - į veną 50 μg kas antrą dieną (už 5-12 kg greitį), metotreksatas - įvežimo 5 mg per parą (kursui 100-150 mg), vobobistinu - į veną 0,1-0,25 mg 1 kg kūno svorio paciento (už 1-2,5 mg greitį). Schema gali būti pakeista gydymo procese. Vokinogeniniuose kiaušinių navikuose šie vaistai yra veiksmingi: alkilinimo junginiai (sarkolizinas, ciklofosfampas ir fosfamidas), antimetabolitai (metotreksatas), antimiotuvų antibiotikai (aktinomicinas, adriamicinas, bleomicinas, mitramycinas), alkaloidai (vinblastinas, vincristinas) ir cisdaminodichloroplatinu (cisplatina) , Platyridas) ir etopozija.
Galimybė įvesti šoko dozes chemoterapijos preparatų pasirodė po infuzijos endolimfo branduolinės terapijos. Pažymėtina, kad po 200-250 mg sarkolizino endolimfo bekomeratų, ištirpinto 20-22 ml izotoniniu tirpalu (2/3 infuzijos dozių, 1/3 dozės pažeidimo pusėje, 1/3 dozės, 1/3 priešinga pusė). Tokios terapijos komplikacijos yra apatinių galūnių limfangitas ir patinimas.
Ne ferminogeninių neoplazmų kiaušinių metastazės paprastai atsparus esamiems antitumorams.
Piktybinio kiaušinio naviko prognozė priklauso nuo morfologinės struktūros ir proceso paplitimo iki gydymo metu. Su seminine prognozė yra palankesnė, su kitų rūšių naviko ir ypač kai chorionepithelome, tai yra daug blogiau.
Kiaušinių navikų prevencija yra ankstyvas aptikimas ir teisingas kriptorchizmo ir kitų kiaušinių anomalijų gydymas. Depensijos stebėjimas turėtų būti atliekamas pacientams, sergantiems sėklidžių hipoplazija, kuri patyrė orchisexy ir pacientams, vartojantiems hormonų terapiją. Svarbus kiaušinių navikų prevencijos svarba taip pat užkirsti kelią įvairių rūšių lytinių organų sužalojimų.
Naviko priedas, kiaušinių ir sėklų kriauklės
Neof-formavimas priedą, kiaušinių lukštai ir sėklų lynai yra gana reti ir jų histologinės struktūros dažniausiai panašus į vienas su kitu. Žinomi šie gerybiniai ir piktybiniai navikai: sarkoma, fibromai, lipomas, fibroadenomes, neurofibroidai, mama, mišiniai, limfangioma, mezotelioma, vėžys, deroid ir kt. Gerybiniai navikai vystosi lėtai ir nepasiekia didelių dydžių. Piktybinis neoplazmas gali sudygti sėklidės, metastazės į inguinal ir retroperitoneal limfmazgius.
Diagnozė yra sudėtinga dėl asimptominio srauto. Pagrindiniai naviko požymiai yra diskomforto jausmas, antspaudo buvimas, sėklų lyno sutrumpinimas (kiaušinio pratęsimas į inguinalinį žiedą) pažeidimo pusėje. Gerybinių navikų paviršius sklandžiai, piktybinis - buggy. Dažniau yra gerybinių priedų, kiaušinių lukštų ir sėklų virvių navikų, taip pat žalą kiaušinių priedui su uždegiminiu procesu (cistos, epididimitas). Todėl šių lokalizacijų piktybiniai navazmai diagnozuojami tik per operaciją arba histologinį naviko tyrimą.
Gydymas - chirurginis. Gerybiniai navikai yra pašalinami per sveikus audinius. Su piktybiniais neoplazmais, hemicaxt yra rodoma su didžiausiu pašalinimo ar švitinimo į inguinalinių ir retroperitoneal limfmazgių.
Vulvos ir makšties navikai
Fibroma- bankignantas navikas, išsivysto jungiamasis audinys Didelės lyties lūpos, rečiau nuo mažo dubens ir parametro pluošto fascijos.
Fibromomoma. - apskrito raumenų raumenų navikas, baigiantis didelėmis seksualiomis lūpomis.
Lipoma. arba. \\ T fibrolipoma. - gerybiniai riebalinių ir jungiamųjų audinių navikai.
Diagnozė. Vulvos gerybinių navikų pripažinimas nesukelia sunkumų. Navikų mazgai yra plačiame "bazėje arba ant kojų, gali pasiekti didelių dydžių ir yra prieinami tiesioginiam patikrinimui. Jei kuriant kraujotaką, patinimas, kraujavimas, nekrozė yra sujungta, sujungta antrinė infekcija.
Chirurginis gydymas - naviko pašalinimas.
Prognozė yra palanki.
Hidradenoma - gerybinis navikas. Plėtoja nuo prakaito liaukų; Tai yra retas. Vieninteliai arba kelios mazgeliai yra ant odos arba storesnių didelių lytinių lūpų. Yra atvejų piktybinių augimo hidrade.
Gydymo veikimo - naviko pašalinimas.
Prognozė po gerybinio naviko pašalinimo yra palankus.
Vėžys Vulva. Piktybinis epitelinis navikas. Jis randamas 1-2% atvejų, tarp kitų vėžio genitalijų lokalizacijos. Histologiškai, vulvos vėžys yra plokščio varpinė karcinoma su polinkiu į energiją; Mažiau retai stebėjo geležies naviko formą. Vėžys gali turėti tankios surinkimo, infiltrato kremzlės konsistencijos, supakuotų daigų tipo žiedinių kopūstų, kraterio opų su infiltraciniais pagrindu ir netolygiais plokščiais kraštais.
Paskirstymo etapai. I etapas - navikas iki 2 cm skersmens yra lokalizuotas paviršiaus sluoksnių. II etapas yra paviršutiniškas didesnis navikas arba navikas su infiltracija audinio su kilnojamais metastazėmis į ingubinalinių limfmazgių. III etapas yra fiksuotas navikas su giliai įsiskverbimo subjektų, metastazės į ingubinalinių limfmazgių. IV etapas - naviko plitimas į kaimyninius organus, metastazes nuotoliniuose organuose.
Patogenezė. Iš pradžių atsiranda nedidelis audinio sutirpimas, dažniausiai didelių lyčių odoje. Nodulys pradeda augti, kartais greitai opa. Naviklis propaguoja ant paviršiaus ir audinių gylyje, dažnai eina į priešingą pusę. Pradiniais atvejais vėžys streikuoja visą vulvą. Galiausiai, Ureye kanalas dalyvauja naviko procese. Naviklis greitai veikia ingualinius limfmazgius, tada metastazės atsiranda ileume ir laipsniškai mazguose ir nuotoliniuose organuose. Dažnai ir greito metastazės vėžio vulvai sukelia gausiai sukurtas išorinių genitalijų organų limfinės tinklo ir plačių limfinių ryšių su kitais mažais dubens kūnais buvimas.
Klinika. Navikas dažniausiai vystosi menopauzės metu. Retais atvejais jaunos moterys serga. Vėžys Vulva dažnai atsiranda dėl leukoplakijos ir rudos fono. Tau ilgą laiką pacientas ilgą laiką skundžiasi niežulys, tada degančio pojūtis išorinių lytinių organų, skausmo, bentelių, kraujavimo, kartais tyli, su pūlių mišiniu (naviko dezintegracija, antrinė infekcija). Silpnumas, negalavimas, kūno svorio netekimas, greitas nuovargis pastebima. Nesant gydymo, mirties "nuo vėžio cachexia, darbo partijos, dubens tromboflebito ar kraujavimo, ypač kai Clitoris vėžys įvyksta.
Fibromyoma, fibroma, miooma, makšties lipom.
Retai yra retai. Gerybiniai navikai turi vieno mazgo formą plačioje vietoje, dažnai kylančioje iš makšties priekinės sienos. Naviko dydis gali būti kitoks, nuoseklumas paprastai yra tankus. Gali atsirasti dystrofinių pokyčių, gali atsirasti naviko.
Klinika. Navikai vystosi tarp 20 ir 50 metų amžiaus. Tęsti asimptominį, tik su dideliais dydžiais yra jausmas užsienio kūnai, lytinis lytinis aktas trukdo šlapinimasis ir defekacija yra sutrikdyta. Galima pasireikšti piktybinis navikų augimas, montavimas ir dezintegracija.
Hemangioma. - labai retas kraujagyslių gerybinis navikas, turintis mėlyną spalvą ir minkštą nuoseklumą; Kontekstas panašus į cavernous kūną.
Papiloma - gerybiniai individualūs ar keli daigai, panašūs į žiedinius kopūstus.
Chirurginis gydymas - naviko pašalinimas.
Prognozė yra palanki.
Vėžys makšties. Piktybinis navikas iš epitelio elementų Pirminis makšties vėžys yra 2% visų moters lytinių organų navikų navikų. Makšties vėžys randamas exofite naviko pavidalu, turinčiu papilomos ar žiedinių kopūstų, o endofitos forma yra tankios infiltracijos forma, kuri greitai plinta į subjektus. Išreikštas vėžio ląstelių invazija yra labai būdinga makšties endophitiniam vėžiui. Ateityje, opa yra suformuota su tankiais iškeltais kraštais. Mikroskopiškai dažniausiai randama plokščių ląstelių vėžio, rečiau - adenokarcino.
Klinika. Dažniausiai 40 metų amžiaus dažniau nei 40 metų. Ligos simptomai atrodo gana vėlai. Pacientai skundžiasi dėl kontakto kraujavimo ir pūlių su PUS mišiniu; Sumažinant naviką, atsiranda kraujavimas. Palaivai atsiranda naviko daiginyje iki nervų kamienų audinio ir spausdinimo. Navikas dažnai yra lokalizuotas ant galinės sienelės makšties, plinta į makšties dalį gimdos kaklelio ir giliai į paravagaln pluošto. Vakidinio liumenų yra susiaurinama, vėžio infiltracija eina į tiesiosios žarnos (stenozės, fistulės) ir šlapimo pūslės. Metastazės atsiranda retroperitoniniu ir iliace ir taip pat įleidžiamais limfmazgiais.
Paskirstymo etapai. I etapas - ribotas navikas, kurio skersmuo yra 2 cm. II etapas - didelių dydžių navikas; Yra infiltracija iš paravaginalinio pluošto; Ingonaliniuose limfmazgiuose nustatomi vieni judantys metastazės. III etapas - navikas plinta į didelę makšties dalį, įsiskverbia į paravaginalinį audinį ir eina į dubens sieną; Yra daug metastazių į Ingualinės ir Iliac limfmazgių. IV etapas - navikas dygsta kaimyniniais organais; Yra tolimų metastazių.
Prognozė yra nepalanki.
SARCOMA Vagina. Piktybiniai navikai, atsirandantys dėl jungiamojo audinio. Mikroskopiškai turi veleno formos, mažiau dažnai apvali kapojimo konstrukcija su nekroze ir hemoragažo židiniu; Dažnai atitinka melanosarką.
Klinika.Navikas vystosi moterų menopauzės ir mergaičių. SAR koma makšties, stebimas vaikams, yra labai piktybinis su srautu ir turi grūdų formos arba polipose formą. Jis auga greitai, užpildant visą makštį, lengvai išnyksta ir kraujavimas. Šlapimo pūslė, šlapimas ir gimdos kaklas dažnai sudygsta. Suaugusiems moterims "Sarkoma" gali išsivystyti įvairiose makšties dalyse, kai kaimyniniame organuose yra mazgo ar difuzinė forma, tačiau greitai atsiranda metastazių į ingualinių ir dubeninių limfmazgių ir nuotolinio organų, dažniausiai plaučiuose. Naviko lydi baltos serozo pavojingos ar pūlingos, taip pat šlapinimo sutrikimo išvaizda.
Prognozė yra nepalanki.
Gimdos navikai. Gimdos fibromomomomoma. Gerybinis raumenų ir jungiamojo audinio elementų navikas. Liga yra dažni: 15-17% daugiau kaip 30 metų moterų kenčia nuo fibrominių gimdos.
Patogenezė. Pasak šiuolaikinių fibromomomomomos idėjų, gimdos yra nenoras navikas su hipotalamų sistemos pažeidimais - hipofizė - antinksčių liaukų žievė - kiaušidės. Naviko eksploatavimo pobūdis sukelia daug metabolinių sutrikimų, funkcinio kepenų trūkumo, taip pat dažnai sutrikimų. Navikas pasirodo pirmasis neprilimstas, tada, priklausomai nuo augimo krypties, intersticinio (gimdos sienos storio), subseksoto (auga pilvo ertmės kryptimi) ir sujungimo kryptimi (auga gleivinės membranos kryptimi Sukurtos gimdos) mazgai. Aplink fibromotiniu mazgu, kapsulė yra suformuota iš raumenų ir jungiamojo audinio elementų gimdos sienos. Su abieminiais mazgais kapsulę taip pat formuoja gimdos peritoninė danga. Subukozijos mazgai turi kapsulę nuo raumenų sluoksnio ir gleivinės.
Naviko nuoseklumas tankus. Tankio laipsnis priklauso nuo kraujo tiekimo ir turinio jungiamojo audinio naviko. Ant skyriuje mazgai dažnai turi šnabždančius išvaizdą, nes naviko navikas yra prastos kraujagyslės. Navikas turi gerai išvystytus limfinius laivus. Sunkumo nutekėjimo atveju limfiniai laivai plečiasi. Šiuo atveju cistinės ertmės gali sudaryti. Mikroskopiškai gimdos fibromyoma susideda iš sklandaus raumenų audinio. Raumenų pailgos ląstelės turi strypų formos branduolius. Kuplės iš lygių raumenų ląstelių skiriasi skirtingomis kryptimis. Jungiamieji tarpininkai yra palei kraujagysles. Dažniausiai (80% atvejų) daugialypė gimdos fibromyoma randama su skirtingais dydžiais (nuo mikroskopinio iki suaugusiųjų ir daugiau galvos dydžio) ir numerio (nuo 2 iki 3 iki 20 ar daugiau) mazgų. Kartais navikas užima keistą formą.
Vienintelis posūkio arba intersticinių mazgų yra daug mažiau paplitusi. Penkuzūs mazgai gali būti siejami su gimdos kūnais su plačiu pagrindu arba auga tiesiai po pilvaplėviu ir yra susiję su gimdu tik su kojomis. Tokie mazgai yra labai mobilūs; Jų koją lengvai patiekiama. Subfingting mazgai stebimi apie 10% pacientų. Mazgas taip pat gali būti susijęs su gimdos kūnu su plačiu pagrindu arba turi koją. 95% fibromyomos atvejų vystosi gimdos kūne ir tik 5% jo kakle. Gimdos kaklelio fibromyoma auga iš anksto. Gimdos kūnas dažnai išlieka nepakitęs ir yra ant viršutinio šio naviko polių. Mažai išdėstytos fibromotiniai mazgai, kylantys iš gimdos kūnų, taip pat gali būti lokalizuotos iš anksto arba tarpšakinėje; Jie skiriasi nuo mažo mobilumo ir gali sukelti šlapimo ir didelių kraujagyslių stiebų suspaudimo mažos dubens. Kiaušidėse dažnai aptinka kiaušidės, cistinės degeneracijos, folikulinės cistos ar tikros navikai.
Klinika. Paprastai gimdos fibromyoma atsiranda kaip taisyklė brendimo laikotarpiu. Sumažėja generacinė funkcija.
Pacientai kenčia nuo pirminio nevaisingumo ar istorijos yra nedidelis nėštumo skaičius. Nevaisingumas gali būti dėl nepalankios mazgų vietos (vamzdžių kampuose). Dažnai pažįstami persileidimai. Klinikinė srovė Gimdos fibromomija priklauso nuo jo anatominės struktūros. Nepaisant mažų dydžių auglių dažnai nesukelia jokių sutrikimų moterims ir neatsispindi menstruacinės funkcijos. Daugeliu pacientų, net ir su dideliu mastu naviko, nėra ligos simptomų, bet kartais jie atrodo gana anksti.
Pagrindiniai ligos simptomai: kraujavimas (meno- ir metrragija), skausmas, kaimyninių organų supratimo požymių. Kraujavimas su gimdos fibromomija yra hiperpolymenoria pobūdis. Kelioje gimdos fibromomijoje su tarpvalstybiniu mazgų išdėstymu, atsiranda gimdos ertmę ir atsiranda jo paviršiaus padidėjimas. Dėl to menstruacijų metu prarandamas kraujo kiekis. Be to, sutrikdytas gimdos kontraktinis gebėjimas. Ypač stiprus kraujavimas atsiranda gimdos fibromomiomose su centripetaliniu augimu ir visapusiška mazgų vieta. Tokiam lokalizavimui ne tik ilgalaikiai menstruacijos, bet ir sąveikos, kraujavimo su anemija buvimas. Aciklinis kraujavimas dažnai atsiranda dėl to, kad jis yra susijęs su kiaušidžių funkcija.
Lėtinis postgemoraginė anemija sukelia širdies ir kraujagyslių sistemos veikimo pažeidimus, galvos svaigimą, silpnumą, greitą nuovargį. Skausmo sindromą sukelia gimdos raiščių aparato įtempti, tempimo jo peritoninės dangos, taip pat augančio naviko slėgis aplinkinių organų. Kai fibrominis gimda su centripetaliniu augimu ir nepaisant skausmo mazgų išdėstymo gali būti griebtuvo formos simbolis. Subukoziniai fibromotiniai mazgai ant kojos gali būti gimę į makštį, kurį lydi skausmo ir kraujavimo stiprinimas. Kaimyninių organų derinimas priklauso nuo mazgų lokalizacijos ir krypties. Iš priekinės gimdos sienos mazgai turi spaudimą šlapimo pūslei, sukelia dysurizinius reiškinius. "Intralgentially" yra navikai išspausti švirkščiami su vėlesniu hidrometro, hidronfrozės ir pelito vystymuisi. Slėgis tiesiosios žarnos sutrikdo virškinimo trakto funkciją.
Fibromyoma, kaip taisyklė, lėtai auga. Kai kuriais atvejais spartus auglys padidėjimas gali būti piktybinio proceso ženklas (gimdos sarkoma). Antriniai pokyčiai fibromomijos mazgų dažniausiai pastebimi mazgo nekrozės forma, susijusi su naviko energijos sutrikimu. Dėl nekrozės atsiranda lydymas ir audinio sukrovimas, kartais suformuojami ertmės, pripildyti skystu arba pusiau skystu turiniu, ir gimdos cistas. Apibūdinami vadinamosios sausos nekrozės atvejai, po to indėliai į naviko navikų navikų druskų. Giminino fibromomijos nekrozė lydi aštrius skausmus, temperatūros ir leukocitozės padidėjimą. Nicos mazgai dažniausiai susiduria su nekroze. Intersticiniai ir poilsio mazgai dažnai yra nekrotizuoti nėštumo metu, po gimdymo arba po apmokestinimo laikotarpiu. Uždegiminis procesas dažnai randamas, dažniau subukoziniu fibromome, rečiau pasitraukusių mazgų, kurių infekcija kartais atsiranda nuo žarnos (dažniausiai iš širdies formos proceso). Pasukite fibromotinos mazgo neflomomijos nutraukimo kojas. Tokiu atveju naviko mityba yra pažeista, atsiranda distrofiniai ir degeneraciniai pokyčiai ir patinimas. Atrodo greito auglio augimo įspūdis. Yra aštrių skausmų, kuriuos lydi peritoninės reiškiniai.
Prognozė po gimdos fibromyomos pašalinimo yra palankus.
Po konservatyvaus fibromomomelektomijos ir bendros gimdos amputacijos, pacientams reikia pateikti hipensacinį stebėjimą, kad būtų galima laiku aptikti naviko pasikartojimus. Be to, gimdos kaklelio kultas gali atsirasti vėžys. Pašalinus gimdą, dažnai yra kiaušidžių funkcijos sumažėjimas.
Gimdos kaklelio vėžys. Dažniausias moterų lytinių organų navikų lokalizavimas. Naviklis gali išsivystyti nuo plokščios daugiasluoksnės epitelio kaklo kaklelio ir geležies epitelio Cerulus. Ligos pradžioje yra antspaudo sekcija ant gimdos kaklelio arba. erozija. Ateityje gali atsirasti įvairios vėžio formos. Dažniausiai atsiranda endophitinio vėžio. Naviklis auga į gimdos kaklelio storį. Per skilimo metu susidaro tankių kraštų kraterio opa. Eksofitas navikas kilęs iš hipertrofuoto kaklo gimdos, auga į makšties liumeną, turi žiedinius kopūstus, rečiau - vienas polipas. Šioje formoje atsiranda nekrozė ir audinių opa. Su gimdos kaklelio kanalo pralaimėjimu, gimdos kaklelis užima statinės formą.
Histologiškai dažniausiai kuria plokščią vėžį (oroging, neatspindi, mažai diferencijuoti, rečiau geležies vėžys (adenokarcinoma, geležies kieta karcinoma). Navikas greitai tęsiasi iki makšties sienos ir parametras, kuris yra ypač tipiškas endofitinei formai. Stebima gimdos priedų žala. Pasiskirstymas vyksta limfogeniniu, hematogeniniu keliu ir visame. Regioniniai limfmazgiai (hipogastračia, kraujotaka ir kt) yra paveikti ateityje - juosmens ir plaukioja. Kartais pastebimi izoliuoti metastazės be žalos limfiniais keliais tarp naviko ir metastazės. Galimi metastazių išvaizda galiojančiuose limfinės mazguose. Vėlesniais etapais nuotoliniuose organuose yra metastazės, dažniausiai kepenyse ir plaučiuose.
Paskirstymo etapai. Apie sceną - įeinvazive (vidinis epitelinis) vėžys, be epitelio bazinės membranos daigumo. I. studijavimas - vėžys ribų ribas gimdos kaklelio. II etapas - vėžys atėjo į gimdos kaklelio ikimokims: a) Parametras yra iš vieno ar dviejų pusių, be perėjimo prie dubens sienos (parametrų versija); b) makšties infiltracija dviejuose viršutiniuose trečdaliai (makšties versija); c) naviko perėjimas prie gimdos kūno (parinktis). III etapas: a) Vėžio infiltracija parametro ant vienos ar abiejų pusių perduodama ant mažo dubens sienų (parametro versija) sienos; b) vėžys platinamas apatinei makšties daliai (makšties versija); c) izoliuoti metastazes dubens limfmazgiuose (metastazavus). IV etapas - daigumas Šlapimo pūslė, tiesiosios žarnos, metastazės nuotoliniuose organuose.
Klinika. Dažniausiai gimdos kaklelio vėžys kyla iš tų, kurie pagimdė moterų per 40 metų. Retai išdykęs ir negyvena moters lytiniame gyvenime. Peneravimo ligos yra labai svarbios kuriant gimdos kaklelio vėžį (žr. Dirba moterų lytinių organų ligų). Iš pradžių vėžys vyksta asimptomiškai. Ankstyviausi simptomai, atsirandantys iš išsivysčiusių naviko, taip pat yra pažeistos ir kontakto su kraujavimu. Balio pirmasis vandeninis personažas pasirodo kraujas. Jie įgyja tipišką mėsos pažeidimų vaizdą su šlifavimo kvapu. Kraujo sekcijos gali atsirasti seksualinės mainų, defekacijos, fizinės įtampos metu. Pilvas atsiranda dėl naviko naviko atkūrimo ir limfinių įtrūkimų ir laivų poveikio. Skausmo sindromas vystosi su dideliu slopinimu naviko proceso, kai nervų pūslės yra suspaustas vėžio infiltrates. Ateityje, priklausomai nuo vėžio plitimo charakteristikos, atsiranda diskusijų įstatymo pažeidimas. Šlapių suspaudimas sukelia hidrometro ir hidronfrozės plėtrą. Įtraukus pūslę į procesą, pasirodo gleivinės patinimas, tada nekrozė su fistule rezultatais. Dažnai komplikacijos yra šlapimo takų infekcija. Su tiesiosios žarnos pralaimėjimu susidaro tiesios provincijos fistulė. Bendra pacientų būklė ilgą laiką tebėra patenkinama. Ligos trukmė be gydymo vidutiniškai apie 2 metus. Pacientai miršta nuo uremijos, peritonito, sepsio, cachexia ir kraujavimo.
Vėžio kūno gimda. Tai yra mažiau paplitusi už gimdos kaklelio vėžį ir dažnai atsiranda dėl hormoninių sutrikimų organizme. Endometrium Vėžys dažnai derinamas su fibrominiu gimdomis, kiaušinių navikais, gimdos kūno gleivinės hiperplazija, diabetu, nutukimu, kepenų funkcija sutrikusi. Plėtros šaltinis gali būti paviršiaus cilindrinis epitelio endometriumas, cilindrinis epitelis iš gimdos gleivinės ar embriono heterogeninio epitelio. Kūno vėžys gali būti ribotas arba difuzinis. Jis dažnai vystosi į gimdos apačioje ir vamzdžio kampus. Ligos pradžioje navikas turi mazginę, papillar arba poliposinę vaizdą. Augimas dažniau exofic, žiedinių kopūstų pavidalu. Kai įtrūkimai, gaunamas turtingas trupinių formos grandymas. Difuzinė neoplazmos forma yra ryški didelė epitelio dalis. Ši forma yra būdingas endofinis augimas. Kai įdėklas gaunamas, gaunamas menka. Histologiškai išskiria piktybinį adenoom, adenokarciną, gleivinės vėžį, kietą vėžio formą, epidermoidinį vėžį.
Nuo. tIA platinimas. I etapas - vėžys yra lokalizuotas endometriume. II etapas: a) kūno vėžys su myometrium infiltracija; b) parametro infiltracija iš vienos ar dviejų pusių, nesilaikant mažų dubens sienų; c) kūno vėžys su perėjimu į gimdos kaklelį. III etapas: a) gimdos kėbulo vėžys su infiltracija parametro, kreipiantis į dubens sieną; b) gimdos kėbulo vėžys su metastazėmis į regioninius limfmazgius, gimdos priedus, makštį; c) gimdos kūno vėžys su pilvaplėvės daigumu. IV etapas: a) gimdos kėbulo vėžys su pilvaplėvės daigumu ir perėjimu prie šlapimo pūslės, tiesiosios žarnos; b) gimdos kūno vėžys su nuotoliniais metastazėmis.
Kūno vėžys retai taikomas kaklui. Gimdos ir priedų sienos yra paveiktos. Pasiskirstymas vyksta daugiausia ant limfinės kelių, rečiau ant kraujo. Metastazacija vyksta dubens limfmazgiuose, esančiuose palei ileum ir transplantato laivų judėjimą arba slopinimo nervą, rečiau esančių limfiniais keliais: paketus į ingualinių limfmazgių. Pagal vėžio ilgį jis plinta nuo endometriumo myometriume, gimdos vamzdžiuose ir kiaušidėse.
Klinika. Gimdos vėžys daugiausia atsiranda vyresniems nei 45 metų moterims. Tačiau jaunesnio amžiaus liga nėra labai reta. Šio kūno vėžio ligos eiga yra palankesnė nei su kitomis lyties vėžio lokalizacijomis. Bendra pacientų būklė ilgą laiką tebėra patenkinama, nors moterys dažnai skiria skundus dėl silpnumo ir greito nuovargio. Esant antrinei infekcijai ar nutekėjimo sutrikimams iš gimdos ertmės, temperatūros padidėjimas, leukocitozė atsiranda, dažnai pakyla ESO.
Liga, priešingai nei gimdos kaklelio vėžio, dažniau vystosi bjaurus ir netgi nevaisingomis moterimis. Anksčiausias simptomas yra vandeningas Belie. Vėliau atsiranda sultingas išleidimas iš lytinių takų, jie įgyja mėsos pažeidimų pobūdį. Pagrindinis ligos simptomas yra kraujavimas, atsirandantis periodiškai periodiškai ir turi atskyrimo simbolį, o tada tapti nuolatiniu. Gausus kraujavimas Jie atsiranda su dideliu naviko dydžiu ir jo skilimu. Kartais po vienkartinio kraujavimo, ilgai (kelis mėnesių) laikotarpis atsiranda, kai nėra pasirinkimo. Moterims su konservuota menstruacinė funkcija, kraujavimas menorragijos pavidalu dažnai prasideda, tada juda į nuolatinį kraujavimą. Nesant gimdos kaklelio kanalo (ištvirtinimas, stenozė, Zada \u200b\u200bkūnų) nėra. Tuo pačiu metu yra įvairių intensyvumo skausmas. Sumažinus naviką ir sujungimo infekciją, atsiranda pyometras. Su kaimyninių organų pralaimėjimu (šlapimo pūslės ir tiesiosios žarnos) atsiranda atitinkamų simptomų.
Palaivai atsiranda tik vėlyvame ligos etape išgauti gimdos sienas arba gimdos ir kaimyninių organų serozino daigumą. Su sudėtingu skausmo gimdos atskyrimo nutekėjimu dėvėti griebtuvo formos pobūdį. Labai stiprus skausmas pasireiškia, kai nervų pluoštai yra sėjami su naviko infiltracija parametrų pluošto ar metastazavusių limfmazgių per proceso metu.
Gimdos kūnai dažnai lydi Colpit, kaip pasirenkamos infekcijos ir nuolat dirgina gleivinės.
Varpų navikai
Gerybiniai varpos navikai yra suskirstyti į epitelio ir ne epitelio.Neptipeliminiai asmeniniai navikai yra gana retai ir gali atsirasti iš bet kurio audinio. Tai yra hemangioma, limfangiomos, neurofibromės, fibromai, lipai, misa, enchondroma cavernous kūnai ir kt.
Diagnostika grindžiama vizualiniais tyrimais, palpacija, biopsija. Liga gali sukelti kosmetikos defektą, varpos kreivumą, skausmą, rečiau - erekcijos sutrikimas. Diferencinės diagnostikos atveju parodyta biopsijos medžiagos histologinis tyrimas. Gerybinio naviko buvimas leidžia atlikti organinę medžiagą chirurginio gydymo išsaugojimui (sveikų audinių išskyrimas).
Dauguma epitelinių baudžiamųjų navikų laikomi priešvėžiniais ligomis.
Papilomos yra dažniausiai pasitaikančios epitelio neoplazmos. Tarp papilo gali būti skiriamas virusas, o ne virusas.
Virusinės papilomos arba smailių condylems yra iš esmės, nepriklausoma venerealinė liga [Bazhenova A.A., Shabad A.l, 1975]. Viralės pobūdį Painted Kondil buvo įrodyta ląstelių filtrato vakcina. Kontagalumas ir šios ligos plitimas seksualinėmis priemonėmis patvirtino B.А.Tekharovo (1962), A.L.shabad (1963). Dėl inkubacijos laikotarpio trukmės, kuris svyruoja nuo 1 iki 6 mO, tai ne visada įmanoma nustatyti infekcijos šaltinį. Ligos diagnozė nėra sunkumų. Viral Papilomos pasirodo vyrams po 1-6 mėnesių po atsitiktinių seksualinių ryšių. Nukreiptos condilomos vystosi ant varpos galvos ir į vidinį krašto lapą.
Vyraujanti vieta jų lokalizacija yra "Corneus", vagos, bridle plotas, išorinis atidarymas šlaplės, laužas yra duobes. Iš pradžių kondilomos skersmuo yra apie 0,1 mm. Tada jie padidina ir įgyja būdingą išvaizdą. Tai yra derliaus, nurodė neskausmingą išsilavinimą, kaip taisyklė, daug. Kartais sujungia, jie pasiekia didžiulę sumą. Paviršiaus džiovintuvas sausas arba šlapias, lengvai išsiplėtimas. Jie yra paviršutiniškai, bazė neturi infiltracijos požymių. Tačiau, prijungus infekciją, condyloma gali necrotnet, dezintegruotis ir opa.
Yra aplinkinių audinių, niežulys, skausmas, skausmas, skurdas iš prepteralalio maišelio, sujungtas regiono limfmazgių uždegiminis atsakas. Tokiais atvejais sunku atskirti varpos vėžį. Galutinė diagnozė nustatoma biopsijos-pirmos medžiagos histologiniu tyrimu. Tipiniu atveju, palyginti plonas sluoksnis epitelio be požymių hiperkeratozės yra aptikta, gerai išvystyta jungiamąjį stromą su gausiu kraujagyslių tinklo ir interpiece Edema Malpigayeva sluoksnio.
Gydymas. Maži virusinės papilomos varpos (su nuo 1 iki 2 mm skersmens) gali būti atliekami elektrokoaguliacija. Kitais atvejais jų išsiskyrimas rodomas vietine infiltracija anestezija. Su dideliais virusinių papilomos žaidimų daigais vidinis kraštutiniu kūnas, apvalus išskyrimas. Visais atvejais reikia histologinės kontrolės.
Virusinės papilomos prevencija yra asmeninėje higienoje, užsakant seksualinį gyvenimą ir nustatant infekcijos šaltinį.
Išankstinių ligų. "Nevivar Papilomos" yra priešakinė liga ir plėtoja uždarą prieš maišelį Phymsove. Jie gali būti lokalizuoti ant karūnos griovelio, arti jos galvos ir ant vidinio forekcino lapo. Jie turi platų riedėjimo pagrindą ir išblukusią paviršių arba grybų formą.
Atsižvelgiant į odos temą įsiskverbimas į odos temą, kai infekcija yra pritvirtinta arba pikantija. Ne liberalios kilmės papilomos diagnozuojamos labai reti, nes jos yra paslėptos ekstremaliu kūnu, plėtoti besimptomus ir pripažintas jau piktybinių navikų etape. Galutinė diagnozė gali būti įdiegta tik biopsijos metu. Histologiniame tyrime tipiškos odos papilomos struktūra retais retais atvejais. Piktybinių požymių dažniau aptinkami. Jei diagnozuojant tipišką ne revoliucinį papilomą, išsiskyrimas rodomas sveikiems audiniams. Ne liberalų papilomų profilaktika yra preparaktyvio maišelio higiena ir ankstyvas fimozės panaikinimas.
Odos ragas. Išvaizda panaši į gyvūno ar hipertrofuoto nagų ragą. Išgaubtas paviršius yra lygus, tankus. Įgaubta pusė yra trapi, krumpa. Liga vystosi su kūno polinkiu į keratozę. Odos ragas yra hiperplazija ir kelio sluoksnio metaplacia. Epitelio ląstelių ląstelių ląstelės gali augti į audinį ir piktai.
Erytoplasia Caera. Liga prasideda nuo ryškios raudonos plokštelės varpos galvos su aksominiu, šiek tiek grubiu paviršiumi. Švietimo formos ir matmenys nesikeičia ilgą laiką. Su histologiniu tyrimu tipiškuose atvejais aptinkami grūdėtų ir ragų sluoksnių hipoplazija bei subpataus audinio kraujagyslė. Epitelinės ląstelės turi dercenomos arba ovalo formos. Pastebėti pikantiška, atima ir ląstelių polimorfizmas. Ernthoplazija piktybinis prasideda su papillomatinio proliferacijos opa.
Leucoplakia. Tai yra baltos spalvos plotai su lygiu paviršiumi ir griežtai išdėstytomis ribomis, kurios atsiranda ant varpos galvos, aplink išorinį šlaplos atidarymą ir dažnai platinami pakrautoms skylei. Leukoplakia atsiranda dėl židinio hiperkeratozės. Ant paviršiaus, kurį paveikė leukoplaki, dažnai įtrūkimai, opos, kurios yra ribotos ir dažnai sukelia išspreso išorinį šlaplės atidarymą. Diagnozę patvirtinama biopsijos medžiagos histologiniu tyrimu. Lėtinis uždegimas, hipercheratozė, kraujagyslių kraujagyslių hipertikulinė audinio, limfocitinės infiltracija yra aptikta.
Varginė varpos ligos gydymas prasideda po privalomos nukentėjusios teritorijos biopsijos, su kuria pagaliau yra nustatyta piktybinio pobūdžio galimybė. Nesant piktybinio atgimimo, atliekamas organų poveikis operatyvinis gydymas (neoplazmos išjunkinimas sveikiems audiniams, kanchumcizmui). Su užsikimšusios ligos pasikartojimu, varpos galvos rezekcija ar amputacija kartu su artimu židinio radioterapija. Radiacinė terapija gali būti naudojama kaip nepriklausomas gydymo metodas su varpos leukoplakia dėl to, kad būtų galima pašalinti nukentėjusios teritorijos pašalinimą. Pacientams, sergantiems priešvėžiniais ligomis, turėtų atitikti tinkamą gydymą ir pateikiami užmokestį. Prevencija slypi fimozės panaikinimo ir higienos laikymosi.
Piktybinis, navikai yra suskirstyti į epitelio (vėžio) ir ne epiteatras (kraujagyslių, jungiančių, pigmentų navikų ir tt).
Piktybiniai Nejepialinės kilmės navikai yra labai reti. Pasaulio literatūroje yra mažiau nei 100 pastabų [Bazhenova A.A., Shabad A.L., 1975]. Tarp piktybinių navikų ne epitelinės kilmės, Sarkoma (angiosarca, myo-komerai, neurosarcomes) kyla dažniau nei kiti. Rūpestingai atskleidžiami pigmentų navikai (melanosomarai, melanoma), kylantys iš pigmentų dėmių ir pigmentuotos papilotinės odos varpos. Diagnostika grindžiama istorija, palpacija ir citologiniu tyrimu ar biopsija. Biopsija yra visiškai kontraindikuotina pigmentų navikuose dėl neramingos naviko ląstelių sklaidos pavojaus.
Klinikiniu požiūriu navikas yra apibrėžiamas kaip tankus varpos galvos mazgas. Dažnai yra patinimas, skausmas, seksualinės funkcijos pažeidimas. Dažnas uravertinių kūnų naviko simptomas yra priapizmas.
Navikai metastazizuoja, kaip taisyklė, regioniniu, bet jie gali pasirodyti atokiuose limfmazgiuose. Melanoma ir melanosarkai Greitai sudygsta caverno kėbulų ir laivų, todėl ankstyvosiose plėtros etapuose metastazės atsiranda plaučiuose, kepenyse, kauluose ir kitose organuose.
Gydymas turėtų būti derinamas. Chirurginis gydymas yra varpos ir dvišalio amortizavimo šlaunikaulio limfoadenectomy. Po operacijos, varpos ir ingualinių teritorijų ultragarso regiono švitinimo. Daugeliu atvejų prognozė yra nusivylusi. Tik su laiku veikiančia intervencija yra palyginti palanki.
Politikos vėžys. Tarp piktybinių varpos formacijų dažniau yra vėžys. Mūsų šalyje baudžiamojo vėžio yra 0,5% visų vyrų vėžio. Europoje ir Šiaurės Amerikoje tai įvyksta apie 1% visų vyrų vėžio, o Azijoje, Afrikoje ir Lotynų Amerikoje užima vieną iš pirmųjų vietų tarp onkologinių ligų vyrams.
Baudžiamojo vėžio etiologija nėra pakankamai aiški. Jo daugumos mokslininkų atsiradimas yra susijęs su poveikiu varpos galvos odai arba vidiniam skilimo dervos, turinčio kancerogeninių savybių, odos poveikis. Smegma gamina liaukų, esančių Vernali griovelio regione ir kraštutinio kūno vidiniame lapelyje. Smegmos kancerogeninis poveikis buvo pakartotinai įrodytas eksperimente.
Tam tikra vertė yra pritvirtinta prie pirmiau aprašytų pirmiau minėtų specialistų ligų, ypač papiloto, leukoplakijos, odos nesąžiningų, kaire erytoplazijos ir kt.
Penio vėžio patogenezėje pagrindinė vertė priklauso pretenzijos maišelio turinio stagnacijai, kurio dažniausiai kilo dažniausiai fikmstove. Infekcijos, ilgalaikio uždegimo papildymas, Smegs spirtimų gaminių kaupimasis prisideda prie ligos vystymosi. Todėl 60-80 proc. Baudžiamojo vėžio pacientų turi įgimtą fimozę.
Patologinė anatomija. Tipiška varpos vėžio lokalizavimo vieta yra amfibijos griovelis, varpos galvutė, vidinis kraštutinio kūno lapas. Navikas linkęs paskleisti kontaktą su galvute ant priešoriaus maišelio, dengiant jį ir atvirkščiai. Retai pastebima caverninių kūnų daigumas.
Du makroskopinės varpos formos vėžio yra išskiriami - exofite (papiliarinis, grybų) ir emecifitas (mazgelis, opinis). A.P.Bazhova ir A.L.shabad (1975) mano, kad bet kokia vėžio forma skilimo metu gali įsigyti pepsinį pobūdį.
Varpos vėžio bruožas yra uždegiminiai pokyčiai patys naviko, taip pat hylerplastinių procesų aplinkinių audinių. Mikroskopiškai, varpos vėžys yra plokščias ląstelių vėžys su laipsniu ar kitą laipsnį oroging.
Klinikinis vaizdas. Pradinis vėžio vėžio srautų etapas paslėptas, kaip taisyklė, kraštutiniu kūnu phymsove. Liga gali prasidėti su papilomos, erozijos, opų, plombų, kurie nesukelia fizinių kančių pacientui. Infekcijos pritvirtinimas, naviko dezintegracija, dygtuoja jį ekstremaliu kūnu, deginimo, niežulys, gerokai padidėjęs varpos galva vadovauja pacientui gydytojui. Naviko augimo augimas arba uždegiminės infiltrato dauginimas gali sukelti išorinį šlaplę ir GURI šalių. Kavinės įstaigų pralaimėjimas pasireiškia skausmingu erekcija ir kartais priapizmu.
Regioniniai limfmazgiai, kurie pirmiausia metastazuoja baudžiamąjį vėžį, gyvena šlaunikaulio ir iliac. Tačiau apie 50% pastabų regioninių limfmazgių padidėjimas yra dėl uždegiminės infiltracijos nuskendo ir aplinkinių audinių. Metastazės nuotoliniuose organuose (kepenyse, plaučiuose), kai vėžys yra retas.
Griebinamoje kūnuose, metastazės gali būti paskirstytos giliuose dubens ir Iliac limfmazgiuose.
Klasifikacija. Piktybiniai varpos navikai klasifikuojami TNM sistemoje.
T - pirminis navikas
T1-navikas yra mažesnis nei 2 cm skersmens, be infiltracijos
T2 - navikas su matmenimis nuo 2 iki 5 cm su nedideliu subalansuojančiais audiniais
T3 - navikas su matmenimis daugiau kaip 5 cm ar mažiau, bet su caverninių kūnų daigumu
T4 - navikas dygsta kaimyniniuose audiniuose ir organuose
"N -Textates" limfmazgių (apskaičiuotas lokalizacija ir mišinys)
N1-nukrito, vienoje pusėje perkeliami ingualiniai limfmazgiai
N2-veltiniai, perkeliami į abiejų pusių "Ingualinės limfmazgius
N3 - ne atleistų į inguinalinius limfmazgius abiejose pusėse
M - metastazės nuotoliniuose organuose
M0 metastazė nuotolinėse institucijos nėra
Galimi M1 metastazė nuotolinėse institucijose.
Dažnai sunku diagnozuoti baudžiamosios vėžio diagnozę. Galutinė diagnozė atliekama remiantis kūno biopsijos duomenimis, taip pat padidėjusiais limfmazgiais ar citologiniu jų tašku. Diferencinė diagnostika vėžio su uždegiminių ligų (tuberkuliozės, sifilio, opinis balanopostas), su prieš vėžiu varpa skaičiaus. Tokiais atvejais spausdinimo atspaudų citologinis tyrimas, atliekant specifines reakcijas (manta, Vasermano) ir biopsiją, kurioje navikai turėtų būti paimti iš naviko gylio.
Varpos vėžio gydymas priklauso nuo scenos, atliekamas atsižvelgiant į varpos audinių daigumą ir infiltraciją, taip pat nuo metastazių. Naudojama radiacija arba radialinė terapija, chirurginis gydymas (naviko šalinimas ir limfogeniniai metastazės) ir kombinuoto metodo, naudojant spinduliuotės poveikį ir veikimo intervenciją. Pradiniame etapuose rekomenduojama apipjaustyti ir sutelkti dėmesį arba spinduliu (intramanex, aplikacijos) terapija. Apskrito ekstremalaus kūno išskyrimas taip pat yra pateisinamas, kai navikas yra jo lakštai.
Su riboto naviko augimu, išjunkinimas rodomas el. Paštu sveikuose audiniuose. Su nepažeistos varpos galva, rekomenduojama Sapozhkova operacija (visiškai pašalinti varpos odą su galvos odos panardinimu pagal kapšelio odą). Taip pat taikoma varpos galvos ar dalis V.N.Shevkunenko rezekcija. Tačiau vis labiau pripažįstamas varpos vėžio gydymas.
Kai navikas yra dygtuotas į cavernous kūnus, esant metastazėms regioaro limfinės mazgų, artimų fokusavimo radioterapijos ar televizijos pirminio naviko su vėlesniu amputacijos varpos, ir dvišaliais gyvenamieji šviesos limfoadenectomy (DCZHEN operacija) yra parodyta. Daugiau paleistų atvejų, ne tik inhabricer-šlaunikaulio, bet ir ILIAC limfmazgiai yra pašalinami. A.N.SRUSSUSININ (19-53) Tuo pačiu metu rekomenduoja švitinti pirminį naviką ir gyventoją, o varpą į atitinkamą ingubinalinį regioną.
Varpų vėžio daigumas kapšelio organuose yra indikacija - pašalinti vieną varpos, kapšelio, kiaušinių su priedais ir dygsnio šlaplės siūlių linijoje. Esant vienam nuotoliniam metastazei, jų eksploatavimo pašalinimas yra įmanomas. Su keliais nuotoliniais metastazėmis rodomi paliatyviosios operacijos, chemoterapija, kuri kai kuriais atvejais gali pratęsti ligonio gyvenimą. Chirurginis gydymas derinamas su prieš ir pooperacinės spinduliuotės terapija pirminio naviko fokusavimo ir regioninių limfmazgių regione.
Su palankiu rezultatu po 3-5 metų stebėjimo, reikia falloplasty, retro plastiko ir atkūrimo kopijavimo funkcija.
Prognozė priklauso nuo ligos stadijos. Su sudėtingu gydymu 5 metų išgyvenimas stebimas 60-70% pacientų. Esant regioniniams metastazėms, prognozė dažniau yra nepalanki.
Varpos vėžio prevencija yra kruopščiai laikantis pagrindinio maišelio higienos, ankstyvo fimozės panaikinimo, laiku identifikuojant ir gydant priešekeną.
Šlaplės navikai
Udų kanalo navikai yra suskirstyti į gerybinį ir piktybinį. Dažniausiai jie susitinka 20-30 metų amžiausGerybiniai navikai gali vykti iš šlaplės ir glazų gleivinės, (papilomų, polipų, pažymėtos, konsultavimo) arba kurių kilę iš kitų audinių (fibromes, misa, fibromomija, neurofibromai, angioma).
"Papilomos" šlaplės yra papiliarinė formacija su karinio jūrų laivyno paviršiuje, esančiame plačioje vietoje arba ilgoje kojų vienkartinėje ar grupėje, esančioje šlaplės galinėje sienoje esančioje jo išoriniame atidaryme. Papilomos, kaip taisyklė, turi minkštą-elastinę nuoseklumą ir yra aiškiai neįtrauktos į aplinkinės gleivinės.
Angioma yra suformuoti dėl kapillie hiperplazijos, yra mėlynos raudonos formacijos, šviesiai esant slėgiui; Įsikūręs išorinėje šlaplės angoje. Angioma turėtų būti atskirti nuo denmeningo sluoksnio varikozės išplėstinių venų, kurie gali būti aptikta. Pasak šlaplės pasaulio, bet dažniausiai savo prostatos dalis sėklų tuberkuliozės;. Įspėjo manekeno kanalai šlaplės gali būti hasslemus.
Fibroms, Misa, Fibromomija susitinka vyrams labai retai. Kuriant šlaplės pluošto ir raumenų sluoksnį, jie užpildomi į koją į jo klirensą. Nuoseklumas yra tankus, elastingas; Nepaisant to, kad jie auga lėtai, gali sukelti šlapinimosi sutrikimus.
Klinikinė nuotrauka dėl šlaplės navikų priklauso nuo jų lokalizavimo. Pagrindiniai ligos simptomai yra šlapinimosi sutrikimai (sunki šlapinimasis, purslų srove hematurijos studentai (pradinis terminalas). Su infekcija, Dizuriya išvaizda ir purzingu iškrovimas Nuo šlaplės. Su gale pralaimėjimo, šlaplės yra dar ryškesnis Dizuriy, skausmingų sėklų išsiveržimai, tempoospermia, nenaudingas, erekcija gali pasirodyti.
Diagnostika grindžiama išsamiu varpos, urerozoskopilo patikrinimu ir palputu. Jei urestoskopija yra neįmanoma, parodyta uretrografija. Kai kuriais atvejais biopsija reikalinga diferenciniam Daginirumui.
Gydymas. Gerybiniai navikai turėtų būti radikalūs. Navikas turi būti išsikišęs sveikiems audiniams. Kai navikas yra išoriniame šlaplės kanalo atidaryme, į vietinį novokaino anesteziją galima jaudintis. Esant naviko akimirksniu šlaplės profiliuose, rodomas šlaplės rezekcija kartu su naviku.
Svarbūs sunkumai yra chirurginis gydymas bendros papillomatozės šlaplės.
Piktybiniai navikai. Šlapimo kanalo vėžys reiškia retųjų ligų. Jos etiologija lieka neaiški. Veiksniai, prisidedantys prie jo atsiradimo, yra uretritas, strictures, fistulai. Kartais piktybiniams asmenims taikomos tam tikros gerybinės neoplamos šlaplės, hiperkeratozės. Daugumoje pacientų, vėžys išsivysto iš gleivinės urethros deminės dalies su leukoplakia ir plokščiu siuvimo metaplazijos fone, todėl beveik visada yra plokščia dygsnio, su erogeniniu ir be jo.
Vyrų šlaplės vėžio makroskopinės formos yra izoliuotos: karinio jūrų laivyno ir infiltracijos. Naviklis gali paveikti baudos Boulbo membraną ir šlaplės prostatos dalį; Dažniau vėžys streikuoja bulvaro membranos dalį ir šlaplės priekį, daug rečiau yra prostatos. Šlaplės naviko vystymosi pradžioje gali būti metastinga ingubinalinių limfmazgių. Slangiominės kūno ir aplinkinių audinių naviko daigumas, ypač bulvaro-caverninės šlaplės dalyje, gali lydėti metastazių išvaizda dubens ir retroperitoneal limfmazgiuose.
Klinikinė nuotrauka gali priklausyti nuo pagrindinės šlaplės ligos, atsižvelgiant į tai, iš kurių yra vėžys (griežtas, lėtinis uretritas, gerybinio šlaplės naviko buvimas). Su pirminiais simptomais simptomai yra pirmieji. Yra deginančių pojūčių, niežulys šlaplėje, nestabili Dizuriy. Tada šie reiškiniai tampa pastovūs, šlapinimasis trukdo. Pasirinktys iš šlaplės atsiranda (pirmiausia serous, tada kruvinas arba pūlingas, kai užsikrėtė gleivine). Gali būti skausmingų erekcijų. Naviko augimą lydi infiltracija aplinkinių audinių, tankių mazgų konglomeratų atsiradimas į ingubinalines vietoves, kurios gali būti nustebinti ne tik blastomato, bet ir uždegiminis procesas.
Pasirodo nuolatinis tarpinis skausmas. Galima naudoti šlapimo delsimą, kai kateterizacija lydi urethrorragia. Šlaplės obstrukcija sukelia šlapimo infiltraciją, abscesų ir fistumų susidarymą. Šlapimas tampa purvinas ir mirksi. Palaipsniui navikas sunaikina išorinius lytinių organų organus, gali pereiti prie prostatos liaukos, tarpkojo, gaktos ir sedlikinių kaulų. Šiuo laikotarpiu metastazės yra dubens, retroperitoneal limfmazgių, taip pat plaučių, kepenų ir kitų organų; Limfinės kelio blokavimas sukelia kapšelio ir varpos edemą.
Šlapimo kanalo vėžio diagnozė pradiniame jo vystymosi laikotarpiu yra sudėtinga. Tikrinimas, palpacija, citologinis tyrimas atskirai nuo šlaplės, šlaploskopija, šlaplės, biopsija yra svarbūs. Išskiriama urografija, limfografija ir flebografija, ultragarsas ir "MagpantoreanSe" tomografija leidžia diagnozuoti metastazes.
Šlapimo kanalo vėžio gydymas kartu. Taikomi chirurginiai metodai ir radiacinė terapija. Per ploto pralaimėjimo metu duobes gamina dalinį amputaciją varpos su 1,5-2 cm sveikų audinių surinkimo. Kai navikas yra šlaplės bausme, rekomenduojama naudoti pieštuko amputaciją. Su žala Boulbo-membranos daliai šlaplės, pasirodys Emaculiacija (varpos, kapšelio ir jo organų pašalinimas) su tarpkojo urethrocutanetineeneeny. Veiklos gydymas turėtų būti derinamas su pooperacinio rando spinduliuotės terapija (nuo 20 iki 30 j / kg). Jei nuimant pradinį naviko fokusavimą, ingualiniai limfmazgiai sumažės, tampa minkšta ir kilnojama, tai rodo uždegiminį adenopatiją. Tankūs nedideli neskausmingų limfmazgių taikomi operatyviniai pašalinami (kunigaikščio operacija) po radiacinės terapijos.
Atsarginio kanalo vėžio prognozė yra nepalanki atsižvelgiant į metastazės išvaizdą per pirmąjį pusmetį po operacijos.
Uretros vėžio prevencija susideda iš savalaikio uždegiminių ligų, šlapimo trikdžių ir radikalių gerybinių navikų pašalinimo:.
Navikai Midges.
Pagrindiniai kapšelio navikai yra reta liga, vidaus literatūra apibūdina vieneto stebėjimus gerybinių navikų kapšelio: Limfangioma [Morah, V.A. 1909], Hemangna [Gyrosky LA, 1936], Chondroofibrom [Goldin G.i. ,. 1937], Fibromomija [Zhilyaev I.F., 1938], Lipoma [Donin V.i., 1958]. Daugiau dažniau ant kapšelio, serous, atrodiniais ir dermoid cistas yra stebimas [IDAROV AA, 1977].Piktybiniai kapšelio navikai taip pat yra retai. A.P.Bagainova ir A.L.shabad (1975) 10 metų tik 3 blogio kokybės stebėjimai, scrotum navikai. Dažniau nei kiti yra epitelio kilmės navikai, daugiausia plokščios sukrautos vėžiu, kuris yra aprašytas vyrams su šlapimo ir pūlingo fistulais. Scrotum vėžys yra gana greitai metastazė gyvenamuose šlaunikaulio limfmazgiuose. Žymiai, sarominiai navikai kapšelio (liposarcomas, rhabdomyosarca, Leiosarca) pasireiškia rečiau.
Reikėtų nepamiršti, kad vėžio naviko perėjimas ant varpos ant kapšelio odos, dygimo kapšelio su piktybiniu neoplazma, išeinančio kiaušinio ar jo priedą, taip pat metastazacija vidaus lytinių organų navikų.
Gydymas. Gerybiniai navikai taikomi operatyvūs gilinimui ar išsiskyrimui su vėlesniais privalomais histologiniais tyrimais. Dėl piktybinių navikų naudojama kombinuotas operatyvinis gydymas. Žala, navikas apsiriboja iki išsiskyrimo: pirminis židinys su sveikos odos sukibimu 5 cm diapazone: kai daigumas neoplazmoje pluošto ir lukštais: kiaušiniai būtina pašalinti pusę kapšelio su jo turiniu ( hemiskrotheidectomy). Jei navikas eina į priešingą kapšelio pusę, tada galima užbaigti pašalinimą su tolesniu odos defektų plastiku. Inhabriced šviesos limfoadenectomy (kunigaikščio operacija) gamina pralaimėjimo ar abiejų pusių pusėje. Veiklos naviko pašalinimas visais atvejais kartu su spinduliuotės terapija pirminės židinio ir metastazių regione.
Prevencija slypi asmeninėje higienoje laiku nustatant ir eksploatuojant gerybinius kapšolės navikus.
Kiaušinių navikai
Gerybiniai kiaušinių navikai yra kouistinis retumas ir sudaro tik 0,8% visų neoplačių. Tarp jų yra teratoma, lipoma, chondroma, fibromyoma. Tačiau visi šie navikai turėtų būti laikomi potencialiai piktybiniu ir taip, kaip jie gali piktybiniai.Pasak E. B.Marinbach (1972), 98,2% atvejų, kiaušinių navikai yra piktybiniai. Jie sudaro 1-2% visų piktybinių navikų vyrams, užimantiems dažnių vienoje iš paskutinių onkologijos vietų; Dažniau, navikas atsiranda tarp 17 ir 45 metų amžiaus, tai yra didžiausia harmoninga ir reprodukcinė veikla, ir gerokai dažnai stebimas vaikams ir seniems žmonėms. Etiologija. Eksperimentiniai darbai I.O. Mikhailovsky (1928), V.M. Berezler (1959,) V. L. Konoplev (1963), klinikinės pastabos. Jei žemė (1967), LP: Ishimetskaya (1970), EB Mamarbach (1972) buvo įrodyta, kad pirmaujanti veiksnys piktybinių kiaušinių navikų atsiradimo yra hormoniniai sutrikimai sąveikos tarp gonadotropinės funkcijos hipofizės liaukos ir funkcija kiaušinis.
Hipogonadizmas sukelia hipotalaminės-hipofizės sistemą, kuri padidina gonadotropinų gamybą, kuri padidina sėklidžių stimuliavimą. "Gonadotropins" hipertimuliacija prisideda prie netipinio augimo ir plėtros, sėklidžių naviko sėklidžių. Hipogonados valstybės gali būti įgimtos (kriptorchizmo pradiniai sėklidės, hipoplazija, lytinių organų liaukų disgenezija) arba įsigyta (dėl patyrė orchitų, įvairių rūšių traumų, intoksikacijos ir kt.).
Remiantis mūsų duomenimis, kriptorchizmas, sužalojimas (įskaitant ankstesnes operacijas inhabric-sclotal regione) ir uždegiminės ligos su vėlesniais hipoplazija dažniausiai atskleidžiami pacientams, sergantiems piktybiniais sėklidžių navikais.
Patologinė anatomija. Remiantis morfologinėmis savybėmis, kiaušinių piktybiniai navikai yra suskirstyti į 2 grupes: germinogeninį ir ne ferminogeninį.
Terminogeniniai navikai vystosi iš sėklų epitelio ląstelių. Negro-coint navikai atsiranda iš kitų elementų sėklidžių audinio. Šulinių navikų dažnis yra 95-97%. Šie neoplazmai dažnai turi nehomogeninę struktūrą, yra kelių rūšių navikų deriniai. Todėl gydytojų patogumui, vadovaujant Klinichine-morfologiniame principu, atsižvelgiant į jautrumą spinduliuotės terapijai ir įvairiems chemoterapiniams vaistams, EBMarinBach akcijos diktinogeninių sėklidių navikai į 4 grupes: 1) seminoma, 2) TheroBlastoma ir (arba ) Embrioninis vėžys su seminine arba be jos, 3) Thatoblastoma ir (arba) embrioninis vėžys ir chorionepitheloma su septyniomis NOM arba be jo, 4) chorionepitheloma su seminine arba be jo.
Seminine-tankių pelkių navikas, dažniau nei balta pilka spalva su padaliniu paviršiumi, atsirandančiu nuo sėklų vamzdelių epitelio. Tipinio seminino audinio histologiniuose tyrimuose, didelės apimties ląstelės randamos audinyje, kuriame matomi dideli centralizuotai branduoliai. Stroma navike yra limfoidinė infiltracija ir granulomatinė reakcija. Seminino variantai yra anaplastinis seminaras, kuriam būdingas ląstelių polimorfizmas ir skubantis seminonas, kurį sudaro ląstelės, panašios į spermatogoniją jų permotocytes.
Choriopepspelioma reiškia piktybinių kiaušinių navikų, ji sparčiai padidėja laivų sunaikinimo ir hemoraginės nekrozės židinio susidarymo. Naviklis yra tankus, atrodo, kad paviršiaus pjovimas yra "Motley". Mikroskopinė struktūra turi panašumų, su chorijomis, arba gali būti būdingos citoto arba sinchrontų diferenciacijos.
TeratoBlastoma - tankus, buggy navikas. Kelios cistos, pripildytos gelsvu skysčiu arba krauju, nustatomi ant supjaustyto paviršiaus. ThoboBlastoma gali išsivystyti iš visų 3 gerintinių lankstinukų. Mikroskopiniame tyrime nustatomi teratomų elementai (diferencijuoti ectodhem audinys, endoderm ar mezoderm) ir nediferencijuotų audinių sritys taip pat aptinkamos tuo pačiu metu.
Anaplastinė gramoblacomoma (embrioninis vėžys) turi minkštą nuoseklumą ir gabalėlio paviršiaus srautą dėl nekrozės sričių. Jis nurodo labiausiai: brandžių navikų ir susideda iš mažai diferencijuotų, netipinių ląstelių, kurios sudaro epitelio sluoksnius ar liaukų struktūras.
Negroegeniniai navikai gali būti specifiniai ir nespecifiniai ir sudaro 3-4% visų kiaušinių neoplačių.
Konkretūs naviko navikai yra kilę iš konkrečių kiaušinių audinių elementų. Lydeigoma, atsirandanti dėl glindulocitų kiaušinių, ir sertoliomą, sudarytą iš Sustopodocitų.
Nespecifiniai neurmenogeniniai navikai yra kilę iš laivų, kitų stromos elementų nervų (rhabdomiomarka, mixfibrosarkoma, retikulosaras ir kt.).
Navikliai yra labai retai pastebimi, sėklidės gali padaryti prostatos vėžį sėklidėse.
Dauguma navikų yra metastazuojami limfogeniniu būdu. Hematogeninis metastazė būdinga chorionepiteliams, galinčioms įsiveržti į kraujagysles. Piktybiniai kiaušinių navikai linkę greitai matuoti metastazę. Pasak D.Skinner et al. (1981), gydymo metu 25% seminino pacientų ir 66% pacientų, sergančių nedažnų navikų, nustato regioniniai ir nuotoliniai metastazės. Visų pirma, regioniniai limfmazgiai veikia metastazės, esančio embrioninės žymos zonoje, inkstų laivų srityje, priešais aortą ir mažesnę tuščiavidurią veną iki žemesnės mezentinių arterijų gebėjimo lygio.
Antrajame etape metastazės rodomi limfmazgiuose, esančiuose išilgai pilvo Aorta ir ILIAC laivų kampanijos. Be to, navikas gali būti metastinga į Mediatunum, šviesos, smegenų, kaulų, kepenų ir kitų organų, nes limfiniai keliai, naviko emboliai patenka į krūtinės kanalą, venų sistemą ir cirkuliuojančią kraują (antrinis gematogeninis pasiskirstymas metastazės). Labiausiai piktybiniai naviko metastazės elementai prieš kitus. Todėl neįmanoma įvertinti pirminio, naviko struktūros pagal metastazės histologinę struktūrą.
Klinikinis vaizdas. Kiaušinių navikas dažniau; Pacientui nepastebėta. Klinikinei nuotraukai būdinga vietinių, bendrų ir retų ligos simptomų buvimas. Pirmasis ligos pasireiškimas gali būti jausmas-diskomfortas, sunkumas, spaudimas paveiktame kiaušinyje. Vėliau, atsiranda skausmas, kuris yra žymiai padidėjęs intrastebulinis slėgis, kiaušinių ar elementų ar elementų, sėklų, virvių membranos daigumas, dažnai yra ligos aplaidumo požymis. Skausmas gali spinduliuoti kirkšnies, klubo ir apatinės nugaros prieš išvaizdą, metastazes. Šie vietiniai simptomai priskiriami pacientų dėmesiui, ir jie gali aptikti antspaudą arba kiaušinių naviką. Girdėję naviką, sėklidės padidėja, tampa tanki, klaida; Yra atsarginės dalys su kapšelio oda.
Kai kriptorchizmas, liga pasireiškia skausmu, patinimu ir sandarinimu kiaušinio projekcijoje. Naviko dažnai lydi antrinių vandens membranas kiaušinio, kuris labai apsunkina diagnozę. Palaipsniui prisijunkite prie bendro ligos simptomų: silpnumas, letargija, padidėjęs nuovargis, subferino kūno temperatūra. Gali pasireikšti hormoniniai sutrikimai, užuolaidos pasirodo seksualinės veiklos sumažėjimas, ginekomastija. Su "Leydigomo" gamina androgenus, pastebimas priešlaikinis seksualinis, brandinimas. Serrtolioma gali lydėti hiperstrogenemija, feminizacijos požymiai.
REGIONINIŲ IR NUOSTATŲ LYMPH mazgų ir organų metastacija pasireiškia apatinių galūnių, varikocelio, hematurijos, geltos ir kitų retų ir simptomų edemoje.
Klasifikacija. Kiaušinių navikai klasifikuojami TNM sistemoje.
T - pirminis navikas
T1 - navikas neviršija baltymų apvalkalo ribų ir nesudaro sėklidžių
T2 - naviko deformuoti sėklidės, o ne sparkluotas sviestas
T3 - navikas viršija baltymų apvalkalo, kibirkštinių priedų ribas
T4 - naviko mikrobai
N - metastazės ir regioniniai limfmazgiai N1 regioniniai metastazės nėra išbandytos, tačiau radiologiškai aptikta
N2 - pasakojami regioniniai metastazė
M - nuotoliniai metastazės
M1 - metastazės nuotolinio limfmazgių
M2 - metastazės nuotolinio metastease organuose nuotolinio, limfmazgių ir organų.
Diagnozę sudaro anamnezės, patikrinimo, palpacijos, laboratorinių tyrimų, radionuklidų diagnostikos, ultragarso, nuotolinės infraraudonųjų spindulių, magnetinio rezonanso tomografijos duomenimis, diagnozuojant metastazes ir biopsiją.
Daugumoje stebėjimų patikrinimas ir palpacija leidžia nustatyti kiaušinio auglio buvimą. Tuo pačiu metu 10-15% pacientų aptinkami padidinant ir skausmingumą pieno liaukų (ginekomastija). Su nepaliaujamo kiaušinio pralaimėjimu trukdo naviko buvimo problemos sprendimas. Tuo pačiu metu būtina kruopščiai patikrinti ir apkaltinti inguinalinio kanalo apimtį, taip pat Iliako regioną stovinčioje padėtyje atsipalaidavusioms valstybėms ir pilvo spaudos padermėje. Vandens kiaušinių buvimas taip pat apsunkina diagnozuoti. Tuo pačiu metu turėtų būti pagamintas kapšelio diafanicopija. Jei įtariama naviko, rekomenduojama kiaušinių lukštų punkciją, po jo palpacijos ir privalomo gauto skysčio citologinio tyrimo. Retroperitoninės limfmazgių ir inkstų vartų plotas (limfogeninio metastazės takas), jis paprastai yra sugadintas tuščiu skrandžiu, po žarnyno ištuštinimo, su klizma, įdėti vakaro išvakarėse ir ryte apie tyrimo dieną.
Klinikinis kraujo ir šlapimo tyrimas neatspindi naviko proceso ypatumų. Iš laboratorinių metodų tyrimų kiaušinių navikų diagnostikos, chorioninio gonadotropino apibrėžimą šlapime ir embrioniniam U-globulin (fetoproteinas) pacientų kraujyje yra nustatyta. Didelis išsiskyrimas su šlapimo chorioniniu gonadotropinu (virš 100 man / l) yra charakteristika kiaušinio ar nehomogeninio naviko, kuriame yra choriono Elmes eBmarinbach (1975) elementai, rado nebuvimo fetoproteiną kraujyje pacientams, sergantiems inhomogeninės struktūros navikais , tuo metu, kaip pacientams, sergantiems seminine ir ne ferminogeniniais navikais, fetoproteinas nėra nustatytas.
Radyranionuclide diagnostika naudojama regioniniams ir nuotoliniams metastazėms nustatyti. Apžvalga ir ekskroro URB negali būti taikoma, vintvografija, ororgografija, limfoadenoangiografija, rentgeno ir amfibijos krūtinės radiografija, taip pat radionuklidų limfografija ir limfoskapacija.
74. Odos gabalai per retroperitoninės limfoadEnectomy. A - pjūvis ant shezasy; B - pjūvis pagal Hinmaną; A- transplevų toracoabdominal prieigą (kupė ir ET al.).
Išskiriant urogramas, atsižvelgiant į retroperitoneal metastazių, šlapimo atmetimo į šoninę, pusėje ir suspaudimo jį su ureterohidronfrozės kūrimu gali būti nustatyta. "Wockavography" leidžia jums nustatyti net palyginti mažus metastazes ir parakauto limfmazgius dešiniojo kiaušinio sugadinimo metu. Numatytos nuostatos aptinkamos, apatinės tuščiavidurių venų ir kitų poslinkis. Rodoma aortografija, kad būtų nustatyta kairiajame kiaušinio navikuose. Tačiau elastinga, tankios sienos aorta su sunkumais yra deformuojami ir todėl su aortografija pagalba gali būti identifikuojami tik dideliam naviko infiltrates.
Lymphoangioenography leidžia kiaušinių navikai gauti tiksliausią informaciją apie "Lymphotto" retroperitono kelio būklę. Metastazių buvimas regioniniuose limfmazgiuose lemia kontrastingo limfmazgio užpildymo defektas ir. \\ T Limfinės laivų blokada su iškreipto limfoto įkaitininkų atsiradimu. Tiksliau reprezentatyvių mazgų būklę galima gauti dvišaliu limfoangioadery.
Radionuklidų limfografija ir LYMPOSCANING yra naudojami seminine metastazei diagnozuoti ir nehomogeninius navikus su seminino elementais.
Norėdami diagnozuoti kiaušinių naviko metastazes į nuotolinio limfmazgių ir organų, rentgeno ir radiografijos krūtinės ir pilvo organų, papildytų tomografija, yra plačiai naudojami. Metastazės turi vieno ar kelių apvalų shadows su aiškiais kontūrais, ultragarsu, magnetine-jausminga tomografija, termiškai apdorojant (teleklaterfsography), gali būti naudojamas atpažinti paslaptingų kiaušinių navikų (ypač su pilvo forma), taip pat metastazės įvairių lokalizacijos.
Naviko taškų citologinis tyrimas turi savo rėmėjus ir priešininkus. Kai punkcija, navikas pasirodo jo sklaidos pavojus. Be to, punkcijos biopsija nesuteikia visiško naviko morfologinių charakteristikų, o neigiamas citologinių tyrimų rezultatas neatmeta neoplazmos buvimo. Privalomas citologinis tyrimas turėtų būti taikomas vandens skystis nuo kiaušinio, pleuros ir ascitinio skysčio kriauklių.
Galutinė diagnostika ir naviko histologinė struktūra gali būti įdiegta tik po biopsijos. Anksčiau. Biopsijos rezultatų gavimas turėtų būti taikomas sėklų lyne, kad būtų išvengta naviko embolitų plitimo.
Kiaušinių navikų diferencinė diagnostika turi būti atliekama su konkrečiomis uždegiminėmis kiaušinių ligomis. Įtariamo bervurų orchito atveju diagnozė išaiškinama agletinacino reakcija rango haddlson, papildo privalomo ir alergerminio suskirstymo reakcija. Tuberkuliozės orchitas patvirtina tuberkuliozės žalą inkstų, prostatos liaukos, sėklų burbuliukai ir teigiami PIROT mėginiai, manta.
Jei įtariamas luetitinis procesas, sekso istorija, Wasserman reakcija vaidina svarbų vaidmenį kiaušidžių. Abejotiniu atvejais, diferencinės diagnostikos lėtinio orchito ir kiaušinių navikų, avarinis atvira biopsija ant darbo stalo rodoma.
Gydymas. Efektyviausias visų rūšių piktybiniai kiaušinių navikai rodo visapusišką gydymą, apimantį chirurginius, spinduliuotės metodus ir chemoterapiją.
Piktybinių kiaušinių navikų operatyvinis gydymas turi 2 tikslus: pirminio naviko (orchifnickelektomijos) pašalinimas ir viso retroperitoninio pluošto pašalinimas su limfmazgiais pažeidimo pusėje (esant dideliam limfoadenectomy). Orchiphytichektomija gali būti vykdoma pagal vietinę anesteziją ar anesteziją. Sluoksniuotas inhabric-scroad pjūvis, turintis privalomą aponeurozės atidarymą į ingubinalinį kanalą. Sėklų lynas yra izoliuotas į vidinę angą įnešinio kanalo, susieta ir nutraukta, po kurio sėklidės pašalinamas su visais lukštais. Ingalinio kanalo plastikas gaminamas pagal Matytov arba Kimbarovskio metodą.
Ištempta limfoaderektomija gali būti atliekama iš įvairių prieigos.
Hexed po orchifnickelektomija tęsė odos pjūvį nuo gilaus gilaus žiedo iki X šonkaulio pabaigos. Jei reikia, supjaustymas buvo išplėstas į vidurinę pusę skersine kryptimi. "Hinman" už papildomą šurmulio limfoadEnectomy naudojo pjūvį iš paviršiaus įdėklo žiedo paviršiaus; Lygiagrečiai ir dauguma priekinės viršaus, ILIAC inister, arciškai iki XII šonkaulių pabaigos ir toliau juosmens regione lygiagrečiai iki XII krašto. Taip pat naudojamas transleural thoracabdominal pjūvis, prieiga per Nagamatsu et al. (74 pav.).
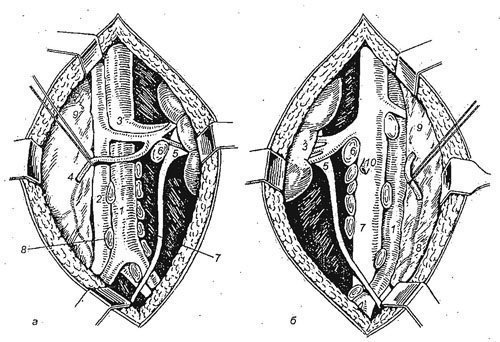
75. Veikimas shevasy. šulinys; B - dešinėje. 1 - aorta; 2 - apatinė tuščiaviduriai venai; 3-inkstų venai; 4 sėklidžių vena; 5-ureter; 6,7,8 limfmazgiai; 9 - Pariečių periantas; 10 kiaušinių venų nutraukiamas nuo apatinės tuščiavidurių venų.
Po odos, poodinio pluošto ir priekinės pilvo sienos raumenų, pilvaplėvės judėjimas medally. Ant pilvaplėvės paviršiaus yra išskiriamas kiaušinių venu, kuris yra pašalintas kartu su. Pluoštas aplink apatinį inkstų polių ir šalia į kairę į pilvo aorta kursą: - visi limfmazgiai ir riebaliniai audiniai dešinėje esančioje kurso metu, apatinė tuščiaviduriai venai prieš Ileum laivų šaką (Fig . 75). Operacija baigiama paliekant 2 guminį drenažą žaizdoje.
Orchiphycitictomy ir papildomo lizdo limfoadEnektomija, priklausomai nuo paciento būklės, gali būti gaminami vienu metu arba 2 etapais.
Dauguma gydytojų tiki, kad "Papildomas" limfoadenektomija nebūtinai vykdoma seminone, nes šis navikas ir jo metastazės yra labai jautrios spinduliuotės poveikiui, chemoterapijai. Pastaraisiais metais atsirado ataskaitos apie vieno metastazių eksploatavimo pašalinimą nuotoliniuose organuose (plaučiuose, kepenyse ir kt.). Radiacinė terapija rodoma seminine, retikulosar ir nehomogeninių pastatų navikuose su seminino elementais. Pooperaciniame periodiniame gydyme nustatyta nedelsiant po žaizdos gijimo.
Ol. Tiktinskis, V.V. Mikhailichenko.
Išorinių lytinių organų srityje gali būti prieinama iš beveik visų ląstelių elementų šioje srityje.
Gerybiniai išoriniai lytinių organų navikai
Gerybiniams navikams:
Pluoštas (fibromyoma)
Mixoma.
Hemangioma.
Lymphangoma.
Papiloma
Hydroachenoma.
Fibroma - Jungiamoji charakteris.
Jis yra ant plataus pagrindo arba kojos, nesilaikant su aplinkiniais audiniais. Susideda iš brandaus pluošto audinio ląstelių ir kolageno pluoštų sijos. Priklausomai nuo kolageno pluoštų vietos ir hirinio laipsnio, navikas gali turėti skirtingą nuoseklumą.
Lokalizuoja Pluoštas dažniau yra vienos iš didelių lytinių lūpų storėje, rečiau makšties antihilijos srityje. Būdinga. \\ T Lėtas augimas.
Myoma. susideda iš raumenų pluoštų.
Išskirti:
Leukioma - susideda iš lygių raumenų pluoštų
Rabddy - susideda iš skerso - dryžuotų raumenų pluoštų
Lokalizuoja Dažniau didelio seksualinio lūpos storesniame yra tankio nuoseklumas, kilnojamasis, nesusijęs su aplinkiniais audiniais.
Fibromomoma. - Jis turi fibromomijos elementus ir MISA.
Tai yra gerybinis raumenų auglys apvaliame paketo, baigiant didelių lytinių organų lūpų.
Lipoma. vystosi iš riebalinių audinių, kartais su jungiamojo audinio elementų komponentu (FiberRolipoma).
Lokalizuoja Į pubis ar didelių lytinių lūpų srityje. Jis turi minkštą nuoseklumą, suapvalintą formą, jį supa kapsulė, palyginti kilnojama, o ne pasninka su oda.
Diagnozė. Vulvos gerybinių navikų pripažinimas nesukelia sunkumų. Navikų mazgai yra plačiame "bazėje arba ant kojų, gali pasiekti didelių dydžių ir yra prieinami tiesioginiam patikrinimui. Jei kuriant kraujotaką, patinimas, kraujavimas, nekrozė yra sujungta, sujungta antrinė infekcija.
Chirurginis gydymas - Naviko ištrynimas.
Prognozė yra palanki.
Mixoma. Formos iš "Mesenchym" liekanų.
Įsikūręs po oda po oda ir didelių lytinių lūpų. Dažniau atsitinka senatvės moterims.
Hemangioma. Jis vystosi iš išorinių genų organų odos ir gleivinių laivų.
Išskirti:
Kapiliarinis
Cavernous.
Jis dažniau yra didelių gemalų lūpų lauke mazgo, mėlynos arba raudonos vietos forma, šiek tiek pakyla virš gleivinės ar odos lygio. Navikas yra gana sparčiai augantis ir gali pasiekti didelius dydžius, plinta į makštį ir gimdos kaklelį.
Lymphangoma. - Naviklis nuo odos limfinės laivų turi įvairių dydžių ir formų, kuriose yra baltymų skysčio, ertmės.
Ertmių sienos yra suformuotos sankryžos audiniu su epitelio pamušalu. Naviko susideda iš mažų gaminių sultingų mazgų, dažnai sujungia tarpusavyje ir sudaro minkštą nuoseklumą su melsvai atspalviu, kuriame gali būti tankūs intarpai.
Papiloma Jis susideda iš didelių lytinių lūpų dengimo epitelio, turi fibroepithel struktūrą, kartais su ryškia acenzija.
Tai yra vienas arba kelis navikus ant plonos kojos ar plataus pagrindo, atsižvelgiant į exofite augimo sladimą. Spalva gali būti balta arba tamsiai ruda. Papiloma kartais yra išleidžiama.
Hydroachenoma. Jis ateina iš prakaito liaukų elementų, lokalizuoti gaktos zonoje ir didelėse gemalų lūpose.
Jis turi daugybę simetriškų bėrimų, kurių plokščios spalvos, įvairių suapvalintos arba ovalios formos geltonos, rožinės ar rudos spalvos formos formos.
Mikroskopiškai Jie turi cistos formos plokščiu epiteliu, kuriame yra koloidinės masės.
Gydymas Pacientai, turintys gerybines išorinių genitalijų organų ligų veikimą. Jei navikas yra ant kojų, pastaroji yra perkelta ir kerta į pagrindą.
Lokalizavimo metu Išorinių lytinių organų storio neoplazmai sukelia supjaustyti per naviką ir atimti ją. Galima naudoti elektrokoaguliacijos metodus, Cryoshurgery ir radiacinės terapiją.
Pročinių išorinių lytinių organų ligos
Jie apima:
Leukoplakia.
Boweno liga
Pedgety liga
Leukoplakia. - Jis pasižymi daugiasluoksniu plokščiu epiteliu ir jo diferenciacijos ir brandinimo - ir hiperkeratozės pažeidimu, anthozės be ryškios ląstelių ir branduolinio polimorfizmo, bazinės membranos sutrikimų. Cirkuliacinė infiltracija pažymėta bazinės membranoje.
Makroskopinis. leukoplakija pasireiškia sausų plokštelių baltiškai arba geltona spalva Su perlų blizgesiu, šiek tiek pakyla virš gleivinės.
Įsikūręs Naviko ribotame rajone. Dažniau mažų gemalų lūpų ir aplink klitoris srityje. Progresavimas, neoplazma yra sutirštėjęs ir opas.
"Colposcapic" tapyba Su leukoplakia, taip: šaknų paviršius yra maža skaidrūs, atrodo kaip paprasta "balta spot" arba kaip balta buggy paviršių, netenka laivų, neigiamas Schiller testas.
Crazoz. - Su juo pastebima atrofija papiliarinių ir akių odos sluoksnių, elastinių pluoštų mirties ir jungiamojo audinio hialino. Pirma, epidermis yra hipertrofidenas (su sukibimo sujungimo ir uždegiminio įsiskverbimo fenomenu su jungiamuoju audiniu), tada atrofijos iš lūpų lūpų odą.
Su kolposkopija Aptikta ryškių telangensų. Oda ir gleivinė Lauko lytinių organų yra atrofija su trapiu, mini vėjo, depigmentuoti, įėjimas į makštį yra susiaurinta. Schiller pavyzdys yra neigiamas arba silpnai lova.
Stebėjimo biopsija gaminama, citologinis tyrimas iš nukentėjusi nuo paveikto paviršiaus, atsižvelgiant tepti - spaudinius.
Leukoplakija ir ceravosis Juos lydi niežulys ir deginimas, kuris sukelia odos, antrinės infekcijos ir vulvito vystymosi sužalojimą.
20% atvejų, išorės lytinių organų vėžio plėtra yra įmanoma.
Gydymas Slypi lėšų kompleksas:
1. Dantų ir raminavimo terapija
2. Darbo ir poilsio laikymasis
3. Gimnastikos pratimai
4. Prieskonių ir alkoholinių gėrimų išskyrimas
10% anestetikų ir 2% dimedrolio tepalas, 2% resorcinovy \u200b\u200bobligacijos, novokaino blokados, arba chirurginės deneracijos yra vietinės niežulio pašalinimui.
Sėkmingoje konservatyvioje terapijoje rodoma vulvestektomija arba radiacinė terapija.
Boweno liga Jis pasireiškia su hiperkeratozės ir acanthose reiškiniu.
Klinikiniu požiūriu apibrėžtos plokščios arba bokšto dėmės su aiškiais kraštais ir subiltravimu iš subjektų.
Pedgety liga - epidermyje atsiranda ypatingų ryškių ląstelių. Kliniškai apibrėžkite vieną ryškią raudoną raudoną ryškiai ribotą ekzemos dėmės su grūdiniu paviršiumi. Aplink spots odą infiltrated.
Atsižvelgiant į Bowen ir Podget ligos foną, dažnai kyla invazinis vėžys.
Gydymas - chirurginis (vulvestektomija).
Condylomes vulva . Nurodė lytinių organų regiono condilomas yra karpų išsiplėtimai, padengti daugiasluoksniu plokščiu epiteliu. Perduoda seksualiai pasireiškia niežulys ir skausmingi pojūčiai, susitinka jaunam amžiui. Diagnozuota tikrinimu.
Gydymas yra vietinis (vietinis) ir sistemingas poveikis.
Dysplazija (netipinė hiperplazija) vulva - daugiasluoksnės vulvos sluoksnio epiteliumui be dauginamos vietos ir difuzorių, priklausomai nuo epitelio ląstelių, izoliuotų silpnų, vidutinio sunkumo ir stipraus displazijos laipsnio.
Piktybiniai lauko golfų navikai
Lauko lytinių organų vėžys - Navikų ligų struktūroje moterų lytinių organų struktūroje, jis užima ketvirtą po gimdos kaklelio vėžio, gimdos ir kiaušidžių kūnai, kurie yra 3-8%. Ji yra labiau paplitusi 60-70 metų moterims, kartu su cukriniu diabetu, nutukimu ir kitomis endokrininėmis ligomis.
Etiologija ir patogenezė Vėžys Vulva nėra pakankamai tiriamas. Vulvos dysplypų pokyčių kūrimo priežastis yra laikoma vietine virusinė infekcija. 50% vėžio vėžio vėžio atvejų priešekenių ligų (atrofinis vulvitas, leukoplakia, ceravosis).
60% atvejų, navikas yra lokalizuotas didelių ir mažų gemalų lūpų ir Perineum, 30% klitoris, šlaplę ir didelių standartų išorės pėdsakai; Gali būti simetriškas. Pageidautina, kad yra plokščios varpinės viščiukų arba nefelacinių formų, mažiau dažnai mažai diferencijuotos arba spalvotas. Yra exofite, Nodescript, opinės ir infiltracinės formų naviko.
Navikas platinamas per visą jo pirminės lokalizacijos trukmę ir įtraukiant žemesnę makšties trečdalį, iš esmės ir natūralių zonų pluoštas į procesą. Navikų, lokalizuotų ir klitoris sritys pasižymi agresyvaus srauto, kuris yra dėl gausaus kraujo tiekimo ir limfotos savybių.
Iki pirmas lygmuo Vėžio vulvos limfogeninis metastazė yra pleistro šlaunikaulio grupės (paviršutiniškos ir gilios) asamblėjos, \\ t iki antrojo - ILIAC požiūris, daugiausia išorės ILIAC ir užrakinimo grupių limfmazgių ir į trečiąjį etapą - į Iliac arterijos ir aortos kursą. Metastazavusio pažeidimo dažnumas padidėja su naviko diferenciacijos laipsniu. Su invazijos gylis į 1 mm metastazės į ingualinių limfmazgių, ji praktiškai nėra aptikta, su 5 mm - 10-12% pacientų yra rasta.
Didžiausias pripažinimo ir klasifikavimo sudėtingumas reiškia prieš ir mikroenvazinį karcinomą ir pirminius kelis navikus
Svarbūs apklausos komponentai , kartu su vizualiniu patikrinimu, yra išsamus palpavimas, kad būtų galima įvertinti invazijos laipsnį ir gylį, identifikuojant nukentėjusius gerklės ploto limfmazgius.
Pagal. \\ T paaiškinti diagnostiką Naudokite citologinį tyrimą tepimo iš opų kraštų, taškų naviko panašių formacijų arba atlikti inkizės biopsija. Ultrasonografija, tiesioginė ar netiesioginė limfografija leidžia įvertinti gilių limfmazgių būklę. Plačiau už planavimo vėžio ir Carcinoembio antigeno antigeno tyrimą kaip vulvos vėžio žymekliai.
Bendrieji pacientų su vėžiu Vulvos taktika yra:
Chirurginis gydymas - I etapas ligos
Combined (chirurgijos ir radialinės) - pagal II - III etapus
Individualus požiūris (radiacijos derinys, chemoterapinės ir chirurginės technikos) - IV etape ir recidyvai
Su chirurginio gydymo neįmanoma, kartu su radiacinė terapija ir / arba chemoterapija daugiausia naudojamas.
Pacientams, sergantiems prieš, mikroinvazinėmis ir lokalizuotomis invazinio vėžio formomis, i etapu didžioji dauguma pacientų, sergančių tinkamu chirurginės intervencijos tūrio, yra paprastas vulvektomija. Tais atvejais, kai deriniai nepageidaujamų prognozių, apibūdinančių pirminį naviką, pavyzdžiui, invazijos gylis, endofitų navikas yra didesnis nei 2 cm, klitoris pažeidimas yra pateisinamas chirurginės intervencijos apimties plėtra ir vietinėmis formomis plėtra.
Su II etapu rezultatai yra geresni radikaliuose vulvektomijoje (su didelių ir mažų gemalų lūpų pašalinimu, klitoris, apatinis gleivinės kraštas, riebalinis pluoštas gaktos zonoje) su dvišaliais šlaunikaulio liemfadenektomija.
Su metastazavusi žala ileumui ir bendriems limfmazgiams, kurių dažnis padidėja lokalizavimo metu arba naviko perėjimas prie klitoris, analinis žiedas, reklaminis keliautas - makšties skaidinys, artimoji šlaplės dalis, atlieka dubens limfodistavimas. Derinamo gydymo pacientams, sergantiems III ligos etapo rezultatai, vidutiniškai 15-20%, galiojanti tik atliekant tik radioterapiją.
Labai sudėtinga klinikinė užduotis išlieka pacientų, sergančių vėžiu Vulvos IV etapu, gydant individualų derinį, chirurgijos ir galbūt narkotikų tvarkymo metodus.
Išorės lytinių organų vėžio prognozė nėra gana palanki dėl ryškių piktybinių srautų ir ankstyvo metastazės. Vietinių pasikartojimų dažnis po radikalaus apdorojimo svyruoja nuo 2,5% navikų, gemalų lūpos iki 4,5% su klitorio pažeidimais. Labiausiai piktybinė srovė stebima navikuose, lokalizuoti klitoris ir virsta kaimyninėmis konstrukcijomis: 5 - vasaros išgyvenimas tokiu naviko platinimu yra 55%, o lokalizuojant naviką mažose lytinėse lūpose yra 80% . Be to, ši liga dažniau stebima senatvės moterims, kai viso terapinio poveikio komplekso naudojimas yra neįmanomas dėl to, kad pažeidėjai yra neįmanomi.
Dažniausiai derinamas gydymas .
nuspėjami piktybiniai naviko lytiniai organai
Kai jis naudojamas, penkerių metų išgyvenimas pacientams yra 57 - 60%, o po radiacijos terapijos - 28 - 30%.
Išorinių lytinių organų sarkoma yra 0,2% visų lokalizacijų SARCOM. Viena iš veislių yra melanosarkom (pigmento sarkoma). Jis vystosi pagal pigmentų dėmių foną arba iš mėginių ėmimo sluoksnio epitelio, kuriame yra pigmentas. Vienas iš provokuojančių akimirkų iki jo vystymosi yra sužalojimas.
Metaches hematogeninis būdas, tiek netolimoje ir nuotoliniuose organuose (kepenyse, plaučiuose, inkstuose, kauluose ir kt.).
Gerybiniai navikai vulvos ir makšties
Praktinė svarba yra fibromės ir misa vulva ir makšties.
Fibroma vulva Jis vystosi iš didelių ir mažų lūpų jungiamojo audinio. "Mioma Vulva" susitinka rečiau fibromes, išsivysto iš lygių apvalių gimdos paketų raumenų iš pilvo ertmės iš pilvo ertmės per griovelio kanalą didesnės lyties storio. Paprastai šie navikai yra maži, nors jie gali pasiekti kelis kilogramus. Kaip padidėja naviko, lytinių organų lūpų audiniai tęsiasi ir išsikiša į išorę suapvalinta tankia nebegalia arba didelė polifoido augimo forma. Navikuose gali būti laikomasi kraujotakos sutrikimų (edema, kraujavimas ir net nekrozė). Tokiais atvejais išorinių lytinių organų srityje atsiranda skausmas.
Su dideliais dydžiais naviko, pacientai turi užsienio kūno jausmą vulvos srityje, trukdyti vaikščioti, sėdi.
Diagnostika Fibroms ir "Mioma Vulva" neatskiria sunkumų.
Gydymas veikia . Navikas yra išvežamas iš jo audinių, aplink jį, lova yra išspaudžiamas kelių eilučių siūlės (siekiant išvengti paliekant laisvą ertmę, kurioje hematoma gali sudaryti).
Prognozuojama . Piktybinis atgimimas nelaimingų fibromų ir mioom vulvos yra didelis retenybė.
Pluoštas (fibromyoma) makšties - gerybinė makšties navikas, kurio atsiradimas yra lygaus raumenų ir jungiamojo audinio plitimas.
Simptomai pasirodo tik dideliam auglio ar naviko ugdymui, kai jie trukdo seksualiniam gyvenimui ar vertinamam. Klinikiniu požiūriu gali pasireikšti traukuliais makšties arba kontaktinių skausmų. Kartais dideli navikai gali sukelti šlapimo pūslės funkcijos ar tiesiosios žarnos pažeidimą.
Makšties fibroid dažniau aptinkamas su dvipusiu ginekologiniu tyrimu - jis turi vieno mazgo formą, esančią plačioje vietoje arba kojoje pagal makšties gleivinę. Įtemptas prisilietimas, mobilus, neskausmingas. Kartais randama daugiafunkcinių fibrik. Eskinio membrana viršija formavimą, kai tikrinant veidrodžius, mažų dydžių makšties fibromas negalima matyti.
Svarbus diagnostinis metodas Tai ultragarsinis tannaginis jutiklis. Pluošto aiskloje jis turi aiškias ribas, tvirtą struktūrą, vidutinį arba sumažintą garso operatorių, panašų į mizomous gimdos mazgus.
Gydymas. Mažos skersmens makšties asimptominiu fibroide, kuris neturi tendencijos augimui, galima susilaikyti nuo intervencijos. Didelis skersmens navikas arba turintys tas ar kitas klinikines apraiškas, pašalinami operatyviniu būdu - gaminti momecto.
Piktybiniai vulvos ir makšties navikai
Vėžys Vulva ( Lauko lyties organų organai) yra labiausiai retas piktybinių navikų lytinių organų navikų lokalizavimas. Ligos dažnis yra 2,2-8%, tai yra labiau paplitusi daugiau nei 60 metų. Nors lauko lytinių organų vėžys gali būti matomas vizualiai, dauguma pacientų ateina į ligoninę su vėlyvais ligos etapais.
Pirmoji vėžio lokalizavimo vieta užima didelę lytinių lūžių ir clit.
Antra - mažos lyties lūpos.
Trečioji - bartolino liaukos ir šlaplės.
Paskirti:
Eksofistinė forma, kai vėžio navikas turi mazgelį, kuris pakyla virš paviršiaus;
Endophyte - su kraterio opų susidarymu su tankiais kraštais;
Difuzinė forma - tankus difuzinis infiltratas
Vėžys Vulva išreiškė piktybinį dėl šio limfinės mazgų ploto ir specialios limfinės sistemos struktūros.
Skiriami 4 vėžio Vulvos platinimo etapai:
1. Etapas - navikas iki 2 cm skersmens, ribotas į vulvą
2. etapas - daugiau kaip 2 cm skersmens navikas, apsiribotas su vulva
3. etapas yra bet kokio dydžio navikas, kuris plinta į makštį ir (arba) žemesnę trečdalį šlaplės ir (arba) išangės. Paakhovo - šlaunikaulio limfmazgių yra metastazės
4. Bet kokio paskirstymo laipsnio naviko etapas su nuotoliniais metastazėmis
Pasak histologinės struktūros vėžio, vulva gali būti:
Kvadratas su plokščiu mellover (90%),
NAUDOJAMAS. \\ T
Bazallanoksoel.
Adenokarcinoma.
Melanoblastoma.
Klinika ir vėžio Vulvos diagnozė. Pacientai gali pateikti skundus:
Skausmingas navikas tarp kojų srityje
Pūlingas arba kraujavimas
Dirginimas arba niežulys vulva
naviko daigumas, sujungiami skausmai, yra sujungti, šlapinimasis, Cachexia.
Paprastai priimtas ir įperkamas "Vulva" vėžio diagnozavimo būdas yra ginekologinis tyrimas, kuris turėtų būti pradėtas tikrinant išorinių lytinių organų patikrinimą (geriau per didinamąjį stiklą). Naviklis gali būti į Bebrotinio augimo forma, kraujavimas, kai palietė, tankus mazgas, plokščios opos su nelygiais dugnais ir riedėjimo kraštais arba konstrukcijomis žvakių pavidalu. Palpacija, naviko nuoseklumas nustatomas, jo ryšys su kojomis, proceso paplitimas.
Tikrinimas naudojant veidrodžius Leidžia įvertinti makšties ir gimdos kaklo gleivinės būklę, tiesiosios provincijos tyrimą, kad sužinotumėte parametro pluošto būklę.
Labai svarbu diagnozuoti vėžio vulvos diagnozę mazkov citologinis tyrimas - Spausdina nuo opų paviršiaus ir tepinėlės, pagamintos iš laužas su įtartinomis gleivinės skyriais.
Norėdami paaiškinti naviko morfologinės struktūros diagnostiką ir nustatymą, biopsija rekomenduojama su vėlesniu histologiniu tyrimu. Tinkamas biopsijos erdvės pasirinkimas, kolposkopija ir vulvoskopija.
Kai vėžys, vulva yra tinka limfografijai, siekiant nustatyti išorinių Iliac limfmazgių būklę. Norint nustatyti aplinkinių organų, cistoskopijos, ekskroro urografijos, reorganozoskopijos būklę, naudojamos krūtinės radiografijos.
Gydymas. Gydymo metodo pasirinkimas priklauso nuo proceso etapo, klinikinė forma, I amžius. bendras statusas serga. Su I - III etapais ligos ir bendros geros būklės paciento, kombinuotas gydymo būdas yra naudojamas: išplėstas pašalinimas vulvos ir ingubinalinių limfmazgių. Po 2 - 3 savaitės po operacijos skiriama radiacinė terapija. Radiacinė terapija kaip nepriklausomas gydymo metodas kartu su chemoterapija naudojama pacientams, sergantiems I - III etapais kontraindikacijų chirurginis gydymas, taip pat pacientams, sergantiems IV etapu ligos.
Prognozė Kai vėžys, vulva priklauso nuo to, kaip laiku gydymas buvo pradėtas ir kaip teisingai jis buvo atliktas.
Prevencija Jis grindžiamas laiku aptikimo ir tinkamo gydymo fone ir ikitenciniais procesais vulvos.
Vėžys makštis gali būti pirminis ir metastazinis. Tarp visų piktybinių ligų lytinių organų moterų, pirminis vėžys yra 1 - 2%, gali pasireikšti bet kokiu amžiumi, bet geriau nuo 50 iki 60 metų.
Daugeliu atvejų makšties vėžys yra metastazinis, tai yra piktybinio proceso perėjimo nuo kaklo ir kūno už makšties sienos pasekmė. Pagrindinis makšties vėžys dažniau veikia jo galinę sieną, ypač nugaros sklendėje, tada pusėje ir rečiau priekinė siena. Metastazavęs vėžys stebina makšties į arkos lauką ir mažesnį trečdalį.
Išskirti exofistinė augimo forma Kai auglys yra atstovaujamas išsikišusios makšties sienos papiliariniais daigais, panašiais į žiedinius kopūstus ir endofitinė forma Kai naviko procesas nuo pat pradžių dygsta į subpiluojamą audinį, juos įsiskverbia.
Remiantis vėžio histologine struktūra, makštis beveik visada visada pritvirtinamas prie jėgų ir labai retai adenokarcinomos.
Makšties vėžio klasifikacija:
0 etapas - priekinis karcinoma
I etapas - navikas, kurio skersmuo yra iki 2 cm, dygsnio ne giliau nei submenijos sluoksnis, regioniniai metastazės nėra nustatytos
II etapas - daugiau kaip 2 cm skersmens navikas su tuo pačiu invazijos gyliu arba to paties ar mažesnių dydžių naviku su paravaginaliniu infiltratu, kuris netaikomas dubens sienoms, regioniniai metastazės nėra nustatytos
III etapas - bet kokio dydžio navikas su paravaginaliniu infiltratu, kuris išplės su dubens sienomis su kilnojamais regioniniais metastazėmis
IV - bet kokio dydžio navikas, daigai gretimų organų ir audinių su fiksuotais regioniniais metastazėmis arba nuotoliniais metastazėmis
Klinika ir makšties vėžio diagnostika.
Ant ankstyvosios stadijos Vėžio liga išlieka besimptomis. Vėliau yra beli, spontaniškų arba kontaktinių siurbimo sandarikliai nuo lytinių trakto. Kadangi navikas auga ir suskirstytas, gubos skausmai, sūnūs ir mieguistai yra prijungti, funkcijos yra sutrikdytos. gretimi organaiVėliau atsiranda balta arba mėlyna apatinių galūnių patinimas.
Diagnostika Klinikinių atvejų vėžio makštis nesukelia sunkumų. Per makšties tikrinant įtariamąjį vėžį, patartina naudoti šaukštus veidrodžiai, leidžiantys kruopščiai išnagrinėti makšties sienas. Patikrinimo atveju galima aptikti tankią klaidą, su aplinkinių audinių infiltracija, turintys mazgo formą arba kraujavimo opą su tankiais nelygiais kraštais ir kieta dugne.
Citologiniai tyrimai Biopsija yra išleidžiama iš naviko mazgo ar opų, biopsijos, po histologinio tyrimo, audinio gabalas atlieka lemiamą vaidmenį nustatant diagnozę, ypač displazijos ir įeinvazinio vėžio metu. Jie gali būti įtariami proccopy.
Norėdami išsiaiškinti proceso paplitimą ir aplinkinių institucijų, citošopijos, ekskroro urografija paplitimas. Radionukloidinė renografija, įdarbinimas, radionukleidikinė limfografija, krūtinės radiografija.
Pašalinti metastazinį naviką Mažų dubens organų ultragarsas, atskiras diagnostinis griovimas iš gleivinės membranos gimdos kaklelio kaklelio ir gimdos sienos, pieno liaukų tyrimas, atsižvelgiant į histeroskopijos liudijimą.
Gydymas . Vagino vėžio gydymo metodo pasirinkimas priklauso nuo scenos, dauginimo, makšties žalos lokalizavimas, dalyvavimas aplinkos organų ir bendros paciento būklės procese.
Taikyti kristalumą, terapiją su anglies dioksido lazeriu, chirurginiu išpylimu, esant sveikai makšties gleivinės audiniuose, 5; 5 - Fluorucylo tepalas per parą per 10-14 dienų, Endovaginal Gama - terapija. Radiacinė terapija išlieka pagrindiniu makšties vėžio gydymo metodu. Kiekvieno paciento spinduliuotės gydymo programa yra individualiai parengta.
Prognozė . Penkerių metų pacientų, sergančių makšties vėžiu, išgyvenimas, gydomas radiacine metodu, yra 34,8%




