Rentgeno spindulių pažeidimų simptomai. Plaučių ligų spinduliuotės diagnostika ir ir
Visi pacientai, sergantiems plaučiais, pleura, meditutinum, šonkaulių patologija yra nukreipta į spinduliuotės tyrimus. Tai leidžia jums gauti duomenis, daugiausia lemiant diagnozę, gydymo taktiką, taip pat leisti dinamikos procesui.
Pirmajame etape pacientas yra nagrinėjamas naudojant rentgeno metodą, naudojant paprastus radiologinius metodus, kitaip vadinamą gimtoji:
- radiologija;
- fluorografija;
- linijinė tomografija (dabar taikoma rečiau).
Tada svarstomi skaičiavimo tomografijos ir kontrastingų tyrimų rodmenys. Norint gauti svarbią informaciją, skiriama magnetinė rezonansinė tomografija.
Mūsų straipsnyje kalbėsime apie šiuos tyrimus, taip pat apie normą ir patologinius pokyčius, kad radiacinės diagnostikos gydytojas gali aptikti.
Dėl jų elgesio naudojamos radiografinės aparatai, priešinga kontrastinga, reikalingas paciento specialus pasirengimas. Šių metodų nėra jokių apribojimų, jie gali būti atliekami iš didžiosios daugumos pacientų.
Radiologijos organai krūtinė Jis atliekamas stovinčioje padėtyje, su giliu kvėpavimu, tiesia linija ("afa") ir pusėje ("profilio") projekcijos. Kai kuriais atvejais momentinė nuotrauka yra pagaminta į paciento padėtį, taip pat į įstrižaines arba siekia, kad būtų geresnis paveiktos teritorijos vizualizavimas.
1909 m. Tai buvo atlikta X-spindulių krūtinės organų
Fluorografija yra laikoma masinio tyrimo (atrankos) gyventojų identifikuoti tuberkuliozės, plaučių vėžį. Ji yra nebrangi, užtrunka mažai laiko. Fluorografija gali būti dedama į mobiliosios stoties. Raditema apkrova fluorografija ir radiografija nesukelia žalos žmogaus kūno audiniams. Prevencinė fluorografija Patartina praeiti ne mažiau kaip 1 kartą per dvejus metus, ir jei asmuo gyvena regione su didelio dažnio tuberkuliozės - kasmet.
Patobulinamas fluorografijos metodas. Dabar taikoma skaitmeninis fluorografijaleisti jums gauti didelius vaizdus. Taigi jis tampa ne tik atrankos, bet ir visaverčio diagnostikos metodu.
Neapibrėžtas radiografijos ir fluorografijos pliusas yra gebėjimas išsaugoti duomenis ir palyginti juos dinamikoje.
Linijinė tomografija atliekama, kai neįmanoma atlikti kompiuterio. Tai leidžia jums naudoti rentgeno spinduliai Plaučių "sekcijų" vaizdai skirtingais lygiais. Technika yra nebrangi ir vis dar naudojama mažose ligoninėse pagal parodymus:
- įtarimas dėl skilimo fokusavimo plaučiuose (pvz., kai);
- diagnostika navikų, užsienio įstaigų, bronchų esencijos;
- intrageninių limfmazgių ir plaučių šaknų būklės įvertinimas.
Normalus rentgeno vaizdas
Tiesioginėje projekcijoje matomi du ryškūs plotai (plaučiai), tarp jų yra mediana. Krūtinės apačioje apsiriboja diafragma. Plaučių laukai kerta šonkaulių šešėliai, jų apačioje galite matyti pieno liaukų šešėlį ir arčiau viršutinę dalį - klaviatūros šešėlį ir peilius.
Vidutinį šešėlį formuoja širdis, stuburo ir aortos. Nuo jos maždaug plaučių laukų viduryje, plaučių šaknys nukrypo. Jie pateikiami daugiausia dideliais laivais, vežančiais kraują į plaučius. "Bronchi" nėra matoma įprastai rentgenogramoje.
Lengvas sudaro frakcija, o akcijos yra iš segmentų. Paprastai jų siena nėra matoma.
Rentgeno kontrastinės metodai
Norėdami nustatyti patologinio proceso detales, metodai, pagrįsti medžiaga, kuri suteikia intensyvų šešėlio krūtinės ertmę, įvedimą, tai yra nepralaidi rentgeno spindulių. Tai leidžia gerai matyti kai kuriuos patologinius procesus.
Rentgeno-kontrasto metodai:
- bronchografija;
- angiopulmonografija;
- pneumomedidinografija;
- pleuraografija;
- fistulografija.
Bronchografija yra informatyvi, tačiau šiuo metu yra retai naudojamas metodas, pagrįstas kontrasto įvedimu į bronchų liumeną. Anksčiau jis buvo naudojamas diagnozuoti bronchektazę, apsigimimus, bronchų navikus, fistulę. Tyrimas buvo atliktas pagal vietinę anesteziją ir vaikams ir pacientams, sergantiems kvėpavimo nepakankamumu - pagal bendrąją anesteziją. Dabar bronchografija yra beveik visiškai perkelta kompiuterių tomografija.
Angiopulmonografija atliekama su kontrasto įvedimu per kateterį, atliktą per venų sistemą ir dešinę širdies galvas, į plaučių indus. Jis padeda "apsvarstyti" plaučių kraujagyslių tinklą, žiūrėkite aneurizmus, susiaurinimą, laivų suspaudimą, taip pat jų blokavimą - tromboemboliją.
Pneumomedidtinografija yra dujų įvedimas į Mediastinum, kuris leidžia nustatyti navikų kilmę centrinėje krūtinės zonoje.
Pureurografija - kontrasto į pleuros ertmę įvedimas, jis buvo naudojamas pirmiausia už deportizuotą šaudmenų diagnozę.
Fistulografija leidžia išsiaiškinti, kaip fistulas atidaro ant jo paviršiaus praeiti į krūtinę.
Iki šiol visi šie metodai grįžta į praeitį, apmąstydamas kompiuterinę tomografiją.
Radiografo plaučių ligų apraiškos
4 Pagrindiniai rentgeno reiškinys yra izoliuoti, liudijant patologiją:
- plaučių lauko atspalvis ir apšvietimas;
- pakeisti plaučių modelį ar šaknis.
Atsarginimas yra susijęs su lengvu audinio lengvumu su uždegimu, suspaudimu, sutrikusi bronchų pataisyba. Apšvietimas yra dėl viso plaučių (emfizemos) arba jo dalies (ertmės plaučių audinio).
Plaučių modelis skiriasi nuo plaučių intersticinio audinio ar pokyčių kraujo tekėjimo. Šaknys keičiasi didelių laivų patologijos, bronchų, limfmazgiai Mediastum.
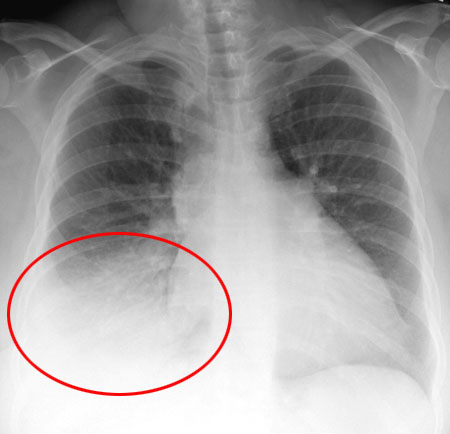
Pneumonija ant radiografijos
Išsamūs šešėliai gali atsirasti šiose valstybėse:
- plaučių patinimas;
- plaučių cirozė;
- didelis navikas;
Apskrito šešėlis su didesniu kaip 12 mm skersmeniu pasirodo su tokiomis ligomis:
- navikas;
- bronchų cistas;
- tuberkuliozė;
- aneurizmo laivas.
"Foci" yra suapvalinta arba nereguliari forma, kurių skersmuo yra mažesnis kaip 12 mm. Jie gali būti vienišos ar esančios grupės. Jei židiniai yra dviejų plaučių segmentų ribose, jie kalba apie ribotą sklaidą. Židinio pralaimėjimas atsiranda su tokiomis ligomis kaip:
- židinio tuberkuliozė;
- metastazės plaučiuose;
- aspiracijos pneumonija:
- periferinė vėžys.
Platus fokusavimo sklaida veikia daugiau nei du segmentus:
- platinama tuberkuliozė;
- alveolio plaučių patinimas;
- pleuros karcinomatas.
Tokiose valstybėse pastebimas platus apšvietimas iš vienos ar dviejų pusių:
- iš viso pneumothorax;
- plaučių emfizema;
- kai kurie įgimtiniai širdies defektai (Tetrad Fallo, plaučių kamieno stenozė);
- plaučių arterijos šakų trombembolizmas.
Ribotas apšvietimas - padidėjusio plaučių audinio ar didelės ertmės plytelė:
- cistos ir plaučių buliai;
- abscesas;
- audinio puvimas su tuberkulioze;
- vėžys su ertmės formavimu;
- ribotas pneumothorax.
Plaučių modelis yra sustiprintas su padidėjusiu kraujo tekėjimu dėl širdies defektų arba per didelį jungiamojo audinio augimą organoje (pneumosklerozė). Šio modelio išeikvojimas aptinkamas plaučių arterijos stenozėje, plaučių emfizemoje, bronchų vožtuvo stenoze. Jo deformacija vyksta lėtiniu bronchitu, pneumokonioze, pneumoskleroze.
Dvišaliai plaučių šaknų plėtimosi ir deformacijos yra tokių ligų:
- centrinis plaučių vėžys;
- metastazės intragenare limfmazgiuose;
- tuberkuliozinis bronchigoenatas;
- plaučių arterijos aneurizma.
Vienpusis pažeidimas yra būdingas valstybėms:
- mediastone limfoma;
- metastas;
- Širdies vertės (interpreservavimo ir kišenės pertvarų defektas, atviras arterinis kanalas, mitralinė stenozė).
Šaknų susiaurėjimas vyksta į plaučių arterijos, jos stenozės, tetrad fallo stenozės arterijos (nepakankamai išsivysčiusių).
Šaknų konstrukcijų pablogėjimas ir jų aiškumas atsiranda, kai plaučių ar jų fibrozės (antspaudo) edema.
Rentgeno kompiuterinė tomografija
Kompiuterizuota tomografija (CT) yra labiausiai informatyvus plaučių ligų spinduliuotės diagnostikos metodas. Prieš vartojant kontrastingus metodus ir vietoj linijinės tomografijos, jis turėtų būti atliekamas po gimtosios radiologijos ir vietoj linijinės tomografijos. Šis diagnostikos metodas turi didelę pagalbą ten, kur su skundais ir klinikiniais duomenimis (pvz., Hemlooking ir pan) įprasta x-Ray. Nereikia sužinoti šių simptomų priežasties.
Kompiuterio tomografija
Standartinis CT leidžia gauti seriją "Snapshots" - "plaučių gabalai" horizontalioje plokštumoje nuo viršaus iki diafragmos. Jie yra aiškiai matomi ne tik plaučių audinio, bet ir raumenys, bronchai, laivai, pleura.
Tyrimas atliekamas pozicijoje, esančioje ant nugaros ant specialios lentelės, kuri per tyrimą bus perkelti. Pacientas turėtų nusirengti į diržą, pašalinkite dekoracijas. Tarnyboje, be jo, nebus niekas, ryšys su slaugytoja atlieka intercom, personalas stebi paciento būklę per ypatingą langą iš kaimyninės tarnybos.
Apklausos trukmė yra apie 10 minučių. Raditema apkrova su CT yra mažesnė nei radiografijos ir fluorografijos metu, o vaizdo kokybė yra daug geriau. Todėl CT rodoma bet kurioje plaučių ligose.
Spiralinė ir daugiafunkciniai CT - greitesni tyrimo metodai, jie užima vienintelį kvapą. Šio spragos metu radialinis vamzdis palei specialų žiedo formos korpusą greitai perkeliami aplink pacientą, leidžiantį sukurti pilną trimatį krūtinės organų vaizdą.
Nėštumo metu nėra atliekamas plaučių kompiuterinė tomografija. Jei tai nedaro be jo, pilvo sritis yra padengta specialia apsaugine prijuostė. Įkiški paciento, raminamieji yra skirti.
Papildomi metodai naudojami, pavyzdžiui, kompiuterių angiografija - laivų su kontrastiniu agentu tyrimas.
Magnetinio rezonanso tomografija
Magnetinė rezonansinė tomografija (MRI, istorinis pavadinimas - branduolinis magnetinis rezonansas) naudojamas plaučių ligoms diagnozuoti rečiau nei CT. Tačiau ji turi daug naudos naudoti MRT, pavyzdžiui, nėščioms moterims.
MRT nekenksmingas organizmui, jis nėra susijęs su švitinimo ir "permatomo" žmogaus kūno. Šis metodas grindžiamas magnetinio lauko poveikiu, kurio įtaka kai kurių atomų charakteristikos laikinai pakeistos, o tai registruojama prietaisu. Rezultatas yra trimatis plaučių įvaizdis.
MRI daugiausia naudojamas kvėpavimo organų ir krūtinės sienelės navikams diagnozuoti, taip pat plaučių arterijos ir tuberkuliozės tromboembolizmą. Tai nėra informatyvus, kad įvertintų alveolio būklę, ty pačią plaučių audinį.
Procedūra yra ilgesnė nei CT, trunka apie pusvalandį. Pacientas slypi ant jo nugaros ant specialios lentelės, kuri "apsilanko" į tomografijos žiedą. Procedūra kontraindikuotina dalyvaujant širdies stimuliatoriaus, metalo endoprortezės.
Tyrimo metodo pasirinkimas yra geriau patikėti gydytojui, nes jis žino, kokie duomenys turėtų būti gauti diagnostikai ir kuris metodas yra tinkamas pacientui. Ji neturėtų būti perdengta pakartotinio CT rizika, kiekvienu atveju būtina įvertinti riziką ir galimą naudą iš šios diagnostikos procedūros.
Dėl pagrindinių plaučių ligų radiologinės diagnostikos radiologinės diagnostikos privalumų ir trūkumų:
Plaučių ligų spinduliuotės diagnostika
Lengvas yra vienas dažniausių spinduliuotės tyrimų objektų. X-Rayologist vaidmuo į kvėpavimo organų morfologijos tyrimą ir patologinių procesų pripažinimo yra liudija tai, kad daugelio ligų, pavyzdžiui, pneumonio, tuberkuliozės, sarkoidozės, klasifikacijos yra įrodyta.
Šoninio paveikslėlio plaučių lauke išskiriami du šviesos plotai: žaizdos sritis ("Retrosternal") tarpas tarp krūtinkaulio ir širdies šešėlio bei kylančiųjų aortos ir žvėrių (galinio kardigerio) tarpo tarp širdies ir stuburas. Atsižvelgiant į plaučių lauko foną, galima atskirti arterijų ir venų sudarytą modelį, kurie siunčiami į atitinkamą skilteles. Abi pusę diafragmos šoninėje paveikslėlyje yra arklio linijų forma, kuri ateina iš priekinės krūtinės sienos į galą. Aukščiausias taškas kiekvieno lanko yra maždaug ant jo priekinių ir vidutinių trečonų sienos. Šio taško ventralinis yra trumpas diafragmos priekis ir dorsalier - ilgas galinis skat. Abu skate su krūtinės ertmės sienomis yra aštrūs kampai, atitinkantys šonkaulio diafragminį sinusą.
Per tarpusavio plyšius plaučiai yra suskirstyti į akcijas: kairėje į dvi - viršutines ir apatines, dešinėje - trys: viršutinė, vidurinė ir apatinė. Viršutinė dalis yra atskirta nuo kitos plaučių įstrižų tarpdempingo plyšio dalies ir nuo vidurinės dalies yra horizontalus tarpchidalinis tarpas. Žinios apie tarpusavio lizdų prognozes yra labai svarbus radiologui, nes tai leidžia nustatyti intramilia židinio topografiją. Tačiau tiesiogiai į akcijų ribų nuotraukas nėra matomos ir jos atliekamos maždaug. Kaulų įtrūkimai nukreipiami nuo pagreitinto proceso III, esančio krūties slankstelių, lygiu į IV šonkaulio kaulų ir kremzlės dalies vietą. Horizontalaus plyšio projekcija ateina iš dešiniosios įkiliosios atotrūkio sankirtos ir vidutinės ašaros linijos į tvirtinimo vietą į "Sternum IV" šonkaulius.
Mažesnis plaučių struktūrinis vienetas yra bronchopinis segmentas. Tai yra plaučių gabalas, vėdinamas pagal individualų (segmentinį) bronchą ir gaunančią galią iš atskiro plaučių arterijos šakos. Segmentai yra padalinami tarpusavyje su jungiančiais tarpais. Pagal priimtą nomenklatūrą plaučiuose yra 10 segmentų (kairėje lengviau, medialinis bazinis segmentas dažnai nėra). Elementinis morfologinis plaučių vienetas yra acinis - vieno galo bronchiolių šakų rinkinys su alveoliniais smūgiais ir alveoliais. Keletas aceinų sudaro plaučių pjaustytuvą. Normalios naudos ribos nuotraukose nėra diferencijuojamos.
Apie ekskursijų radiografus, išsamus vaizdo storio audinių ir krūtinės organų vaizdas yra kai kurių dalių dalių šešėlis arba visiškai valdomas kitų šešėlyje. Išsamiau išsamiau tyrimas iš plaučių struktūros, naudojama tomografija.
Dėl tomogramų arba sluoksniuotose nuotraukose, aštrus ir aiškus vaizdas pasiekiamas tik tie dalys ir formacijos, kurios yra sluoksnio pagal tyrimo, ir tik šių dalių yra taikoma analizė. Struktūrų, esančių skirtingu gylyje, atvaizdas, nežino (tepamas).
Vertinga informacija apie krūtinės ertmės organų morfologiją suteikia kompiuterinę tomografiją. Priklausomai nuo tyrimo tikslo, gydytojas pasirenka "Windows plotį" tomografijos metu. Taigi jis orientuota į plaučių ar Medstinum organų struktūros tyrimą.
Normaliomis sąlygomis plaučių audinio tankis pagal densitometriją skiriasi nuo - 650 iki - 850 N. Toks nedidelis tankis yra dėl to, kad 92% plaučių parenchimos yra oro ir tik 8% yra minkštųjų audinių ir kraujo kapiliaruose . Kompiuterių tomogramai nustatomi plaučių arterijų ir venų šešėliai. Pagrindinė, nuosavybė ir segmentinė bronchai, taip pat integracijos ir tarpdoklio pertvaros yra gana aiškiai diferencijuotos.
Medivalnal organų fonas yra "Medstinum" riebalų elementas. Jo tankio svyruoja nuo - 70 iki 120 N. Limfmazgiai gali būti pastebimi. Paprastai jie turi apvalių, ovalių ar trikampių formų rūšį. Jei mazgas vertė viršija 1 cm, tai laikoma patologiškai modifikuota. Su sekcijų pagal skirtingų gylio pagalba, iš anksto ir parautolimo limfmazgių, mazgų aortopulmonal "lango", plaučių šaknų ir po trachėjos bifurkacija yra gaunami.
Išsamiai tyrinėjant segmentinio, galingo ir mažo bronchų šakos, naudojamas specialus rentgeno metodas - bronchografija.
Bronchologija slypi dirbtine bronchų medienos kontracrucija radioakontrazės medžiagų. Klinikinėje praktikoje bronchografijos liudijimas yra bronchekto, bronchų vystymosi anomalijos įtarimų, taip pat dėl \u200b\u200bvidaus bronchų ar bronchoploralio fistulės buvimo.
Propiliodas naudojamas kaip kontrastinis agentas alyvos pakabos forma arba vandenyje tirpaus jodido preparatas. Moksliniai tyrimai atliekami daugiausia vietine anestezija kvėpavimo takų. \\ T Naudojant 1% dikaino ar lidokaino tirpalo, tačiau kai kuriais atvejais, daugiausia mažiems vaikams kreipiasi į intraveninę ar įkvėpus anesteziją. Kontrasto agento įvedimas atliekamas per rentgeno kontrasto kateterius, kurie yra aiškiai matomi radiošopijos metu. Kai kurie kateteriai turi terminalo valdymo sistemą. Tai leidžia jums patekti į kateterį bet kuriuose bronchų medžio dalyse.
Analizuojant bronchogramas, nustatomas kiekvienas kontrastingas šarvas, nustatoma visų bronchų padėtis, forma, kalibras ir kontūrai. Normalus bronchas turi kūgio formos formą, nukrypsta nuo didesnio kamieno ūmaus kampu ir tuo pačiu kampuose suteikia keletą vėlesnių šakų. Pradiniame bronchų II ir III užsakymų dalyje dažnai yra seklios apskritos žymos, atitinkančios fiziologinių sfinktų vietas. Bronchų šešėlio kontūrai yra lygūs arba šiek tiek banguoti.
Plaučių indai. Kraujo tiekimą plaučiams atlieka plaučių ir bronchų arterijų. Pirmasis sudaro nedidelį kraujotakos ratą; Jie atlieka dujų mainų funkciją tarp oro ir kraujo. Bronchinė arterinė sistema reiškia didelį kraujotakos kraujotaką ir suteikia plaučių mitybą. Radiografų ir tomogramų bronchų arterijos nesuteikia vaizdų. Tačiau plaučių arterijos ir plaučių venų šakos yra gana geros. Tuo plaučių šaknų, plaučių arterijos šakos šešėlis yra išskiriamas (atitinkamai, dešinėje arba kairėje), ir jų nuosavybė ir tolesni segmentiniai šakos yra radialiai plaučių laukuose. Plaučių venai ne iš šaknų, bet kerta savo įvaizdį, nukreiptą į kairįjį atriumą.
Kompiuterių tomogramais, galite gauti pradžios ir proksimalinės garbingų stiebo ir jo dešiniojo ir kairiojo šakų vaizdą ir nustatyti savo santykius su didėjančia aorta, viršutinės "tuščiavidurių venų ir pagrindinių bronchų. Galite toliau sekti plaučių šaką plaučių audinio arterijos tiesiai iki mažiausių vienetų.
Išsamiai analizuojant kraujotakos sistemą, plaučiai kreipiamasi į specialius metodus - angiopulmonografiją ir bronchų arteriografiją. Pagal angiopulmonografiją plaučių arterijų sistemos tyrimas suprantamas dirbtiniu kontrastu. Po alkūnės sulankstymo ar šlaunikaulio venų venų kateterizacijos, kateterio galas atliekamas per dešinę Atria ir dešinįjį širdies skilvelį į plaučių kamieną. Tolesnis tyrimo insultas priklauso nuo konkrečių užduočių: jei būtina kontrastuoti pagrindines plaučių arterijos šakas, kontrastinis agentas pilamas tiesiai į plaučių kamieną arba jos pagrindines filialus, jei mažiems laivams taikomi studijuoti, Kateteris yra skatinamas distaline kryptimi iki norimo lygio.
Bronchinė arteriografija kontrastuoja bronchų arteriją. Norėdami tai padaryti, plonas rentgeno-kontrasto kateteris yra administruojamas per šlaunikaulio arteriją aortos, ir iš jo - vienoje iš bronchų arterijų (jie yra žinomi, keliose kiekvienoje pusėje).
Angiopulmonografijos ir bronchų arteriografijos indikacijos klinikinėje praktikoje nėra labai plati. Angiopulmonografija yra pagaminta įtariama anomalija dėl arterijos (aneurizmos, stenozės, arteriovenomous fistuls) arba plaučių arterijos tromboembolijos plėtrai. Bronchų arteriografija yra būtina su plaučių kraujavimu (hemopes), kurio gamta nepavyko nustatyti kitais tyrimais, įskaitant fibrobronchoskopiją.
SKIRSNIS 1. Plaučių ligų rentgeno diagnostikos paskaitos
ĮVADAS. \\ T
Anotacija
Arkhangelsk Publisher SGMU, 2011
Tutorial. pagal radiode diagnostiką
Coposova R.A., Zhuravleva L.M.
Spausdinta leidybos tarybos sprendimu
Arkhangelskas 2011.
UDC.Recenzentai - medicinos mokslų daktaras, sužalojimo departamento vadovas
Bbk. TOLYA SGMU R.P. Matveyev vadovas ligoninės terapijos departamento SGMU profesoriaus S.I. Martyushov.
Šiaurės valstybinis medicinos universitetas
Pagal bendrą profesoriaus Valkovo redakcinę tarybą.
ISBN tyrimo vadove pateikiamas išsamus rentgeno metodų charakteristikas.
Nustatomos rentgeno diagnostikos indikacijos ir naudojimas diagnostinių priemonių kompleksui dažniausiai pasitaikančioje patologijoje. Vadovas skirtas medicinos fakultetų studentų, stažuočių, klinikinių užsakymų ir pirminės specializacijos gydytojų radiologijoje.
Kiekvienais metais "Radiacinės diagnostikos, radiacinės terapijos ir klinikinės onkologijos katedra" atlikti radiacinės diagnostikos ir radiacinės terapijos kursą. Visų SGMU fakultetų studentai, stažuotojai ir klinikiniai užsakymai rengiami darbui su rentgeno spinduliu. Be to, yra pirminis perkvalifikavimas specialybės "rentgeno" gydytojai kitų Arkhangelsko, Archangelsko regiono ir susijusių regionų specialybių.
Vadovėlis buvo parengtas studentų, kurie, deja, iniciatyva trumpalaikis Paruošimas.
Šis vadovas nėra radiologijos vadovėlis. Jame pateikiamos pasirinktos paskaitos dažniausiai ir sudėtingi diagnozės klausimai, kuriuos ateities radiologai susitiks praktiniame darbe. Paskaitos padės radiologams ir onkologams teisingai ir laiku diagnozuoti ligas, taigi ir jų tinkamam gydymui.
SKIRSNIS 1. Paskaitos apie plaučių ligų rentgeno diagnostiką ............
1.1. Aštrių pneumonijos rentgeno diagnostika ...............................
1.2. Plaučių rentgeno diagnostika .............................. ...
1.3. Pleuritic rentgeno diagnostika ..........................................
1.4. Rentgeno diagnostika lėtinių ligų plaučių (lėtinis bronchitas, plaučių emfizema, bronchektatinė liga).
1.5. Centrinės plaučių vėžio rentgeno diagnostika ......................
1.6. Periferinių plaučių vėžio rentgeno diagnostika, gerybiniai navikai. Sferinių formacijų diagnostika plaučiuose .......................................... .........................
1.7. Plaučių tuberkuliozės rentgeno diagnostika .............................. ..
1.8. Medicinos ligų rentgeno diagnostika ............ ..
SKIRSNIS 2. Paskaitos apie širdies ir didelių laivų ligų rentgeno diagnostiką ................................. .................................................. .................. ...
2.1. "X-Ray" įsigytų širdies defektų diagnostika ................
2.2. Įgimtos širdies defektų rentgentinės širdies defektų diagnostika ..................
3. SKIRSNIS. Paskaitos apie virškinimo trakto ligų rentgeno diagnostiką ................................... .................................................. . .. ..
3.1. Stemplės vėžio rentgeno diagnostika .....................................
3.2. Operinės ligos rentgeno diagnostika .................................
3.3. Rentgeno diagnostika skrandžio vėžio .........................................
Skyrius 4. Paskaitos apie inkstų ligos rentgeno diagnostiką ................
4.1. CH-ray tyrimo metodai inkstų ir šlapimo takų ...................................... ............................
4.2. Normalus X-Rayanantomy inkstas .....................................
4.3. Rentgeno diagnostika inkstų kūrimo anomalijų ........................
4.4. Rentgeno diagnostika hidronefrozės, subraižytos liga, lėtinis pielonefritas, paranefritas, inkstų tuberkuliozė, inkstų navikai (sužalojimai) inkstų, šūksniai, Šlapimo pūslė…………………………………………………………
5 skyrius. Kaulų ir sąnarių ligų rentgeno diagnostika ...............
5.1. Kaulų ir sąnarių uždegiminių ligų diagnostika (hematogeninis osteomielitas, kaulų ir sąnarių tuberkuliozė, sifilis) ........................... .........................................
5.2. Rentgeno diagnostika gerybinių ir piktybinių navikų kaulų ir minkštųjų audinių .................................... ... ... ...
6. SKIRSNIS Schemos ir piešiniai paskaitų ir klasių plaučių ............... ..
7 skirsnis. Atlas rentgeno spinduliuotė ........................................... ............................
8. SKIRSNIS. Nuorodų sąrašas ............................................ ................
Monografijoje L.s. Rosenshtrauha yra aštraus pneumonijos klasifikacija, atstovaujama X-ray radiologų ir radiologų kongresas 1977 (klasifikacija R. Hegglinia, papildyta ir pakeista L.s. Rosenshtrochom).
Šiai klasifikacijai visos aštrios pneumonijos yra suskirstytos į 2 grupes: pirminę ir antrinę.
Pirminė pneumonija kyla anksčiau sveikų plaučių ir yra dėl patogenų su tropizmu į plaučių audinį.
Antrinė pneumonija vystosi remiantis pokyčiais, kurie anksčiau egzistavo plaučiuose ar kitose įstaigose ir sukuria sąlygas jų atsiradimui.
A. Pirminė pneumonija.
I. Bakterija.
1. Pneumokokinė.
a. Alaus pneumonija;
b. bronchopneumonia.
2. Streptocccal ir Staphylokokinė pneumonija.
3. Friedlander Pneumonija.
4. Legionierių liga (Legionellez).
Ii. Virusinė.
1. Ūmus intersticinė pneumonija. Pneumonijos įtaka.
2. Obeninės pneumonijos.
3. Pneumonija su adenovirusais.
III. Mycoplazmos pneumonija.
IV. Pneumatinė pneumonija.
V. Alerginė pneumonija.
Vi. Rickesciominė pneumonija. Dažnis ku.
Viii. Grybelinės pneumonija.
B. Antrinė pneumonija.
I. Pneumonija pažeidžiant kraujotaką mažame apskritime.
1. Stagnantas.
2. Hipostatinis.
3. Invarktas.
Ii. Pneumonija pažeidžiant bronchų patentuotą (vėžį, adenoma).
III. Aspiracijos pneumonija.
IV. Pneumonija už kitų organų ir sistemų ligas.
1. Pneumonija pūlingoms ligoms.
2. Pneumonija infekcinių ligų.
3. Pneumonija su kitais pirminiais procesais.
V. Trauminė pneumonija.
Vi. Pooperacinė pneumonija.
Klinikinėje praktikoje dažniausiai turi susidoroti su Brunt ir Focal Pneumonia (bronchopneumonia). Tačiau šiuo metu daugeliu atvejų labai sunku padalinti šias 2 pneumonijos formas. Dabar retai randama klasikinė brup pneumonija. Platus antibiotikų ir sulfonamidų naudojimas paveikė kūno reaktyvumą ir bakterinę florą, todėl pasikeitė klinikinė ir radiologinė nuotrauka. Pneumokokų vaidmuo sumažėjo, iš Staphylococcus, Streptococcus, gripo viruso ir paragrippa, mikoplazma ir pan. Kai kurie autoriai mano, kad pusė pacientų pneumonijos sukelia netipiniai agentai. Tai buvo mažiau tikėtina, kad atitiks pilną klasikinių pneumonijos klinikinių požymių rinkinį (temperatūra, kosulys su skrepliu, leukocitoze, išsiplėtusi ESO). Vis dažniau yra pneumonija su netipiniu, vangus srautu (Vlasov P.V, 1998).
Alaus pneumonija (dalis, fibrinė, pleuropneumonija)
Žinoma nuo hipokratų laiko. Tipiškuose atvejais liga pasižymi greitu, staigiais pradžia, sunkiu srautu, kritiniu raiška ir tam tikra patologų seka.
Infekcija įsiskverbia į kūną su aerogeniniu keliu ir greitai plinta per plaučių audinį, pataikyti į akciją, o kartais viskas yra lengva.
Patoanomatiškai skiria 4 plėtros etapus:
Potvynio etapas (Hyperemija). Kapiliarai yra išplėsti ir priblokšti krauju, serous skystis su nedideliu kiekiu eritrocitų ir leukocitų pradeda kauptis alveolio.
2-3 dienas liga patenka į raudonos orkaitės etapas. Šiame etape alveoli yra užpildyta fibrinu su dideliu raudonųjų kraujo kūnelių priemikliu. Pažeista dalis padidėja tūrio, tankių, beerless. "Pleura" aplinkinės dalies yra fibrinių perdangos. Šis etapas trunka 2 - 3 dienas ir eina į pilkos spalvos žingsnis. Dalis vis dar yra tanki. Alveoli - fibrinu su leukocitų mišiniu.
7 - 9-oji krizė atsiranda kuriant ligą ir prasideda leidimų etapas. Proteolitiniai fermentai praskiesti fibriną, leukocitai yra išskaidyti. Suskystinta eksudatas yra išspręstas ir absorbuojamas limfiniais keliais.
Rentgeno nuotrauka Nuosavybės pneumonija yra būdinga ir atitinka patoanatominius pokyčius.
Bangos etape - stiprinti plaučių modelį paveiktoje proporcijoje dėl hiperemijos. Plaučių skaidrumas yra normalus arba šiek tiek tolygus. Lengvas šaknis Pažeidimo pusėje jis šiek tiek plečiasi, struktūra tampa mažiau skirtinga. Pagal mažesnę akciją žala, atitinkamo diafragmos kupolo judumas mažėja.
Raudonojo įtikinamo etape - Intensyvus homogeninis apšvietimas, kuris dėl lokalizavimo atitinka paveiktą akciją. Apsauga su akcininku Pneumonija skiriasi nuo nuosavybės atelektazės dėl to, kad pneumonijoje nėra akcijų tūrio sumažėjimo. Akcija turi paprastų dydžių ar net šiek tiek daugiau. Periferijos kryptimi, šešėlio didinimo intensyvumas, vienodumas didėja. Atsižvelgiant į apšvitames į medialinius departamentus, ryškias didelio ir vidutinio kalibro bronchų juosteles yra matomi, kurių lumenas didelėje pneumonijoje išlieka laisvas (Vlasovo simptomas, oro bronchografijos simptomas).
Plaučių šaknis pažeidimo pusėje yra išplėsta ir tampa nestruktūruotas. Gretima Pleura yra sutankinta. Kai kuriais atvejais pleuros ertmė žymi efuziją, kuri yra geriau aptinkama Lačopoje.
Vidutinė šešėlis (mediastinum) nėra perkeliamas per kaiščio pneumoniją. Rentgeno spindulių skirtumai tarp raudonos ir pilkos spalvos įtikinamų etapų nėra. Sprendimo etape - Palaipsniui šešėlio intensyvumas gana greitai sumažėja, jo susiskaidymas ir sumažėjimas. Uždegiminė infiltracija yra absorbuojama į šaknį į periferiją. Plaučių šaknis gali likti pratęstas ir nestruktūruotas ilgas. Plaučių modelis išlieka sustiprintas dar 2 - 3 savaites po klinikinio atsigavimo. Plevra, begalinė dalis yra uždaryta dar ilgiau. Pleuros reakcija išreiškiama pleuros sluoksniais. 15% atvejų baigiasi pleuros ertmėje. Skystis yra gerai nustatyta lagaruose. Dar geriau, eksudatas aptinkamas ultragarsu (netgi gali atskleisti 10 ml skysčio).
Kartais pokyčiai plaučiuose su dvišaliu pneumonija, dažniau jie nėra sinchroniniai.
Pilnas Brubalo pneumonijos rezoliucija įvyksta per 3-4 savaites. Tačiau kartais rentgeno spinduliuotė gali būti stebima 2 mėnesių perivaskulinis ir peribroscial infiltracija ir vėlai atkurti plaučių audinio struktūrą.
Masyvi pneumonija yra įvairovė Brubalo pneumonija. Su šia pneumonija, priešingai nei įprastinė pneumonija, akcijų ir segmentinių bronchų lumenų sutampa su fibrin kamščiu. Todėl bronchų juostelės nėra matomos laikinojo etape, šešėlis yra vienodas.
Pastaraisiais metais daugeliu atvejų žadintuvas pneumonija neužima ne nuosavybės tipu, bet prasideda nuo segmentinio pralaimėjimo. Jei gydymas prasideda anksti, tada skiltis negali pasiekti pralaimėjimo. Tokiais atvejais visi pneumonijos plėtros etapai nustatomi 1 - 2 segmentuose - segmentine ir lakioje pneumonija.
Kitaip tariant, "Brubal Pneumonia" nebūtinai yra akcija. Esant ankstyvam gydymui (nuo 1-osios ligos dienos), procesas kartais vystosi ne vienos segmento dalies ribose, paprastai tose srityse, esančiose šalia "Interdelic" spragų dalimi. Tai yra periyssursies. Jie pasižymi silpnais fiziniais duomenimis, nes uždegiminis procesas yra giliai. Anksčiau jie buvo vadinami centrine pneumonija. Diagnozuojant "centrinę pneumoniją", rentgeno metodas yra lemiamas (ypač šoninės nuotraukos).
Diferencinė kūno atsparumo pneumonija diagnostika atliekama su atelektazu, plaučių infarktu, tuberkuliozine pneumonija.
Burboralinės pneumonijos rezultatai paprastai yra palankūs. Daugeliu atvejų pneumonija yra visiškai absorbuojama, plaučių struktūra yra atkurta.
Nepageidaujami rezultatai:
· Įsipareigojimas įsiskverbti su abscessive pneumonijos kūrimu, kartais su proveržio iki pleuros ertmės ir pneumotoraks formavimo;
· Perėjimas prie lėtinės formos su vėlesniu bronchektazės vystymuisi, cirozės, kartais gvarinimo. Lėtinės formos perėjimo pavyzdys yra vidurio kraujo sindromas.
Keletas žodžių apie garinimą. Kai kuriais atvejais, kai pilkos įtikinamųjų laikotarpiu leukocitų reakcija yra prastai išreikšta, todėl nuomos alveol rezorbcija vėluojama. Yra fibrinio eksudato organizacija, pakeičianti ją jungiamasis audinys (Gvarinimas). Rentgeno spinduliuotės stebimas renkantis paveiktas akcijas. Sunkūs vaizdai, heterogeninis apšvietimas yra nustatomas, kurio morfologinis pagrindas yra nelygios fibrozės dalys, pakaitomis su apšvietimų (distrofinių cistų ir bronchių) sekcijų.
Burboralinės pneumonijos komplikacijos: pleurija, mažiau dažnai perikarditas ir mediastinitai.
Bronchopneumonia (Dolk, Catarry, židinio pneumonija)
Dažniausiai susitinka. Eteologiniai veiksniai yra įvairūs. Kaip ir kėbulo pneumonija, yra klasikinė pneumonijos forma ir yra žinoma nuo senovės.
Skirtingai nuo patekimo pneumonijos, bronchopneumonija pirmiausia paveikia bronchų sienos ir tik antrą kartą, vienam Continuittem yra plaučių parenchimos. Užkrėstos drėgnos purslai kosulio metu, todėl yra paveikti įvairūs bronchų medienos skyriai, kai uždegimas patenka į plaučių audinį (endobronchite - PneumonicChitas - pneumoninis fokusavimas). Nuo kosulys, oras juda per bronchus didžiuliu greičiu, tada kelis uždegiminius židinius greitai atsiranda skirtingi departamentai plaučiai.
Morfologiškai su sunkvežimio pneumonija uždegiminė infiltracija per trumpą laiką užima pakilimas, segmentas ar dalintis, ir prie bronchopneumonija, uždegiminis dėmesys apsiriboja su griežinėliais (supjaustyta pneumonija).
Kitas bronchopneumonijos bruožas susideda iš kelių dėmesys skiriant skirtingais laikais, todėl morfologinių etapų pakeitimas nėra tuo pačiu metu; Kai kuriuose židiniai gali būti potvynio etapas, kiti - įtikinami trečiųjų leidimuose.
Exudate bronchopneumonia yra daugiausia serous, nėra fibrino ar labai mažai.
Kartu su supjaustytais židiniais, mažesni židiniai gali būti ir didesni - nutekėjimas.
Klinikinis vaizdas Bronchopneumonia nėra tokia charakteristika. Liga prasideda palaipsniui, dažnai yra viršutinių kvėpavimo takų ar bronchito qatar forma. Tada silpnumas, galvos skausmas, temperatūra iki 37 - 40 ° C, bet 40 ° C retai pasiekia. Silpnuose ir vyresnio amžiaus žmonėms temperatūra gali išlikti normali. Daugeliu atvejų pacientų būklė yra mažiau sunki.
Rentgeno nuotrauka.Bronchopneumonia, dvišalių kelių židinių šešėlių buvimas. Matmenys, lokalizacija ir židiniai yra įvairūs. FOCI dydžiai paprastai yra 1 - 1,5 cm (pjaustymas), tačiau gali būti labai maža - nuo 2 iki 5 mm, kartais panaši į klojinę tuberkuliozę. Fuzzy kontūrai, šešėlio intensyvumas yra mažas.
Fokologinė pneumonija paprastai būna žemesniame (baziniais) skyriuose. Daugeliu atvejų plaučių viršūnės nėra nustebinti. Kai lokalizavimas viršuje yra sunku atskirti nuo tuberkuliozės. Priešuždegiminis gydymas nuo 3 iki 4 savaičių leidžia gauti dinamiką ir neįtraukti tuberkuliozės.
Bronchopneumonijoje židiniai gali sujungti tarpusavyje, tada jie sudaro didelius infiltrates užima vieną ar daugiau segmentų. Tokiais atvejais bronchopneumonium yra sunku atskirti nuo Brunt Pneumonia (Pseudolobar pneumonija). Pažeista sritis paprastai turi nehomogeninę struktūrą. Heterogeniškumo priežastis yra uždegiminės infiltracijos nelygumas, polių pakaitomis, užpildytomis išsimintinėmis sritimis, kuriuose yra konservuoti. Nuotraukose ne visuomet aptinkamos mažos, mažo intensyvumo foti.
Pirmiau minėta, kad yra dar viena bronchopneumonia versija, kai židiniai yra labai maža - 4 - 5 mm ir net 2 - 3 mm (gyvybinė bronchopneumonija). Didelė ir vidutinė greičiausia nutekėjimo pneumonija gali būti panaši į , piktybinių navikų metastazė.
Skirtingai nuo tuberkuliozės ir navikų, bronchopneumonia pasižymi greito proceso dinamika, neigiami tuberkulino mėginiai, kitų organų sunaikinimo trūkumas. Bet jei tyrimas yra vienas, tada diagnozė yra sudėtinga. Su bronchopneumonija, plaučių modelis yra sustiprintas visame plaučiuose (hiperemija). Šaknys yra išplėstos, o ne struktūriniai. Paprastai Pleuros reakcija pažymima, gali būti eksudacinės pleurizitai.
Dėl bronchopneumonia, greitas dinamika rentgeno nuotraukos yra būdinga. Per 5-6 dienas jis labai pasikeičia, o po 8 - 10 dienų žiūri dažnai absorbuojami.
Bronchopneumonia (židinio pneumonija) su tam tikru panašumu klinikinės ir rentgeno paveikslėlyje faktiškai, kolektyvinės sąvokos, su etiologinių veiksnių įvairovę židinio pneumonijas įvairovė turi kitą kursą ir rezultatus. Tačiau apskritai bronchopneumonijos rezultatai ir komplikacijos yra tokios pačios kaip ir Burbulų pneumonijoje.
Pažymėtina, kad dažnai atsiranda uždegimo su židinio sutelkimo su oro dalimis apibendrinimas, įvyko atimimo poveikis (atimtumas). Uždegiminių židinių šešėliai tuo pačiu metu tampa mažai intensyvus ir netgi gali išnykti nuo regėjimo. Tai ypač pacientams, sergantiems plaučių emfizema. Tai paaiškina neįtikėtiną neatitikimų tarp AUSCultacinių duomenų ir rentgeno duomenų.
1 dalis
Gu vpo sogma roszdrava
Bendrosios chirurgijos departamentas su "Rade"
diagnostika ir spinduliuotės terapija.
Rady diagnozė Ligos. \\ T plaučiai.
vladikavkaz, 2010.
Kompiliatoriai:
Bendrosios chirurgijos katedros docentas su radiacinė diagnozė ir spinduliuotės terapija gu vpo sogma roszdrava k.m.n. E.T. Olisaeva
Už. Karatsev.
Bendrosios chirurgijos departamento asistentas su radiacinės diagnostika ir spinduliuotės terapija GOU VPO SOGMA ROSZDRAKA K.M.N. JUOS. Koraga.
Bendrosios chirurgijos departamento padėjėjas su radiacinės diagnostika ir radiacinė terapija Gou VPO Sogma Roszdrava Z.R.SOZONTI.
Tema: Plaučių ligų spinduliuotės diagnostika.
Tikslas: ________________________________________________
Išnagrinėkite plaučių spinduliuotės anatomiją. Krūtinės organų studijavimo metodai. Plaučiai ir pleuros ligos
Konkretūs tikslai:
Be to: ___________________________________________________
Atpažinkite krūtinės organų spindulių tyrimo metodą
Nustatykite plaučių anatomiją su įvairiais spinduliuotės diagnostikos metodais.
Nustatyti bendrieji simptomai Plaučių patologija rentgeno spindulių vaizde.
Nustatyti įvairių tipų pneumoniją.
Pripažinkite kvėpavimo organų apsigimimų radiografinius požymius.
Atpažinkite radiologinę įvairių plaučių tuberkuliozės formų vaizdą.
Nustatykite radiografinius plaučių ir metrotinos navikų požymius.
Žinoti:_______________________________________________________
Plaučių spinduliuotės anatomija.
Plaučių spinduliuotės anatomijos amžiaus ypatybės.
Syptomokomplex plaučių ligos.
Pneumanono rūšių rentgeno požymiai.
Radiografiniai požymiai užsienio kūnų kvėpavimo takų.
Tuberkuliozės klasifikavimas.
Rentgeno spindulių požymiai įvairių formų su tubuooculus.
Rentgeno spindulių ir tarpiklizavimo požymiai.
Duomenų bazės ir medžiagos įranga: ____________________
Švietimo kambarys.
Radiografų, bronchogramų, kompiuterių tomogramų mokymo rinkinys su krūtinės organų norma ir patologija.
Lentelės, schemos.
Pacientų ligų istorija.
Literatūra: _________________________________________________
Lindenbrene LD, Korolyuk i.p., "Medicinos radiologija ir rentgeno", M. Medicina ", 2000 m
ZITZ V.R., ZITZ S.V. "Klinikinė radiologinė diagnostika kvėpavimo takų ligų". 2009 m.
Trufanov g.e. "Radiacinės diagnostika ir radiacinė terapija", Sankt Peterburgas, 2005 m.
Matias Hofer "Radiografinis krūtinės tyrimas", 2009 m.
Trofimova T.N. "Žmogaus radijo anatomija", SPB "SPBMAPO", 2005 m.
Lindenbrene LD, Nauum L.B., "Medicinos rentgeno spinduliuotė", M. "," Medicina ", 1984 m.
Rosenshrukh L.s., nugalėtojas M.G. "Diferencinė radiode diagnostika ligų kvėpavimo ir vidurių organų", "Medicina" 1991
Informacinis blokas: _________________________________________________
Plaučių anatomija
Normalus krūtinės organų radiografas
Studijuojant radiografus, būtina įvertinti objekto aprėpties išsamumą, paciento padėtį pagal tyrimą, aiškumą, kontrastą ir vaizdo standumą, artefaktų buvimą.
Radiografui turėtų būti atspindėta visa krūtinė nuo viršūnių iki reporto-diafragminių sinusų ir visiškai - šoniniai skyriai. Sumažinimo nuotraukos ženklas laikomi aštriais krašto šešėliais, ypač jų priekiniais segmentais. Tinkamai veikiami krūtinės organų radiografai, nustatomi visi juodos ir baltos spalvos atspalviai ir pirmieji 3-4 krūtinės slanksteliai, esantys virš medianos šešėlio, nurodykite įprastą vaizdo standumą. Su optimaliu kontrastu, mediana šešėlis ir kepenys suteikia baltą, kraštą - pilką ir šviesos laukus - juodus vaizdus, \u200b\u200bkad būtų tinkamai iššifruoti šešėlinį vaizdą, būtina žinoti krūtinės organų topografinę anatomiją, įskaitant segmentinę struktūrą Plaučiai, gebėjimas teisingai įvertinti radiografijos kokybę ir atskleisti paveikslėlyje esančius artefaktus.
Pagal bronchų medžio anatominę struktūrą ir pagal Tarptautinė klasifikacija Trys dešinės šviesos (viršutinės, vidurinės ir mažesnės) akcijos, kuriose yra 10 segmentų ir dvi kairiųjų plaučių (viršutinės ir apatinės) dalys, kurių sudėtyje yra 8 segmentų (1 pav.). Kartais kairiojo plaučių lapų segmentai (S 4 ir S 5) nurodo savo vidurinę dalį. Reikėtų prisiminti, kad kairiajame (s,) ir galinio (s 2) šviesoje segmentai sujungiami į vieną viršutinio galinio (s 1 + s 2) dėl bendrojo bronchų filialo ir medial- Bazinis (S 7) segmentas nėra.
dešinėje pusėje kairėje pusėje
Plaučių segmentų schema.
Dešinė šviesa: viršutinė dalis - apical (1), galinis (2), priekinis (3); Vidutinė dalis yra išorinis (4) ir vidinis (5); Žemutinė dalis - viršuje (6), medialinis-bazinis (širdis) (7), priekinis (8), išorinis basynas (9) ir galinis bazinis (10).
Kairė šviesa: viršutinė dalis - viršutinio galo (1-2); priekyje (3), viršutinė kalba (4), žemesnė (5) antraštinė dalis; Mažesnė dalis - viršuje (6), priekinis (8), išorinis basynas (9) ir galinis bazinis (10).
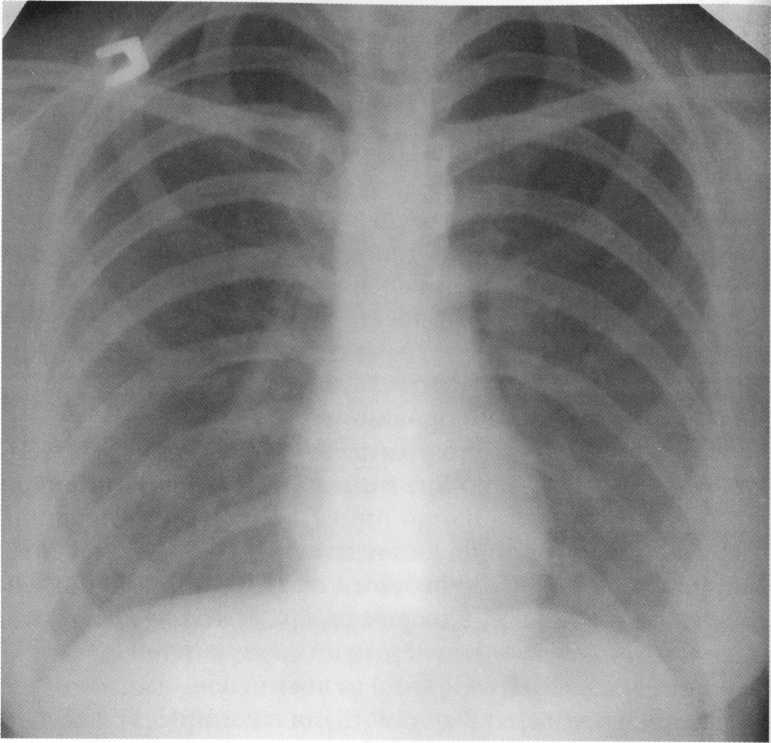
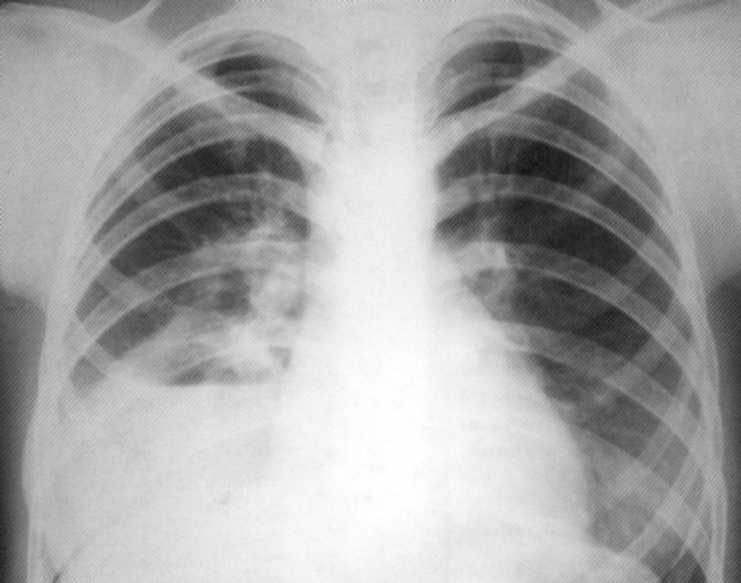
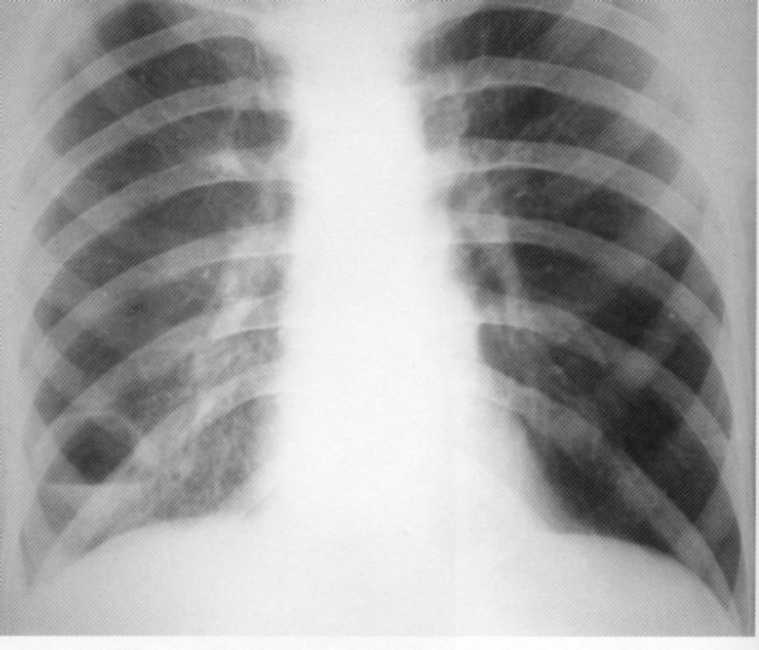
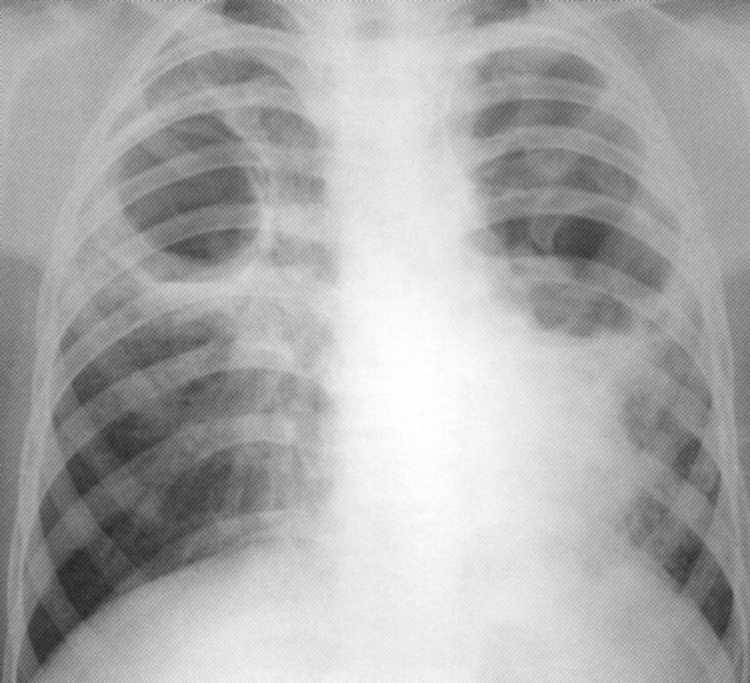
Pacientas
19 metų. Normalus krūtinės organų rentgenas.
PLAUČIŲ UŽDEGIMAS
Pneumonija yra ūminis infekcinis šviesos parenchimos uždegimas, diagnozuotas remiantis būdingais klinikiniais ir radiografiniais ženklais. Sunkūs sunkumai sukelia diferencinę plaučių diferencijai su plaučių tuberkulioze, pirminio vėžio, endobrocheal metastazių, limfomos, eosi-nophyl infiltrato, stazinio širdies nepakankamumo (ZSN), svetimkūnio aspiracija, plaučių sarkoidozė, suapvalinta atelektazė, kvėpavimo sutrikimo sindromas ir Kitos ligos. Kaip dalis Europos visuomenės pulmonologų ir Amerikos krūtinės visuomenės pastaraisiais metais, buvo rekomenduojama taikyti tarptautinį klinikinį pneumonijos klasifikaciją.
1. Formoje:
a) įsigytas bendruomenė (pirminė, namai);
b) ligoninė (antrinė, nosokominė), įskaitant aspiraciją;
c) netipiškas (sukelia mikoplazma, chlamidia, legionell);
d) pacientams, sergantiems imunodeficito valstybėmis.
2. Lengvojo audinio pažeidimo paplitimui ir pobūdžiui:
a) židinys (bronchopneumonija);
b) nuosavas kapitalas (kūno snukis, pleuropneumonija) - dažniau pneumokokinė;
c) segmentinis, polisterija;
d) intersticinis.
3. Dėl komplikacijų:
a) nesudėtinga;
b) sudėtinga:
plaučių sunaikinimas;
mokant pleurią;
empiaMa Pleura;
infekcinis toksinis šokas;
kiti.
a) yra prastesnis;
b) užsitęsęs.
Krūtinės radiografija pacientinėje pneumonijoje visada reiškia, kad šviesos parenchimos pokyčių aptikimas yra aptiktas židinio infiltratyvių pokyčių nustatymas. Infiltracijos paplitimas, pleuros išsiliejimo buvimas ar nebuvimas, sunaikinimo ertmė dažnai atitinka ligos sunkumą. Absessioje pneumonijoje dėl radiografijos, dvišalis vidutinis intensyvumo židinio drenažo pobūdis su žiedo formos, suapvalinti šešėliai dėl skilimo ertmių yra daugiausia. Abscesinė pneumonija dažnai apsunkina eksudacinį pleuritą.
Radiologija leidžia išsiaiškinti šviesos audinio pažeidimo pobūdį ir laipsnį, diagnozuoti daug komplikacijų, įvertinti patologinio proceso dinamiką ir atkūrimo išsamumą.
Radiologinė nuotrauka tam tikru mastu yra dėl patogeno charakterio. Su pneumokokinės židinio pneumonija, iš plaučių rhenhimos atspalvių įvairių dydžių dėmesys skiriamas - nuo smulkios sklaidos iki 3-4 cm, vidutinio intensyvumo, be aiškių kontūrų. Nėra oro bronchografijos požymio. Staphylokokinė pneumonija pasižymi infiltratų ir sunaikinimo ertmėmis. Į.plaučių uždegimas jis dažnai sukelia visą plaučių skilties pralaimėjimą, kuris yra stipriai didėja. Po 2 dienų nuo ligos pradžios gali pasirodyti suskirstytos ertmės, kurias kartais apsunkina popenemotor. Pastaruoju atveju viskas, kas vyksta plaučių parenchimoje, bus uždarytas pleuros efuzija. Maži žiauriai atspalviai nuo sustiprinto šviesos modelio fone dažnai pastebimi pacientams, sergantiems mikoplazmos pneumonija.
Taigi, krūtinės organų radiografija (OGK) leidžia mums objektyviai įvertinti pneumonijos pobūdį ir paplitimą. Tačiau reikėtų prisiminti, kad absoliutus jautrumas židinio infiltratyvių pokyčių šviesos radiografijos vizualizavimui nėra. Sunkiais atvejais diagnozė rodo kompiuterinio organų kompiuterinę tomografiją (CT). CT turėtų būti atliekamas su viršutinių frakcijų iš plaučių, limfmazgių Medstinum, su akcijų, įtariamo absceso, oncopatology, tuberkuliozės, kiekio sumažėjimas, taip pat su "tinkamo" antibakterinio neveiksmingumo terapija. CT taip pat patartina, jei: a) pacientui yra akivaizdus klinikinis pneumonijos simptomų pokyčiai radiografuose nėra; b) už rentgeno tyrimas Pacientas su įtariama pneumonija atskleidžiama netipiškų šios ligos pokyčių (obultacinė atelektazė, lengvo infarkto požymiai); c) su pasikartojančia pneumonija toje pačioje dalyje (segmente), kaip ir ankstesniame ligos epizode arba užsitęsusios pneumonijos, infiltrato egzistavimo trukmė viršija 4 savaites.
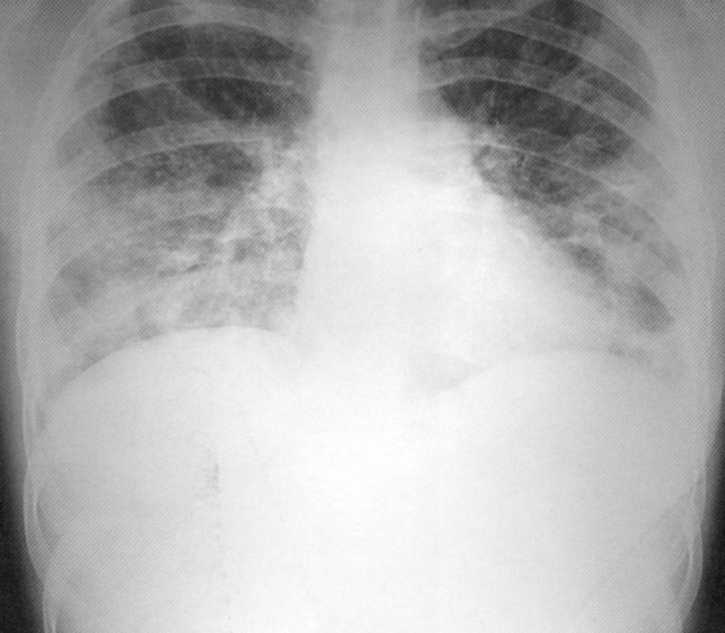
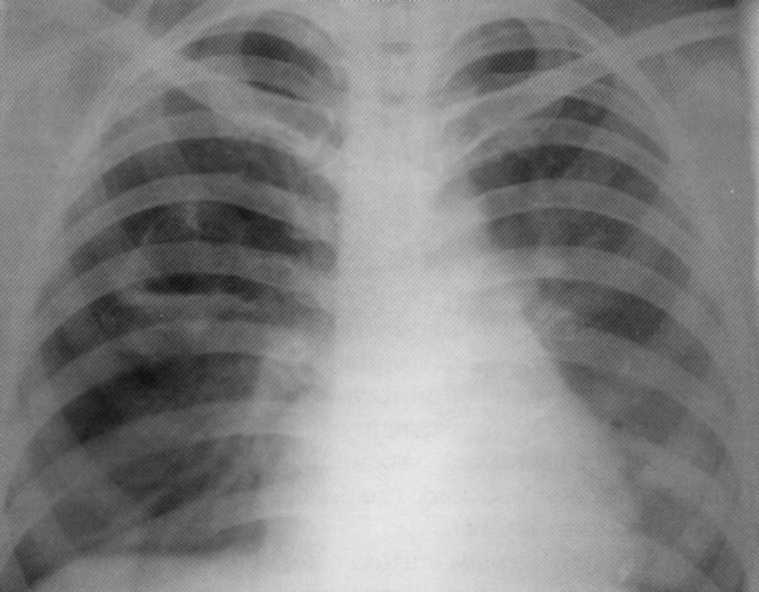
Pacientas, 10 metų. Dvišalė mažesnė destruktyvi pneumonija
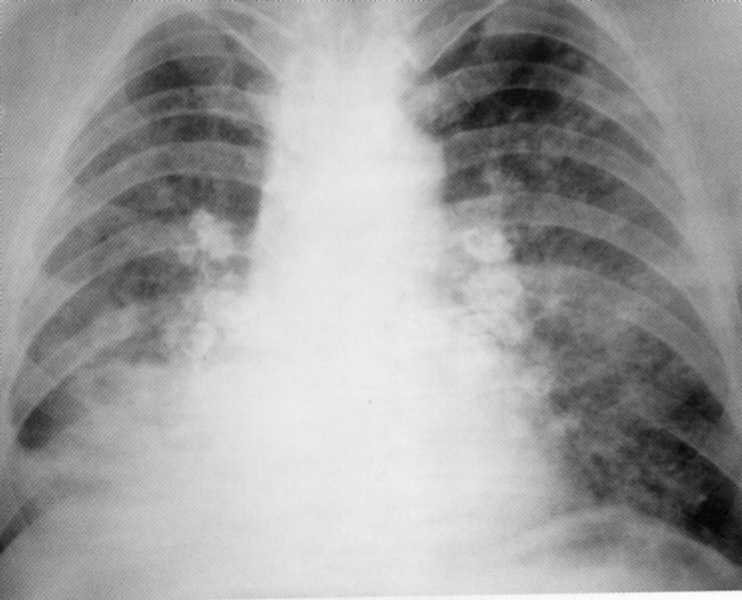
Pacientas, 10 metų. Dvišalė žemesnės klasės destruktyvioji stapaplokokinės etiologijos pneumonija. Ant plaučių radiografijos abiejose pusėse žemesnėse doleriuose, įsiskverbia šešėliai su fokusavimo lauko kontūrais ir atskirų židinių apšvietimų įvairių dydžių ir formų. Dešinėje - 4x5 cm dydžio ertmė. Procesas dalyvavo kosminė plebre 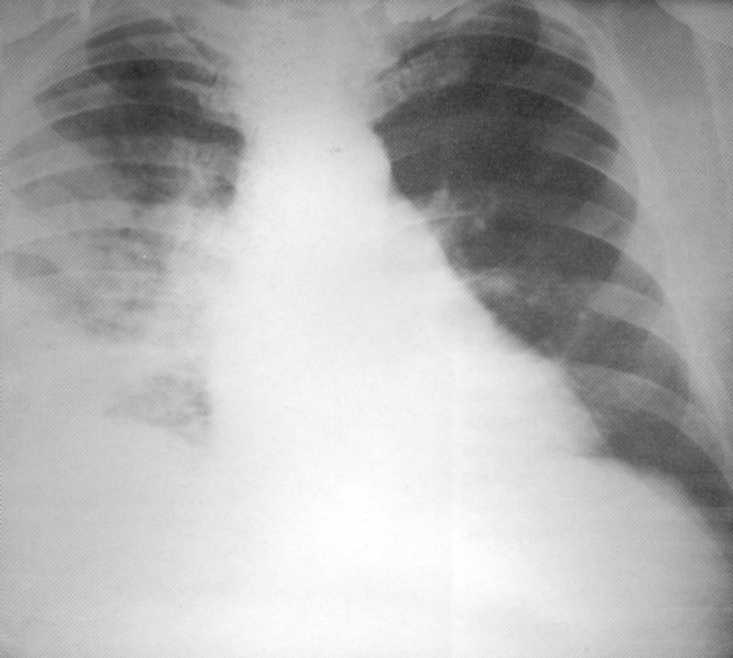
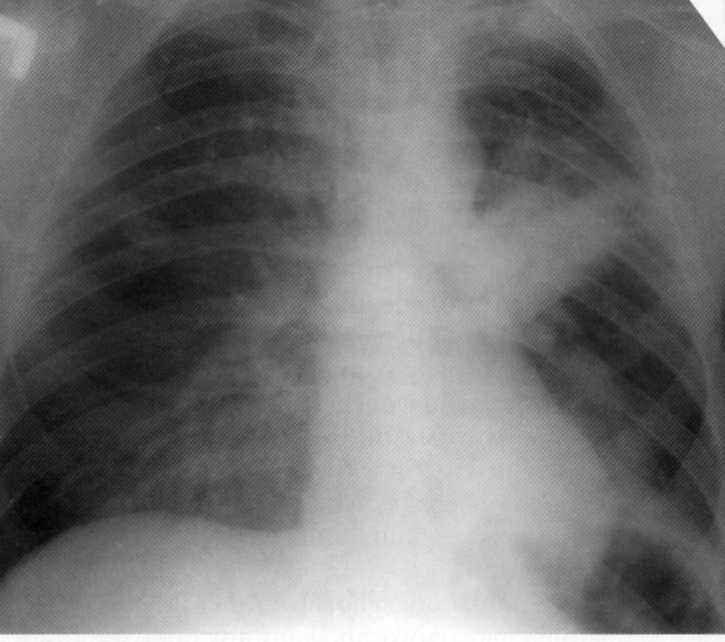
Pacientas, 65 metai. Pilnas dešinysis visiškas pneumonija, kurią apsunkina parapneminis pleuritas. Antrojo krašto dešinėje esančioje dešinėje iki diafragmos dešinėje - infiltracinis ne homogeniškas intensyvus šešėlis su nesusijusiomis kontūromis. Virš diafragmos dešinėje, šakhtofragminė sine nėra apibrėžta taip, kaip nurodyta
pleuros efuzija. Kairysis - Vicar Emfizema.
Pacientas, 3 mėnesiai. Staphylococcus destruktyvi pneumonija. Dešinėje viršutinėje dalyje - 3x4 cm dydžio degradacijos ertmė su lygiomis vidinėmis grandinėmis. Viršutinėje dalyje palikta infiltracinis uždegiminis procesas. Diagnozė patvirtinama skyriuose.
Pacientas, 29 metai. Radiografai B.S. 3
- intensyvus homogeninis atspalvis, susijęs su šaknimis ir palyginti aiškiais lauko sienomis. Atsižvelgiant į šešėlio lokalizaciją ir charakterį diferencinė diagnozė su blastominiu procesu. Tačiau po sudėtingo nespecifinio antibakterinio gydymo ligoninėje 3 savaites atėjo atsigavimas. Klinikinė diagnostika "Kairioji Supernopolija pneumonija".
Abscess Liga.
Abscesas, plaučių ir bronchiektinės ligos gangrenas, nes individualios nosologinės formos paskiria 1819 m. Laennek atgal
Šviesos abscesas yra pirminis arba antrinis infekcinis-destruktyvus nevaldymo etiologijos procesas su pūlingu lydymosi šviesos audinio ir vienos ar kelių ertmių, apsuptas perifokiškai uždegiminės infiltracijos formavimas. Per didžiąją daugumą atvejų yra stebimi vienos plaučių abscesai. Priešingai nei abscesas, masyvi infekcinė nekrozė su matiniu (supuvusi) audinio dezintegracija ir audiniu, tačiau be aiškaus demarkacijos iš gyvybingos parenchimos, yra griežtesnė būklė, kuri yra laikoma plaučių gangrenu. Kartais su energetiniu gydymu yra gangrenoz absceso plaučių transformacija. Tokiais atvejais susidaro ertmė su lydytais sekliais. Abscesas, gangrenoz abscesas ir gangreną vienija terminas "destruktyvus pneumonitas" arba "ūminis infekcinis plaučių sunaikinimas".
Priklausomai nuo įvykio, aspiracijos, gniaužimo, metapneumonijos, hematogeninių embolitinių, limfogeninių, trauminių abscesų mechanizmo mechanizmas ir kelias yra plaučių. Papraščių rizika yra didelė pacientams, sergantiems lėtinėmis plaučių ligomis, su bronchiniu obstrukcija dėl vėžio, su ASPI radikaliomis pneumonija nuo lėtinio alkoholizmo, psichikos ligų, struktūrinių pokyčių, neuromuskulinių sutrikimų, anestezijos sutrikimų Vietos anestezija iš bronchinės gleivinės su bronchoskopija, taip pat su antimikrobinio reaktyvumo organizmo pacientams, sergantiems lėtiniu alkoholizmu, diabetu, pirminiu ar antriniu imunodeficitu. Tendencija į šviesos audinio sunaikinimo su meile formavimo yra stebimas pneumonija, dėl gram-neigiamo mikrobų fluoro, taip pat fladlander, kurį sukelia streptococcus ir lazdelės.
Pacientams, sergantiems aštriais abscesais ant radiografijos, didelė (3-10 cm dydžio, o kartais užima beveik visą plaučių akcijų paketą) vienarūšio dešinės formos šešėlis su lygiomis grandynais. Absceso plaučių abscesas ant pneumonijos dirvožemio suapvalintas šešėlisKai jis vis dar pripildomas nekrozinių masių ir švelniai ir nėra nusausintas su bronchais (uždara abscesas). Po liaukos proveržio į bronchą, suformuota neteisingos formos ertmė su nehomogeniniais turiniais ir netolygiomis storio sienomis. Kaip atmestos nekrotinės masės, kapsulės sienos storis tampa vienodesnis, o ertmės išoriniai ir vidiniai kontūrai yra juodi. Ertmė įgyja ovalo arba beveik suapvalintos formos. Pasirodo horizontalus skysčio lygis. Galima nustatyti infiltracinius pokyčius, o nuo pralaimėjimo pusėje, kaip taisyklė plaučių šaknų šešėlis, yra išplėstas ir struktūrizuotas.
Lėtinis abscesas ir klaidingas cistas paprastai turi netaisyklingą formą ir kartais yra daugialypės kameros. Skaitmens, netolygios vidinės ertmės grandinės, absceso sienos storio neįvertumas yra dėl ne atmestų nekrotinių masių buvimo. Horizontalus skysčio lygis pasižymi ūminiu šviesos abscesu, o lėtinis absceso horizontalus lygis laikomas bronchų drenažo funkcijos trūkumu. Kai kuriais atvejais yra ilgalaikis lėtinis abscesas arba klaidingas šepetys X-ray-notomogramos kai kuriais atvejais, randama kaltinami tracheoobronchi limfmazgiai.
Diferencinė diagnostika ūminių ir ypač lėtinių abscesų atliekamas su periferiniu plaučių vėžiu skilimo fazės, ribotos tuberkuliozės (tuberkuliozės, cavernous proceso), echinokokozės, nuoroda fazėje. Pažymėtina, kad pacientams, sergantiems klinikiniam vaizdui, sergantiems šviesos sunkumui, atitinka radiografijos metu aptiktus pakeitimus, o tuberkuliozė, echinokokozė, plaučių vėžys ilgam laikui tęskite nedidelius simptomus. Sulaikymas cistas paprastai yra atsitiktinis. Kartu su klinikiniais ir radiologiniais duomenimis svarbu atsižvelgti į bronchoskopijos, citiogistologinio tyrimo rezultatus, "Mycobacterium tuberculosis" (MW) paiešką, taip pat sudėtingo nespecifinio antibakterinio gydymo efektyvumą. Kartais yra apskaičiuota tomografija arba branduolinio magnetinio rezonanso tomografija (NMR) yra reikalinga galutiniam diagnozavimo formulei.
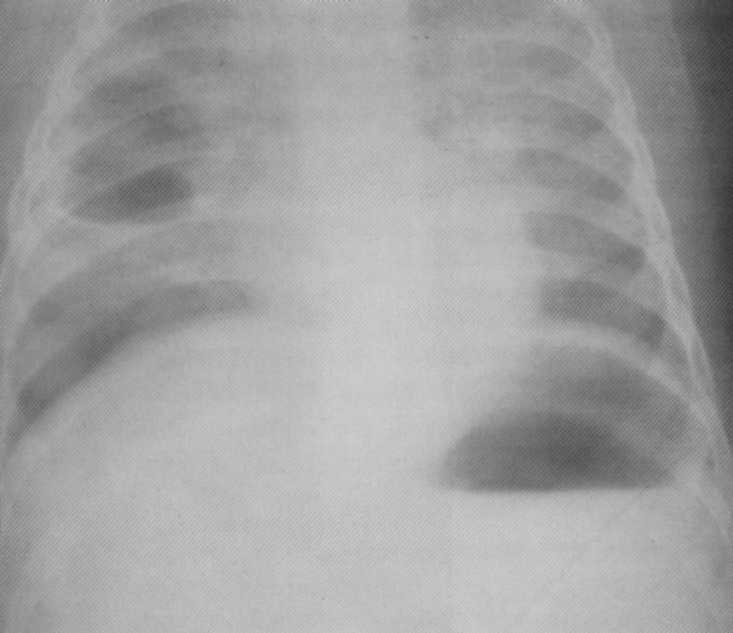
Pacientas, 1 3 metai. Patvarus buvo gydomas ambulatorinis iš bronchito ir pneumonijos. Radiografe - didelė ūminė apatinės dešiniosios šviesos dalis su horizontaliu skysčio ir uždegiminio infiltracijos lygiu. Apatinėje kairės šviesos fokusavimo židinio šešėlio dalyje.
Pacientas, 28 metai. Buvo ambulatorinė iš bronchito, pneumonijos, miozito. Ligoninėje yra ūminis apatinės dešinojo pločio dalies abscesas su aiškiais lauko kontūrais ir horizontaliu skysčio lygiu, esant drenažo bronchų blokadui. Veikia: pašalinami du mažesnės dalies segmentai.
Pacientas, 21 metai. "Aštraus bronchito" diagnozė. Buvo ambulatorija. Hospitalizavimo priežastis buvo hemochkali.
Ligoninėje diagnozuojama lėtinė dešiniosios plaučių viršutinės dalies abstines. Absceso ertmė deformuota, yra nedideli vienetų sekvestrai, horizontalus lygis yra nereikšmingas.
Viršutinėje kairiajame plaučiuose - židinio šešėliai.
Bronchektinė liga
Vienas iš šiuolaikinių mokymų apie bron-hoektinę ligą steigėjų (BEB) Ciegielnik A.Ya. (1968) manė, kad jis yra užkrėstas bronchėscazija.
Iš BEB (nosologinės formos) išjungimas iš broncho-epasasis (patologinė būklė) iš esmės yra iš esmės, nes pastaroji ilgą laiką negali pasireikšti kliniškai. Bronchido dubens infekcija su lėtiniu sujungimo procesu sukelia BUP, kuris visada turėtų būti laikomas įgytu liga.
Bronchiectazės, kaip taisyklė, pasirodo ankstyvoje vaikystėje nuo postnatalinio trikdžių bronchų medienos diferenciacijos po pneumonio, tymų, kokliušo, scarlelins, infekcinio garovitito, adenovirusinės infekcijos ir tik 6% atvejų yra įgimta. Be to, bronchiectazika gali kilti prieš bronchų obstrukcijos ir atiektozės uždegimo foną ( užsienio kūnai Bronchai, navikai), aspiracijos pneumonija (asmenims, kenčiantiems nuo lėtinio alkoholizmo ir narkomanijos), \\ t paveldimos anomalijos (Mukobox-cydosis, įgimtas mišrios diskinezijos, viduje sekvestracija), cheminių junginių bronchopulono sistemos poveikis (amoniako poros, kovoti su apsinuodijimo medžiagos).
Bronchektozės pavidalu, gali būti cilindro, audinio, šliaužti ir sumaišyti. Paprastai bronchektazes yra lokalizuotos bazinių segmentų apatinių frakcijų, retai - viduryje ir viršutiniai skyriai plaučiai. 70-80% atvejų bronchėstos yra vienpusis. Šviesos audinys žalos zonoje smarkiai mažėja tūrį, tampa tanki, be oro, emfizematinėmis vietomis. Su nesudėtinga Baba, infekcinis uždegiminis procesas vyksta per bronchų medį be aiškios infiltracijos iš plaučių parenchimos.
Radiografuose, pacientai, sergantys BAB, aptinka pakeistos plaučių, dolkovoy, segmentinio ar akcinio plombos dalies mažėjimą, fibrozės ir emfizemos sekcijas, ertmes, užpildytus ore, taip pat sutirštintomis ir sandarinimo bronchais, retais Atvejai - laikino poslinkio į pažeidimą.
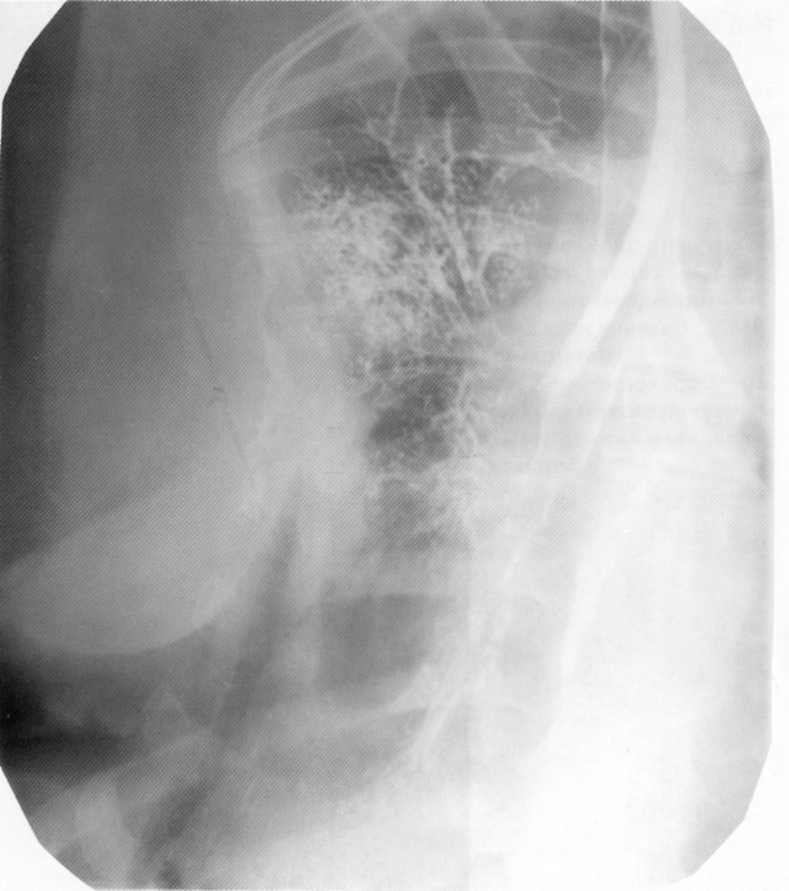
Bronchoectasius galiausiai gali būti patvirtintas naudojant bronchografiją. Metodas leidžia nustatyti įvairias bronchų medžio keitimo figūras ir ilgius.
Pastaraisiais metais bronchografija buvo praktiškai nenaudojama, susijusi su Plačia CT ir NMR plaučių įvedimu. Tačiau bronchografija, išskiriant mažą kainą ir paprastą vykdymą, su BAB daugeliu atvejų gali viršyti informatyvumą kaip CT ir NMR. Diferencinė BAB diagnostika atliekama su lėtiniu pūlingu bronchitu, šviesiai abscesu, tuberkulioze, plaučių vėžiu. Kai bronchiecass yra randama bronchografijos, CT arba NMR metodais ir atitinkamais simptomais, diagnozė tampa patikima. Tokių tyrimų priežastis turėtų būti jaunas paciento amžius, ilgas ligos istorija, dažni paūmėjimai, kosulys su pūlingu skrepliu, hemoptysis, nevyriausybiniu sindromu, subferino temperatūra, daugiausia asimetriški vienašališki pokyčiai į plaučių bazinius padalinių pokyčius nebuvimas ertmės ar infiltrato, neigiami tyrimai ITB. 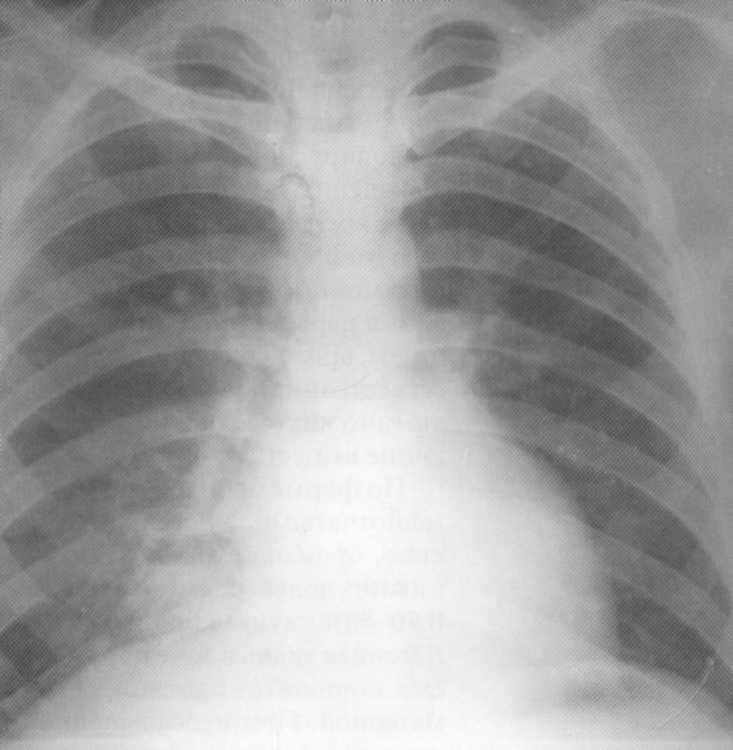
Pacientas, 23 metai. Klinikinė ir radiologiškai diagnozuota daugiafunkcinė dešinės šviesos dalis, kai kuriose iš jų - horizontalus skysčio lygis
Pacientas, 1 2 metai. Patvarus buvo gydomas iš "lėtinės pneumonijos" ir bronchito. Bronchologija: Įvairios formos bronchektazė viršutinėje dešiniojo plaučių akcijoje.
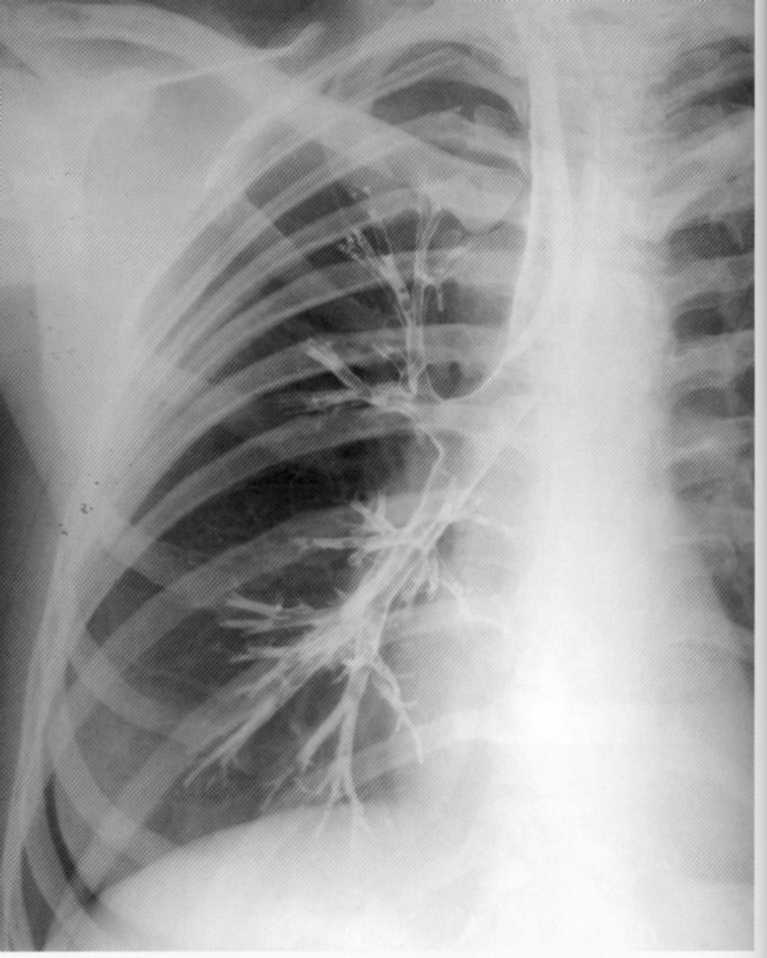
Pacientas, 20 metų. Jis kenčia nuo pasikartojančio bronchito. Norėdami išskirti bronchektazę, bronchografija buvo atlikta dešinėje. Bronchektinės ligos diagnozė neįtraukiama: normalus bronchogramas, viršutinės, vidutinės ir žemesnės klasės bronchų struktūra yra aiškiai matoma.
Plaučių tuberkuliozė
Plaučių tuberkuliozė yra labiausiai paplitusi antropozonozė. Ligą sukelia specifinis priežastinis agentas - tuberkuliozė Mikobacteria. Didelės didelės apimties MWS tiems ir žmonėms greitai padaugėja organizme nėra sunaikinami fagocitais ir sukelti laipsnišką tuberkuliozės židinio susidarymą.
Infekcija su tuberkulioze atsiranda aerogeninis, rečiau - virškinimo ar kontakto kelias. Yra įvairių tipų mikobakterijų, patogeniška žmonėms: žmogiški, bulių ir paukščių. Pagrindinis infekcijos šaltinis yra sergantis asmuo, skleidžiantis MW. Tam tikras pavojus asmeniui yra dideli raginiai galvijai ir bent kiti buitiniai ir laukiniai gyvūnai su pacientu su tuberkulioze. Tokiais atvejais atsiranda MVT galvijų rūšių infekcija. MW paukščio požiūrio šaltinis kartais yra serga naminių paukščių.
Pirminė infekcija (infekcija) su mikobakterijomis ateina vaikų ir paauglių laikotarpiais. Ligos pasikartojimai vėliau dėl endogeninio tuberkuliozės infekcijos ar egzogeninės superinfekcijos reaktyvumo. Šiuo atžvilgiu išskiriamos plaučių tuberkuliozės pagrindinės ir antrinės formos.
Pirminė tuberkuliozės kompleksas
Pirminė tuberkuliozės kompleksas daugiausia randamas vaikams ir paaugliams pirminė infekcija MBT. Liga pasižymi šviesos audinio (pirminio poveikio) žala, specifinis limfangitas ir regioninių plaučių šaknų limfmazgių dalyvavimas.
Infekcijos požymis ir galbūt liga yra laikoma "sukasi" tuberkulino mėginius, kai pirmą kartą paciento pacientas, manta testas su 2 tuberkulino vienetais (tie) tampa teigiamas.
Klinikinis pirminės tuberkuliozės komplekso vaizdas iš esmės priklauso nuo tuberkuliozės proceso etapo (bronchogeninių sūrymo, infiltracijos, sunaikinimo), tuberkuliozės pokyčių paplitimas ir komplikacijų prieinamumas. Norėdami patikrinti diagnozę, atliekamas rentgeno-tomografinis tyrimas, pakartotinio mėginio Mantu, Bronchų plovimo vandenų tyrimas dėl MBT (mikroskopija ir sėjos maistinių medžiagų).
Su nesudėtinga pirminio tuberkulioziniu kompleksu, liga teka maža aštriu. Rentgeno spinduliai plaučiuose aptinka ribotus židinio infiltracinius šešėlius, šiek tiek padidėjo intrageninių limfmazgių ir silpnai išreikšto limfungito.
Sudėtinga pirminės tuberkuliozės komplekso kursas yra labiau paplitęs vaikams iki 3 metų amžiaus ir gali pasireikšti apsinuodijimui, mažo produktyvaus kosulio ir dusulio trūkumo. Apibūdintos decava židiniai, pleurito plėtra, specifinė endobronchite. Kartais yra laipsniškas tuberkuliozės komplekso eiga su pirminės ertmės susidarymu ir kazomino-nekrozinio reakcijos formavimu lengvais ir intrathless limfmazgiais.
Dėl Šiuolaikinis gydymas Pirminė tuberkuliozės kompleksas, kaip taisyklė, įvyksta jo absorbcija. Kartais yra atkūrimas su plaučių šaknų lapų mazgų formavimu. 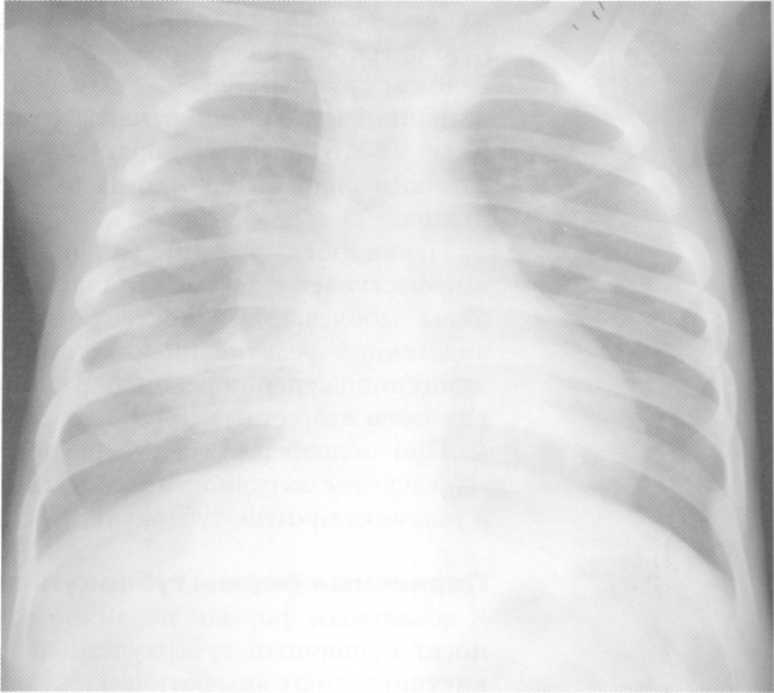
Pacientas5 metai. Pirminė tuberkuliozės kompleksas dešinėje esančioje infiltracijos fazėje. Radiografas apatinėje dešiniosios šviesos - intensyvaus homogeniško šešėlio su aiškiais lauko kontūrais, glaudžiai susijęs su paveiktų tacheobrichial ir bronchopulmoninių limfmazgių plaučių šaknies.
MANTA testas 1 8 mm
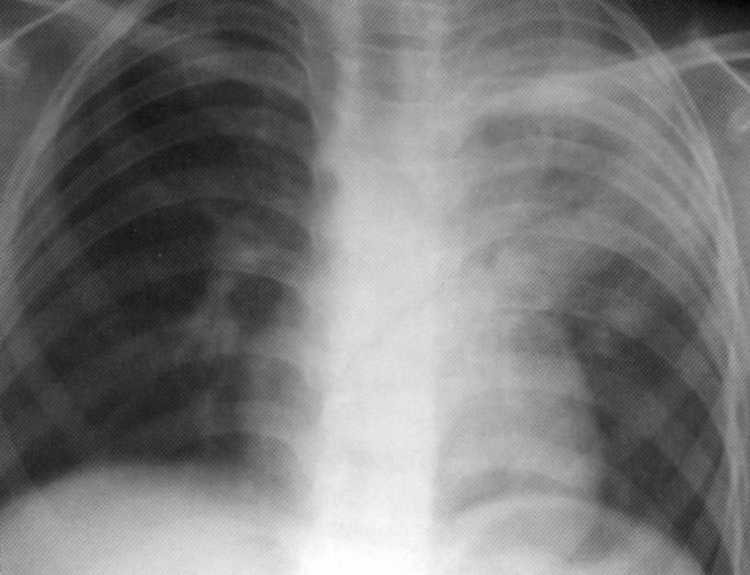
Pacientas, 1 metai ir 6 mėnesiai. Pirminė tuberkuliozės kompleksas infiltracijos fazėje viršutinės dalies kairiojo plaučio. Intensyvus homogeniškas atspalvis visos viršutinės akcijos su žala bronchopulmoninių limfmazgių yra nustatomas. MANTA testas 1 7 mm.
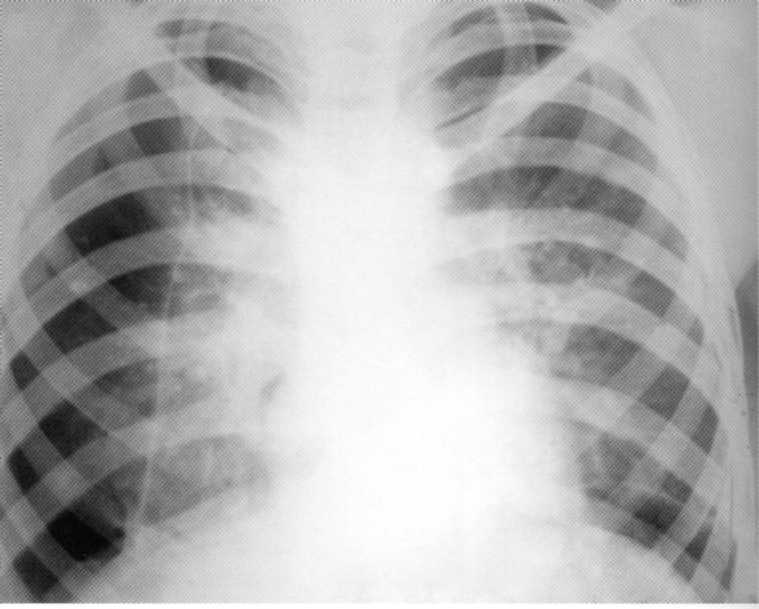
Pacientas, 1.5 metai. Dvišalė pirminė tuberkuliozės kompleksas, kurį sukelia spontaniškas pneumotoraksas dešinėje. MANTA testas 1 8 mm
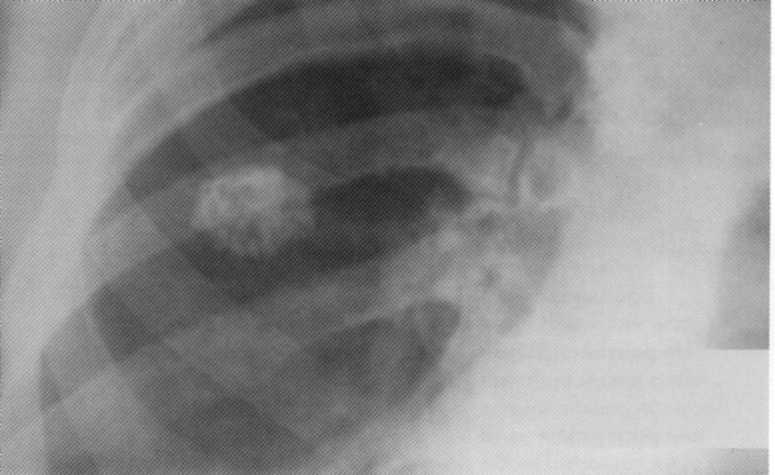
Pacientas, 17 metų. GON centro viršutinėje dešiniosios plaučių akcijoje (viena iš likutinių pokyčių po pirminės tuberkuliozės komplekso gydymo).
Židinio tuberkuliozės plaučiai
Plaučių židinio tuberkuliozė yra labiausiai paplitusi antrinės tuberkuliozės forma, kuri yra daugiausia produktyviai uždegimas šviesoje parenchimoje. Jis gali išsivystyti dėl hematogeninio sklaidos arba limfogeninio kelio iš naujo su liekamųjų pokyčių po perdavimo po perdavimo tuberkuliozės infekcijos šviesų audinių ir tarpiklizavimo limfmazgių arba dėl egzogeninės superinfekcijos. Tuo pačiu metu, su kvalifikuotu režimu, yra bet kokio ryškesnio tuberkuliozės formos rezultatas į ribotus pluoštinius židinius.
Daugeliu atvejų židinio tuberkuliozės pajamos gerybiškai su ištrinti klinikiniu vaizdu dėl to, kad daugiausia lydi lėtinio endo ar panberry fenomenas. Per tuberkuliozės procesą patiria infiltracijos ir sunaikinimo etapą, pacientai skundžiasi žemo produkto kosulio, pogrupio temperatūros, prakaitavimo, bendrą silpnumą. Hello gali pasirodyti. Fiziniai duomenys yra mažai ryškūs. Su auskultacija kartais klausoma sunkaus kvėpavimo, sausų šventųjų. Periferiniame kraujyje nustatoma maža leukocitozė, leukocitų formulė pereina į kairę ir padidėjo ESR.
Vadovaujantis plaučių židinio tuberkuliozės diagnostika yra rentgeno-miografinis metodas. Naudodamiesi tomografu, galite atskleisti tiek "minkštą" ir pluoštinę židinio tuberkuliozę. Tiksliai tiksliai tiksliai tiksliai leidžia nustatyti FOCI lokalizaciją, jų skaičių, tankį ir išorinių kontūrų pobūdį. Paprastai radiografuose ir tomogramais, vienišais arba keliais fotais įvairių presų nuo 0,5 iki 1,0 cm su caseoze centre, kuris yra viršutinių žievės sekcijų vienos arba abiejų plaučių (73 pav.).
Tam tikra prasmė diagnozuojant židinio tuberkuliozę, yra pritvirtinta prie mikroskopinių ir bakteriologinių skreplių tyrimų dėl MBT identifikavimo. Tačiau, kaip rodo patirtis, aptikti mikobakterijas pacientams, sergantiems židinio tuberkuliozės plaučiais, gali būti palyginti retas.
Infiltracinės tuberkuliozės plaučiai
Tuberkuliozės infiltracija plaučiuose yra bronchopneumonio uždegiminis dėmesys su Caseoze centre. Priešingai nei sutelkiant dėmesį į produktyvų uždegimą, infiltracinė tuberkuliozė pasižymi eksudacinio komponento vyrenu, tendencija deformacijai, bronchiogeniniam sektoriui, taip pat teigiamą dinamiką dėl nepakankamos chemoterapijos.
Skiriami du infiltracinio tuberkuliozės srauto variantai: progresyvi (sparčiai formuojant sunaikinimą ir ryškius simptomus) ir dalyvavimą (su nepelningais simptomais).
Klinikinis plaučių infiltracinės tuberkuliozės vaizdas iš esmės primena pneumoniją. Pacientai skundžiasi dėl pogrupio arba vidutinio karščio, kosulys su skrepiu, prakaitavimu, bendrais silpnumu, kartais hemoptia. Fiziniai duomenys yra daug prastesni nei konkrečiose uždegiminės ligos ir priklauso nuo proceso paplitimo ir fazės, destruktyvių pokyčių buvimas plaučiuose. Kraujo, tai yra nustatoma, kaip taisyklė, vidutinio leukocitozės su formulę į kairę, padidėjo ESO. Sputum tyrimas naudojant mikroskopiją arba sėjos maistines laikmenas, dažnai leidžia aptikti MBT.
Pagal klinikinės ir radiologinės nuotraukos pobūdį išskiriamos kelios plaučių pokyčių infiltracinių pokyčių.
Debesų įsiskverbimas, kuris yra nustatytas švelnaus mažo intensyvumo homogeniško atspalvio forma su ne vertikaliais neryškiais kontūrais.
Apvalus įsiskverbimas, kuris yra vienalytinis silpno intensyvumo šešėlis (tokiam tipui, ankstyvajam jungiamuojamam as-SMATI infiltrate).
Lobit yra platus neloginis infiltratas, įdomus visai plaučių dalis ir pristatė drenažo dideliais ir mažais židiniais, kurių centre dažnai aptinka sunaikinimą.
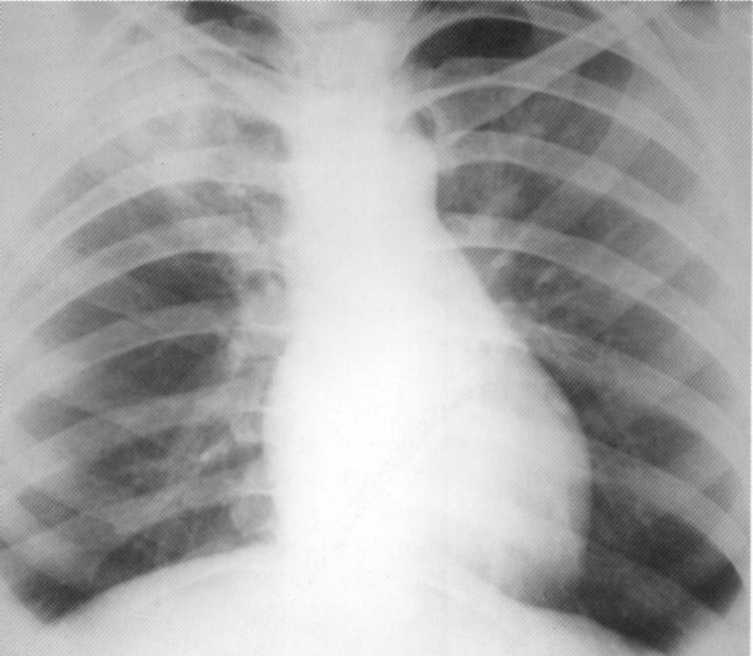
Pacientas, 14 metų. Infiltracinė tuberkuliozė Viršutinės dešinės plaučių dalies degradacijos etape. Ant viršutinės dalies projekcijos - infiltracinis šešėlis su ne vertikalių lauko grandinėmis ir apšvietimu centre. MBT (+). MANTA testas 15 mm.
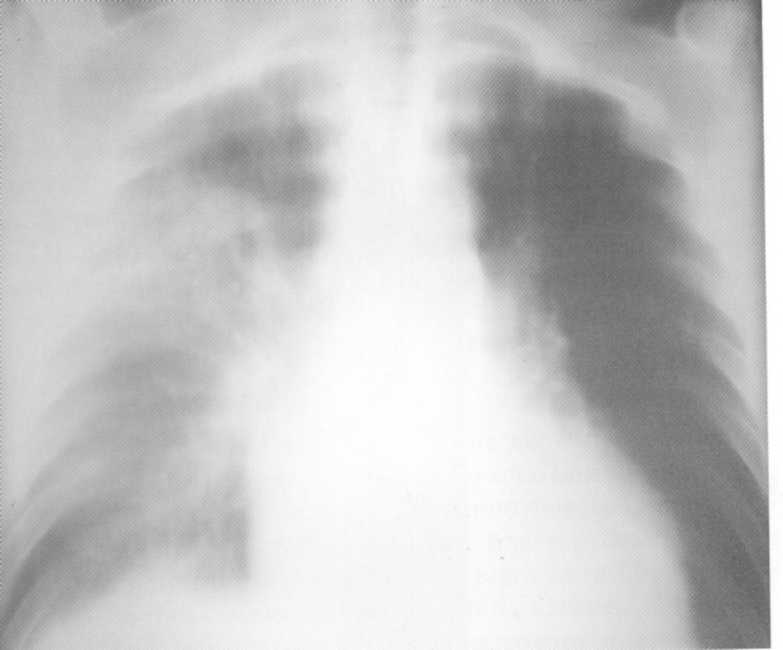
Pacientas, 38 metai. Tomograma. Infiltracinė tinkamos šviesos tuberkuliozė sunaikinimo etape, kurį sudėtinga pleuritas. MBT (+). Jis buvo pakartotinai gydomas iš bronchito ir pneumonijos.
Casomic Pneumonia.
Kazinė pneumonija yra progresuojančios konkrečios pneumonijos forma, kurioje karuojama viršija peripocalinę eksudacinį infiltraciją. Kazinė pneumonija atsiranda dėl didžiulio priėmimo į didelės apimties MBT kūno arba kaip skleidžiamų ir pluoštinių tuberkuliozės procesų komplikacija prieš aštraus pirminio ar antrinio imunodeficito foną. Skiriama suvestiniu anatominių konstrukcijų, vienpusių ar dvišalių acistquosna, lobuliacinė ir dvišalė kurominė pneumonija yra išskiriama. Yra priežasčių manyti, kad "Lobar" kazinė pneumonija yra daugiau nei ledinė ir lobulė, yra nepriklausoma tuberkuliozės forma. Radiografuose nustatomas didžiulis plaučių dalies atspalvis, vienas arba abu plaučiai. Šešėliai yra suformuoti keliais židiniai su nelygiais lauko kontūrais ir nutekėjimu su daugeliu apšvietimo centre ir periferijoje. Būdingi dideli atradimas kitiems plaučių padaliniams. Dėl kazometrinių masių lydymosi, milžiniškų degradacijos ertmių susidarymas.
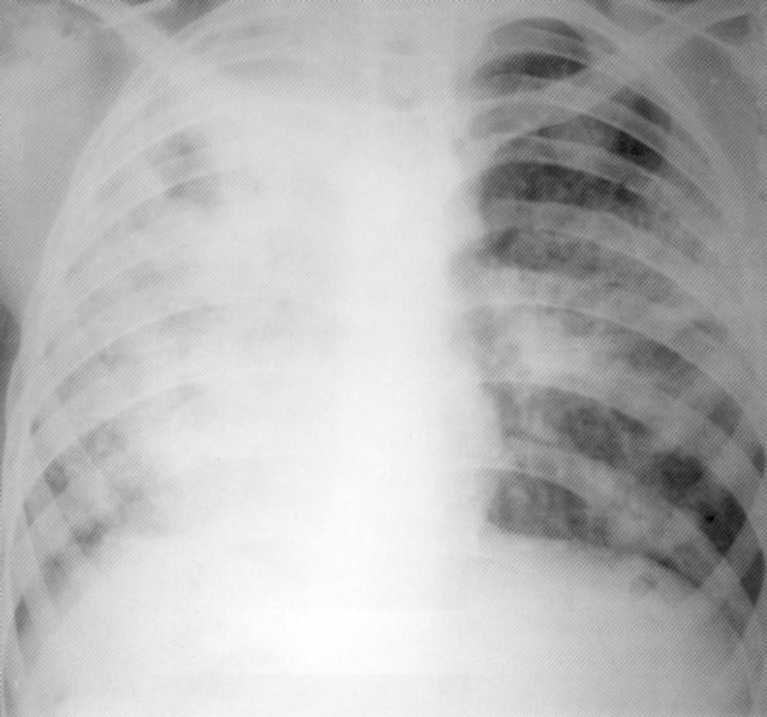
Pacientas, 11 metų. Dvipusė proginė pneumonija įsiskverbimo ir kelių degradacijos fazėje. Atskleidė pirmą kartą. MBT (+).
MANTA testas 1 2 mm
Pacientas, 15 metų. Dvipusė bendra kazinė pneumonija.
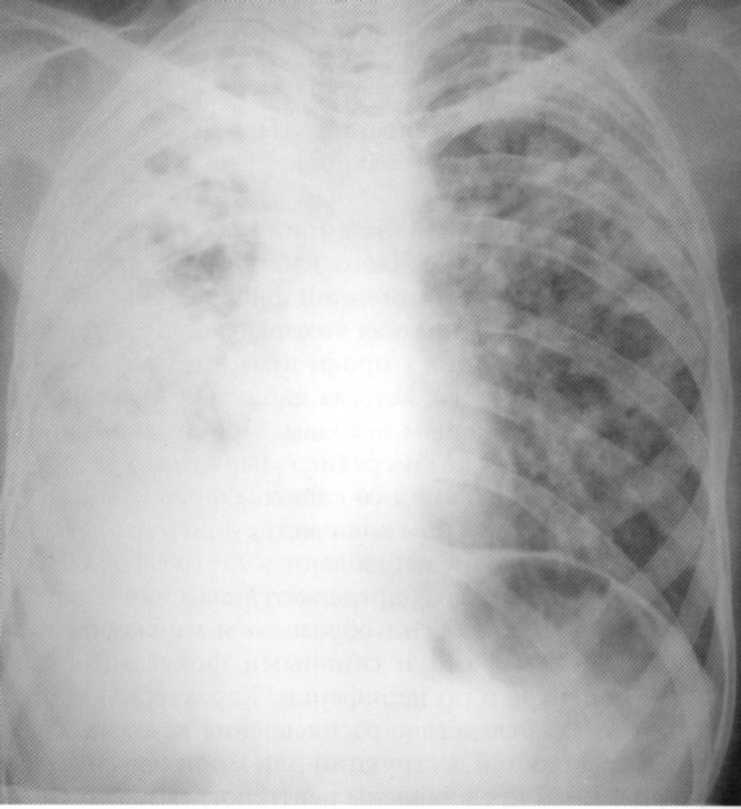
Atskleista fluorografiniame tyrime. MBT (+). Mirė anti-tuberkuliozinėje ligoninėje nuo šviesos kraujavimo
Pacientas, 28 metai. Dvipusė proginė pneumonija su keliomis milžiniškomis sunaikinimo ertmėmis. MBT (+). Ypač vėlai diagnozuoti. Diagnozė patvirtinama skyriuose.
Platinamos tuberkuliozės plaučiai
Platinama plaučių tuberkuliozė atsiranda dėl bakteremijos. Paskleidžiamos tuberkuliozės galimybės išsiskiria patogeneze ir klinikiniu bei radiologiniu vaizdu. Vaikams, paaugliams ir jaunų žmonių jauniems žmonėms, ūmaus ir subakuto skleidžiama tuberkuliozė gali atsirasti pirminės infekcijos metu. Infekcija tokiais atvejais platina hematogeniniai ir limfogeniniai keliai. Platinamas procesas pagyvenusiems žmonėms, kaip taisyklė, yra endogeninio reaktyvacijos senosios tuberkuliozės dėmesio. Kiaulinė tuberkuliozė yra apibendrintas procesas su plaučių, kepenų, blužnies, smegenų korpusų ir kitų organų srautu sistemos. Ligos simptomus lemia tam tikrų institucijų pralaimėjimų dominavimas. Pacientams, sergantiems maža tuberkulioze, randamografiniame rentgenogramografiniame, tos pačios rūšies vienodo vykdymo intensyvumo, tankiai ir tolygiai išdėstyti visuose moliuotojo laukuose. Dėl didelio skaičiaus žirklės, kraujagyslių modelis nėra matomas. Kai pastatytas, išplatinta tuberkuliozė atrodo tiek mažų ir didesnių kremo židiniai. Pacientams, sergantiems lėtiniu platinamu plaučių tuberkulioze radiografuose, pastebimi įvairių dydžių ir intensyvumo židiniai, vietose, sudarančių konglomerates, kartais su sunaikinimu. Dažnai atsiranda eksudacinė pleurija.
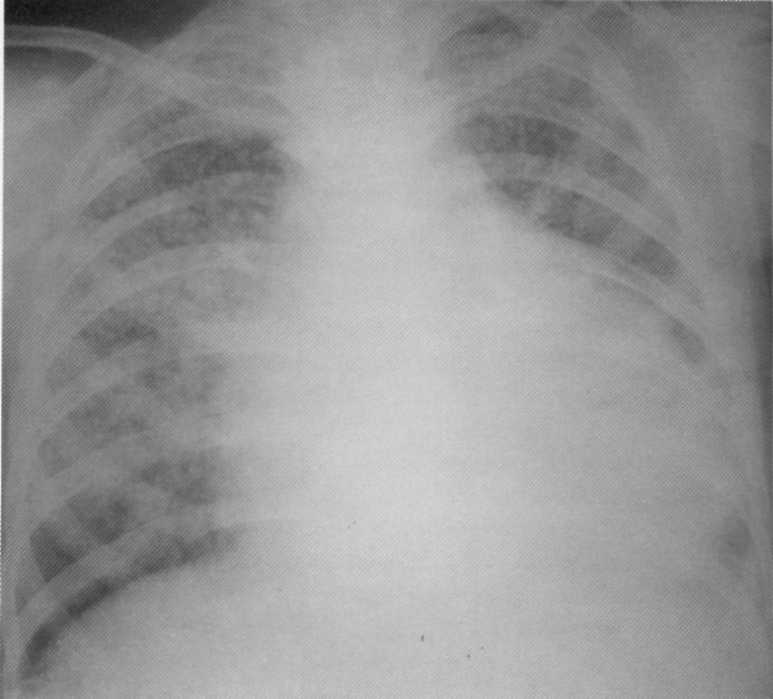
Pacientas, 24 metai. Ūmus platinamas (milijonų) tuberkuliozė, apsunkina eksudacinį perikarditą. Pirmą kartą atskleidė fluorografinio tyrimo metu. Pacientas gavo gydymą tuberkuliozės ligoninėje apie 10 mėnesių. Baigė visą židinio pakeitimų rezorbciją.
Caverninė tuberkuliozė pasižymi plaučiuose, susidarė plonas sienos ertmė be perifokalinio uždegimo požymių, didelių bronchogeninių sklaidos ir pluoštinių pokyčių gretimame šviesos audinyje. Ertams susidaro pacientams, sergantiems infiltraciniu, platinamu, židinio tuberkulioze, tuberkuliozės gėdos arba kai liga vėluojama, kai sunaikinimo fazė baigiama ertmės formavimu. Pastaruoju atveju pirminės tuberkuliozės formos požymiai praktiškai išnyksta.
Cavernous tuberkuliozė vyksta bangomis. Per žalos laikotarpį klinikiniai simptomai gali būti nebuvimas. Pasaulio paūmėjimo metu pasirodo intoksikacijos sindromas, kosulys, kartais hemochkami. MBT dažnai randama, ypač jei nėra chemoterapijos.
Pagrindiniai chaverninės tuberkuliozės diagnostikos metodai - šviesos ir rentgeno spindulių difrakcija apie šviesos ir skreplių tyrimus MBT. Radiografuose nustatomas žiedinis šešėlis su plonomis sienomis. Tam tikra vertė pacientams, sergantiems cavernous tuberkuliozės plaučiais, turi dinamikos kraujo tyrimus. Leukocitinė formulė į kairę, Lymphopneus, o ESP padidėjimas dažnai rodo ligos pasunkėjimą su santykine klinikine gerove. Diagnostikos patikrinimas turi būti atliekamas pagal specializuotą ligoninę. Diferencinė diagnostika turėtų būti atliekama su lūžimo naviku, lėtiniu abscesu, vienkartiniu cianu, bronchektėmis.
Caverninė tuberkuliozė yra pereinamojo laikotarpio forma ir yra reti. Dažniau yra pastebėtas pluošto-caverninės tuberkuliozės vystymas, kuriame vienai ar kelios ertmės (urvas) yra suformuotos šviesos nuo sunkių pluoštinių pokyčių ir bronchogeninio sklaidos fone su produktyvaus uždegimo dominuojant eksudacinį uždegimą. Pluoštinės ertmės siena yra tankios kapsulės, susidedančios iš trijų sluoksnių: kazometrinio nekrozės sluoksnio, specifinio granuliavimo veleno ir nespecifinio granulių audinio su pluoštinių pokyčių buvimu. Pneumosklerozė, cistos, bronchėstazės, emfizema, sandarinimo indai vystosi peripocinai, ir yra žala laivams varikozinės venų pavidalu ir bronchų sienos arterijų aneurizma, kuri gali sukelti hemoptiją ir kraujavimo aukštį. Ertmė yra pranešta bronchų medžiui ir gali turėti drenažo bronchų formą.
F. ibrozno-Cavernous plaučių tuberkuliozė vyksta su paūmėjimo laikotarpiui. ir kriauklės. Atsižvelgiant į ligos simptomų įvairovė, trys klinikiniai variantai gali būti išskirti: 1) ribotą, palyginti stabilią rožinį-caverninę tuberkuliozę; 2) progresuojanti pluoštinė tuberkuliozė; 3) Fibrozno-caverno tuberkuliozė su komplikacijomis ir tolesniais laipsniškais srautais iki kazometrinių pneumonijos plėtros, pacientai skundžiasi temperatūros kilimu, prakaitavimu, apetito sumažėjimu, svorio netekimu, bendruoju silpnumu, kosuliu su skrepliu, hemoptia. Kartais yra ertmės sienos ir atsiranda spontaniškas pneumothorax. Pagrindinis pluošto tuberkuliozės tikrinimo metodas yra klinikinis radiologinis derinys kartu su dažnai aptikimu MBT drėgnoje.
Radiografai pacientams, sergantiems pluoštine tuberkulioze, viena ar kelios neteisingos formos ertmės su storomis sienomis yra atskleista polimorfinio vaizdo fone bendrų formoje ir, kaip taisyklė, dvišaliai pluoštiniai pokyčiai, padermių modeliai, išplėtimas ir Persikvinimas ir Mediastinum senų ir didžiulių pokyčių kryptimi, pleuros klojimas bronchogeninė sklaida. Ertmė mo.Žarnai turi dydį nuo kelių centimetrų iki milžiniškų ertmių.
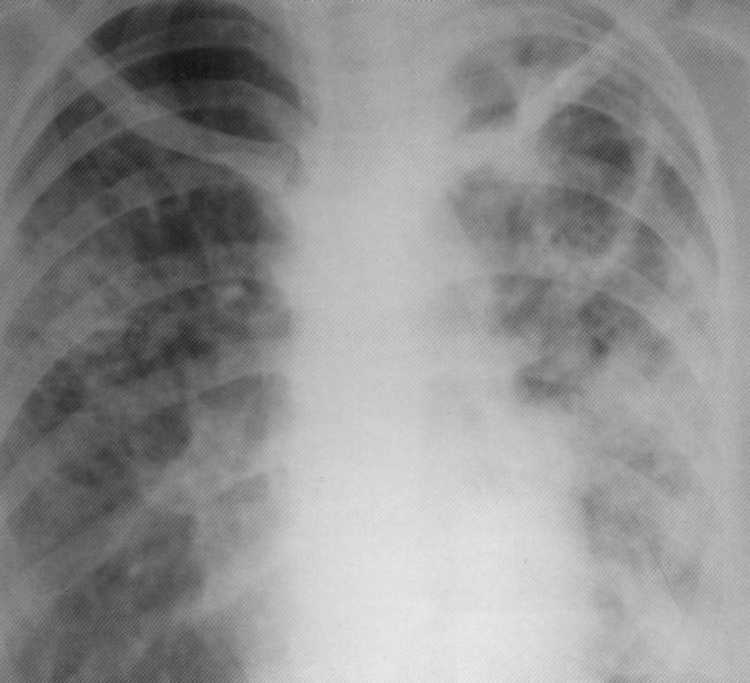
Pacientas, 1.2 metai. Pirmą kartą diagnozuota dvišalė pluoštinė tuberkuliozės plaučiai. MBT (+). Rentgeno spindulių difrakcijos modelyje kairėje viršutinės dalies - milžiniška ertmė su tankiomis pluoštinėmis sienomis ir infiltracija, kuri užima visą kairiąją šviesą. Teisė - bronchogeninio polimorfinio pobūdžio ir kelių sklaidos fot ertmės naikinimas.
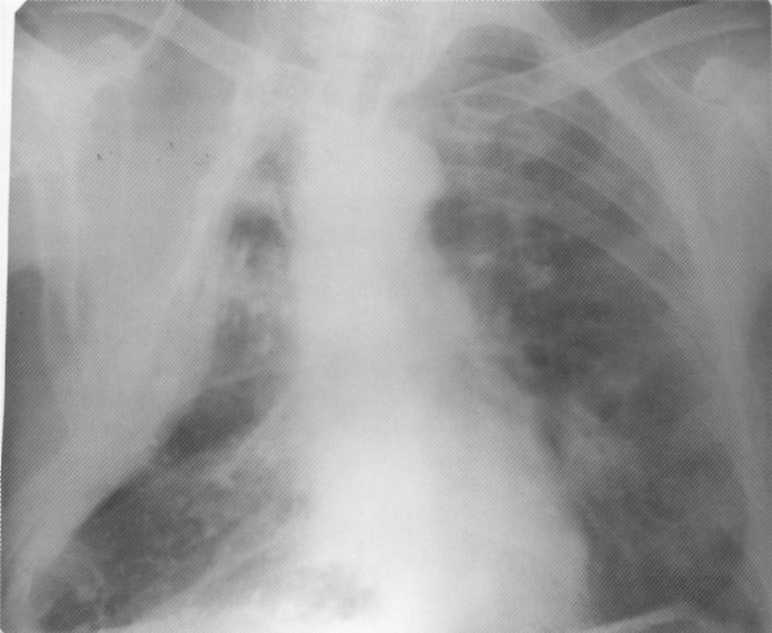
Pacientas, 42 metai. Dešinėje pusėje thoracoxty apie plaučių plaučių tuberkuliozę. Kairėje - keli skirtingų vertybių ir tankio židiniai (rezultatas)
Tuba rculem plaučius.
Plaučių tuberkuliozė yra palyginti reta tuberkuliozės forma, kuri pasireiškia kapsulio kazinio fokusavimo šviesos ženklu nuo 1 iki 3 skersmens ir dar daugiau. Atskirti homogenišką, sluoksniuotą, vienišą ir konglomeratą tuberculos. Paprastai jie nesikrečia daugelį metų ir pasirodė. Tačiau kai kurie tuberkulai (dažniau nei 3-4 cm dažniau) yra linkę į progresavimą. Kai yra sunkinanti ligakosulys, hemoptysis, apsinuodijimo požymiai.
Diagnozuojant tuberkuliozę, rentgeno difrakcijos duomenis ir biochoskopijoje gautą biologikopiją tyrimas yra svarbūs. MBT bus nustatyta retai. Radiografas aptinka suapvalintos formos šešėlį su laivyno lauko kontūrais. Kartais apvalus fondas lemia pjautuvo apšvietimą sunaikinimo sąskaita. Taip pat įmanoma perifokalinį infiltraciją. ir žievelės bronchaigenų atskyrimas.
Sarkoidozės plaučiai
Plaučių sarkoidozė - sisteminė lėtinė neaiškios etiologijos liga, grindžiama imuninių mechanizmų pažeidimais ("T-limfocitų" santykio pasikeitimas), vedantis į epitelio ląstelių susidarymą organuose ir audiniuose, neturinčiais ryškių "CaseSa" ir "Perifokal" uždegimas su rezorbcijos ar fibrozės rezultatais.
Šiuo metu tiek Rusijoje, tiek užsienyje pradėjo taikyti Tarptautinę rentgeno sarkoidozės klasifikaciją, kurią sukūrė Europos kvėpavimo draugijos komitetas ir pasaulinė sarkoidozės ir kitų granuliacinių ligų organizacija (1999), įskaitant penkis etapus:
0 etapas yra normalus rentgeno spinduliuotė (nesant matomų radiografinių pokyčių, sarkoidozės diagnozė negali būti atmesta, jei pacientas turi odos pažeidimus);
i etapas - Dvišalė limfadenopatija Mediatunum (DLS);
iI etapas - DLS kartu su infiltracija šviesos parenchimos;
iII etapas - šviesos infiltracija be DLS;
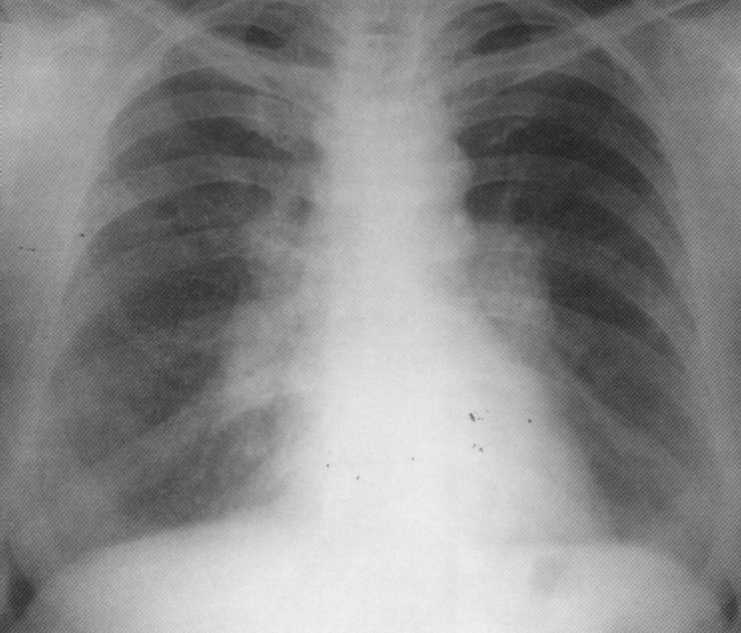
Pacientas, 38 metai. Sarkoidozės I etapas. Atsitiktinai atskleidė fluorografinį tyrimą. Nustatyta neleistinų limfmazgių pralaimėjimo. Skundai dėl mažo kosulio, silpnumo, lengvai pojūčiai Krūtinėje. Manta testas neigiamas. Buvo ambulatorija. Po 3 metų atėjo išsamus atkūrimas.
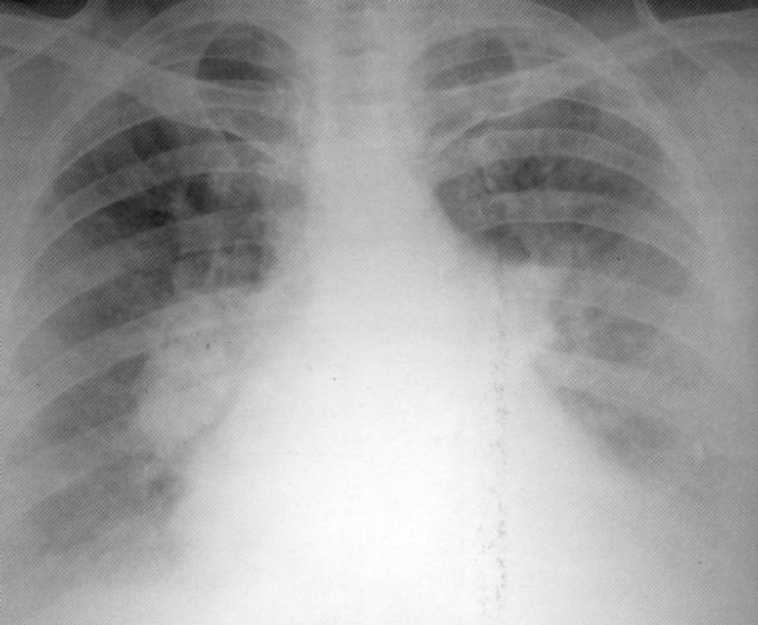
Pacientas, 55 metai. Sarkoidozė ir etapas. Atskleista fluorografiniame tyrime. Diagnozė patvirtinama histologiškai. MANTA testas 5 mm. Ant radiografo - dvišalis intragoninių limfinės mazgų padidėjimas su infiltracija aplink juos ir dalyvavimas parsakacinių pleuros procese kairėje.
Rentgeno spinduliuotės simptomų komplekso pagrindas pacientams, sergantiems kvėpavimo institucijų sarkoidoze, yra adenopatijos požymiai limfinė sistema Didžiosios daugumos dvišalės atvejų), sklaidos ir tarpkoninių pokyčių lengvo audinio,pneumosklerozės ir tilito puokštė. Svarstytas polimorfizmas su židinio šešėliai plaučiuose, jų daugiausia skrudinant lokalizaciją.
Kvėpavimo organų sarkoidozės diferencinė diagnozėde tiesiog su limfogranulomatozės limfoma, plaučių vėžiu, tuberkulioze.
silikozė. \\ T
Silikozė yra labiausiai paplitęs ir sunkus pneumokoniozės tipas, kuris randamas darbuotojų kasybos, mašinų kūrimo, porceliano fajanso ir metalurgijos pramonėje.
Liga yra susijusi su ilgalaikiu toksišku poveikiu bronchopiniam silicio dioksido sistemai (SIO.,), esančioje kvarco dulkėse laisvoje būsenoje. Kontaktinis laikas su dulkėmis, vedančia į liga, svyruoja plačiai ir svyruoja nuo 3 iki 10 metų ar daugiau.
Charakteristinis morfologinis silikozės elementas yra granulė, kuri yra suapvalintos arba netaisyklinga forma. Silicitinių mazgelių skaičius yra kitoks, jie sujungia, sudaro dideli mazgai ir konglomeratai. Tuo pačiu metu, nevienodas pluoštinių audinių augimas randamas alveoliniais pertvaromis, palei bronchus ir laivus, todėl kai kuriose šviesos dolkovy atelektazės vietose ir kitoje - emfizemoje.
Priklausomai nuo mazgelio proceso ar intersticinės fibrozės vyraujančios, išskiriamos trys silikozės formos: mazgelis (tai yra dažnas), difuzinis sklerozinis (intersticinis), kuris atsiranda gana gerybinis, ir mazgelis (naviko formos, numoro) , reikalaujant diferencinės diagnozės su plaučių naviku. Naviko formos atveju silicio mazgai sujungiami į didelius mazgus, kurie gali užimti daugumą akcijų ar net visos plaučių dalies. Pacientams, sergantiems siliciotarba, morfologinę vaizdą daugiausia lemia silicio arba tuberkuliozės proceso dominavimas.
Klinikiniai ir radiologiškai išskiriami trys silikozės etapai. I abiejų pusių radiografų stadijoje, plaučių šaknų išplėtimas ir sandarinimas, broncho kraujagyslių modelio simetrifikavimas, jo restruktūrizavimas dėl korinio tipo, nedidelio maži mazgelių kiekio buvimas, daugiausia viduryje šviesos laukų skyriai. Pradiniame ligos laikotarpyje pacientai skundžiasi retais sausu kosuliu, neribotam ne nuolatiniu krūtinės skausmu. Kartais aptinka košinio garso, kieto kvėpavimo, išsklaidytų sausų ratų dėžutės toną. Funkciniai rodikliai išorinis kvėpavimas Ilgą laiką gali būti įprasta. II etape silikozė, rentgeno fibrozės ir emfizema yra didėja, yra mazgelių skaičius, kuris formuoja židinių šešėliai nuo 1 iki 10 mm su smakingų kontūrų skaičius. Per šį laikotarpį pacientai skundžiasi kosulio su nedideliu kiekiu gleivinės-pūlingo skreplių, dusulio treniruotės metu ir laikui bėgant. Išorinio kvėpavimo funkcijos yra obstrukcinių ribojančių sutrikimų. Klinikinį įrankį galima nustatyti šviesos hipertenzijos požymius. Su auskultacija antrojo tono dėmesys antrajame tarpkontalone į kairę nuo krūtinkaulio krašto dėmesio yra atskleista; dėl EKG - padidėjo grupės dantų lydmuose II,III., aVF.Širdies elektrinės ašies nuokrypis į dešinę, ant radiografų - antrojo lanko patinimas kairiajame vidurinio šešėlio kontūre, su dopler-echokardiografija - pastebimas sistolinis ir vidutinio slėgio padidėjimas šviesos arterijoje. III silikozės (klinikinio radiologinio) etape mazgeliai gali sujungti į didelius mazgus ir dvejartojus, aptinkamas bronchų medžio deformacija ir plaučių šaknų skaičiavimas. III ligos etapą pasižymi didėjant kvėpavimo nepakankamumui, gali atsirasti uždegimo traukuliai. Dėžutės perkusinis garsas nustatomas virš plaučių laukų, išgirdo standų, atsipalaidavęs kvėpavimas, sausas ir šlapias sūkurėliai, pleuros trinties triukšmas. Pagrindiniai išorinės kvėpavimo funkcijos parametrai smarkiai pažeidžiami.
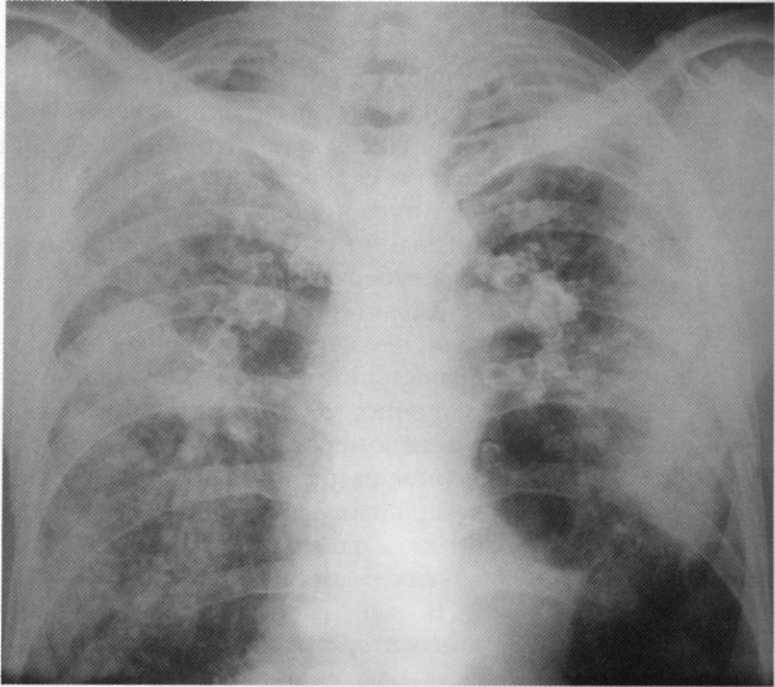
Pacientas, 59 metai. Kasyklą daugiau nei 30 metų patirtį. Ant abiejų pusių rentgeno, dideli konglomeratai matomi, vaizduojami su židinio ir infiltraciniais pakeitimais. Rentgeno spindulių modelis atitinka siliokozę III. Etapai (naviko forma). Atsižvelgiant į klinikinius ir laboratorinius tyrimus buvo įdiegta silicootbercool. MBT (+). Kvėpavimo takų sutrikimas
2 laipsniai.
Pacientas, 60 metų. Anksčiau minerai su ilgamete patirtimi. Silicozė. \\ TIII. Etapai, mazgo forma. Ant abiejų pusių radiografui - bendras fibrozė su dideliais konglomeratoriais ir limfinės mazgų pažeidimais. Išreiškė emfizemos plaučius. Dviejų laipsnių kvėpavimo sutrikimas.
PLAUČIŲ VĖŽYS
Šviesos vėžys (bronchinė karcinoma, bronchogeninis vėžys) - piktybinis navikas, plėtojant nuo bronchinio medžio gleivinės epitelio.
Klinikinis RL paveikslėlis priklauso nuo naviko lokalizavimo (centrinio, periferinio), augimo (endofitų, exofic), histologinės struktūros (bauda, \u200b\u200bne korinio), antrinis uždegimas
Šviesos audinių (vėžio pneumonito, perifokalinės pneumonijos) pokyčiai, ligos etapas, nespecifinės organizmo hiperginės reakcijos į naviką (paranelastiški sindromai).
Centrinis plaučių vėžys
Pagrindinis simptomas Centrinės (bronchogeninės) RL klinikinėje nuotraukoje yra mažo produkto kosulys, o ne pareikalauti pacientui. Liga išsivysto palaipsniui, didėjantis nuolatinis intensyvumas, ne gydantis kosulys pacientui su lėtiniu bronchitu leidžia įtarti neoplazmą. Jai būdinga neophiceal gleivinė arba gleivinės pūlingas skrepliai, kartais su kraujo stiprumu dėl naviko opos ir paviršiaus gedimo. Kartais stebimas hemlooking ir šviesos kraujavimas.
Su endobrocial augimu naviko yra hypoventiliacija ir "Obtu-spinduliuotės emfizema segmento, ir tada būdingų atelektazės požymių. Yra įvairaus sunkumo laipsnių dusulys, neapibrėžtas įvairių intensyvumo skausmas krūtinėje. Kartais pažeidimo pusėje galima aptikti krūtinės atsilikimą kvėpavimo metu, bronchofono susilpnėjimą ir vokalinis Jitter. (Su pneumonija, yra stiprinimas), kvailas atlikėjas. Su auskultacija, kvėpavimas smarkiai susilpnėjęs arba nėra. Kartais galima ištirti "bronchitiniu" švokštimą ar požiūrį. Galima sukurti įprastą pneumonitą arba parakancastic pneumoniją, kuri išreiškia kosulio stiprinimą su gleivinės šventiniu skrepliu, dideliu karštuku, krūtinės skausmu nuotėkio pusėje, leukocitozė su į kairę, padidėja ESO.
Plevuros naviko daigumas, krūtinės sienelė, perikardo arba diafragma (III etapo) lydi užsispyrusi skausmo sindromas, ex-sieros pleurito vystymasis su kaupimu serous-hemoraginės pleuros ertmėje skystis. Po evakuacijos greitai (kartais po dienos) kaupiasi dar kartą, o tai neabejotinai išskiria naviko pleurito eigą nuo tuberkuliozės, parapneumono ir kt. Pavėluoti ligos simptomai yra talpinami ir bendrai silpnumas.
Centrinės spinduliuotės diagnozė turėtų būti sudėtinga ir apima krūtinės organų polipoliją, skreplių, bronchoskopijos su endobronchialiniu biopsija tyrimas. Pacientams, sergantiems pleuros efuzijos atlieka terapinis ir diagnostinis pleuros punkcija. Centrinį RL pasižymi sudėtinga šešėlinės nuotraukos dinamika, objektyviai atspindi pastovią ligos progresavimą. Radiografai, šešėlis reiškinys, dėl skirtingų objektų, naviko mazgo, segmento atelektas, arba visą plaučių dalį, hiperplazed limfmazgius, pleuros efuziją, metastazes. Dažnai atsiranda šviesos parenchimos infiltracija dėl obultūrinio pneumonito arba parašancio pneumonijos. Dyginant naviką stubure, jo sunaikinimo požymiai yra gerai matomi šoniniais rentomis.
Rentgeno spinduliuotės pokyčiai priklauso nuo centrinio RAL lokalizacijos ir formų (endobronchialinės, peribroso šakės arba peribronchialinio mazgo). Pagrindinis navikas, kurio skersmuo yra mažesnis nei 5-6 mm, neįmanoma atskleisti radiografijos. Didesnis surinkimas nustatomas riboto homogeniško vidutinis intensyvumas, susijęs su plaučių šaknu arba šalia Mediatunum šaknų, su išgaubtu išorinio kontūro, kartais su pastebimu radialiniu radialiniu spinduliavimu, nukreiptu nuo paauglių dulkių. naviko.
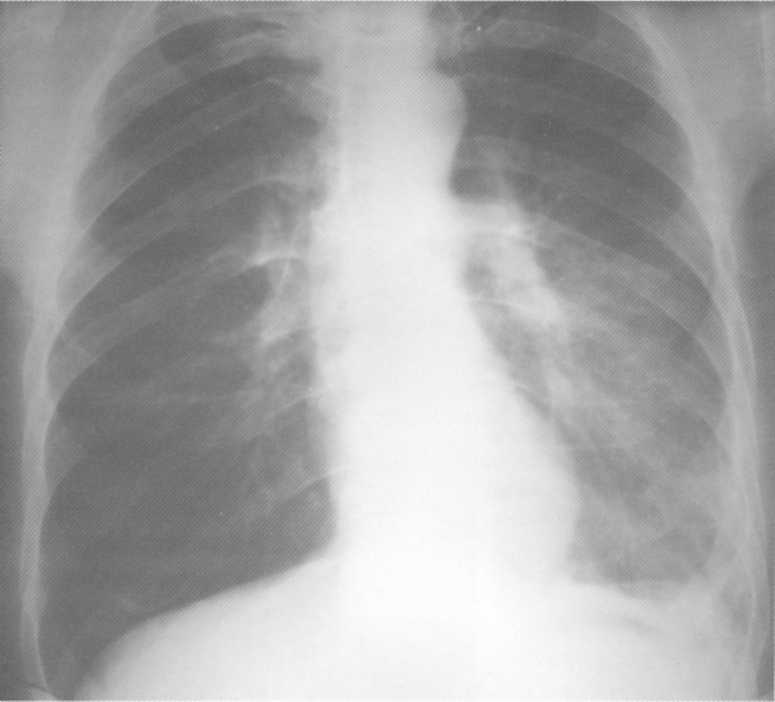
Pacientas, 61 metai. Ambulatorinė nuo pasikartojančios pneumonijos buvo pakartotinai pakartotinai. Ligoninėje, klinikinė ir radiologiškai patvirtinta kairiajame centriniame vėžiu su viršutinės skilties hiperaliu (t 2
N. 1
M. 0
II etapas). Diagnozė buvo patvirtinta naudojant CT.
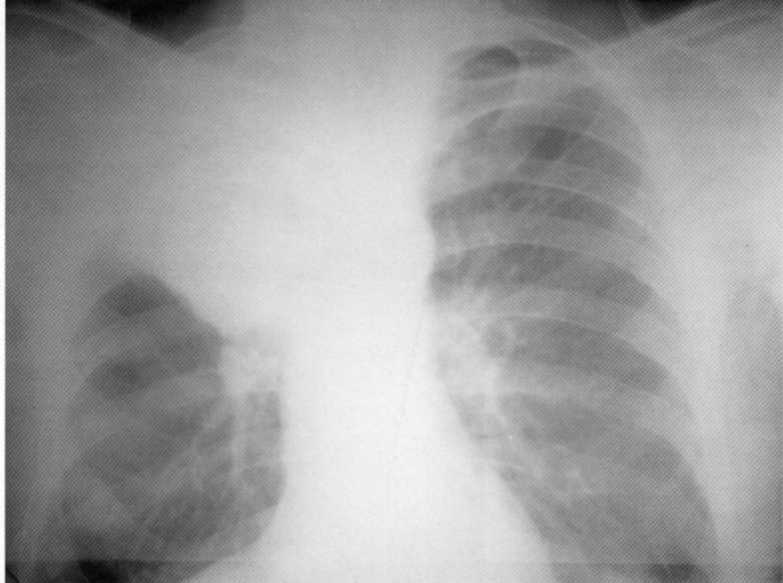
Pacientas, 47 metai. Centrinė Viršutinės dešinės šviesos dalies vėžys
(T. 2 N. 2 M. Q., IIia. etapas). Histologiškai - Platagrock Vėžio vėžys
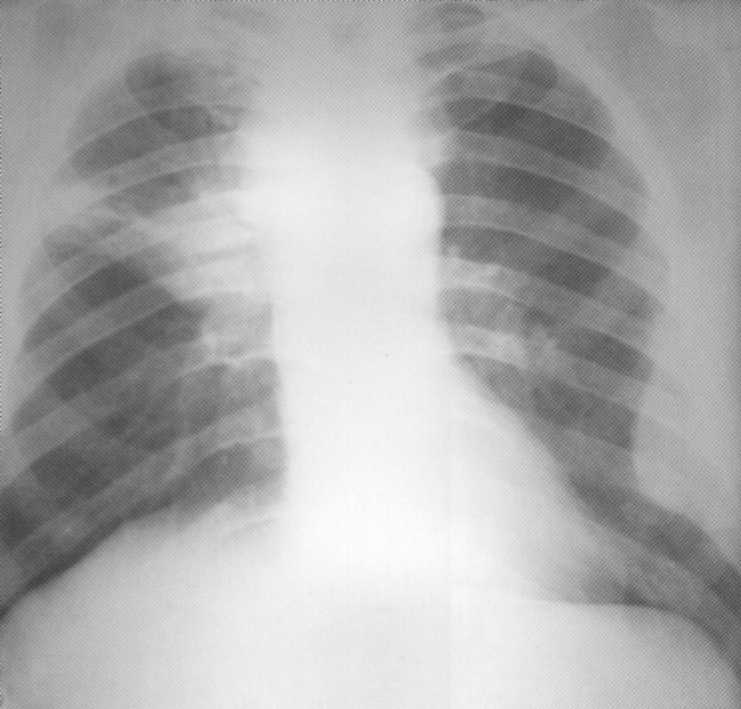
Pacientas, 57 metai. Centrinė vėžys viršutinės dalies dešinės šviesos su AttelectasisS. 3 (T. 2 N. 2 M., IV etapas). Ribotas parakostoal pleurizingas kairėje kaip metastazės.
Periferiniai vėžys lekkova
Periferinė plaučių vėžys ilgą laiką (2-5 metai ir daugiau) gali atlikti asimptominį ir atskleisti atsitiktinai, kai fluorografinis tyrimas. Kosulys ir hemoptysis pastebimi daug rečiau nei pagal centrinę vėžį ir yra dėl didelių bronchų antrinio daigumo. Naujais atvejais galimas karcinomos pleurito vystymasis.
Su periferiniu vėžiu radiologiškai atskleidė naviko mazgo šešėlį su aiškiais lauko grandinėmis. Naviko suskirstymas sukelia ertmę su storomis sienomis ir netolygiomis vidinėmis grandinėmis, kartais su mažu skysčio lygiu.
Periferinio plaučių vėžio diferencinė diagnostika turi būti atliekama su kitų lokalizacijų vėžiu metastazėmis, \\ t gerybiniai navikai, abscesai, sulaikymas cianas, užsitęsęs pneumonija, tuberkulos, echinokokozė.
Jei navikas yra įtariamas, kad būtų galima patikrinti diagnozę, be rentgeno, CT arba NMR, taip pat bronchoskopija arba keitiklis punkcija biopsija.
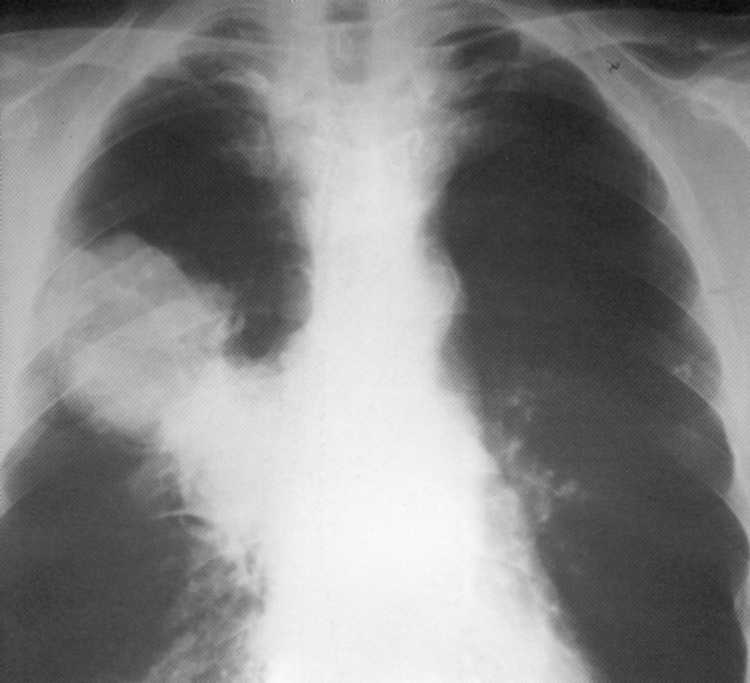
Pacientas, 52 metai. Periferinė vėžys viršutinės dalies dešinės šviesos su dygimo į netoliese Bronchi (T. 3
N. 2
M. 0
,
IIia. etapas). Ant radiografo - intensyvus homogeniškas šešėlis ovalo formos su aiškiais lauko kontūrais su LYG šaknų limfmazgių dalyvavimą. 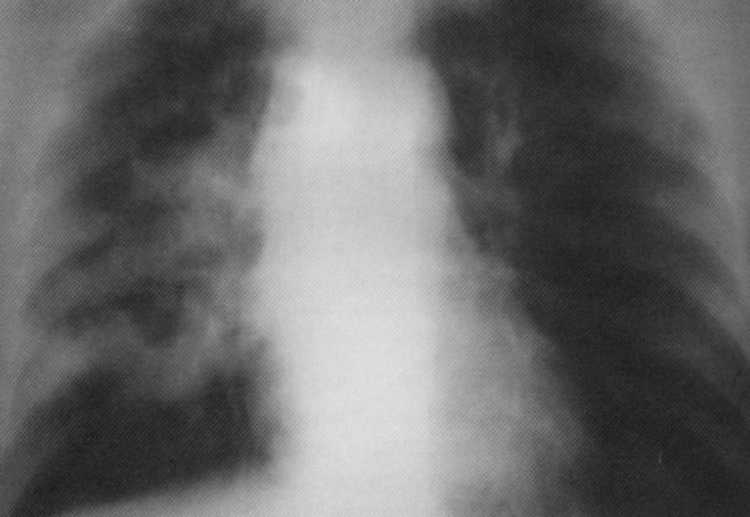
Pacientas, 60 metų. Patvarus buvo gydomas iš tuberkuliozės. Tomograma: dešinės šviesos vėžys keliuose skilimo fazėje - periferinio vėžio juostos forma ( T. 3
N. 2
M. 0
,
IIia. etapas). Pacientas yra valdomas, diagnozė patvirtinama histologiškai - plokščios vėžio vėžys.
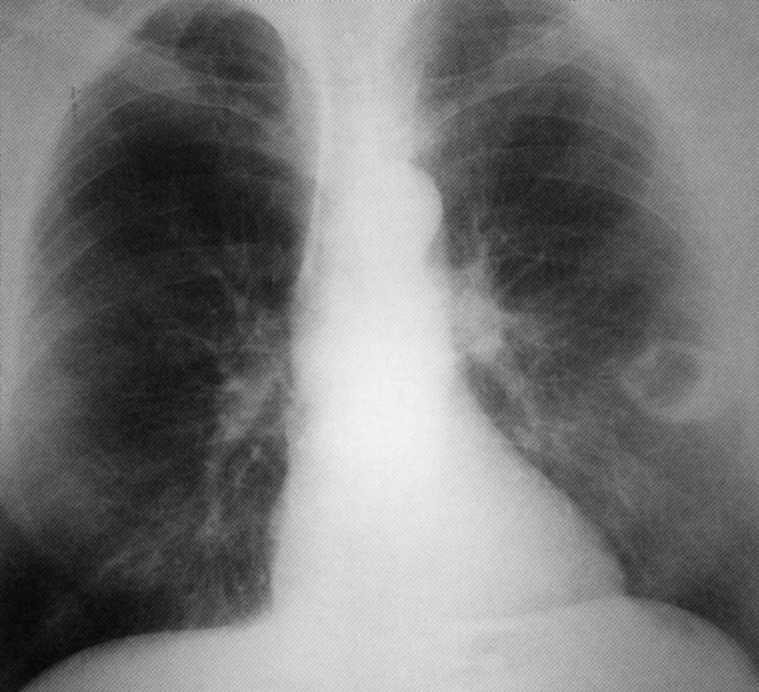
Pacientas, 62 metai. Periferinio kairiojo šviesos pakraščio vėžys skilimo fazėje - periferinio vėžio juostos forma ( T. 2
N. 0
M. 0
, Aš etapas).
Metastazinis plaučių pažeidimas
Metastazinis plaučių pažeidimas atsiranda pirminės skrandžio, inkstų, skydliaukės, prostatos, kiaušidės ir kitų vietovių vėžio vėžiu. Radiografai, metastazės plaučiuose galima nustatyti įvairiais įvairių dydžių medicinos atspalviais pavidalu. Klinikinis metastazinio vėžio vaizdas priklauso nuo plaučių, lokalizavimo ir kitų pirminio naviko savybių laipsnio.
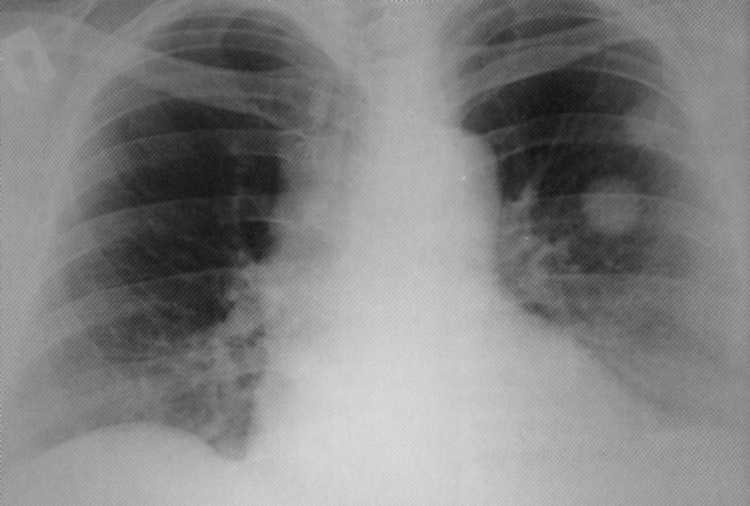
Pacientas, 50 metų. Anamnezė yra radikalus veikimas apie kairiąją kiaušidžių vėžį. Po 3 metų metastazės buvo atskleistos viršutinėje kairiosios šviesos dalyje: 2 27 ir 23 mm skersmens naviko tipai yra aiškiai matomi.
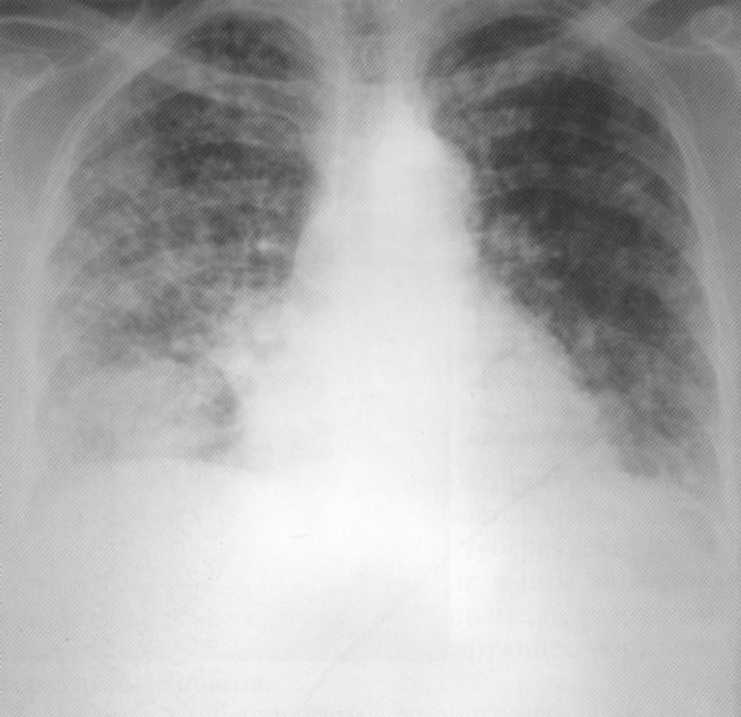
Pacientas, 67 metai. Dvišalis bendras metastazinis procesas legKI su stuburo pralaimėjimu. Pirminė vėžio lokalizacija - kairiajame kiaušidelyje. Radiografai - židinio šešėliai (daugiau dešinėje pusėje) įvairaus dydžio ir intensyvumo vietose drenažo pobūdžio vietose su šaknų šaknų šaknų limfmazgių procese.
Bandymo užduotys
Mažiausias autonominis šviesos vienetas
B. Segmentas
V. Azinus.
G. Subdolc.
Plaučių šaknis išsiplėtė
B. Centrinis vėžys
V. Collaplanzakh.
G. Su visomis šiomis ligomis
Būdinga cistinių plaučių bronchografija
B. NĖRA BRONCHINIŲ MEDŽIAGŲ POKYČIŲ
B. Bronchų deformacija ir cistas
Bronchų deformacija be kontrastingos cistos
Kai ūminė pneumonija yra geriau taikyti metodą
B. rutina rentgeno spinduliuotė su CT
V. Režisinė rentgeno ir bronchoskopija
KT ir bronchografija
Centrinė vėžio šviesa dažniau pasitaiko bronchuose
B. Segmentavimas
V. DOLIS.
Majoras
Ūminis pneumonija stebina daugiausia
B. Cloak sluoksnis
B. Branduolinis sluoksnis
Branduolinės ir apsiausto sluoksniai vienodai
Tuberkuliozės infiltratas apibūdinamas
B. DIMMING Segmentas su mažėjant tūrio metu
B. Apvali fokusavimas su skilimo ir skysčio lygiu
Aplink fuzzy kontūras ir Drotout
Labiausiai būdingas rentgeno spindulių ženklas
B. Plaučių modelio stiprinimas ir deformacija
B. Plaučių laukų skaidrumo gerinimas
Keisti plaučių piešinį ir plaučių šaknis
Kraujagyslių modelis gali būti nustatomas ant krūtinės rentgeno
B. Nuo pirmojo gyvenimo mėnesio
B. Nuo 1 metų
Po 3 metų
Su Brubal Pneumonia dažniausiai tinkama šaknis
B. Išplėstinė ir perkelta
B. Išplėstas su burgterio kontūrais
G. Išplėstas ir Nestaurant
1 dalis.




