Lėtinė nesėkmė obstrukcinė plaučių liga. Gripo vakcinacija. Ligų vystymosi priežastys vaikystėje.
Turinys:
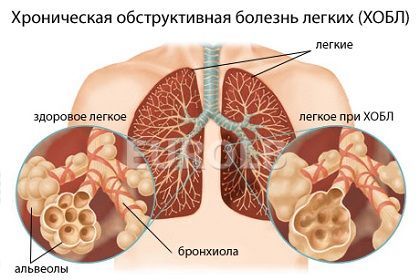
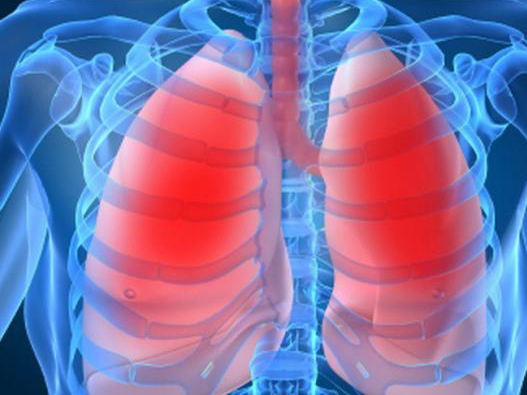
LOPL yra sumažintas medicinos terminas reiškia lėtinę obstrukcinę plaučių liga. Ši pavojinga liga yra ketvirta vieta tarp priežasčių, kurios sukelia mirtiną rezultatą. LOPL vis dar nėra galingas gydymui, o šiuolaikinės medicinos metodai gali būti sustabdyti savo dabartinę ir tam tikru mastu palengvinti paciento gyvenimą.
Ši liga yra laikoma daugiakomponent, nes keli gyvybiškai svarbūs organai yra veikiami sunaikinančio poveikio.
Lėtiniu uždegimu, tuo pačiu metu siauras airways.ir plaučių audiniai yra sunaikinti. Dėl šios priežasties atsiranda kosulys, gerinamas dusulys, atsiranda greitas nuovargis, kūnas jaučiasi nuolatinis deguonies trūkumas. Jei LOPL gydymas atliekamas ne tinkamu lygiu, tada palaipsniui yra neįgalumas, po to - mirtinas rezultatas.
Dažniau ši liga atsiranda dėl rūkymo, kurio metu atsiranda negrįžtama žala bronchai ir plaučių audiniui. Be rūkymo, liga gali kilti dėl darbo su kenksmingomis sąlygomis, su sistemingai įkvėpus dūmų ir dėl nepalankios aplinkos būklės.
Simptomai Hobl.
Ant ankstyva stadija Plėtra, LOPL negali pasireikšti. Pagrindiniai simptomai pasirodo vėliau, visų pirma, rūkančiuose. Dėl klinikinių apraiškų laiko įtakos paveldimas polinkis į ligą.
Būdingi simptomai pasirodo sauso ar šlapio kosulio pavidalu, daugiausia ryto laikrodyje. Tada dusulys atsiranda, kai kvėpavimas pirmiausia tampa sudėtingas fizinio krūvio metu, o tada ir ramioje būsenoje. Su tolesniu ligos progresavimu, kvėpavimas lydi švilpimas švilpimas vietovėje krūtinė.
Liga klasifikuojama kaip I, II, III ir IV etape. Kas atitinka šviesą, vidutinį, sunkų ir labai sudėtingą formą. Daugelis pacientų pastaraisiais dviem etapais kreipiasi į gydytoją, kai gydymas nebėra tinkamas poveikis.
Ligos metu, visuose etapuose, įsivaizduojamas atsigavimas ar atsisakymas įvyksta periodiškai. Šiuo metu žmogus pradeda jaustis gerai, o pati pati liga beveik nėra manifesta. Tačiau po patobulinimų, pasisakymų laikotarpiai yra propaguojami. Kiekviename etape LOPL gydymas atliekamas pagal jo formas ir metodus.
Vidutinio sunkumo lošimo gydymas
Klinikinė veikla, atlikta gydant COPD, pirmiausia sumažinti neigiamų veiksnių, kurie pakenkia organizmui, poveikį. Įskaitant darbą, kad paaiškintumėte privalomą rūkymo atsisakymą.

Tuo pačiu metu naudojami vaistai ir ne narkotikų terapijos metodai ir metodai. Jie yra derinami, priklausomai nuo žmonių sveikatos būklės, tobulinimo ir vėlesnio paūmėjimo laikotarpiais. Rizikos veiksnių mažinimas prisideda prie sėkmingo gydymo LOPL. Pavyzdžiui: rūkymo atsisakymas žymiai sulėtina bronchų kliūtį.
Vidutinis LOPL laipsnis apima šiuos gydymo principus:
- Ligos progresavimo procese įvyksta terapinių procedūrų suma. Tačiau nė vienas vaistas neturi įtakos bronchų pataisymo mažėjimui, kuris išskiria LOPL iš kitų ligų.
- Narkotikai kaip bronchoditai, iš esmės sulėtina bronchų obstrukciją. Naudojimo režimas gali būti reguliarus arba periodiškas.
- Geras efektas suteikia įkvėpimo gliukokortikoidų naudojimą, palengvina paūmėjimus. Jie gali būti naudojami kartu su adrenomimetika, skirta ilgam veikimui. Abu šie vaistai turi papildomą teigiamą poveikį plaučių veikimui. Nerekomenduojama naudoti gliukokortikoidų tabletėse ilgą laiką, nes jų poveikis vystosi.
- Viduriniame ligos etape rezultatai suteikia terapinę fizinę kultūrą, kuri padidina pacientų stabilumą iki fizinio krūvio, kuris sumažina nuovargį ir dusulį.
LOPL gydymas, sunkus srautas
Sunkios ligos reikia nuolatinių priešuždegiminių priemonių. Tik šiuo atveju LOPL gydymas suteiks reikiamą teigiamą rezultatą.
Šioje ligos etape terapija didėja:
- Įkvėpimo gliukokortikosteroidų dozės yra nustatytos naudojant vaistai Bekotide, Becklazone, Benacort, Bulvikort, Flixidis ir kiti panašūs vaistai. Visi jie yra dozės įkvėpus aerozoliai arba sprendimai, skirti atlikti inhaliacijas su purkštuvu.
- Su sunkiu pacientu leidžiama naudoti kombinuotus vaistus. Tai apima ligą ir simbicientą. Jie susiję su bronchofutinėmis ilgalaikių veiksmų ir inhaliacinių kortikosteroidų priemonėmis. Bendras šių vaistų naudojimas suteikia maksimalų terapinį poveikį.
- Kai vaistas skiriamas inhaliacinio kortikosteroido turiniu, būtina pasitarti su gydytoju apie įtraukimo taisykles. Neteisingos atliekant šią procedūrą, narkotikų gijimo poveikis sumažėja. Be to, gali atsirasti šoninės apraiškos. Todėl po įkvėpus turite nuplauti burną.
LOPL gydymas su paūmėjimu
Pasunkant LOPL, paciento būklė smarkiai pablogėja ir tęsiasi 24-72 valandas. Visi simptomai atsiveria į įprastas ribas, o LOPL gydymas šioje situacijoje turėtų būti gaminami pakeista schema. Ligos pasunkėjimas atsiranda dėl infekcijos, turinčių įtakos apatiniam kvėpavimo takui. Kitais atvejais Vina apsunkinimas yra aplinkos tarša ir netinkamas gydymo priemonės ar jų visiškas nebuvimas.
Per pasunkėjimo laikotarpį liga pasižymi dideliu dusulio didėjimu. Geresnis švokštimas plaučių srityje yra sustiprintas. Kosulys tampa intensyvesnis, skreplių kiekis padidėja. Sputum yra pūlingas arba gleivės išsiskyrimas. Tokioje situacijoje neįmanoma užtikrinti visapusiško gydymo namuose, todėl reikalingi skubiai hospitalizuoti ir intensyvios priežiūros priemonės stacionariomis sąlygomis.
Jei paūmėjimo priežastis buvo infekcija, gydymas antibiotikai vartojamas kartu su broncho riebalų terapinėmis priemonėmis. Tuo pačiu metu, įkvėpimo purkštuvo terapija atliekama naudojant Salbutamola ir fluticasone Nebula. Šie vaistai suteikia bronchologinį ir vietinį priešuždegiminį poveikį.
Preparatai LOPL gydymui
Gydant lėtinę obstrukcinę plaučių ligą, gydytojai ir patys yra didžiulės pastangos. Po pavyzdinės ligos šių plaučių, kurios įvyko ilgą laiką, pokyčiai negali būti išgydomi standartiniu terapija per trumpą laiką po pavyzdinės ligos.
![]()
Lėtiniai pokyčiai kvėpavimo sistema kartu su žala individualiems bronchų skyriams. Palaipsniui įvyksta jų ingrowth jungiamasis audinys, todėl atsiranda negrįžtamų pokyčių. Dėl to vystosi bronchų obstrukcija, kurioje yra siaurėjanti bronchai. Kai duomenys vyksta patologijos, gydymas LOPD atlieka kartu su kombinuotomis schemomis, naudojamos nuolat, kad būtų išvengta kvėpavimo nepakankamumo.
Preparatai vartojami ligai gydyti:
- Broncholitikai padidina bronchų passenkimą.
- Paūmingos ir edema pašalinamos naudojant specialią vaistų terapiją.
- Sunkios paciento būklę palengvina gliukokortikoidai.
- Be bakterinių komplikacijų atsiradimo, antibakteriniai vaistai yra skiriami.
- Ūmus kvėpavimo takų sutrikimas Pašalintas su deguonies terapija.
Bronchų obstrukcijos gydymas atliekamas naudojant bronchodilitikų, įvestų į kūną įkvėpus. Tęstinio poveikio teofilizai prisideda prie bronchų plėtros. Šalutinio poveikio sumažėjimas pasiekiamas bronchoranting narkotikais formoterolio arba salbutamoolio pavidalu. Narkotikų pristatymas į bronchus atliekamas naudojant aerozolių skardines, purkštuvų ir miltelių inhaliatorius.
Gliukokortikoidai skiriami, kai bronchų kliūtys teka sunkioje formoje. Tačiau jų ilgalaikis vartojimas yra kontraindikuotinas, nes dėl to šalutinis poveikis gali pasireikšti kaip osteoporozė ir miopatija.
Norėdami pašalinti ligos simptomus, praskiesto skreplių raumenys yra naudojami kaip: Ambroxol, ACC, karbocisteinas. Imuninės sistemos veikla yra sustiprinta naudojant imunoreguliatorius. Šie vaistai visapusiškai palengvina paciento būklę, ilgą laiką iki paūmėjimo nutraukimo.
LOPL gydymas liaudies gynimo priemonėmis
Liaudies gynimo priemonės lėtinės obstrukcinės plaučių ligos gydymui turi būti naudojamas kartu su narkotikų terapija. COPL gydymas liaudies gynimo priemonės Jis atliekamas pagal atskirą schemą, dėl kurios susitarta su gydytoju.
Tradicinės medicinos receptai:
- Dilgėlinė - 200 gramų ir šalavijų - 100 gramų sumaišyti tarpusavyje, tada sutraiškyti į miltelius. Gautas mišinys pridedamas prie virinto vandens ir tvirtino 1 valandą. Galutinis vaistas priimamas dviem mėnesiais.
- Paimkite sausoje Linden gėlės - 200 gramų, linų sėklų - 100 gramų, ramunėlių - 200 gramų, susmulkintos ir užvirina vandenyje vieno stiklinės verdančio vandens greičiu - vienas šaukštas vaistažolių mišinio.
- Norėdami pašalinti purškimą nuo kūno, parengta speciali kolekcija, efektyviai sumažindama nuovargį ir slutum išėjimo padidėjimą. Kompozicija apima linų sėklą - 300 gramų, ramunėlių - 100 gramų, anyžių uogų, Altea ir 100 gramų saldymedžio šaknų. Komponentai yra sumaišyti, užpilami verdančio vandens, o mišinys užėmė pusvalandį. Skysčio tirpalas kasdien priimamas per pusę puodelio.
Yra nuomonė dėl didelio Islandijos MCF efektyvumo į LOPL gydymą. Norint paruošti vaistinį nuoviru, susmulkintą samaną 20 gramų kiekiu ir supilkite pusę karšto vandens ar pieno. Gautas mišinys yra virti lėtai ugnimi. Po pusvalandžio vartoti vaistas yra paruoštas priimti. Vaistas naudojamas tris kartus per dieną, prieš valgį trečdalis stiklo.
Be Islandijos MCH, rekomenduojama naudoti paprastą viržių. Šio augalo sausų šakų šlifavimas vienos šaukšto kiekis pilamas su stikline verdančio vandens. Mišinys virinamas valandą ir sutelkiant dėmesį. Gautas vaistas yra girtas per 3 arba 4 kartus per dieną. Tokia infuzija turi antiseptinį, priešuždegiminį, atstumą ir raminantį poveikį. Jis naudojamas visoms su plaučiais susijusių ligų.
Visos liaudies gynimo priemonės turėtų būti naudojamos kartu su bronchais su kombinuoto gydymo schemomis. Tik šiuo atveju jie galės palengvinti paciento būklę.
Kaip aptikti viryklę
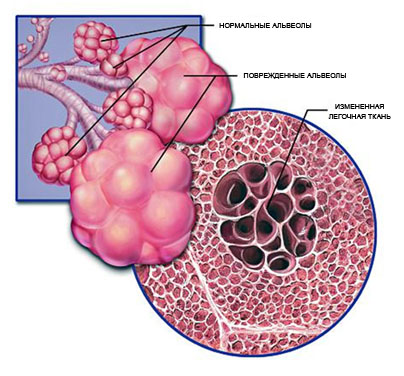
Lėtinė obstrukcinė plaučių liga yra kvėpavimo takų liga, kuriai būdingas ne visiškai grįžtamas bronchų obstrukcija. Užtikrinimas yra laipsniškas ligos vystymosi veiksnys ir yra netipinio uždegiminio proceso, atsakant į erzinančius agentus, rezultatas. Lėtinį uždegiminį procesą sukelia aplinkos agresijos veiksniai. Be oro kelių pažeidimo (bronchų, bronchiole), yra paveikta plaučių parenchimos, plaučių vėdinimo gebėjimas yra paveiktas.
Pasak Pasaulio sveikatos organizacijos, ligos dažnumas svyruoja per 8-10/1000 žmonių. Žymiai šie skaičiai didina tuos regionus, kuriuose stebimas rūkymo skaičiaus skaičiaus padidėjimas, pasiekiamas 80-100 / 1000 žmonių. Dėl COBL trukmė. Gyvenimas yra gerokai sumažintas, nes ši liga yra 6-oji pasaulyje dėl mirtingumo, einančių pirmųjų vietų onkologija, širdies ir kraujagyslių patologija, virškinimo trakto ligos.
Būdinga liga
"Cunning" gabalas, pavadintas "COBL Maywall" pasivaikščiojimais planetoje, bet kas tai yra?
Kas pateikia šias šios ligos apibrėžimus:
- LOPL yra palyginimas, kurį galima užkirsti kelią ir sėkmingai gydyti;
- Kai LOPL, tikslinė organas yra kvėpavimo sistema;
- Ligos kursas ir progresavimas yra individualus;
- Vėdinimo sutrikimai, susiję su ligomis, sisteminis poveikis turi įtakos pacientų sunkumui.
Lėtinė obstrukcinė plaučių liga - daugiausia vyrai, antroji pusė gyvenimo, atsirandanti po 40 metų. Dažniausiai, pirmą kartą, simptomų pasireiškimas praeina pacientas, nes šį diagnostinį kriterijų suvokia tiek banalinis bronchitas. Jei pacientas turi lėtinių kvėpavimo skyriaus ligų, \\ t
Šio tipo pacientams, maksimalaus iškvėpimo lygio lygis yra būdingas ir vangus, bet laipsniškas pablogėjimas dujų mainų funkcija dėl negrįžtamo obstrukcijos oro laidžių takai.
Rizikos grupė
Pagrindiniai ligos vystymosi veiksniai yra šios priežastys:
- Genetinės ligos;
- Kenkėjiškų garų ir dalelių įkvėpimas (tai taip pat apima tabaką, namų dulkes, pramonines dulkes, aplinkos taršą);
- Paulius (liga yra įsipareigojusi į vyrų dalį gyventojų);
- Amžius;
- Maistas;
- Kvėpavimo takų infekcijos ir kartu ligos (bronchinė astma, tuberkuliozė).
Taigi galima teigti, kad lėtinė obstrukcinė plaučių liga yra polietologinė liga, kurioje pagrindinis vaidmuo pateikiamas nepalankiam genetiniam polinkiui ir poveikiui šiam aplinkos veiksnių polinkiui. Pagrindinis rizikos veiksnys, žinoma, rūkymas. 80-90% atvejų liga vyksta greičiau ir beveik iš karto vystosi visą ligos simptomų kompleksą. Tose šalyse, kuriose rūkančiųjų moterų procentas pasiekia rūkymo vyrų vertes, yra didelis įsipareigojimas moteriai pusę gyventojų.
Tuo pačiu metu, tokios profesijos: Shakhtar, statybininkai, kasybos ir metalurgijos pramonės darbuotojai, asmenys, susiję su grūdų perdirbimu, popieriaus gamyba pagal profesionalų kenksmingų dalelių įkvėpus taip pat turi polinkį į atsiradimą ligos.
Etiopatogenezės mechanizmas
Pradiniame etape žalingų agentų sąveika su ląstelių elementais, dalyvaujančiais uždegimu.
Antrajame etape būdingas žalos ir žalos atlyginimo procesai, kurie vyksta vienu metu ir nustatyti funkcinius ir morfologinius pokyčius, taigi ir LOPL apraiškos. Pagrindinis vaidmuo uždegimo procese žaidžia neutrofilai (leukocitų tipas). Paprastai šios ląstelės yra atsakingos už organizmo imuninį atsaką į užsienio veiksnio poveikį. Yra cirkuliuojančių ir deponuotų neutrofilų. Vienas iš šių depų tarnauja plaučių pagrindinėms vietoms. Kai rūkote, įvyksta 10 kartų padidėjimas neutrofilų skaičius. Neutrofilų nuosavybė yra sutrikdyta pakeisti savo formą, sukuriamos neutrofilų patogeninio poveikio sąlygos.
Tuo pačiu metu su šiuo procesu, uždegimo tarpininkai (histamino, interleukin) yra išleistas, lipnios molekulių išleidimas yra sustiprintas, kuris prisideda prie neutrofilų nuosėdų ant kraujagyslių sienos ląstelių. Uždegimo veiksniai padidina kraujagyslių sienelės pralaidumą ir neutrofilą prasiskverbia į tarplankinę erdvę, kur pasireiškia visas destruktyvus potencialas.
Trikdomas gleivinės barjeras, sukuriamos palankios sąlygos patogeninių mikroorganizmų kolonizacijai. Dėl uždegiminių pokyčių bronchų struktūros yra rekonstruojamos:
- Bronchų mikrovaskulinio tinklo padidėjimas;
- Bronchų sienos hiperplazija;
- Už gleivių sekreciją atsakingų ląstelių skaičiaus padidėjimas;
- Oro takų lygių raumenų aparatų hiperplazija.
Taigi, žala ir žalos atlyginimas apibūdina plaučių liga, būtent LOPL, kaip nepalanki. Šioje ligoje atsirandantys patologiniai procesai sudaro lėtinio uždegimo esmę ir reglamentuojami didžiulis anti-uždegiminių tarpininkų kiekis.
Esama klasifikacija
Klasifikuoti ligą, atitinkamai, jo patogenetines savybes, kurios apima progresuojančią bronchinę kliūtį ir didinant kvėpavimo nepakankamumą. Jie nustato įvykio sunkumą. Bronchų obstrukcijos laipsnis išreiškiamas tokiu dydžiu kaip FEV1 - priverstinio iškvėpimo tūris pirmą antrą sekundę. Šis tyrimo metodas vadinamas spirometrija ir naudojamas diagnozuoti LOPL diagnozę arba atskleisti SPACD scenos etape. LOPL diagnozėje klasifikacija taip pat grindžiama papildomais tyrimo metodais: dusulio trūkumo (ponia skalės), gyvenimo kokybės kokybė.

Patologijos srautas
Pagal sunkumą skiriasi 4 LOPD etapai:
- 1 etapas - lengvas srautas. Šis etapas pasižymi latentiniu pagrindinių simptomų eiga, pacientas gali nepastebėti plaučių funkcijos pažeidimo. FEV1 ≥ 80%, FEV1 / Ugnies rodikliai< 70%. Отмечаются хронические вялотекущие заболевания верхних дыхательных путей, продукция мокроты и непостоянный кашель, одышка отсутствует или появляется при физической нагрузке.
- 2 etapas - vidutinio sunkumo Europa. Progresyvus etapas. Šis etapas yra būdingas visų simptomų stiprinimui, dusulys po treniruotės, ligos paūmėjimas. Kosulys yra ryškiausias ryte. Skreptukas 60 ml per dieną yra gleivinė ir skiriasi nuo infekcinio proceso pridedamas (pneumonija). Dėl didėjančios obstrukcijos, rodikliai 50% ≤ OF1 ≤ 80%, FEV1 / Ugnies< 70%
- 3 etapas - sunkus. Didėjantis oro srauto apribojimas. 30% ≤ iš 1 ≤ 50%. Kai LOPL 3 laipsniai, dusulys didėja, atrodo vieni. Galimas blizgantis odos atspalvis. Pagalbinis raumenys yra įtraukti į kvėpavimo įstatymą. Kosulys yra nuolatinis.
- 4 etapas - labai sudėtinga srovė. Gyvenimo kokybė pablogėja, sunkumai kelia grėsmę gyvenimui. Dažniausiai šiame etape įvyksta neįgalumas. Kosulys yra pastovus, poilsio dusulys. Nesėkmės požymiai. Progresuoja kvėpavimo ir plaučių nepakankamumą (deguonies prisotinimo lygis yra mažesnis nei 90%).
Klinikinės formos Hobl.
Kai Copd, gydytojai gydytojai skiria dvi formas ligos pacientams, kuriems yra vidutinio sunkaus ir sunkus kursas:
- Emfizematozė. \\ T
- Bronchitas
Su emfizematacine forma, dusulys yra ryškesnis nei kosulys. Yra bronchų obstrukcija. Radiografui gali būti atskleista padidėjusi plaučių audinio aušinimui (emfizema). Odos spalva tampa rožine pilka. Kosulys su mažais skreplių produktais. Širdies decompensacija yra senatvėje. Yra svorio netekimas.

Su bronchu forma, kosulys turi pranašumą dėl dusulio. Bronchų obstrukcija yra tokia pati kaip emfysematine forma. Nėra didesnio plaučių audinio (emfizemos) simptomas. Odos spalva - blizga. Kosulys su dideliu pagamintu skrepliu. Širdies dekompensacija ateina anksčiau. Žmonės, turintys šią formą, turi tendenciją nutukimui ir nutukimui.
Ligų vystymosi etapai
Iki srauto fazės paskirstyti:
- Stabilus etapas yra valstybė, kuria simptomų augimas ir sunkumas nėra stebimas ilgą laiką, o ligos progresavimas aptinkamas dinamiško stebėjimo metu (1 metai).
- Paslaugų etapas yra aštrios ir periodiškai atsirandančios valstybės, pabloginant paciento būklę. Šiame etape pastebima visų simptomų sunkumas, kartu su nuotolinio švilpimo, sunkumo ir krūtinės suspaudimo stiprinimu. Kvėpavimo funkcijų rodikliai mažinami.

Kaip ne praleisti simptomų?
Jei įtariama LOPL, pacientas turėtų atkreipti dėmesį į šiuos dalykus:
- rizikos veiksnių buvimas;
- genetinis polinkis į plaučių ligas;
- kartu ligų (reumato, širdies liga) buvimas;
- rūkančiųjų indeksas (cigarečių skaičius per dieną x 12). Jei rūkalių indeksas yra didesnis nei 160, atrodo, kad tai yra rizika dėl LOPL atsiradimo.

Labiausiai ryškus yra šie požymiai LOPL: kosulys, dusulys, skreplių izoliacija, profesijos buvimas, turintis polinkį į ligos atsiradimą. Lėtinė obstrukcinė plaučių liga prasideda lėtinio kosulio ir skreplių produktų simptomai, kurie yra aptikti ilgai, kol įvyksta ryškios šviesos kliūtys.
Diagnozė gydytojui
Susisiekus su specializuota medicinos įstaiga, LOPL diagnozė apima keletą etapų:
- Pacientų skundų analizė.
- Kosulys - atsiradimo ir intensyvumo dažnumas. Jis dažniau pasireiškia 40-50 metų. Kosulys kasdien. Ryte ir dieną intensyviau.
- Sputumas yra išleistos skreplių pobūdis ir kiekis. Dažniausiai skrepulė yra paryškinta ryte 50 ml sumos. Sputum (įtarimas dėl plaučių vėžio, tuberkuliozės).
- Dusulys - Stovumo trūkumas MRC skalės, Makhler, Borg skalės. Poveikis paciento gyvenimo ir subjektyvių pojūčių kokybei.
- Bendrieji skundai - galvos skausmas, nemiga, kūno svorio praradimas.
- Surinkite anamnezę.

Rinant anamnezę, gydytojas atkreipia dėmesį į tai, kokie simptomai (infekcija, šoko dozė egzogeninių veiksnių, erdvinio fizinio krūvio) siejasi su liga. Atsižvelgiama į dažnį, paūmėjimų trukmę. Simptomai ir gydymas yra vertinami. Genealoginė istorija yra surinkta siekiant pašalinti ligą artimuose giminaičiuose. Rizikos veiksnių vertinimas (rūkymas, profesionalūs stimulai, atmosferos ir namų oro tarša, viršutinės kvėpavimo takų infekcijos).
Medicininė apžiūra:
- Tikrinimas - paciento išvaizda, odos vertinimas, krūtinės ląstos tyrimas
- Perkusija - apatinių plaučių sienų negrąžinimas - įtarimas dėl emfysee.
- Auskultacija - sunkus kvėpavimas, sausas švilpimas švilpimas, sustiprintas iškvėpimas - obstrukcijos požymiai.
Dirbant gydytojui, atlikus šias procedūras, įvertins požymių, rodančių LOPL, visumą ir prieinamumą. Ateityje nustatytos laboratorijos ir instrumentiniai tyrimo metodai.
Laboratoriniai ir instrumentiniai metodai:
- Spirometrija - įvertino Fev1 ir Freak rodiklius.
- Brandų tyrimas vyksta su tikslu diferencinė diagnozė bronchų astma ir grįžtamasis bronchų obstrukcija. Įkvėpus medicinos medžiagą, galinčią išplėsti kvėpavimo takus, padidėja 15%.
- Pikofloumometrija - piko greičio gaudymas.
- Radiografija krūtinės - pirmiausia atliekamas pašalinti ligų, tokių kaip tuberkuliozė, plaučių vėžys, pneumonija. Kai LOPL - emfizemos požymiai.
- CT krūtinės - daugeliu atvejų yra stableoid deformacija trachėja
- Ąžuolas - leukocitų (neutrofilų) skaičiaus padidėjimas ir padidėjęs ESP.
Terapijos metodai
Jei pacientas buvo diagnozuotas, kyla klausimas, kaip gydyti CAT.
LOPL gydymas vykdo šiuos tikslus:
- LOPL prevencija, pasunkėjimų ir ligos progresavimas;
- Gyvenimo kokybės gerinimas;
- Mirtingumo mažinimas;
- Sumažinti rizikos veiksnius.
COPL komplikacijos, įskaitant kvėpavimo takų infekcijas, yra sustabdytas ir apdorojamas antibakteriniais vaistais. Tačiau ji turėtų būti racionaliai naudoti antibiotikų terapiją ir imtis antibakterinių priemonių į kursus, mikroorganizmų pasipriešinimas nepatiria.
Rūkymo nutraukimas yra pirmasis impulsas visapusiškoje LOPL gydymo programoje. Pacientas turi aiškiai suvokti rūkymo patogeniškumą ir jo ryšį su atsiradusiomis ligomis.

Nepenų prevencija taip pat apima atmosferos ir namų agentų poveikio sumažėjimą. Tam reikia atskirų prevencinių priemonių. Jis turėtų būti lengvai kontaktas su dirginimo šaltiniu. Fizinės krūvio apimties mažinimas prisideda prie palankesnės ligos eigos.
Klausimas lieka apie tai, kokie vaistai yra naudojami gydyti LOPL?
Bazinė terapija LOPD gydymui apima kelias narkotikų grupes:
- 1. Broncholitiki.
Ši narkotikų grupė apima:
- Įkvėpimas Cholinocs:
hipratropy bromidas (ATROVANT)
tiotropija bromidas (spiriva)
- β2 adrenostimuliatoriai
neselektyvus (orciprenalinas)
selektyvus (fenoterol, salbutamolio)
ilgalaikis veiksmas (fintoterol, salmeterolio)
- Naujos lėšos į LOPL gydymą - metilksantinus
teofilinu / aminofillinu
- 2. Vaistai su Mercolitine veikla
- Carbocistein.
- 3. Įkvėpimas gliukokortikosteroidai
Becletazone 100 - 250 μg
- 4. Bendras inhaliacinis β2-adrenostimuliantai ilgalaikių veiksmų ir gliukokortikoidų
Salmetterol + fluticazon.
LOPL gydymui taip pat naudojamas anyizo aliejaus ekstraktas. Šis augalas turi antimikrobinį ir tonizavimo efektą. Daržovių produktas yra pagalbinės priemonės, pirmenybė ir pagrindinis dėmesys skiriamas vaistų terapijai. Padaryti tik kvalifikuotą specialistą.
Narkotikų derinys pasižymi gydytoju po apsilankymo, priklausomai nuo ligos scenos ir progresavimo. Bet kokie vaistai turi savo mechanizmą patogenetiniu ir etiologiniu pagrindu. Labai nepageidaujamas įsitraukti į savarankiškus vaistus ir savarankiškai priskirti vaistus. Padarykite tokį žingsnį - pakenkti kūnui. Reikėtų prisiminti, kad COPL nėra nekenksminga liga, kur padėjėjas yra tik viena tabletė. Ne visi padeda kitam pacientui priskirtų įrankių. Pagrindinis narkotikų vartojimo kompleksas skiriamas pagal individualų kūno toleranciją ir jautrumą.

Išvada apie temą
Lėtinė obstrukcinė plaučių liga - mūsų laiko paplūdimys. Šiuolaikiniai aplinkos veiksniai, atmosferos tarša, socialinės ir vidaus sąlygos stumia žmogaus kūną į šio vice. Bet jei esate budrūs, nepraleisti ir ne pradėti simptomų, kurie pradėjo laiku susisiekti su specializuotomis institucijomis, tada ši liga gali būti sėkmingai nugalėtas. Byla yra tik jo sveikatos kruopštumas. Būk sveikas!
Laipsniškai vystosi lėtinė obstrukcinė plaučių liga (LOPL) yra besivystanti palaipsniui ir pasižymi laipsnišku lėtinio kvėpavimo nepakankamumo simptomų padidėjimu.
LOPL gali išsivystyti kaip nepriklausoma liga, jis pasižymi apribojant oro srautą, kurį sukelia nenormalus uždegiminis procesas, kuris savo ruožtu atsiranda dėl nuolatinių dirginančių veiksnių (rūkymas, kenksminga gamyba). Dažnai LOPL diagnozė sujungia dvi ligas, pvz., Lėtinį bronchitą ir plaučių riebalus. Toks derinys dažnai pastebimas rūkančiose patirtimi.
Viena iš pagrindinių gyventojų negalios priežasčių yra LOPL. Neįgalumas, gyvenimo kokybės mažinimas ir, deja, mirtingumas yra susijęs su šia liga. Pasak statistikos Rusijoje, apie 11 milijonų žmonių kenčia nuo šios ligos, ir dažnis didėja kasmet.
Rizikos veiksniai
Skatinti LOPL plėtrą šiuos veiksnius:
- rūkymas, įskaitant pasyvius;
- dažnas pneumonija;
- nepalanki ekologija;
- kenksminga gamyba (darbas mano sąlygomis, cemento dulkių poveikis iš statybininkų, metalo apdirbimo);
- paveldimumas (alfa1-antitripoksino stoka gali prisidėti prie bronchektazės ir plaučių emfizemos plėtros);
- prieštaravimas vaikams;
- mažas socialinis statusas, nepageidaujamos gyvenimo sąlygos.

LOPL: simptomai ir gydymas
Pradiniame vystymosi etape LOPL nerodoma. Klinikinis ligos vaizdas įvyksta ilgalaikio poveikio neigiamais veiksniais, pavyzdžiui, rūkyti daugiau nei 10 metų arba dirbti kenksmingoje gamyboje. Pagrindiniai šios ligos simptomai yra lėtinis kosulys, ypač tai nerimauja rytais, didelis skreplių aptikimas su kosuliu ir dusuliu. Pirma, jis pasirodo treniruotės metu ir vystant ligą - net ir nedidelę įtampą. Pacientas tampa sunku vartoti maistą, o kvėpavimas reikalauja didelių energijos sąnaudų, dusulys atsiranda net poilsio.
Pacientai praranda svorį ir fiziškai silpnėja. Virvės simptomai periodiškai sustiprinami ir apsunkina. Liga eina su atlaisvinimo ir paūmėjimo laikotarpiais. Pacientų fizinės būklės pablogėjimas gali būti nuo nedidelio pavojaus gyvybei. Lėtinė obstrukcinė plaučių liga trunka metus. Tolesnė liga vystosi, tuo didesnis paūmėjimo srautai.
Keturi ligos etapai
Yra tik 4 šios ligos sunkumas. Simptomai nėra iš karto. Dažnai pacientai yra paprašyti medicininės pagalbos vėlai, kai dar negrįžtamas procesas jau vystosi plaučiuose ir jie diagnozuojami su LOPL. Ligos etapai:
- Paprasta - paprastai nereiškia klinikinių simptomų.
- Vidutinio sunkūs - gali būti kosulys ryte su šlapiu arba be jo, dusulys pratybų metu.
- Sunkus - kosulys su dideliu skrepliu, dusulys, net ir šiek tiek apkrovos.
- Labai sunkus - kelia grėsmę paciento gyvenimui, pacientas praranda svorį, dusulį, netgi vieni, kosulys.
Dažnai pacientai pradiniuose etapuose nesiekia pagalbos gydytojui, brangus laikas gydymui jau praleistas, ir tai yra LOPL gudrybė. Pirmojo ir antrojo sunkumo paprastai tęsiamas be ryškių simptomų. Nerimauja tik kosulys. Pacientui pasirodo ryškus dusulys, paprastai pasirodo tik trečiame etape LOPL. Pirmasis laipsnis nuo pirmojo į pastaruosius pacientams gali tekėti su minimaliais simptomais remisijos etape, tačiau verta šiek tiek hipogaulavimo ar suvyniotojo, būklė smarkiai pablogėja, atsiranda ligos pasunkėjimas.
Ligos diagnostika
LOPL diagnozė vykdoma spirometrijos pagrindu - tai yra pagrindinis diagnostikos tyrimas.
Spirometrija yra matavimo funkcija išorinis kvėpavimas. Pacientas kviečiamas paimti gilų kvėpavimą ir tą patį maksimalų iškvėpimą į specialų prietaiso vamzdelį. Po šių veiksmų, prie prietaiso prijungtas kompiuteris įvertins rodiklius ir jei jų skirtumai nuo normos, tyrimas kartojamas 30 minučių po vaisto įkvėpimo per inhaliatorių.
Šis tyrimas padės pulmonologui nustatyti, ar kosulys ir dusulys yra Simptomai LOPL arba kai kurios kitos ligos, pavyzdžiui, bronchų astma.
Norėdami paaiškinti diagnozę, gydytojas gali paskirti papildomus tyrimus:
- bendra kraujo analizė;
- matavimo kraujo dujas;
- bendras skreplių asortimentas;
- bronchoskopija;
- bronchografija;
- RTC (rentgeno kompiuterinė tomografija);
- EKG (elektrokardiograma);
- rentgeno plaučiai arba fluorografija.
Kaip sustabdyti ligos progresavimą?
Atsisakymas rūkyti yra veiksmingas įrodytas metodas, galintis sustabdyti LOPL plėtrą ir plaučių funkcijų sumažėjimą. Kiti metodai gali palengvinti ligos eigą arba stumti paūmėjimą, ligos progresavimas negali sustoti. Be to, gydymas, atliekamas pacientams, kurie išmetė rūkymą, vyksta daug efektyviau nei tie, kurie negalėjo atsisakyti šio įpročio.
Gripo ir pneumonijos prevencija padės užkirsti kelią ligos sunkinimui ir tolesniam ligos vystymuisi. Būtina padaryti gripo skiepijimus kasmet prieš žiemos sezoną, geriau spalio mėnesį.
Kiekvieną 5 metus reikia pervežti iš pneumonijos.
COPL gydymas
Yra keletas LOPL gydymo būdų. Jie apima:
- vaistų terapija;
- deguonies terapija;
- plaučių reabilitacija;
- chirurgija.
Narkotikų terapija
Pasirinkus LOPL vaistų terapija, gydymas yra pastovus (visą gyvenimą trunkantis) inhaliatorių naudojimas. Efektyvus vaistas, Padedant pašalinti dusulį ir pagerinti paciento būklę, pakelia pulmonologą ar terapeutą.
Beta agonistai trumpą laiką Veiksmai (gelbėtojų inhaliatoriai) sugeba greitai pašalinti trūkumą, jie naudojami tik skubiais atvejais.
Anticholinolitai Trumpalaikis galintis pagerinti plaučių funkciją, pašalinkite išreikštus ligos simptomus ir pagerina bendroji valstybė pacientas. Su neuro ryškiais simptomais jis nėra nuolat naudojamas, bet tik prireikus.
Pacientams, sergantiems sunkių simptomų, ilgalaikio veiksmo bronchoduliatoriai skiriami paskutiniuose LOPD gydymo etapuose. Preparatai:
- Ilgalaikių veiksmų beta2 adrenometrai ilgalaikių veiksmų (formoterolio, salmeterolio, arformoterolio) gali sumažinti paūmėjimų skaičių, gerinti paciento gyvenimo kokybę ir palengvinti ligos eigos simptomus.
- Ilgalaikiai m-šventi blokatoriai ("Tiotropium") padės pagerinti plaučių funkcijas, sumažinti dusulį ir palengvinti ligos simptomus.
- Gydymui dažnai naudojamas 2-adrenompimetikos ir anticholinerginių vaistų derinys - tai yra daug efektyvesnis už jų naudojimą atskirai.
- Teofilino (TEO-DUR, SLO-BID) sumažina LOPL paūmėjimo dažnį, gydant šį vaistą papildo šarvuotų transporto priemonių poveikį.
- Gliukokortikoidai su galingu priešuždegiminiu efektu yra plačiai naudojamas gydyti COPD į tablečių, injekcijų ar inhaliacijų pavidalu. Įkvėpimas preparatai, tokie kaip "flukazonas" ir "Budisonin", gali sumažinti paūmėjimų skaičių, padidinti atleidimo laikotarpį, tačiau nepagerins kvėpavimo funkcijų. Jie dažnai skiriami kartu su ilgalaikiais šarvuotais įstatymais. Sisteminiai gliukokortikoidai tablečių arba injekcijų pavidalu yra paskirti tik per styging ligos ir trumpą laiką, nes Turėti daug neigiamo šalutinio poveikio.
- Daugiakalniai narkotikai, pvz., Karbozestyen ir Ambroksolio, žymiai pagerina skreplių debetą pacientams ir turi teigiamą poveikį jų bendrai valstybei.
- Šiai ligai gydyti antioksidantai. Narkotikų "acetilzestin" gali padidinti atleidimo laikotarpius ir sumažinti paūmėjimų skaičių. Šis vaistas vartojamas kartu su gliukokortikoidais ir brutinu.
COPL gydymas ne narkotikų metodais
Kartu su vaistiniai preparatai Narkotikų metodai yra plačiai naudojami ligos gydymui. Tai yra deguonies terapijos ir reabilitacijos programos. Be to, pacientai, sergantys LOPD, turėtų suprasti, kad būtina visiškai atsisakyti rūkymo, nes Be šios būklės neįmanoma ne tik susigrąžinti, bet ir pažangos liga bus greitai sparčiai.
Ypatingas dėmesys turėtų būti skiriamas aukštos kokybės ir visapusiškai pacientams, sergantiems LOPL. Pacientams, sergantiems panašia diagnoze gyvenimo kokybe, gydymas ir gerinimas labai priklauso nuo jų.
Deguonies terapija
Pacientai, kuriems yra panašios diagnozės, dažnai kenčia nuo hipoksijos, yra kraujo deguonies sumažėjimas. Todėl ne tik kvėpavimo sistema kenčia, bet ir visi organai, nes Jie nepakankamai tiekiami su deguonimi. Pacientams gali atsirasti daug šoninių ligų.
Siekiant pagerinti pacientų būklę ir panaikinti hipoksiją ir kvėpavimo nepakankamumo poveikį LOPL, gydymas atliekamas su deguonies terapija. Anksčiau matuojamas deguonies kiekis kraujyje. Norėdami tai padaryti, naudokite tokius tyrimus kaip matavimo kraujo dujas arterijos kraujyje. Kraujo tvorą atlieka tik gydytojas, nes Kraujo tyrimams turėtų būti imtasi tik arteriniu, venina netinka. Taip pat matuojant deguonies kiekį ir naudojant impulso oksimetro įrenginį. Jis yra ant piršto ir matuojamas.
Deguonies terapijos pacientai turėtų gauti ne tik ligoninių sąlygomis, bet ir namuose.
Maistas
Apie 30% pacientų, sergančių LOPL, turi sunkumų maistu, jis yra susijęs su ryškiu dusuliu. Dažnai jie tiesiog atsisako maisto, ir yra didelis svorio netekimas. Pacientai silpni, imunitetui mažėja, ir tokioje valstybėje galima pridėti infekciją. Neįmanoma atsisakyti maisto. Dėl tokių pacientų rekomenduojama vartoti dalinį maistą.
Pacientai, sergantys COPDS, turi dažnai ir mažomis porcijomis. Valgykite maistą, turintį daug baltymų ir angliavandenių. Prieš vartojant maistą, patartina šiek tiek atsipalaiduoti. Dieta būtinai turi apimti multivitaminus ir maisto papildus (jie yra papildomas kalorijų ir maistinių medžiagų šaltinis).

Reabilitacija
Pacientai, sergantys šia liga Rekomenduojama metinis kurorto gydymas ir specialios plaučių programos. Terapinio fizinio ugdymo spintose jie gali mokyti su specialia kvėpavimo gimnastika, kuri turėtų būti laikoma namuose. Tokie renginiai gali žymiai pagerinti gyvenimo kokybę ir sumažinti ligoninės pacientų, kuriems taikoma LOPL diagnozė. Aptariami simptomai ir gydymas. Dar kartą atkreipkite dėmesį, kad daug priklauso nuo pačių pacientų, veiksmingas gydymas Galbūt tik su visišku rūkymu.
Liaudies gynimo priemonių gydymas taip pat gali sukelti teigiamų rezultatų. Ši liga egzistavo anksčiau, tik pasikeitė jo pavadinimas, o tradicinė medicina su juo sėkmingai pasikeitė. Dabar, kai egzistuoja moksliškai pagrįsti gydymo metodai, žmonių patirtis gali papildyti medicininių vaistų poveikį.
Į liaudies medicina Už COPD sėkmės gydymą, šios žolės yra sėkmingos: Sage, Malva, ramunėlių, eukalipto, Linden gėlės, Donelis, saldymedžio šaknis, šaknis Altea, linų sėklos, uogos Anisa ir tt iš šio vaistinių žaliavų ruošiasi skalės, kūdikiai arba naudojimas inhaliacijoms.
LOPL - ligos istorija
Pasikarkime į šios ligos istoriją. Labai koncepcija - lėtinė obstrukcinė plaučių liga - pasirodė tik XX a. Pabaigoje, ir tokios sąlygos, kaip "bronchitas" ir "pneumonija", pirmiausia skambėjo tik 1826 m. Be to, po 12 metų (1838 g), garsaus gydytojo Gregory Ivanovich Sokolsky apibūdino kitą ligą - pneumosklerozę. Tuo metu dauguma medicinos institucijų manė, kad daugumos apatinių kvėpavimo takų ligų priežastis buvo pneumologinė. Toks plaučių audinio pralaimėjimas gavo pavadinimą "lėtinė intersticinė pneumonija".
Per ateinančius dešimtmečius mokslininkai studijavo dabartinius ir pasiūlytus metodus, kaip gydyti LOPL. Ligos numerių istorija dešimtys medicinos mokslininkų. Taigi, pavyzdžiui, Didysis sovietinis mokslininkas, Paloinės ir anatominės paslaugos organizatorius TSRS, Hipolitas Vasileich Davydov, įvedė neįkainojamą nuopelnus į šios ligos tyrimą. Jis apibūdino tokias ligas kaip lėtinis bronchitas, plaučių abscesas, bronchektatinė liga ir lėtinė pneumonija, vadinama "lėtiniu nespecifinio plaučių automobiliu".
2002 m. Medicinos mokslų kandidatas Aleksejus Nikolayevich Kokosovas pristatė savo darbą LOPL istorijoje. Jame jis atkreipė dėmesį į tai, kad prieš karą ir nevyriausybinio karo metu, tinkamo ir savalaikio gydymo didžiuliais fiziniais pratimais, hipotermais, tempimu ir mityba nebūtų padidėjęs kardiopulmoninis nesėkmė nuo priekinių veteranų. Šiam klausimui buvo skirta daug simpoziumų ir medicinos darbų. Tuo pačiu metu, profesorius Vladimiras Nikitich Vinogradov pasiūlė terminą CHNZL (lėtinė nespecifinė plaučių liga), tačiau šis pavadinimas netelpa.
Šiek tiek vėliau, LOPL koncepcija pasirodė ir ji buvo aiškinama kaip kolektyvinė koncepcija, kuri apima keletą ligų kvėpavimo sistemos. Viso pasaulio mokslininkai toliau studijuoja su LOPL susijusias problemas ir siūlo visus naujus diagnostikos ir gydymo būdus. Tačiau, nepaisant jų, gydytojai susilieja į vieną: Tabacocuria Atsisakymas yra pagrindinė sėkmingo gydymo sąlyga.
Šiuolaikiniai LOPL diagnostikos metodai ir gydymasŠiuolaikiniai LOPL gydymo metodai
Lėtinė obstrukcinė plaučių liga
LOPL pasižymi laipsnišku negrįžtamo obstrukcijos padidėjimu dėl lėtinio uždegimo, kurį sukelia teršalai, kurie yra pagrįsti visų plaučių audinio struktūrų sukeltų morfologinių pokyčių, dalyvaujant širdies ir kraujagyslių sistemos ir kvėpavimo raumenų atžvilgiu.
LOPL veda prie fizinės veiklos apribojimų, neįgalių pacientų ir kai kuriais atvejais iki mirties.
Sąvoka "LOPL", atsižvelgiant į visus ligos etapus, apima lėtinį obstrukcinį bronchitą, lėtinį pūlingą obstrukcinę bronchitą, plaučių emfizą, pneumosklerozę, plaučių hipertenziją, lėtinę plaučių širdį.
Kiekviena terminų yra lėtinis bronchitas, plaučių emfizema, pneumosklerozė, plaučių hipertenzija, plaučių širdis - atspindi tik morfologinių ir funkcinių pokyčių ypatumus, atsirandančius dėl LOPL.
Termino "LOPD" klinikinės praktikos atsiradimas yra oficialios logikos pagrindinio įstatymo atspindys - "vienas reiškinys turi vieną vardą".
Iki dalies Tarptautinė klasifikacija Ligos ir mirties priežastys 10-osios LOPL peržiūrą yra užšifruota pagrindinės ligos kodu, kuris lėmė LOPL plėtrą, - lėtinio obstrukcinės bronchito ir kartais bronchų astma.
Epidemiologija. Nustatyta, kad LOPL ir pasaulio vyrų ir moterų paplitimas visose amžiaus grupėse yra atitinkamai 9,3 ir 7,3 už 1000 gyventojų.
Laikotarpiui nuo 1990 iki 1999 m LOPL dažnis tarp moterų padidėjo daugiau nei vyrai - 69%, palyginti su 25%.
Ši informacija atspindi vyrų ir moterų situaciją svarbiausio rizikos veiksnio paplitimas - tabako įstatymas, taip pat padidėjęs poveikio moterų vidaus teršalų vaidmuo viriant ir deginant kurą.
LOPL yra vienintelė dažniausiai pasitaikančių ligų, kuriomis mirtingumas ir toliau didėja.
Pasak Nacionalinio JAV sveikatos instituto, mirtingumo rodikliai nuo LOPL yra mažos tarp 45 metų žmonių, tačiau vyresnio amžiaus grupėse tai trunka 4-5 vietą, t. Y. yra viena iš pagrindinių JAV mirtingumo struktūros priežasčių.
Etiologija.LOPL lemia liga, kuri ją sukėlė.
LOPL širdyje - genetinis polinkis, kuris įgyvendinamas dėl ilgo poveikio bronchų veiksnių gleivinės, turinčios žalingą (toksišką) veiksmą.
Be to, žmogaus genomoje atidaromi keli mutuoti genų lokai, su kuriais prijungtas LOPL plėtra.
Visų pirma, tai yra aranthitlipsin - organizmo antiprotea veiklos pagrindas ir pagrindinis elaste neutrofilų inhibitorius. Be įgimto deficito A1-Antittipseino, paveldimas defektų A1-antichymotrixin, A2-makroglobulino, vitaminas-D-rišimo baltymų ir citochromo P4501A1 yra imami į COPL plėtrą ir progresavimą.
Patogenezė. Jei kalbame apie lėtinį obstrukcinį bronchitą, tada pagrindinė etiologinių veiksnių poveikio pasekmė yra lėtinio uždegimo plėtra. Uždegimo ir trigerių veiksnių lokalizavimas nustato patologinio proceso specifiką, kai viryklė. Biomarkeriai uždegimas viryklėje yra neutrofilai.
Jie dažniausiai dalyvauja formuojant vietinį antiproteazių deficitą, "oksidacinio streso" kūrimą, atlieka pagrindinį vaidmenį uždegimui būdingų procesų grandinėje, švino gale yra negrįžtamų morfologinių pokyčių.
Svarbus vaidmuo ligos patogenezėje atlieka kuciliary klirenso pažeidimą. Mukicilinio transporto veiksmingumas, svarbiausias normaliosios kvėpavimo takų veikimo komponentas priklauso nuo fiskalinio epitelio aparato, taip pat kokybinių ir kiekybinių bronchų paslapties savybių koordinavimo.
Pagal rizikos veiksnių įtaką žvejybos judėjimas yra sutrikdytas iki visiško sustabdymo, epitelio metaplazija vystosi su grūdų epitelio ląstelių praradimu ir didėjant stiklo ląstelių skaičiui. Bronchinės paslapties sudėtis keičiasi, o tai pažeidžia didelių kalėjimų judėjimą.
Tai prisideda prie mucostazės atsiradimo, kuris sukelia mažų oro kelių blokadą. Bronchinės paslapties savybių visoelastiškų savybių pokyčiai lydi esminius kokybinius pastarosios sudėties pokyčius: nespecifinių vietinio imuniteto komponentų paslapties turinys, turintis antivirusinį ir antimikrobinį aktyvumą - interferoną, laktoferiną ir lizocimą sumažintas. Kartu su tai sumažėja sekrecijos IGA turinys.
Mukiklinio klirenso ir vietinio imunodeficito fenomenų sutrikimai sukuria optimalias mikroorganizmų kolonizavimo sąlygas.
Storas ir klampus bronchų gleivės su sumažintu baktericidiniu potencialu yra geras maistinių medžiagų kiekis įvairiems mikroorganizmams (virusams, bakterijoms, grybams).
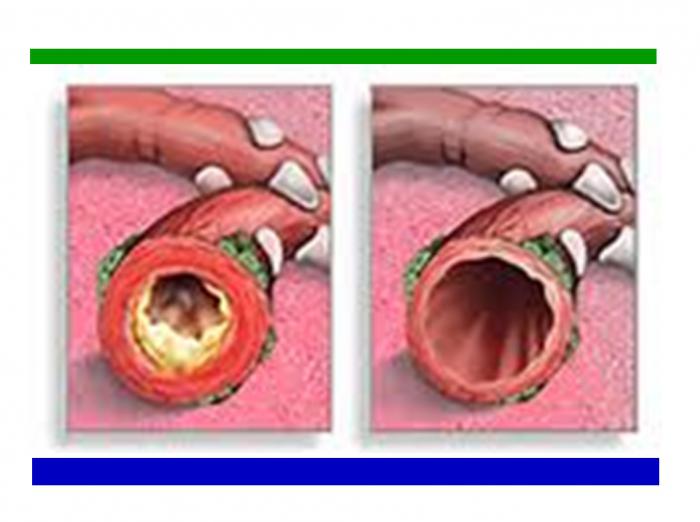
Visas kompleksas išvardytų patogenetinių mechanizmų sukelia dviejų pagrindinių procesų būdingų KOB formavimas: sutrikusi bronchų patacija ir dalibulinio emfizemos kūrimą.
Bronchinis obstrukcija, kai viryklė yra pagaminta iš negrįžtamų ir grįžtamų komponentų.
Negrįžtame komponente lemia elastinga kolageno plaučių ir fibrozės pagrindo sunaikinimas, bronchio formos ir ištvirtinimas. Grįžtamasis komponentas yra suformuotas dėl uždegimo, mažinant lygius bronchų ir gleivių hiperekcijos raumenis. Vėdinimo sutrikimai, esantys viryklėje daugiausia obstrukciniam, kuris pasireiškia ekstranuojančiu kvėpavimu ir FEV sumažėjimu, rodiklis, atspindintis bronchų kliūčių sunkumą. Ligos progresavimas, kaip privalomas KOB ženklas, pasireiškia metiniu FEV1 sumažėjimu 50 ml ir daugiau.
Klasifikacija. Tarptautinės programos "Pasaulinės lėtinės obstrukcinės plaučių ligos" pasaulinės iniciatyvos ekspertai "(" Gold "- pasaulinė lėtinės obstrukcinės plaučių ligos strategija) sumaišykite šiuos LOPL etapus:
■ I etapas - lengvas COBL srautas. Šiame etape pacientas gali nepastebėti, kad plaučių funkcija yra pažeista. Obstrukciniai sutrikimai - OFV1 santykis su priverstinio gyvenimo pajėgumais plaučių mažiau nei 70%, OPV1 daugiau nei 80% tinkamų verčių. Paprastai, bet ne visada, lėtinis kosulys ir skreplių.
■ II etapas - vidutinio etapo srautas. Tai yra etapas, kuriame pacientai yra gydomi medicininė pagalba Dėl dusulio ir ligos paūmėjimo. Jai būdinga obstrukcinių sutrikimų padidėjimas (OPV1 didesnis kaip 50%, bet mažiau kaip 80% tinkamų verčių, OFV1 santykis su priverstinio gyvenimo pajėgumu plaučių mažiau nei 70%). Yra simptomų stiprinimas su kvėpavimu pratybų metu.
■ III etapas yra sudėtingas LOPL. Jis pasižymi tolesniu oro srauto ribos padidėjimu (OPV1 santykis su priverstinio gyvybės gebėjimais plaučiuose mažiau nei 70%, OPV1 yra didesnis kaip 30%, bet mažiau kaip 50% tinkamų verčių), didėjantį dusulio trūkumą dažnai pasitaikančios paūmėjos.
■ IV etapas yra labai sudėtingas LOPL. Šiame etape gyvenimo kokybė pablogėja, o paūmėjimai gali kelti grėsmę gyvenimui. Liga įgyja neįgaliųjų srauto. Jai būdinga labai sunki bronchų obstrukcija (OPV1 santykis su priverstinio gyvybingumo pajėgumu plaučių mažiau nei 70%, OPV1 yra mažesnis nei 30% tinkamo vertymo arba OPV1 mažiau nei 50% tinkamų verčių kvėpavimo takų sutrikimas). Kvėpavimo sutrikimas: RAO2 Mažiau nei 8,0 kPa (60 mm Hg) arba sorumas deguonies mažiau nei 88% kartu (arba be) Ras2more 6,0 kPa (45 mm Hg). Šiame etape galimas šviesos širdies kūrimas.
Ligos eigą. Vertinant ligos eigos pobūdį, svarbu ne tik klinikinės nuotraukos pokyčiai, bet ir nustatant bronchų pataiso kritimo dinamiką. Tuo pačiu metu, "OTV1" parametro apibrėžimas - priverstinio iškvėpimo apimtis pirmą kartą yra ypač svarbi. Paprastai, su nerūkymo amžiumi, FEV1 yra sumažėjo 30 ml per metus. Rūkymas mažinant šį parametrą pasiekia 45 ml per metus. Prognoziškai nepalanki bruožas yra metinis sumažėjimas OFV1 50 ml, kuris rodo laipsnišką ligos eigą.
Klinika. Pagrindinis skundas dėl santykinai anksti istorijų lėtinio obstrukcinio bronchito yra produktyvus kosulys, daugiausia ryte. Kai vyksta obstrukcinės sindromo liga ir pasirodo daugiau ar mažiau nuolatinė dysbaKosulys tampa mažiau produktyvus, "Parotid", "ADSADD".
Su auskultacija, atskleidžiamas platų reiškinių įvairovė: susilpnėjęs arba standus kvėpavimas, sausas švilpimas ir solubulinė šlapias drėgnas, jei yra pleuros mūšiai, yra klausoma atsparus pleuros "krekingo". Pacientams, sergantiems sunkiomis ligomis, paprastai yra klinikiniai simptomai emfizemos; Sausas švokštimas, ypač priverstinio iškvėpimo; Vėlesniuose ligos etapuose galimas svorio netekimas; cianozė (jo nebuvimas yra įmanoma mažoms hipoksemijai); Yra periferinės edemos; Gimdos kaklelio venų patinimas, dešiniojo širdies galvas.
Auskultacijoje nustatomas I tonas plaučių arterijos suskaidymas. Triuko vožtuvo triukšmo atsiradimas rodo plaučių hipertenziją, nors auskultaciniai simptomai gali būti užmaskuoti išreikšti emfizens.
Ligos paūmėjimo požymiai: pūlingo skreplių išvaizda; padidinti skreplių skaičių; dusulio stiprinimas; Stiprinti švokštimą plaučiuose; Gravitacijos išvaizda krūtinėje; Skystis.
Sutarties reakcijos yra išreikštos silpnai. Eritrocitozė gali išsivystyti ir susijęs ESP sumažėjimas.
Šlapiuose aptiktuose "Khob" paūmėjimo patogenuose.
Radiografai gali būti atskleista ir deformuojant broncho kraujagyslių modelį ir plaučių emfizemos požymius. Išorinė kvėpavimo funkcija pažeidžia obstrukcinį tipą arba sumaišyti su obstrukcine didele dalimi.
Diagnostika.LOPL diagnozę turėtų prisiimti kiekvienam asmeniui, kuris turi kosulį, perteklinį skreplius ir (arba) dusulį. Būtina atsižvelgti į kiekvieno paciento rizikos veiksnius ligos vystymosi.
Jei yra kokių nors šių simptomų, būtina išnagrinėti išorinio kvėpavimo funkciją.
Šios funkcijos nėra diagnostiškai reikšmingos atskirai, tačiau kelių iš jų buvimas padidina ligos tikimybę.
Lėtinis kosulys ir perteklinis skreplių produktus dažnai yra ilgai nuo vėdinimo sutrikimų, dėl kurių atsiranda dusulys.
Būtina kalbėti apie lėtinį obstrukcinį bronchitą, išskyrus kitas broncho statybos sindromo kūrimo priežastis.
Diagnostikos kriterijai - Rizikos veiksniai + produktyvus kosulys + bronchų kliūtis.
Oficialios viryklės diagnostikos sukūrimas reiškia kitą žingsnį - paaiškinti obstrukcijos laipsnį, jo grįžtamumą, taip pat kvėpavimo nepakankamumo sunkumą.
Viryklė turi būti įtariama lėtiniu produktyviu kosuliu ar streso trūkumu, kurio kilmė yra neaiški, taip pat į priverstinio iškvėpimo lėtės lėtėjimo požymių aptikimą.
Galutinės diagnozės pagrindas yra:
- kvėpavimo takų kliūčių funkcinių požymių nustatymas, kuris lieka nepaisant intensyvaus gydymo naudojant visas galimas lėšas;
- atskirtis konkrečios patologijos (pavyzdžiui, silikozė, tuberkuliozė arba auglys viršutinių kvėpavimo takų) kaip šių funkcinių sutrikimų priežastis.
Taigi, pagrindiniai simptomai LOPL diagnozei.
Lėtinis kosulys rūpinasi pacientu nuolat arba periodiškai; Dažniau yra dienos darbo užmokestis, rečiau naktį.
Kosulys yra vienas iš pirmaujančių ligos simptomų, jo dingimas LRI LOPD gali nurodyti kosulio reflekso sumažėjimą, kuris turėtų būti laikomas nepalankiu ženklu.
Lėtiniai skreplių produktai: liga pradžioje, skreplių kiekis yra mažas. Sputum yra gleivinės ir išsiskiria daugiausia ryto laikrodyje.
Tačiau su ligos paūmėjimu, jo skaičius gali padidėti, jis tampa daugiau klampus, skreplių pokyčių spalva. Dusulys: progresyvus (sustiprintas su laiku), nuolatinis (kasdien). Sustiprintas apkrova ir kvėpavimo metu užkrečiamos ligos.
Rizikos veiksnių veikimas istorijoje; Rūkymas ir tabako dūmai; pramoninės dulkės ir cheminės medžiagos; Dūmų namų šildymo įrenginiai ir nukrito nuo virimo.
Klinikiniame tyrime yra nustatytas pailgos iškvėpimo etapas kvėpavimo ciklo metu, virš plaučių - su mušamuoju, plaučių garsu su dėžute atspalviu, su plaučių auskultavimu - susilpnino vezikulinį kvėpavimą, išsklaidytus sausus ratus. Diagnozė patvirtina išorinio kvėpavimo funkcijos tyrimą.
Priverstinio plaučių gyvenimo gebėjimų (FREAK) apibrėžimas, priverstinio iškvėpimo tūris pirmoje antrajame (FEV1) ir FEV / FELE indekso skaičiavimu. Spirometrija rodo charakteristikos sumažėjimą ekstrahuojant kvėpavimo srautą su priverstinio iškvėtimo sulėtėjimo (sumažėjimas FEV1) sulėtėjimo. Priverstinio iškvėpimo sulėtėjimas taip pat aiškiai atsekti srauto kreivė - tūris. Jerkai ir fritter yra šiek tiek sumažinami pacientams, sergantiems sunkiu virdintoju, bet arčiau iki normalaus nei iškvėpimo parametrų.
Ofv1 yra daug mažesnis už normą; FEV1 / zano santykis su kliniškai ryškiu LOPL paprastai yra mažesnis nei 70%.
Diagnozė gali būti laikoma patvirtinta tik išlaikant šiuos pažeidimus, nepaisant ilgo, maksimalaus intensyvaus gydymo. FEV1 padidėjimas daugiau nei 12% po to, kai bronchoditų įkvėpimas rodo didelį kvėpavimo takų grįžtamumą. Dažnai pastebima pacientams, sergantiems virykle, bet ne patogumu pastarajam. Tokio grįžtamumo nebuvimas, jei jis yra vertinamas pagal vienkartinių bandymų duomenis, ne visada nurodoma fiksuotas kliūtis.
Dažnai obstrukcijos grįžtamumas aptinkamas tik po ilgo, maksimalaus intensyvaus gydymo. Nustatant grįžtamąjį bronchų obstrukcijos komponentą ir jo išsamesnę charakteristiką atliekant atliekant inhaliacinius mėginius su bronchodulinais (cholinolika ir B2-agonistai).
Mėginys su "Berodal" leidžia objektyviai įvertinti adrenerginius ir cholinerginius bronchų obstrukcijos atšaukimo komponentus. Daugumoje pacientų po anticholinerginių vaistų ar simpatomimetikų įkvėpimo padidėjo FFV1.
Bronchinis obstrukcija laikoma grįžtama su FEV1 padidėjimu 12% arba daugiau po farmacijos įkvėpimo.
Prieš paskyrimą rekomenduojama atlikti farmakologinį mėginį prieš paskyrimą. Namuose, kad stebėtumėte plaučių funkciją, rekomenduojama naudoti piko tiekimo greičio (PSV) apibrėžimą naudojant "Picofloumres".
Pastovus ligos progresavimas yra svarbiausias LOPL ženklas. Klinikinių požymių sunkumas pacientams, sergantiems LOPL, nuolat didėja. Norint nustatyti ligos progresavimą, naudojamas pakartotinis FEV1 apibrėžimas. FEV1 sumažinimas daugiau kaip 50 ml per metus rodo ligos progresavimą.
Kai viryklė kyla ir vėdinimo ir perfuzijos pasiskirstymo pažeidimai atsiranda vėdinimo ir perfuzijos platinimu. Perteklinė ventiliacija fiziologiniai mirę Erdvė rodo šviesos srityse buvimą, kur jis yra labai didelis, palyginti su kraujotaka, t. Y. Tai eina "geros". Fiziologinis shunting, priešingai, nurodoma prastai vėdinamų, bet gerai perfuzuota alveoli.
Šiuo atveju dalis kraujo iš mažo apskritimo arterijų į kairę širdį nėra visiškai deguonimi, o tai lemia hipoksemiją.
Vėlesniais etapais, bendra alveolinė hipoventiliacija atsiranda su hiperkapnija, pabloginant hipoksemiją, kurią sukelia fiziologinis shunting.
Lėtinė hiperkupnija paprastai yra gerai kompensuojama ir kraujo pH yra arti normalaus, išskyrus staigų ligos pasunkėjimo laikotarpius. Krūtinės organų radiografija.
Paciento tyrimas turėtų būti pradėtas su vaizdų gamyba dviem abipusiai statmens projekcijose, geriau filme su 35x43 cm matmenimis su rentgeno spinduliu.
Poliprosekcijos radiografija leidžia spręsti lokalizaciją ir ilgį uždegiminio proceso plaučiuose, plaučių būklę apskritai, plaučių šaknys, pluura, mediastinum ir diafragmos. Snapshot tik tiesiogine prognoze leidžiama pacientams labai rimtai. CT nuskaitymas.
Struktūriniai plaučių audinių pokyčiai yra žymiai prieš negrįžtamą kvėpavimo takų obstrukciją, aptiktą išorinio kvėpavimo funkcijos tyrime ir yra mažesnis nei 80% tinkamo gydymo, matuojant vidutiniais rodikliais.
Nuliniame LOPL etape naudojant CT, šiurkščiavilnių pokyčiai aptinkami plaučių audiniu. Tai kelia problemą dėl ligos gydymo pradžios aukščiausiu galimais etapais. Be to, CT leidžia pašalinti auglių ligų buvimą plaučiuose, kurių tikimybė, kurios lėtai rūkančiųjų yra gerokai didesnis nei sveikai. CT leidžia jums nustatyti plačiai paplitusių įgimtų apsigimimų suaugusiems: cistinę šviesą, plaučių hipoplaziją, įgimtą akcijų emigną, bronchogeninius cistas, bronchektaziją ir struktūrinius pokyčius plaučių audiniuose, susijusiuose su kitomis nuolatinėmis plaučių ligomis, kurios gali žymiai paveikti LOPL.
Kai COP CT leidžia ištirti nukentėjusių bronchų anatomines charakteristikas, nustatyti šių pažeidimų trukmę proximal arba distalinėje bronchų dalyje; Naudodamiesi šiais metodais, bronchoestazes geriau diagnozuojama, jų lokalizacija yra aiškiai nustatyta.
Naudojant elektrokardiografiją, miokardo būklė yra vertinama ir yra dešinojo skilvelio ir atrio hipertrofijos ir perkrovos požymių.
Dėl laboratoriniai tyrimai. Eritrocitų skaičius gali atskleisti eritrocitozę pacientams, sergantiems lėtiniu hipokssemija.
Nustatant leukocitų formulę, jis kartais aptinkamas eozinofilija, kuri, kaip taisyklė, rodo astmos tipo viryklę.
Apklausos tyrimas yra naudingas nustatant bronchų paslapties ląstelių sudėtį, nors šio metodo vertė yra santykinė. Bakteriologinis skreplių tyrimas yra būtinas norint nustatyti patogeną pūlingo proceso metu bronchų medyje, taip pat jo jautrumas antibiotikams. Simptomų vertinimas.
LOPL simptomų progresavimo ir sunkumo greitis priklauso nuo etiologinių veiksnių poveikio intensyvumo ir jų kaupiamųjų veiksmų. Tipiškuose atvejais liga pati jaučiasi per 40 metų. Kosulys yra anksčiausias simptomas, kuris pasirodo 40-50 metų gyvenimo. Tuo pačiu metu epizodai pradeda atsirasti šaltu sezonais. kvėpavimo takų infekcijapirmiausia neįpareigoja vienai ligai.
Vėliau kosulys užima kasdienį simbolį, retai intensyviau naktį. Kosulys paprastai yra žemas produktas; Jis gali dėvėti puola pobūdį ir išprovokavo įkvėpus tabako dūmus, oru kratymą, įkvėpus sauso šalto oro ir kitų aplinkos veiksnių.
Sputumas yra paryškinamas nedideliu kiekiu, dažniau ryte ir turi gleivinę. Infekcinio pobūdžio paūmėjimai pasireiškia visais ligos požymiais, pūlingo skreplių išvaizda ir jo skaičiaus padidėjimas, o kartais - jo paskirstymo vėlavimas. Sputumas turi klampų nuoseklumą, kuris dažnai atrado paslapties "gabalėlius".
Sunaikinantis skreplių liga tampa žalsvos spalvos, gali pasirodyti nemalonus kvapas.
COPL objektyvaus tyrimo diagnostinė reikšmė yra nereikšminga. FISICAL pokyčiai priklauso nuo kvėpavimo takų obstrukcijos laipsnio, plaučių emfizemos sunkumo.
Klasikiniai žirklės požymiai - švilpukai su vienu kvėpavimu arba priverstiniu iškvėpimu, nurodant kvėpavimo takų susiaurėjimą. Tačiau šie požymiai neatspindi ligos sunkumo, o jų nebuvimas neatmeta viryklės buvimo pacientui.
Kiti požymiai, pavyzdžiui, kvėpavimo susilpnėjimas, krūtinės ekskursijos apribojimas, papildomų raumenų dalyvavimas kvėpavimo, centrinės cianozės akte taip pat nerodo kvėpavimo takų kliūčių laipsnio.
Bronchildren infekcija - nors dažnai, bet ne vienintelė priežastis, dėl pasunkėjimo.
Kartu su šia ligos paūmėjimo plėtra yra įmanoma dėl didesnio egzogeninių žalingų veiksnių veikimo arba netinkamo fizinio aktyvumo. Tokiais atvejais kvėpavimo sistemos požymiai yra mažiau ryškūs.
Kadangi liga progresuoja, tarp paūmėjimų spragos tampa trumpesnės.
Dusulys, nes liga progresuoja gali skirtis nuo oro trūkumo į įprastą fizinį krūvį, kad būtų ryškūs apraiškos.
Dusulys, jaučiamas pratybų metu, atsiranda vidutiniškai 10 metų po kosulio atsiradimo.
Tai yra priežastis kreiptis į gydytoją daugumą pacientų ir pagrindinės su ligos susijusios negalios ir nerimo priežasties.
Kadangi plaučių funkcija mažėja, kvėpavimo trumpas tampa vis ryškesnis. Su emfizema, tai galima debiutuoti liga.
Tai vyksta tose situacijose, kai asmuo kontaktuoja gamybą su bauda (mažiau nei 5 mikronų) teršalai, taip pat paveldėjusiais A1-antitripseino trūkumu, vedančiu į ankstyvas vystymasis Plobulingas emfizema.
Norint kiekybiškai įvertinti dusulio trūkumo sunkumą, naudojamas medicinos reserch tarybos dyspnėjos skalė (MRC).
LOPL diagnostikos formuluotėje nurodomas ligos srautų sunkumas: lengviausias srautas (I etapas), vidutinio flooko srautas (II etapas), sudėtingas kursas (III etapas) ir labai sudėtingas kursas (IV ligos paūmėjimas ar atleidimas nuo pūlingo bronchito paūmėjimo (jei yra); Komplikacijų buvimas (plaučių širdis, kvėpavimo nepakankamumas, kraujotakos gedimas), nurodyti rizikos veiksnius, rūkymo indeksą.
COPL gydymas Su stabilia būkle.
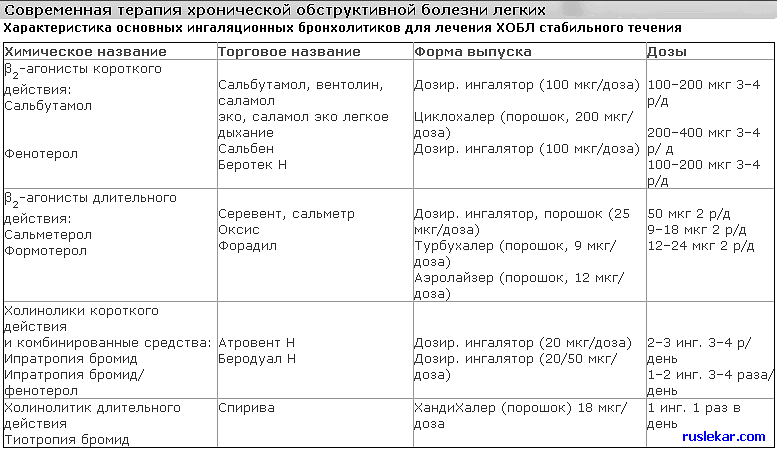
1. Broncholitiniai vaistai užima pirmaujančią vietą sudėtingoje Copl terapijoje. Siekiant sumažinti bronchų obstrukciją pacientams, COPS yra naudojami anticholinerginiai preparatai trumpalaikių ir ilgalaikių veiksmų, B2-agonistai trumpalaikių ir ilgalaikių veiksmų, metilxantins ir jų derinių.
Broncholitikai priskiriami "paklausai" arba reguliariai užkirsti kelią LOPL simptomų sunkumui arba sumažinti.
Siekiant užkirsti kelią bronchų obstrukcijos progresavimo tempui, prioritetas yra ilgas ir reguliarus gydymas. M-cholinolitiniai preparatai laikomi pirmos eilės preparatais, gydant LOPL ir jų paskyrimas, būtina visoms ligos sunkumo laipsniams.
Rekomenduojama reguliariai gydyti ilgą veikiančią bromidą (tiotropija bromidas - spirva, salmetterol, formoterolio) su vidutinio sunkumo, sunkiais ir labai sunkiais LOPL.
Įkvėpimas M-cholinolics, B2-agonistai ilgalaikio veiksmo kaip monoterapija arba kartu su ilgalaikiu teofillinais yra skirti pacientams, sergantiems vidutiniu sunkiu, sunkiu arba itin dideliu LOPL. "Xanthines" yra veiksmingos, kai LOPL, bet atsižvelgiant į jų galimą toksiškumą yra "antrosios eilutės" preparatai. Jie gali būti pridėti prie reguliaraus įkvėpimo bronchhalytinės terapijos su sunkesniu ligos eiga.
Anticholinerginiai vaistai (AHP). Įkvėpus anticholinerginių preparatų (M-cholinolites) patartina visiems ligos sunkumo laipsnius. Parasympatic tonas yra pirmaujanti grįžtamąjį bronchų obstrukcijos komponentą, kai LOPL. Todėl AHP yra pirmojo pasirinkimo būdas gydant LOPL. Anticholinerginiai trumpo veikimo preparatai.
Labiausiai žinomas iš AHP trumpas veiksmas yra bromido bromidas, pagamintas dozės aerozolio inhaliatoriaus pavidalu. Bromidą slopina bromido nervų refleksai, būdami acetilcholino antagonistu, parazimpatinės nervų sistemos tarpininkui. Jis dozuojamas 40 μg (2 dozes) keturis kartus per dieną.
Bronchų m-cholinoreceptorių jautrumas nesilpnėja su amžiumi. Tai ypač svarbu, nes jis leidžia naudoti cholinolius pagyvenusiems pacientams, sergantiems LOPL. B.
lagodaras mažas absorbcija per bronchų ipratropijos bromido gleivinę praktiškai nesukelia sisteminių šalutinių poveikių, o tai leidžia plačiai naudoti pacientams, sergantiems širdies ir kraujagyslių ligomis.
AHP neturi neigiamo poveikio bronchų gleivių sekrecijai ir gleivinės transporto procesams.
M-cholinocs trumpų veiksmų turi ilgesnį broncholio efektą, palyginti su B2 agonistų trumpųjų veiksmų.
Daugelyje tyrimų buvo įrodyta, kad ilgalaikis bromido naudojimas yra efektyvesnis gydyti COPD nei ilgalaikį trumpalaikį b2-agonistų monoterapiją.
Bromido ipropija su ilgalaikiu naudojimu pagerina miego kokybę pacientams, sergantiems LOPL.
Amerikos krūtinės visuomenės ekspertai siūlo taikyti bromidą ir bromidą "... taip ilgai, kol ligos simptomai ir toliau sukelti nepatogumų pacientui."
"Ipratropy Bromide" pagerina pacientų gyvenimo kokybę su LOPD, kai taikoma 4 kartus per dieną ir sumažina ligų ligų skaičių, palyginti su B2 ~ trumpalaikių agonistais naudojimu.
Įkvėpus antiholicinginis vaistas yra bromidas 4 kartus per dieną pagerina bendrą būseną.
IB naudojimas kaip monoterapija arba kartu su trumpų veiksmų B2-agonistais sumažina pasekmių dažnumą, taip sumažinant gydymo sąnaudas.
Antticholinerginiai ilgalaikio veiksmo preparatai.
Naujos kartos AHP atstovas yra tiiotropija bromidas (spiriva) kapsulių pavidalu su milteliais inhaliacijoms su specialiu dozuojamu miltelių inhaliatoriumi. Vienoje inhaliacinės dozės 0,018 mg vaisto, veikimo viršūnė - po 30-45 minučių, veiksmo trukmė - 24 valandos.
Vienintelis trūkumas yra palyginti didelės kainos.
Didelė bromido tyotropijos tipo trukmė, kuri suteikia jai taikyti 1 kartą per dieną, yra užtikrinamas lėtai disociacija su lygiųjų raumenų ląstelių m-cholinoreceptoriais. Ilgalaikis ryškumas (24 h), užregistruotas po vienkartinio inhaliacijos bromido, yra išlaikytas ir per ilgalaikį priėmimą 12 mėnesių, kuri yra kartu su bronchų dangos rodiklių, regenso kvėpavimo takų rodikliai Simptomai, gyvenimo kokybės gerinimas. Dėl ilgalaikis gydymas LOPL pacientai įrodė terapinį pranašumą bromido su jipratopija bromido ir salmeterolio.
2. B2 agonistai
b2-agonistai Trumpi veiksmai.
Su nedideliu LOPL eiga rekomenduojama įkvėpti ryškaus veikimo įkvėpimo "pagal pareikalavimą". Trumpalaikių b2-agonistų (Salbutamolis, fenoterolio) poveikis prasideda kelias minutes, pasiekė piko 15-30 minučių ir tęsiasi 4-6 valandas.
Daugeliu atvejų pacientai iš karto pastebėjo kvėpavimo reljefą po B2 agonisto naudojimo, kuris yra neabejotinas narkotikų pranašumas.
B2 agonistų bronchyolitinis poveikis užtikrinamas skatinant B2 receptorius lygiųjų raumenų ląstelių.
Be to, dėl padidėjusio stiprintuvo koncentracijos pagal B2-agonistų įtaką ne tik lygių bronchų raumenų poilsiui, bet taip pat padidinti Epitelio Cilia Bio padidėjimą ir gerinimo funkciją Kopikliškesnis transportas. Šviesus poveikis yra didesnis už distalinį vyraujantį bronchų pataisymo pažeidimą.
Po to, kai taikant B2 agonistų trumpų veiksmų, pacientams per kelias minutes jaučiasi reikšmingas pagerėjimas valstybėje, kurio teigiamas poveikis jų dažnai perkainojamas.
Reguliarus trumpojo veikimo B2 agonistų naudojimas nerekomenduojamas kaip monoterapija, kai LOPL.
Šios grupės preparatai gali sukelti sistemines reakcijas per trumpalaikius drebulius, sužadinimą, padidinti kraujospūdį, kuris gali turėti klinikinę vertę pacientams, sergantiems kartu su IBS ir AG.
Tačiau su b2 agonistų inhaliacijos vartojimu terapinėmis dozėmis šie reiškiniai yra reti.
ilgalaikiai B2-agonistai (Salmetterol ir formoterolio), nepriklausomai nuo pokyčių bronchų pataisy rodiklių, gali pagerinti klinikinius simptomus ir gyvenimo kokybę viryklės pacientams, sumažinti paūmėjimų skaičių.
b2-agonistai ilgesnių veiksmų sumažinti bronchų obstrukciją dėl 12 valandų panaikinimo pasaulinių raumenų bronchų. In vitro rodo Salmetherol gebėjimas apsaugoti kvėpavimo takų epitelio nuo žalingo veiksmo bakterijų (hemofilus gripo).
Ilgalaikis B2-agonistas salmetterolio pagerina LOPL pacientų būklę, kai vartojama 50 μg dozę du kartus per dieną.
Formoterolis palankiai veikia išorinio kvėpavimo, simptomų ir gyvenimo kokybės rodiklius pacientams, sergantiems LOPL.
Be to, Salmetterol pagerina sumažinimą kvėpavimo raumenys, mažinant kvėpavimo raumenų silpnumą ir disfunkciją.
Skirtingai nuo salmetherol, formoterolio turi greitą veiksmo pradžią (po 5-7 minučių).
Ilgalaikio B2 agonistų trukmė pasiekia 12 valandų neprarandant efektyvumo praradimo, kuris leidžia mums rekomenduoti pastarajai reguliariai naudoti COPL terapijoje.
3. Deriniai. \\ T BronchsSessing vaistai.
Įkvėpimo b2-agonisto derinys (greito veikimo ar pepų) ir AHP lydi bronchų pasekmingumą didesniu mastu, nei skiriant bet kurį iš šių vaistų kaip monoterapija.
Su vidutinio sunkumo ir rimtų dabartinių LOPL, selektyvus B2 agonistai rekomenduojama būti skiriami kartu su M-cholinolithics. Fiksuoti vaistų deriniai viename inhaliatoriuje yra labai patogūs ir pigesni (Berodal \u003d IB 20 μg + fenoterolio 50 μg).
Bronchoduliatorių su kitokiu mechanizmu derinys didina efektyvumą ir sumažinti šalutinio poveikio riziką, palyginti su vieno vaisto dozės padidėjimu.
Su ilgalaikiu priėmimu (per 90 dienų ar daugiau) IB kartu su B2-agonistais, Tachofilaksija nesukuria.
Pastaraisiais metais sukaupė teigiamą cholinoliškumo derinio su B2 agonistų derinio patirtis (pvz., Su salmeteroliu).
Buvo įrodyta, kad siekiant užkirsti kelią bronchų obstrukcijos progresavimo tempui, prioritetas yra ilgas ir reguliarus gydymas bronchologais, ypač AHP ir ilgai b2-agonistai.
4. Ilgalaikio veiksmo teofiminai
Metilksantinai yra ne selektyvūs fosfodiesterazės inhibitoriai.
Teofilino vaizdavimo poveikis yra prastesnis už tokius B2 agonistus ir AHP, bet gaunant viduje (ilgai) arba parenterally (įkvėpti metilksantinai) sukelia papildomų poveikių, kurie gali būti naudingi daugelyje pacientų: sisteminio mažinimo Plaučių hipertenzija, diurea stiprinimas, centrinių nervų sistemų stimuliavimas, kvėpavimo raumenų veikimo stiprinimas. "Xanthans" gali būti pridėta prie reguliaraus įkvėpimo bronchhalytinės terapijos su didesniu ligos eiga, jei nepakankamai veiksmingos AHP ir B2 agonistai.
Gydant LOPL, teofilinas gali turėti teigiamą poveikį, tačiau, atsižvelgiant į galimą toksiškumą, inhaliaciniai bronchodulinai yra labiau pageidautini.
Visi tyrimai, parodantys teofilino veiksmingumą per LOPL, yra susiję su ilgalaikio veiksmo preparatais. Ilgalaikių teofilino formų naudojimas gali būti rodomas ligos naktiniuose pasireiškimuose.
Šiuo metu teofilizai priklauso antrojo etapo preparatai, t. Y., nustatyta po AHP ir B2 agonistų ar jų derinių.
Taip pat galima paskyrimą teofinlę ir pacientus ", kurie negali naudoti įkvėpimo priemonių pristatymo.
Remiantis naujausių kontroliuojamų klinikinių tyrimų rezultatais, derinio gydymas su teofilinu naudojimu nesuteikia papildomų privalumų, susijusių su LOPL gydymu.
Be to, teofilino naudojimą LOPL riboja nepageidaujamų nepageidaujamų reakcijų rizika.
Paskirties taktika ir bronchologų terapijos efektyvumas.
Pacientams sergantiems broncholitiniams agentams gali būti priskirti tiek reikia (sumažinti simptomų sunkumą stabilioje būsenoje ir paūmėjime) ir reguliariai (su profilaktiniu tikslu ir sumažinti simptomų sunkumą).
Dozės reakcijos priklausomybė, kurią įvertino FEV dinamika, yra nereikšminga visoms brotinino klasėms.
Šalutiniai poveikiai Farmakologiškai nuspėjamas ir priklausomas dozei. Nepageidaujamas poveikis yra reti ir leidžia greičiau įkvėpti, nei vartojant geriamąją terapiją.
Įkvėpimo terapijos įkvėpimas, ypatingas dėmesys turėtų būti nukreiptas į efektyvų inhaliatorių ir pacientų treniruočių technikos įkvėpus.
Naudojant B2 agonistus, tachikardiją, aritmiją, drebulį ir hipokalemiją.
Tachikardija, širdies ritmo sutrikimai ir dispepsija taip pat gali pasirodyti vartojant teofiliną, kurioje dozės, teikiančios bronchodiologinį poveikį, yra arti toksiškos.
Nepageidaujamų reakcijų rizika reikalauja gydytojo dėmesio ir kontroliuoti širdies susitraukimų dažnį, kalio serumo ir EKG analizėje lygis, tačiau standartinės procedūros, skirtos įvertinti šių vaistų saugumą klinikinėje praktikoje, neegzistuoja.

Apskritai, bronchodikinių naudojimas leidžia sumažinti dusulio ir kitų Simptomų sunkumą, taip pat padidinti toleranciją fiziniam aktyvumui, sumažina ligos paūmėjimo dažnumą ir hospitalizavimą. Kita vertus, reguliariai priėmus bronchoditų netrukdo ligos progresavimą ir neturi įtakos jo prognozei.
Su nedideliu "LOPL" kursu (I etapas) atleidimo metu gydymą parodoma trumpai dėl paklausos veiksmų.
Pacientams, sergantiems vidutiniu sunkiu, sunkiu ir labai sunkiomis LOPL eiga (STACI II, III, IV), bronchologinę terapiją rodoma vienas vaistas arba brotinino derinys.
Kai kuriais atvejais pacientams, sergantiems sunkiais ir labai sunkiu LOPL (III, IV etapu) reikalauja reguliariai gydyti didelėmis bronchoduliatorių dozėmis su purkštuvo administravimu, ypač jei jie pažymėjo subjektyvų gerinimą nuo tokio gydymo, anksčiau naudojamo ligos paūmėjimui.
Norėdami patikslinti inhaliacinio purkštuvo terapijos poreikį, 2 savaites reikalingas picofloulumometrijos stebėjimas ir tęsiamas purkštuvo terapija, atsižvelgiant į didelį rodiklių pagerėjimą.
Bronchutoriai yra viena iš efektyviausių simptominių priemonių COPL terapijai.
Bronchhalytic narkotikų pristatymas
Yra įvairių būdų, kaip pristatyti bronchų gydymą COPL terapija: įkvėpimas (bromidas, "Tiotromol", "Salbutromol", fenoterolio, formoterolio, salmeterolio), į veną (teofiliną, salbutamolį) ir poodinį (adrenalino) injekcijas, vartojant narkotikus (teofilinas, Salbutamolį).
Atsižvelgiant į tai, kad visi bronchofofai gali teikti kliniškai reikšmingų nepageidaujamų reakcijų per sisteminį tikslą, įkvėpus pristatymo metodas yra labiau pageidautinas.
Šiuo metu vidaus rinka turi preparatų dozės aerozolių, miltelių inhaliatorių, purkštuvų sprendimų forma.
Renkantis įkvėpimo bronchų pristatymo metodą, visų pirma nuo paciento gebėjimo tinkamai naudoti dozę aerozolių ar kito kišeninio inhaliatoriaus.
Senyviems pacientams ar pacientams, sergantiems psichikos pažeidimais, tai yra rekomenduojama naudoti dozės aerozolis su Spencer ar purkštuvu.
Apibrėžiantys veiksniai, susiję su pristatymo priemonių pasirinkimu, taip pat yra jų prieinamumas ir kaina. M-cholinolika trumpai veikiančių ir B2-agonistai trumpojo veikimo dažniausiai naudojami dozės aerozolių inhaliatorių pavidalu.
Norėdami padidinti narkotikų pristatymo efektyvumą į kvėpavimo takus, tarpikliai naudojami siekiant padidinti narkotikų srautą oro ir ašies keliuose. Su III ir IV etapais LOPL, ypač su kvėpavimo raumenų disfunkcijos sindromu, geriausias poveikis pasiekiamas naudojant nebulizerius. Leidžianti padidinti narkotikų pristatymą į kvėpavimo takus.
Lyginant pagrindines bronchoditų pristatymo priemones (dozavimo aerozolio inhaliatorius su tarpikliu arba be jo; purkštuvas su kandikliu arba veido kaukė; sausų miltelių dozės inhaliatorius patvirtina jų tapatybę.
Tačiau purkštuvų naudojimas yra pageidautina sunkiųjų pacientų, kurie dėl ryškaus dusulio trūkumo, negali pasiekti tinkamo įkvėpimo manevro, kuris natūraliai sunku naudoti matuojamų aerozolių inhaliatorių ir erdvinių purkštukų naudojimui.
Pasiekiant klinikinį stabilizavimą, pacientai yra "grąžinti" į įprastas pristatymo priemones (dozavimo aerozoliai arba miltelių inhaliatoriai).

Gliukokortikosteroidai su stabiliu srovėmis
Gydantis poveikis GKS prie LOPL yra daug mažiau ryškus nei BA, todėl jų naudojimas LOPL apsiriboja tam tikromis nuorodomis. Įkvėpus kortikosteroidai (ICX) yra paskirti papildomai į bronchhalytinę terapiją - pacientams, sergantiems OFGG<50% от должной (стадия III: тяжелая ХОБЛ и стадия IV: крайне тяжелая ХОБЛ) и повторяющимися обострениями (3 раза и более за последние три года).
Reguliarus ICCC gydymas parodomas pacientams, kuriems per pastaruosius trejus metus pacientams, sergantiems sunkiu ir labai dideliu ligos eigu, per pastaruosius trejus metus.
Norint nustatyti sistemingo ICCC taikymo galimybes, rekomenduojama atlikti bandomąją terapiją su sistema GCS dozę 0,4-0,6 mg / kg per dieną (prednizonu) 2 savaites.
Ilgas priėmimas sistemos GCS (daugiau nei 2 savaitės) su stabiliu srovės LOPL nerekomenduojama dėl didelės rizikos nepageidaujamų reiškinių.
Steroidų poveikis turėtų papildyti nuolatinės bronchologinės terapijos poveikį.
ICCC monoterapija LOPL pacientams yra nepriimtina.

Kortikosteroidai yra pageidautina priskirti dozės aerozolių pavidalu.
Deja, netgi įkvėpus ilgalaikis GKS naudojimas nesumažina metinio nuosmukio FEV pacientams, sergantiems LOPL.
ICCC ir B2-agonistų derinys ilgalaikio veiksmo yra efektyvesnis į LOPL šaknis nei atskirų komponentų naudojimas.
Toks derinys rodo veiksmų sinergiją ir leidžia jums įtakos patofiziologiniams komponentams LOPL: bronchų kliūtys, uždegimas ir struktūriniai pokyčiai kvėpavimo takų, gleivinės disfunkcija.
Ilgalaikių veiksmų B2-agonistų derinys ir ICCC derinys sukelia daugiau laimėjusių santykių "rizikos / naudos", palyginti su atskirais komponentais.
Salmetterol / fluticazono propionato (sardžių) derinys gali padidinti LOPD pacientų išgyvenamumą.
Kiekviena nuotekų dozė (du inhaliatorių inhaliatorių) yra 50 μg xinafoato salmeterolio derinyje 100 μg propionato fluctisono arba su 250 μg arba 500 μg propionato svyravimų.
Patartina naudoti fiksuotą formoterolio ir budezonido (simbiozinio) derinį pacientams, sergantiems vidutinio sunkaus ir didelio srauto LOPL, palyginti su atskirais kiekvieno iš šių vaistų naudojimu.
Kiti vaistai
Skiepai. Siekiant užkirsti kelią LOPL paūmėjimui per gripo epidemijos protrūkius, vakcina rekomenduojama naudoti vakcinoms, kurių sudėtyje yra nužudytų ar inaktyvuotų virusų, paskirtų lapkričio mėnesio pirmos pusėje. Gripo vakcina yra 50%, galinti sumažinti srauto ir mirtingumo sunkumą pacientams, sergantiems LOPL.
Taip pat naudojama pneumokokinė vakcina, kurioje yra 23 virusų serotipų, tačiau duomenys apie jo veiksmingumą LOPL metu yra nepakankamas.
Nepaisant to, pasak imunizacijos praktikos patarėjų komiteto, pacientams, sergantiems COPD, kreipiasi į asmenis, turinčius didelę pneumokokinės infekcijos riziką ir yra įtrauktos į tikslinę skiepijimo grupę. Pageidautina, polivalentinės bakterinės vakcinos, naudojamos žodžiu (Ribomunilas, bronchomunalas, bronchovakovas).
Antibakteriniai vaistai. Pagal šiuolaikinį požiūrį, antibiotikai, skirti pasunkėjams prevencijai LOPL nenustatyta.
Išimtis yra viryklės paūmėjimas su pūlingo skreplių atsiradimu ("neepimo" išvaizda arba stiprinimas), kartu su jo skaičiaus padidėjimu, taip pat kvėpavimo nepakankamumo požymiais.
Reikėtų nepamiršti, kad etiologiškai reikšmingų mikroorganizmų likvidavimo laipsnis lemia atsisakymo trukmę ir vėlesnio atkryčio pradžios terminus.
Renkantis optimalų antibiotiką šiam pacientui, būtina sutelkti dėmesį į didelių patogenų spektrą, paūmėjimo sunkumą, regioninio pasipriešinimo tikimybę, antibiotiko saugumą, jo naudojimo patogumą, išlaidų rodiklius.
Pirmieji eilės preparatai pacientams, sergantiems ne dideliais paūmėjimais, viryklė yra amoksiclav / klavulano rūgštis arba jo neapsaugota forma - amoksicilinas. Kvėpavimo takų infekcijų sukėlėjų panaikinimas leidžia nutraukti užburtą ligos eigos ratą.
Daugumoje pacientų KOB yra veiksmingos makrolidai, nepaisant S. pneumoniae atsparumo ir mažo N. gripo jautrumo.
Šis efektas gali būti iš dalies dėl makrolidų priešuždegiminės veiklos.
Tarp makrolidų daugiausia naudojami azitromicinui ir klaritromicinui.
Alternatyva apsaugotoms penicilinoms gali būti kvėpavimo takų fluoroquinolones (sparfloxacin, moksifloksacinas, levofloksacinas), turintys platų antimikrobinio aktyvumo spektrą nuo gramų ir gramų neigiamo mikroorganizmų, penicilino-neigiamų padermių S. pneumoniae ir N. gripo.
Kvėpavimo skysčiųjų fluorochinolonai gali sukurti didelę koncentraciją bronchų kiekiu, kai įeina beveik pilnas biologinis prieinamumas. Siekiant užtikrinti aukštą pacientų atitiktį, nustatytas antibiotikas turėtų būti priimtas viduje 1-2 kartus per dieną ir bent 5, pageidautina 7 dienas, kurios atitinka šiuolaikinius antibakterinio gydymo reikalavimus KHOB paūmėjimui.
Mulita priemonė
Mulcolikos (gleivinės, mufinuliatoriai) yra ribotas pacientų, sergančių stabiliu LOPL su klampiu skrepliu, kontingentas. Musolizės į LOPL gydymą efektyvumas yra mažas, nors kai kuriems pacientams, sergantiems klampiu šlapiu, būklė gali pagerinti.
Šiuo metu, remiantis esamais įrodymais, plačiai paplitęs šių vaistų vartojimas negali būti rekomenduojamas stabilai LOPL eiga.
Kai viryklė yra efektyviausia, Ambroxol (Lazolyvan), acetilcisteine. Neteisingas yra praktikuojamas lergololitinių fermentų naudojimas kaip fazės.
Siekiant prevencijos COPDS prevencijai, ilgalaikis N-acetilcisteino puli dalies (NAC) naudojimas yra perspektyvus, kuris vienu metu turi antioksidacinę veiklą.
Priėmimo NAC (FLOVIVUCILL) 3-6 mėnesius nuo 600 mg per parą lydi žymiai sumažėjo dažnio ir trukmės LOPL paūmėjimuose.
Kiti farmakologiniai produktai. Psichotropinių vaistų paskirtis Vyresnio amžiaus pacientų LOPL gydant depresiją, nerimą, nemiga turėtų būti atliekami atsargiai dėl jų slegiančio poveikio kvėpavimo centre.
Su sunkiu LOPL su narkotikų raida, yra širdies ir kraujagyslių terapijos poreikis,
Tokiais atvejais gydymas gali apimti IAPF, BKK, diuretikai, galima naudoti digoksiną.
Adrenerginių blokatorių tikslas yra kontraindikuotinas.
Gydymas ne žiniasklaida Stabilios srovės LOPL.
1. Deguonies terapija.
2. Chirurginis gydymas (žr. Žemiau esantį skyrių "Emfizemos gydymas").
3. Reabilitacija.
Deguonies terapija. Pagrindinė pacientų mirties priežastis yra apačioje. Hipoksemijos korekcija su deguonimi - labiausiai patofiziologiškai pagrįstas dienos terapijos metodas.
Deguonies vartojimas pacientams, sergantiems lėtiniu hipokshemija, turėtų būti nuolatiniai, ilgai ir, kaip taisyklė, yra atliekami namuose, todėl tokia terapijos forma vadinama ilgalaikiu deguonies terapija (DCT).
Šiandien sąskaitos yra vienintelis terapijos metodas, kuris gali sumažinti pacientų mirtingumą su LOPL.
Kitas palankus DCC fiziologinis ir klinikinis poveikis yra:
atvirkštinio vystymosi ir plaučių hipertenzijos progresavimo prevencija;
dusulio mažinimas ir tolerancijos tolerancijos gerinimas;
hematokrito mažinimas;
kvėpavimo raumenų funkcijos ir metabolizmo gerinimas;
pacientų neuropsichologinio statuso gerinimas;
Pacientų hospitalizavimo dažnumo mažinimas.
Nuorodos ilgalaikiam deguonies terapijai. Ilgalaikis hidrocerapija rodoma pacientams, sergantiems sunkiu LOPL.
Prieš skiriant DCT ligą, taip pat būtina užtikrinti, kad vaistų terapijos galimybės būtų išnaudotos ir maksimali galimybė gydyti nesumažina O2 virš sienų verčių padidėjimo. Įrodyta, kad ilgalaikis (daugiau nei 15 valandų per dieną) deguonies terapija padidina gyvenimo trukmę pacientams nuo dienos.
Ilgalaikės hidroaterapijos tikslas yra RAO2 padidėjimas bent iki 60 mm Hg. Menas. Vieni ir (arba) SAO2 bent 90%. Jis laikomas optimaliu RAO palaikymu, 60-65 mm hg diapazone. Menas.
Nuolatinis deguonies terapija rodoma:
- RAO2.< 55 мм рт. ст. или SaО2 < 88% в покое;
- RAO2 56-59 mm RT. Menas. arba SAO2 \u003d 89% esant HLS ir (arba) eritrocitozei (ht\u003e 55%).
"Situacinė" deguonies terapija rodoma:
- Sumažintas RAO2.< 55 мм рт. ст. или Sa02 < 88% при физической нагрузке; - снижении РаО2 < 55 мм рт. ст. или Sa02 < 88% во время сна.
DCT nerodomas pacientams, sergantiems vidutinio sunkumo hipoksemija (RAO2\u003e 60 mm Hg. Art.).
Dujų mainų parametrai, pagrįsti liudijimu į DCT, turėtų būti apskaičiuota tik stabilios pacientų būklės, ty 3-4 savaitės po LOPL paūmėjimo, nes būtent tas laikas yra būtinas norint atkurti dujų mainus ir deguonies transportas po ūminio kvėpavimo nepakankamumo (vienas).
Reabilitacija. Priskirtas visiems LOPL fazėms. Priklausomai nuo sunkumo, ligos etapo ir kvėpavimo takų ir kraujagyslių sistemų kompensavimo laipsnio, gydantis gydytojas apibrėžia individualią kiekvieno paciento reabilitacijos programą, apimančią režimą, fizioterapijos procedūras, SPA gydymą. Medicina. \\ T kvėpavimo pratimai Paciento rekomenduojama net su ryškiu obstrukcija.
Individualiai pasirinkta programa lemia paciento gyvenimo kokybę. Galima naudoti diafragmos perkutaninę elektrostyvą. Atsisakyti rūkyti.
Rūkymo nutraukimas yra labai svarbus įvykis, kuris pagerina ligos prognozę.
Tai turėtų būti pirmoji vieta gydant šią patologiją. Rūkymo nutraukimas sumažina FEV1 kritimo laipsnį ir greitį
Pagalbinės dirbtinės plaučių vėdinimo naudojimas gali būti laikomas PC02 padidėjimu ir kraujo pH sumažėjimu, nesant poveikio iš išvardytos terapijos.
Indikacijos hospitalizavimui: gydymo ambulatorinių sąlygų neveiksmingumas; Užtikrinimo simptomų padidėjimas, neįmanoma judėti aplink kambarį (anksčiau mobiliuoju asmeniu); Kvėpo trūkumo greitis valgant ir svajonėje; progresyvi hipoksemija; hipercaps atsiradimas ir (arba) didinimas; kartu su abiejų plaučių ir ekstrapigultūrinėmis ligomis buvimas; "Plaučių širdies" simptomų atsiradimas ir progresavimas ir jo dekompensacija; Psichiniai sutrikimai.
Gydymas ligoninėje
1. Oksigenoterapija. Esant dideliam ligos paūmėjimui ir rencionuotas kvėpavimo nepakankamumas, rodomas nuolatinis oksiginis terapija.
2. Broncholijos terapija atlieka tų pačių vaistų, kaip ir ambulatorinio gydymo sąlygomis. Purškiant B2-adrenompimetics ir cholinolius rekomenduojami naudojant purkštuvą, atliekant įkvėpus kas 4-6 valandas.
Esant nepakankamai efektyvumą, įkvėpimo gali būti padidinta. Rekomenduojama naudoti narkotikų derinius.
Už gydymą per purkštuvą galima pagaminti per 24-48 valandas.
Ateityje bronchoditai yra skiriami dozės aerozolių arba sausų miltelių pavidalu. Jei įkvėpimo terapija yra nepakankama, jis yra nustatytas / į metilxantinų (eutilino, aminoofilo ir kt.) Įvedimo 0,5 mg / kg / val.
3. Antibakterinis terapija priskiriama tos pačios liudijimo buvimui, į kurį buvo atsižvelgta į ambulatorinį gydymo etapą. Esant neefektyvumo pirminio antibiotikų terapija, antibiotikų atranka atliekamas atsižvelgiant į paciento skreplių egutumo jautrumą antibakterinių vaistų jautrumą.
4. Magnutotoidų hormonų paskyrimo ir schemos nuorodos yra tokios pačios kaip ir ambulatorinio gydymo etape. Esant sunkioms ligoms, rekomenduojama įvesti GCS.
5. Esant edemoms, skiriami diuretiniai vaistai.
6. Sunkios ligos paūmėjimo rekomenduojama heparinas.
7. Pagalbinė dirbtinė plaučių ventiliacija naudojama nesant teigiamo poveikio iš pirmiau minėtos terapijos, padidinant PC02 ir rudenį pH.
Narkotikų gydymo metodai pirmiausia naudojami siekiant palengvinti skreplių izoliuotą, ypač jei pacientas yra gydomas atskaitos priemonėmis, sunkiu šarminiu gėrimu.
Padėties nustatymo drenažo - purškimo skrepliai su giliai priverstinio iškvėpimo į padėtį optimaliai drėkinimui. Naudojant vibracinį masažą pagerėja kaladai.
Prognozė
LOPL rezultatuose - lėtinės plaučių širdies ir plaučių širdies nepakankamumo plėtra.
Prognoziškai nepalankūs veiksniai yra senyvo amžiaus, sunkus bronchų obstrukcija (pagal FFV1 rodiklius), hipoksemijos sunkumas, hipercap buvimas.
Pacientų mirtis paprastai kyla iš tokių komplikacijų kaip ūminis kvėpavimo nepakankamumas, plaučių širdies dekompensacija, sunkios pneumonijos, pneumothorax, širdies ritmo sutrikimai.
LOPL (lėtinė obstrukcinė plaučių liga) yra tokia patologija, kurią lydi uždegimas kvėpavimo sistemos organuose. Priežastys gali būti aplinkos veiksniai ir keletas kitų, įskaitant rūkymą. Dėl ligos reguliari pažanga yra savotiška, todėl sumažėjo kvėpavimo sistemos funkcionalumas. Laikui bėgant jis sukelia kvėpavimo nepakankamumą.
Dažniausiai liga stebima 40 metų ir vyresni. Kai kuriais atvejais pacientai, sergantys LOPD, ateina į ligoninę ir jaunesniu amžiumi. Paprastai tai susiję su genetiniu polinkiu. Taip pat didelė rizika susirgti su tais, kurie rūko labai ilgai.
Rizikos grupė
LOPL diagnozė suaugusiems vyrams Rusijoje pastebimas kiekviename trečiajame, sutampa su 70 metų pasieniu. Statistika leidžia jums patikimai pasakyti, kad jis yra tiesiogiai susijęs su rūkymu tabaku. Taip pat yra aiškus ryšys su gyvenimo būdo, būtent darbo vieta: besivystančios patologijos tikimybė yra didesnė tuo atveju, kai asmuo dirba kenksmingomis sąlygomis ir su didelėmis dulkėmis. Jis veikia apgyvendinimą pramoniniuose miestuose: čia aukštesnio kritimo procentas, o ne tose vietose, kuriose yra švari ekologija.
"CoBl" dažniau vystosi vyresnio amžiaus žmonėms, tačiau genetiniu polinkiu galima susirgti ir jaunam amžiui. Taip yra dėl jungiamojo plaučių audinio kūno specifiškumo. Taip pat yra medicininiai tyrimai., kad būtų galima teigti apie ligos prijungimą su vaiko priešais, nes tokiu atveju kūnas nėra pakankamai paviršinio aktyvumo medžiagos, todėl gimęs iš audinių organų negali teisingai spręsti.
Ką sako mokslininkai?
LOPL, ligos kūrimo priežastys, gydymo metodika - visa tai jau seniai pritraukė gydytojų dėmesį. Norint turėti pakankamai medžiagų tyrimams, buvo išduoti duomenys, kurių metu buvo tiriami iš kaimo ir miesto gyventojų gyventojų. Informacija surinkta Rusijos gydytojai.
Buvo įmanoma atskleisti, kad jei mes kalbėjome apie tuos, kurie gyvena kaime, kaime, čia, čia, kai LOPL, tai dažnai tampa intymi, ir apskritai, patologijos kankinimai asmeniui daug stipresnis. Dažnai kaimo gyventojai pastebėjo endobronchites su purzingu iškrovimas arba audinių atrofija. Yra komplikacijų su kitomis somatinėmis ligomis.
Buvo pasiūlyta, kad pagrindinė priežastis yra žemos kvalifikacijos medicininės priežiūros kaimo vietovėse. Be to, kaimuose neįmanoma padaryti spirometrijos, kurioje reikalingi rūkaliai 40 ar daugiau metų amžiaus.
Kiek žmonių žino, Copd - kas tai? Kaip jis gydomas? Kas atsitinka? Daugeliu atvejų dėl nežinojimo trūkumo, dėl mirties baimės pacientai patenka į depresiją. Taip pat būdinga miesto gyventojams ir kaimo vietovėms. Depresija papildomai yra konjuguota su hipoksija nervų sistema pacientas.
Iš kur kilo liga?
LOPL ir šiandien diagnozė yra sudėtinga, nes tai nėra tiksliai žinoma dėl to, kokių priežasčių atsiranda patologija. Tačiau buvo galima nustatyti keletą veiksnių, provokuojančių ligą. Pagrindiniai aspektai:
- rūkymas;
- nepalankios darbo sąlygos;
- klimatas;
- infekcija;
- slenkantis bronchitas;
- plaučių ligos;
- genetika.
Apie priežastis skaityti daugiau
Efektyvi LOPL prevencija vis dar vystosi, tačiau žmonės, norintys išlaikyti savo sveikatą, turėtų atstovauti, kaip tam tikros priežastys daro įtaką žmogaus organizmui, provokuojančia šią patologiją. Suprasdami savo pavojų ir panaikinti kenksmingus veiksnius, galima sumažinti ligos vystymosi tikimybę.
Pirmas dalykas, kuris nusipelno paminėti su LOPL, yra, žinoma, rūkymas. Taip pat neigiamai veikia aktyvius ir pasyvius. Dabar medicina sako, kad jis yra rūkymas, kuris yra svarbiausias patologijos kūrimo veiksnys. Liga provokuoja tiek nikotino ir kitus komponentus, esančius tabako dūmuose.
Daugeliu atžvilgių ligos išvaizdos rūkymo metu yra susijęs su tuo, kuris provokuoja patologiją dirbant kenksmingomis sąlygomis, nes čia žmogus taip pat kvėpuoja oro pripildytu mikroskopinėmis dalelėmis. Dirbdami dulkėtomis sąlygomis, šarmiškai ir pora, nuolat kvėpuoti su cheminėmis dalelėmis, neįmanoma išlaikyti plaučių. Statistika rodo, kad LOPL diagnozė dažniau gaminama kalnakasiams ir su metaliniais žmonėmis: šlifuokliai, poliravimo, metalurgai. Ši liga yra jautrūs suviliams ir celiuliozinių gamyklų darbuotojams, žemės ūkio darbuotojams. Visos šios darbo sąlygos yra konjuguojamos su agresyviais dulkių veiksniais.
Papildoma rizika yra susijusi su nepakankama medicinine priežiūra: kiti žmonės neturi netoliese esančių gydytojų, kiti stengiasi išvengti reguliarios medicininės apžiūros.

Simptomai
Vėžių liga - kas tai yra? Kaip jis gydomas? Kaip įtarti jį? Ši santrumpa (taip pat jos dekodavimas yra lėtinė obstrukcinė plaučių liga) ir iki šios dienos nieko sako. Nepaisant plačiai paplitusios patologijos, žmonės net nežino, kaip rizika priklauso nuo jų gyvenimo. Ką atkreipti dėmesį, jei ketinate plaučių liga ir įtaria, kad tai gali būti LOPL? Atminkite, kad iš pradžių šie simptomai yra savotiški:
- kosulys, mocoite gleivinės (paprastai ryte);
- dusulys, pirmiausia vyksta apkrova, su laiku pridedama taika.
Jei tada, kai SOPL paūmėjimas, tada tai paprastai yra priežastis - infekcija, kuri turi įtakos:
- trūkumas (padidėjimas);
- skreptukas (tampa pūlingu, išsiskiria didesniu garsumu).
Rengiant liga, jei buvo diagnozuota lėtinė obstrukcinė plaučių liga, simptomai yra tokie:
- Širdies nepakankamumas;
- širdies skausmas;
- pirštai ir lūpos įgyja blizgantį atspalvį;
- nauji kauliukai;
- raumenys silpnina;
- pirštai sutirštės;
- nagų keitimo forma, tampa išgaubta.
Diagnozė LOPL: etapas
Tai įprasta skirti kelis etapus.
Patologijos pradžia yra nulis. Jis išsiskiria skreplių gamyba dideliu kiekiu, žmogaus reguliariai kosulys. Šiame ligos vystymosi etape išsaugoma.
Pirmasis etapas yra ligos vystymosi laikotarpis, kuriame pacientas chroniškai kosulys. Plaučiai reguliariai gamina didelį tūrį skreplių. Studijuojant kvėpavimo sistemą, galima nustatyti nedidelį kliūtį.
Jei diagnozuojama vidutinės trukmės ligos forma, jis pasižymi klinikiniais simptomais (aprašyti anksčiau), pasireiškiančiais fiziniuose darbuose.
LOPL diagnostika, trečiasis etapas reiškia, kad kvėpavimo gedimas tampa pavojingu gyvybei. Su šia ligos forma pasirodo vadinamoji "plaučių širdis". Akivaizdūs ligos apraiškos: oro srauto ribojimas, iškvėpdamas, dusulys ir stiprus. Kai kuriais atvejais stebimas bronchų obstrukcija, kuri yra būdinga itin rimtai patologijos formai. Tai pavojinga žmogaus gyvenimui.
Nustatyti ne lengva
Tiesą sakant, LOPL diagnozė iškyla pradinėje ligos formoje, kuri yra daug rečiau nei iš tikrųjų. Taip yra dėl to, kad simptomai yra išreikšti neuro. Pradžioje patologija dažnai teka paslėpta. Klinikinė nuotrauka gali būti vertinama, kai būklė vyksta vidutinio sunkumo, ir asmuo kreipiasi į gydytoją, skundžiasi skreplių ir kosulio.
Ankstyvame etape epizodiniai atvejai, kai asmuo išvalo didelį skreplių tūrį. Kadangi tai atsitinka retai, žmonės retai nerimauja ir laiku nesiekia gydytojo. Vėliau jis atvyksta į gydytoją, kai ligos pažanga sukelia lėtinį kosulį.
Situacija yra sudėtingesnė
Jei liga buvo diagnozuota ir buvo imtasi gydymo priemonių, ne visada, pavyzdžiui, populiarus gydymas LOPL rodo gerus rezultatus. Dažnai komplikacija atsiranda dėl trečiųjų šalių infekcijos.
Su papildomos infekcijos atsiradimu, netgi asmuo kenčia nuo dusulio. Biurų pobūdis pasikeičia: skrepliai virsta pūlingu. Galimi du ligos vystymo būdai:
- bronchų;
- emfysemaous.
Pirmuoju atveju šlapias išryškinamas labai dideliais kiekiais ir reguliariai kankina kosulį. Dažnai yra apsinuodijimo atvejai, bronchai kenčia nuo pūlingo uždegimo, odos cianozė yra įmanoma. Kliūtis vystosi stipriai. Plaučių emfizema šiam ligai būdinga silpna.
Emfizematetiniu tipu dusulys yra pritvirtintas kvėpavimo taku, tai yra sunku iškvėpti. Pulmonary Emfizema vyrauja. Oda įgyja rausvą pilkos spalvos atspalvį. Krūtinės formos keitimo forma: ji panaši į barelį. Jei liga vyko šiame kelyje, o taip pat, jei per LOPL buvo atrinkti teisingi vaistai, pacientas yra didelė tikimybė gyventi iki senatvės.

Ligos pažanga
Kai atsiranda COPD, kaip komplikacijos:
- plaučių uždegimas;
- kvėpavimo trūkumas, paprastai ūminės formos.
Rūpestinga:
- pneumotoraksai;
- Širdies nepakankamumas;
- pneumosklerozė.
Sunkus srautas, plaučių yra įmanoma:
- širdis;
- hipertenzija.
Stabilumas ir nestabilumas, kai LOPL
Liga gali būti vienoje iš dviejų formų: stabilus arba ūmus. Su stabilios plėtros galimybe nėra kūno pokyčių stebint pokyčių dinamiką savaitėms, mėnesiams, nebus įmanoma rasti. Galite pamatyti aiškų klinikinis vaizdasJei reguliariai tyrinėjate pacientą bent jau metus.
Bet kai sunkinant tik vieną dieną, du jau rodo staigų pablogėjimą valstybėje. Jei tokios paūmės įvyksta du kartus per metus ar dažniau, jie laikomi kliniškai reikšmingais ir gali sukelti pacientų hospitalizavimą. Paūmingų skaičius tiesiogiai veikia gyvenimo kokybę ir jo trukmę.
Skirtingais atvejais pacientai, sergantys rūkančiais, kurie anksčiau buvo patyrę nuo bronchinės astmos. Tuo pačiu metu jie kalba apie "kryžminio šūdymo sindromą". Tokio paciento organo audiniai negali vartoti deguonies kiekio, reikalingo normaliam veikimui, todėl organizmo gebėjimas prisitaikyti yra smarkiai sumažintas. 2011 m. Šis ligos tipas nustojo oficialiai paskirti atskiroje klasėje, tačiau praktiškai kai kurie gydytojai ir šiandien naudokite seną sistemą.
Kaip gydytojas suranda ligą?
Apsilankę gydytoju, pacientas turės eiti per daugybę tyrimų, kurie leidžia jums nustatyti LOPL arba rasti kitą sveikatos problemų priežastį. Diagnostinės priemonės apima:
- bendras patikrinimas;
- spirometrija;
- mėginys per šarvuotą krautuvą, kuris apima įkvėpus, kai COPL prieš ir po to jie atlieka specialų kvėpavimo sistemos tyrimą, stebint rodiklių pokyčius;
- rentgeno spinduliuotė, papildomai - tomografija, jei byla yra neaiški (tai leidžia įvertinti, kaip dideli struktūriniai pokyčiai).
Turi surinkti skreplių mėginius, skirtus analizuoti pasirinkimus. Tai leidžia jums daryti išvadas apie tai, kiek uždegimas yra ir kas tai yra. Jei kalbame apie LOPL paūmėjimą, tada skreplių galima daryti išvadas, kurias mikroorganizmas sukėlė infekciją, taip pat tai, ką gali būti taikoma antibiotikai prieš jį.
Bodiletizmas yra atliekamas, kurio metu jis apskaičiavo, kad tai leidžia jums paaiškinti plaučių, talpos kiekį, taip pat parametrų skaičių, kurie negali būti apskaičiuoti spirografijos metu.
Būtinai atlikite kraują bendrai analizei. Tai leidžia nustatyti hemoglobino, raudonųjų kraujo kūnelių, atsižvelgiant į tai, kokių išvadų apie deguonies deficitas yra sudarytas. Jei kalbame apie paūmėjimą, bendroji analizė pateikiama informacija apie uždegiminį procesą. Analizuoti leukocitų ir ESO skaičių.
Kraujo taip pat nagrinėjamas dujų kiekis. Tai leidžia nustatyti ne tik deguonies koncentraciją, bet ir anglies dvideginis. Galima teisingai įvertinti, ar kraujas yra pakankamai prisotintas deguonimi.
Ekstremalios studijos yra EKG, Echo-kg, ultragarsas, kurio metu gydytojas gauna teisingą informaciją apie širdies būklę ir taip pat sužino spaudimą plaučių arterijoje.
Galiausiai atliekamas fibrobronchoskopija. Tai yra tyrimo tipas, kurio metu bronchų viduje nurodoma gleivinės būklė. Gydytojai, taikant specialius preparatus, gamina audinių mėginius, leidžiančius ištirti gleivinės membranos ląstelių sudėtį. Jei diagnozė yra neaiški, ši technologija yra būtina, kad ją paaiškintų, nes tai leidžia neįtraukti kitų ligų su panašiais simptomais.
Priklausomai nuo bylos ypatybių, papildomi vizitai į pulmonologą gali priskirti, kad paaiškintų kūno būklę.

Mes elgiamės be vaistų
COPL gydymas yra sudėtingas procesas, reikalaujantis integruoto požiūrio. Visų pirma, apsvarstyti ne narkotikų priemones, privalomas ligai.
- visiškai atsisakyti rūkymo;
- suderinkite maistą, įjunkite daug baltymų produktų;
- koreguoti fizinį aktyvumą, neviršykite;
- sumažinti svorį iki standarto, jei yra papildomų kilogramų;
- reguliariai vaikščioti reguliariai;
- eiti plaukioti;
- praktikuokite kvėpavimo takų gimnastiką.
Ir jei vaistai?
Žinoma, be vaistų terapijos COPL taip pat nedarykite. Visų pirma atkreipkite dėmesį į vakcinas nuo gripo ir pneumokokų. Geriausia eiti per vakcinaciją spalio - lapkričio viduryje, nes veiksmingumas yra dar labiau sumažintas, tikimybė didėja, kad jau buvo kontaktai su bakterijų, virusų, ir injekcija nebus imuninio atsako.
Taip pat praktikuojama terapija, kurios pagrindinis tikslas yra išplėsti bronchus ir laikyti juos geros būklės. Už tai kova su spazais ir taikyti priemones, skirtas sumažinti skreplių gamybą. Šie vaistai yra naudingi čia:
- teofilinai;
- beta-2 agonistai;
- M-cholinolika.
Išvardyti vaistai yra suskirstyti į dvi pogrupius:
- ilgalaikiai veiksmai;
- trumpas veiksmas.
Pirmieji palaiko brononai įprastoje būsenoje iki 24 valandų antroji grupė veikia 4-6 valandas.
Trumpi veiksmai yra svarbūs pirmame etape, taip pat ateityje, jei atsiranda trumpalaikis poreikis, ty simptomai, kuriuos reikia skubiai pašalinti. Bet jei tokie vaistai nesuteikia pakankamai rezultatų, kurortų ilgalaikiams narkotikams.
Taip pat negalima pamiršti priešuždegiminių vaistų, nes jie užkirsti kelią neigiamais procesais bronchų medyje. Tačiau taip pat neįmanoma juos naudoti ne gydytojų rekomendacijoje. Labai svarbu, kad gydytojas kontroliuoja vaistų terapiją.
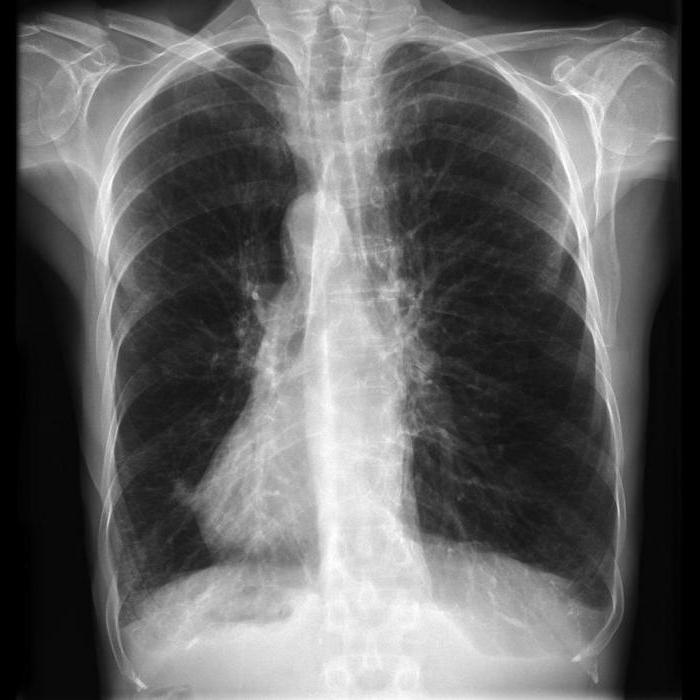
Rimta terapija nėra baimė priežastis
Kai LOPL nustatyta gliukokortikosteroidų hormoniniai vaistai. Paprastai įkvėpimo forma. Tačiau tablečių pavidalu tokie vaistai yra geri per paūmėjimo laikotarpį. Jie yra priimami kursais, jei liga vyksta sunkiai, sukurta iki vėlyvo etapo. Praktika rodo, kad pacientai bijo naudoti tokias lėšas, kai gydytojas rekomenduoja juos. Jis susijęs su problemomis dėl šalutinio poveikio.
Sekite prisiminti, kad dažniau nepageidaujamos reakcijos Sukelti hormonus, paimtus tablečių ar injekcijų pavidalu. Šiuo atveju tai nėra neįprasta:
- osteoporozė;
- hipertenzija;
- diabetas.
Jei narkotikai yra skirti įkvėpimo pavidalu, jų veiksmas bus minkštesnis dėl mažos veikliosios medžiagos dozės patenka į organizmą. Ši forma taikoma vietoje, veikiančia pirmiausia, kai ji padeda išvengti daugumos šalutinių poveikių.
Taip pat būtina atsižvelgti į tai, kad liga yra susijusi su lėtiniais uždegiminiais procesais, o tai reiškia, kad tik ilgalaikiai vaistų kursai bus veiksmingi. Norint suprasti, ar yra pasirinkto vaisto rezultatas, turėsite jį paimti bent tris mėnesius, po to palyginkite rezultatus.
Įkvėpimo formos gali sukelti šiuos šalutinius poveikius:
- kandidozė;
- "Hoarse Voice".
Norėdami to išvengti, kiekvieną kartą gausite savo burną po to, kai gausite priemones.
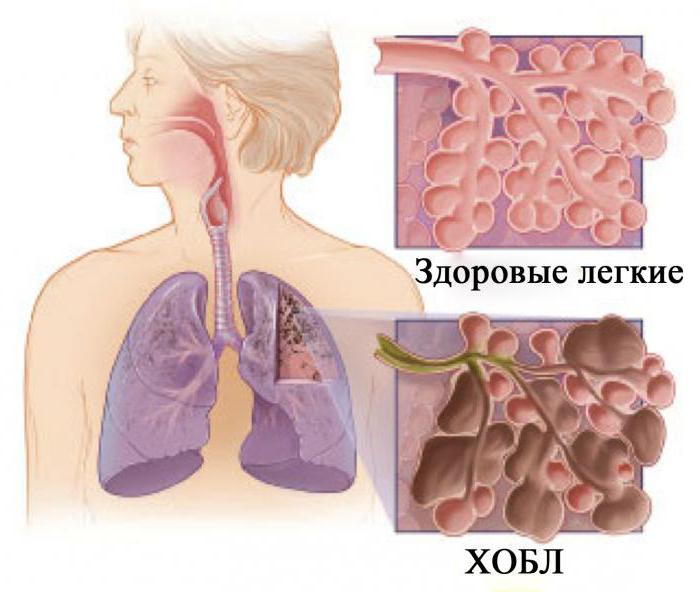
Ką dar padės?
LOPL, antioksidantų vaistai yra aktyviai naudojami, kurių sudėtyje yra vitaminų A, C, E. gerai žinoma mederaliniai agentai, nes jie praskiesti skreplių pagamintą lofight ir padeda jį valyti. Deguonies terapija yra naudinga ir su dideliu vystymusi situacija - dirbtinė ventiliacija plaučių sistema. Galima paimti ligos paūmėjimą, antibiotikai, bet pagal gydytoją.
Didelė nauda buvo pareikštas selektyvių fosfodiesterazės inhibitorių - 4. Tai gana specifiniai vaistai, kurie yra leistini derinti su kai kuriomis priemonėmis, naudojamomis COPL terapijoje.
Jei ligą sukelia genetinis defektas, tai yra įprasta pasinaudoti pakeitimo terapija. Šiuo tikslu naudojamas alfa-1 antititas, kuris nėra pakankamai gaminamas organizmas dėl įgimtos atvirkščiai.
Chirurgija. \\ T
Prevencinės priemonės
Ką praktikuoja LOPL prevencija? Ar yra kokių nors veiksmingų būdų, kaip išvengti ligos vystymosi? Šiuolaikinė medicina sako, kad tai yra įmanoma išvengti ligos, bet už tai asmuo turi rūpintis savo sveikata ir elgtis su juo atsakingai.
Visų pirma, būtina atsisakyti rūkyti, taip pat apie galimybę neįtraukti į žalingomis sąlygomis.
Jei liga jau buvo aptikta, jos progresavimas gali būti sulėtintas naudojant antrines profilaktines priemones. Produktyviausias parodė:
- vakcinacija, leidžianti užkirsti kelią fletams, pneumokokui;
- reguliarus medicinos gydytojų nustatytas priėmimas. Atminkite, kad liga yra lėtinė, todėl laiko terapija nesukels realių išmokų;
- fizinio aktyvumo kontrolė. Tai padeda mokyti kvėpavimo sistemos raumenis. Tai turėtų būti daugiau pėsčiųjų ir plaukimo, naudokite kvėpavimo takų gimnastikos metodikas;
- inhaliatoriai. Jie turi sugebėti tinkamai naudoti, nes neteisingas išnaudojimas lemia tokios terapijos rezultato nebuvimą. Paprastai gydytojas gali paaiškinti pacientui, kaip taikyti vaistus būti veiksmingam.





