Simptomi rentgenskih žarkov iz pljučnih lezij. Diagnoza sevanja bolezni pljučnih bolezni
Najpogostejši simptom rentgenov, ki se pojavljajo pri številnih pljučnih boleznih, je zatemnitev pljučnega polja. Ta simptom je posledica zmanjšanja ali popolne prekinitve zračnega filtra pljučnega tkiva: je infiltracija na pljučnici, zmanjšanje med ateleptazo, kalitev na tumorju itd. Zatemnitev pljučnega polja je lahko tudi posledica grozda tekočina v plevralni votlini, ko se doda Pleura. Da bi pojasnili bistvo patoanatomičnega procesa v pljučih na podlagi rentgenskem vzorcu, je potrebno določeno zaporedje analize tega simptoma. Skozi dolžino zatemnitve je lahko pogosta, vznemirljivo vse pljučno polje (atelectasis na tleh blokade glavnega bronha, aghenezije pljuč, masivno zgoščevanje Pleure celo polovico prsni koš); delno razširjena na večini pljučnega polja (delitev Atelectasis ali pljučnica, kopičenje znatne količine tekočine v plevralni votlini); Omejena med poškodbami segmenta ali manjšim delom pljučne tkanine. Sence majhnih velikosti se imenujejo žariščno; Najdemo se s pljučnico, tuberkulozo, rakocinotozo. Majhna žarična senca se šteje, da je taka premer, ki ne presega 0,3 cm; Povprečna velikost osrednje sence ima dimenzije do 0,6 cm, velike sence pa lahko dosežejo premer 1 - 1,5 cm.
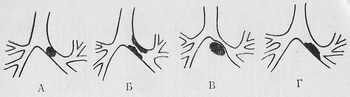
Na neposredni radiografiji lokalizacije zatemnitve je možno na ravni lokacije reber (njihovih sprednjih segmentov) ali interkostalnih intervalih. V nekaterih primerih je zatemnitev bolj priročna za lokalizacijo pasov in območij, na katera se pljučno polje šteje za pogojno (sl. 9). V vsakem (levo in desno) ima pljučno polje tri pasove, ločene s horizontalnimi črtami, ki potekajo po spodnjem robovi sprednjih konc 2 in 4 rebra. V skladu s tem se zgornji (subklavijski), srednji in spodnji (nadiafragalni) pasu dodeli. Območja, ki so nad ravnjo lokacije klaviča, se obravnavajo kot vrhovi pljuč. Območja, tudi tri na vsakem pljučnem polju, so ločene z navpičnimi črtami. Eden od njih se izvaja, od sredine dela klaviča, ki se projicira na pljučno polje, in doseže membrano, drugo - od kraja križišča ključavnice z zunanjo prsno steno (robovi ) in se nadaljuje do membrane. V skladu s tem se izoliramo notranja (korena), mediana in zunanja (kortikalna) cona. Vendar pa lokalizacija patološkega procesa v smislu lokacije tistih ali drugih reber ali pasov in pasov in območij ne zadovolji vedno zahtev klinike. Zato je treba imeti možnost, da lokalizirajo izpade v delnicah in segmentih. Ta priložnost zagotavlja študijo otroka v dveh medsebojno pravokotnih (neposrednih in stranskih) projekcijah.
Sl. 9. Sklep shema pljučnih polj na območju.
1 - notranje; 2 - povprečje; 3 - na prostem; in polja: A - vrh; B - povprečje; B - Spodnja.
Oblika zatemnitve je lahko raznolika - zaokrožena, ovalna, trikotna, linearna, itd, in v nekaterih primerih negotova. Da bi pojasnili obliko sence, je treba pacienta raziskati ne samo neposredno, temveč nujno v stranski projekciji, v nekaterih primerih pa je potrebno temeljito večstransko študijo. Oblika sence je odvisna od narave patoloških sprememb. Tako v obliki zaokrožene sence, metastaz malignih tumorjev, zaprta (ne-komunicirajo z bronhomi) ciste in abscesi, tuberkuloma, benign in maligne tumorje pljuča.
Trikotna oblika sence ustreza najpogostejšem tesnjenju pljučnega segmenta ali deleža v ateleptazi ali pljučnici. Shadova v obliki obroča je običajno prikaz stene, ki obdaja votlino (zračno cista, votlina). Ovalna ali vretena, oblikovana zatemnitev, je lahko posledica kopičenja tekočine v Pleura InterDole Sheet.
Glede na število zatemnitev, lahko obstaja samotna in večkratna. Kvantitativna značilnost odtenek v kombinaciji z drugimi morfološkimi značilnostmi je pomembna, včasih odločilna diagnostična vrednost. Na primer, veliko število majhnih žariščnih senc se lahko pojavi pod različnimi patološkimi pogoji. Prednostna lokalizacija majhnih senc v zgornji oddelki Pljučna polja so značilna za milijardo tuberkulozo, v nižjih - za limfogene metastaze malignih tumorjev. Prisotnost velikega števila zaobljenih senc različnih magnitudov, ki se nahajajo na vseh področjih pljučnih polj, je običajno za hematogene metastaze.
Intenzivnost sence se lahko izrazi v različnih stopnjah - od nežnih, komaj privlačnih oblakov zatemninosti (začetna faza tuberkuloznega infiltrata, majhnih pnevmatskih trikov) do zelo intenzivnih senčnih formacij (Brup Pneumonia, Atelectasis, Kopičenje tekočine v plevralni votlini) , z gostoto podobe srca, in včasih (navadne žari, tujih teles) Presežek intenzivnosti njegove sence.
Z zatemnitvijo z nizko intenzivnostjo ob ozadju je vidni elementi pljučnega vzorca; S povprečno intenzivnostjo, pljučni vzorec ni viden, vendar je senca skeleta mogoče očistiti jasno; Glede na ozadje zatemnitve velike intenzivnosti, sence reber lok niso vidne.
Struktura razlikuje homogeno in nehomogeno zatemnitev. Homogena struktura zatemnitve je značilna za pleaburzije, sveže atelectaze, tumorje, zaprte ciste. Inhomogenost strukture je posledica razsvetljenja glede na ozadje zatemnitve (abscesivna pljučnica, razpad v tuberkulozi infiltrat) in prisotnost bolj gosto tvorba (versifikacija s tuberkulozo, kostne vključke med teratami). Ne smemo pozabiti, da se lahko z homogenim temnom male velikosti, elemente pljučnega vzorca nespremenjenih odsekov pljuč, označenih. Posledično je mogoče ustvariti lažni vtis nehomogenosti patološke sence. Tomografija pomaga pojasniti naravo svoje strukture v takih primerih.
Senčne konture so lahko jasne, močno opisane (razmnoževanje infiltracije vzdolž roba deleža, atelectaze delnice, cista svetlobe ali medija, povečane bezgavke), ali, na nasprotnem, mehka, nejasna (pneumonična izostritev , svež tuberkulozni infiltrat). Znak kontur določa stopnjo spoštovanja patoloških sprememb v pljučni tkanini ali v plevralni votlini. Značilnosti obrisov patološke fokus omogočajo razlikovanje takih rentgenskih konceptov kot sence ali zatemnitev; Senca je jasno definirana fokus v pljučih, in mehka, zamegljena, orisa, je značilna za izpad.
Povečanje preglednosti ali razsvetljenja pljučnega polja na omejenem območju je lahko posledica različnih patoloških procesov; Ta simptom se pojavi v skupnem ali kompresijski emfizemu, pnevmotoraku ali z votlinami v luči (absces, cista, votlina). Običajno je omejeno razsvetljenje pljučnega polja v kombinaciji z zatemnitvijo.
Sl. 10. Različni vzroki kršitve bronhialne patentnosti.
A - tuje telo; B - Otekanje sluznice; Stiskanje s povečanimi bezgavskimi vozlišči; G je tumor ali granulacija.
Primer različnih radioloških simptomov z dinamičnim opazovanjem bolnikov je sprememba pljučnega tkiva v primeru kršitve bronhialne patentnosti. Razlogi, ki vodijo do zoženja bronhija, so raznolike - to so tuja telesa, razumevanje Bronchija z večjo bezgavkami, pljučnimi tumorji (sl. 10). Povezane spremembe v pljučni tkanini so odvisne od stopnje zoženja bronhasa.
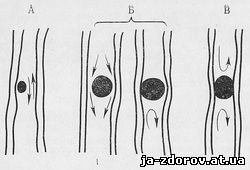
Sl. 11. Diagram krmljivosti Bronchija (Jackson).
- delna blokada; B - blokada ventila 1 - Vdihnite; 2 - izdih; B - Polna blokada.
Obstajajo tri vrste kršitev bronhialne patentnosti, ki jih najdemo z delnim, ventilom ali popolno blokado lumna bronchija (sl. 11). Hkrati pa obstaja kršitev prezračevanja ustreznega dela svetlobe po tipu: hipoventilacija, napihnjenost in atelectasis. Z delno blokado bronhija se količina zraka v ustreznem kosu pljuč zmanjša, t.j., hipoventilacija se pojavi. Hipovcient spremlja zmanjšanje obsega in zmanjšanja preglednosti parcele svetlobe, omejeno izboljšanje pljučnega vzorca, majhen premik korena pljuč in medijskih organov na prizadeto območje. Plovilo za blokado ventila (ventil) Bronchi ustvarja pogoje, pod katerim zrak prosto prodre v pljučno tkivo, vendar v izdihu skozi zoženega bronha, ne pride ven. Posledica tega je, da je pihan (uttutation emfizem) pljučne parcele, za katerega je značilno povečanje obsega, povečanje preglednosti in, kar je zelo pomembno, pomanjkanje razlike v preglednosti v fazah vdihavanja in izdiha. S popolno blokado lumna Bronchija je neeklesnost pljučne tkanine - atelectasis. Atelectaz spremlja pomembno zmanjšanje obsega prizadetega območja, homogeno in intenzivno zatemnitev s prisotnostjo jasnih in konkavnih kontur. Atelectaza je bistveno večja kot v hipoventilacijo, topografske motnje so izražene - premik korena svetlobe, srednja senca, membrano, včasih je zoženje interkotalnih intervalov. Za kapital Atelectasis je tipičen vzorec značilen za lokacijo razmerja, ki se premakne med razpadom (slika 12).
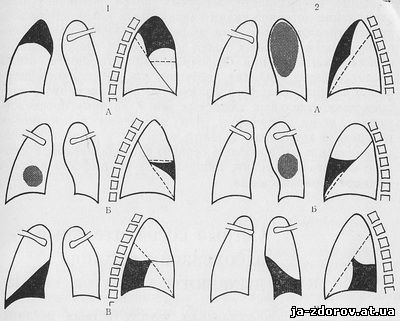
Sl. 12. Shema kapitala Atelectasis.
1 - desna svetloba: A - zgornji delež; B - povprečni delež; Manjši delež; 2 - levi pljuča; A - zgornji delež; B - delež jezika; B - Nižji delež.
Simptom splošnega povečanja in zmanjšanja preglednosti pljučnih polj je treba oceniti zelo previdno in upoštevati le v kombinaciji z drugimi radiološkimi simptomi. To je pojasnjeno z možnostjo subjektivnega pristopa k oceni takih simptomov, zlasti na tehnično nepopolnih radiografijah. Skupno povečanje preglednosti pljučnih polj se pojavi pri napeljevanju pljučnega tkiva s povečano količino zraka, ki je značilna za emfizem. Splošno zmanjšanje preglednosti pljučnih polj je lahko posledica kongestivnega pojava v srčnem popuščanju, pljučni edemi. Celoten dobiček pljučnega vzorca je značilna prisotnost več svojih elementov, širitev posameznih težkih senc, ki so izsledijo na obrobju. Te spremembe se pojavijo kot posledica stagnirajočih pojavov pri otrocih pri otrocih z dekompenziranimi srčnimi napakami, pri vključevanju vmesnih tkanin, limfangangatisa in limfestaze različnih izvor.
ODDELEK 1. Predavanja za rentgensko diagnostiko pljučnih bolezni
Uvod
označevanje
Arkhangelsk Publisher SGMU, 2011
Tutorial. z diagnostiko radiada
Coposova R.A., Zhuvravleva l.m.
Natisnjeno z odločbo Sveta za založništvo
Arkhangelsk 2011.
Udc.Ocenjevalci - Doktor medicinskih ved, vodja oddelka za poškodbe
BBK. TOLOGSA SGMU R.P. Matveyev, vodja oddelka za bolnišnično terapijo SGMU profesor S.I. Martyushov.
Severna državna medicinska univerza
Pod generalnim uredništvom profesorja Valkov M.YU.
Naročnik ISBN predstavlja podrobno značilnost rentgenskih metod.
Določene so indikacije in uporaba rentgenske diagnostike v kompleksu diagnostičnih ukrepov na najpogostejši patologiji. Priročnik je namenjen razredom študentov medicinskih fakultet, pripravnikov, kliničnih naročil in zdravnikov primarne specializacije v radiologiji.
Vsako leto na oddelku za "diagnozo sevanja, sevalne terapije in klinične onkologije" opravijo potek sevalne diagnoze in sevalne terapije. Študenti vseh fakultet SGMU, pripravnikov in kliničnih naročil se pripravljajo na delo s stopnjo rentgenske žarke. Poleg tega obstajajo primarne preusposabljanje v posebnosti "X-ray" zdravniki drugih specialitet Arkhangelsk, Arkhangelsk regije in sorodnih regijah.
Učbenik je bil pripravljen na pobudo študentov, ki na žalost imajo kratek pripravek.
Ta priročnik ni učbenik o radiologiji. Predstavlja izbrana predavanja o najpogostejših in težkih vprašanjih diagnoze, da se bodo prihodnji radiologi sestali v praktičnem delu. Predavanja bodo pomagale radiologom in onkologom v pravilni in pravočasni diagnosticiranju bolezni, in zato pri ustreznem zdravljenju.
Oddelek 1. Predavanja o rentgenski diagnostiki bolezni pljuč ............
1.1. Redgena diagnostika ostre pljučnice ...............................
1.2. Redgena diagnostika abscesov pljuč .............................. ...
1.3. X-Ray Diagnostika plevtika ..........................................
1.4. Redgena diagnostika kroničnih bolezni pljuč (kronični bronhitis, pljučna emfizem, bronhietacijska bolezen).
1.5. X-Ray Diagnostika centralnega pljučnega raka ......................
1.6. X-ray diagnostika perifernega raka pljuč, benigni tumorji. Diferencialna diagnoza sferičnih formacij v pljučih .......................................... .....................................
1.7. Redgena diagnostika pljučne tuberkuloze .............................. ..
1.8. X-ray diagnostika bolezni mediastinum ............ ..
Oddelek 2. Predavanja o rentgenski diagnostiki bolezni srca in velikih plovil ................................... .................................................. .................. ...
2.1. X-ray diagnostika pridobljenih srčnih napak ................
2.2. Redgena diagnostika prirojenih napak srca ..................
ODDELEK 3. Predavanja o rentgenski diagnostiki bolezni gastrointestinalnega trakta ................................... .................................................. . ..
3.1. Redgena diagnostika raka požiralnika .....................................
3.2. X-ray diagnostika ulceroznih bolezni .....................................
3.3. Rentgenska diagnostika raka želodca .........................................
ODDELEK 4. Predavanja o rentgenski diagnostiki bolezni ledvic ................
4.1. Metode rentgenske študije ledvic in urinarnega trakta ...................................... ............................
4.2. Normalna X-Rayantomija ledvice .......................................
4.3. Rentgenska diagnostika razvoja ledvic - anomalije ........................
4.4. Rentgenska diagnostika hidronefroze, opraskane bolezni, kronični pielonefritis, paranefritis, ledvične tuberkuloze, ki ledvični tumorji poškodb (poškodb) ledvic, sereterjev, mehur…………………………………………………………
Oddelek 5. Retaktno diagnostika bolezni kosti in sklepov ...............
5.1. Redgena diagnostika vnetnih bolezni kosti in sklepov (hematogeni osteomyelitis, tuberkuloza kosti in sklepov, sifilis) ........................... ...........................................
5.2. X-ray diagnostika benignih in malignih tumorjev kosti in mehkih tkiv .................................... ... ... ...
Oddelek 6. Sheme in risbe za predavanja in razrede na pljučih ............... ..
ODDELEK 7. ATLAS X-RAY ........................................... ............................
Oddelek 8. Seznam referenc ............................................ ................
V monografiji L.S. RosensHtrauha je klasifikacija ostre pljučnice, ki je zastopana na X All-Union Congress rentgenski radiologi in radiologi leta 1977 (klasifikacija R. Hegglinia, dopolnjena in spremenjena za L.S. Rosenstrochom).
Za to klasifikacijo so vsa ostra pljučnice razdeljena na 2 skupinah: primarni in sekundarni.
Primarna pljučnica se pojavi v prej zdravih pljučih in so posledica patogenov s tropizmom do pljučne tkanine.
Sekundarna pljučnica se razvija na podlagi sprememb, ki so predhodno obstajale v pljučih ali drugih organih in ustvarjanje pogojev za njihov pojav.
A. Primarna pljučnica.
I. Bakterijska.
1. Pnevmokok.
a. Pljunska pnevmatika;
b. bronhopneumonia.
2. Streptokokni in stafilokokni pljučnici.
3. Friedlander Pneumonia.
4. Legionarne bolezni (Legionellez).
II. Virusno.
1. Akutna intersticijska pljučnica. Vplivajo na pljučnico.
2. ornitska pljučnica.
3. Pljumumonija z adenovirusi.
III. Mycoplasma Pneumonija.
IV. Pnevmatska pljučnica.
V. Alergijska pljučnica.
VI. Rickiomic Pneumonia. Frekvenca KU.
VIII. Glivične pljučnice.
B. Sekundarna pljučnica.
I. Pljučevina v kršitvi krvnega obtoka v majhnem krogu.
1. Stagnant.
2. Hipostatična.
3. Infarkt.
II. Pnevmatika kršijo bronhialno patentnost (rak, Adenoma).
III. Aspiracijska pljučnica.
IV. Pnevmatika za bolezni drugih organov in sistemov.
1. Pljunska pnevmatika za gnojenje.
2. Pljučnice pri nalezljivih boleznih.
3. Pljunska pnevmonija z drugimi primarnimi postopki.
V. Traumatska pljučnica.
VI. Pooperativna pljučnica.
V klinični praksi se mora najpogosteje ukvarjati z brezami in žariščno pljučnico (bronhopneumonia). Vendar pa je trenutno v večini primerov zelo težko razdeliti teh dveh oblik pljučnice. Klasično Brup Pneumonia se zdaj najde redko. Široka uporaba antibiotikov in sulfonamidov je vplivala na reaktivnost telesa in bakterijske flore, zato se je klinična in radiološka slika spremenila. Vloga pnevmokoka se je zmanjšala, delež Staphylococcus, Streptococcus, Virus gripe in Paragrippa, Mycoplasm, itd. Nekateri avtorji verjamejo, da polovico pacientov pljučnice povzročajo atipična sredstva. Manj verjetno je bilo izpolnjevati popoln sklop klasičnih kliničnih znakov pljučnice (temperatura, kašelj sputuma, levkocitoza, razširjenega ESO). Vse večja obstajajo pljučnice z atipičnim, počasnim tokom (Vlasov P.V., 1998).
Pivovarna pnevmonija (delež, fibrinous, pleuropneumonium)
Od časa hipokrat. V tipičnih primerih je bolezen značilna hitra, nenadna začetki, hudi pretok, kritična ločljivost in določeno zaporedje patologov.
Okužba prodre v telo z aerogeno potjo in se hitro razteza skozi pljučno tkanino, ki udari v delnico, včasih pa je vse enostavno.
Patoanomatično dodelite 4 faze razvoja:
Stopnja Tide (hiperinija). Kapilare se razširijo in preobremenejo s krvjo, serozno tekočino z majhno količino eritrocitov in levkocitov se začne kopičiti v alveolisu.
Za 2 - 3 dni se bolezen nadaljuje stopnja rdeče pečice. V tej fazi je Alveoli poln fibrin s pomembnim mešanjem rdečih krvnih celic. Prizadeni delež se poveča v obsegu, gostih, brez njih. Na Pleuri, ki obdaja prizadetega deleža, obstajajo fibrinozni prekrivni. Ta stopnja traja 2 - 3 dni in gre v korak sivega prepričljivega. Delež je še vedno gosta. V alveoli - fibrin z mešajo levkocitov.
Ob 7 - 9., kriza se pojavi pri razvoju bolezni in se začne stopnja dovoljenja. Proteolitični encimi razredčimo fibrin, levkociti so razpadli. Utekočinjeni eksudat je izkapičen in absorbira limfne poti.
Slika x-ray Lastniška pnevmatika je značilna in ustreza patonatomičnim spremembam.
Na stopnji plime - Krepitev pljučnega vzorca v prizadetem razmerju zaradi hiperemije. Preglednost pljuč je normalna ali nekoliko enakomerno zmanjšana. Koren pljuč na strani lezije je nekoliko širjen, struktura pa postane manj ločena. Poškodbe nižjega deleža, se mobilnost ustrezne membranske kupole zmanjšuje.
V fazi rdečega prepričljivega - intenzivno homogeno zatemnitev, ki na lokalizaciji ustreza prizadetemu deležu. Zatemnitev z lastniškim pnevmonijo se razlikuje od kapitala AtelectaSis z dejstvom, da v pljučnici ni zmanjšanja obsega deleža. Delež ima navadne velikosti ali celo več. V smeri obrobja se intenzivnost rasti senc poveča, se povečuje enakomernost. Ob ozadju zatemnitve v medialnih oddelkih so vidni lahki trakovi bronhials velikega in srednjega kalibra, katerega lumen pljuva pneumonia. V večini primerov ostaja prost (simptom ležišča, simptom zračne bronhografije z Vlasov).
Koren pljuč na strani lezije se razširi in postane nestrukturiran. Sosednja Pleura je stisnjena. V nekaterih primerih plevralna votlina označuje izliv, ki je bolje zaznana v laaterapoziciji.
Mediana senca (Mediastinum) se ne premakne med pljučnico Trampper. Razlike na rentgenske žarke med fazami rdečega in sivega prepričljivega ni. V fazi ločljivosti - Postopoma se intenzivnost sence hitro zmanjša, se pojavi njegova razdrobljenost in zmanjšanje velikosti. Vnetna infiltracija se absorbira proti korenu na obrobje. Koren pljuč lahko ostane podaljšan in nestrukturiran dolg. Pljučni vzorec ostane ojačan za drugo 2 - 3 tedne po kliničnem predelavi. Plevra, neskončni delež, je zaprt še dlje. Reakcija Pleure je izražena kot plevralne plasti. V 15% primerov, eksudat v plevralni votlini. Tekočina je dobro določena na laaterogramih. Še bolje, eksudat je zaznan na ultrazvoku (lahko celo razkrije 10 ml tekočine).
Včasih se spreminjajo v pljučih z dvostransko pljučnico, bolj pogosto niso sinhroni.
Popolna ločljivost bruboralne pljučnice se pojavi v 3 - 4 tednih. Toda včasih lahko rentgenski žarki opazimo 2-mesečno perivaskularno in peribročno infiltracijo in pozno obnovo strukture pljučne tkanine.
Masivna pljučnica je vrsta bruboralne pljučnice. S to pljučnico, v nasprotju s konvencionalno pljučnico, lums lastniškega in segmentalnega bronchija prekrivajo fibrin plute. Zato, lahki trakovi Bronchija niso vidni v fazi spopadanja, senca je homogena.
V zadnjih letih, alarm Pneumonija v večini primerov nadaljuje, ne z lastniškim tipom, ampak se začne s segmentnim porazom. Če se zdravljenje začenja zgodaj, potem režnik morda ne doseže poraz. V teh primerih se vse faze razvoja pljučnic določijo v 1 - 2 segmentih - segmentni in nestanovitni pljučnici.
Z drugimi besedami, bruboralna pljučnica ni nujno delež. V primeru zgodnjega zdravljenja (od 1. dneva bolezni) se proces včasih razvije v mejah celo dela segmenta, običajno na območjih delnice, ki meji na medsebojno razkorak. To so perisisissuites. Zanj so značilni skromni fizični podatki, saj je vnetljiv proces globoko. Pred tem so se imenovali centralno pljučnico. Pri diagnozi "osrednje pljučnice" je metoda rentgenske žarke odločilna (še posebej stranske slike).
Diferencialna diagnoza pneumonije ohišja, ki je odporna na karoserijo, se izvaja z atelectasis, pljučnim infarktom, tuberkuloni pljučnico.
Rezultati bruboralne pljučnice so na splošno ugodni. V večini primerov se Pneumonija popolnoma absorbira, struktura pljuč pa je obnovljena.
Neželeni rezultati:
· Povezovanje infiltrate z razvojem absorbivne pljučnice, včasih s preboj na plevralno votlino in tvorbo pnevmotoraksa;
· Prehod na kronično obliko z naknadnim razvojem bronhiektaze, ciroze, včasih navijanja. Primer prehoda kronične oblike je sindrom srednjega krvi.
Nekaj \u200b\u200bbesed o borzdiranju. V nekaterih primerih, v obdobju sivega prepričljivega, je levkocitna reakcija slabo izražena, zato je resorpcija eksudata alveola odložena. Obstaja organizacija fibrinoznega eksudata, ki jo zamenja z vezno tkivo (navijanja). Opazimo rentgenski žarki nagubajo prizadete delnice. V trdih slikah se določi heterogeno zatemnitev, ki je morfološka osnova, od katerih je odseke neenakomerne fibroze, izmenično z deli razsvetljenja (distrofične ciste in bronhiektaze).
Zapleti bruboralne pljučnice: Pleurisy, manj pogosto perikarditis in mediastinites.
Bronchopneumonia (Dolk, Satar, FOCAL PNEUMUMANIA)
Najpogosteje sreča. Eteološki dejavniki so raznoliki. Podobno, kot je Bodyproof Pneumonia, je klasična oblika pljučnice in je znana iz antike.
Za razliko od pljučne pljučnice, je bronhopneumonijo predvsem prizadela Bronchop Wall in šele drugič, na kontinuem je pljučna parenhima. Okužene mokre brizgale med kašljem, zato so prizadete različne bronhialne lesene oddelke, kjer vnetje gre na pljučno tkivo (Endobronchite - Pubronechitis - Pneumonic Focus). Od takrat, ko se kašljanje zraka premakne skozi bronhome z ogromno hitrostjo, se več vnetnih žarišč hitro dvigne v različnih pljučih.
Morfološko z vnetno infiltracijo Pneumonija za tovornjake v kratkem času zavzema subsegment, segment ali delež, in na bronhopneumonia, je vnetni poudarek omejen na rezine (narezane pljučnice).
Druga značilnost bronhopneumonije je sestavljena iz nastanka večkratnega poudarka v različnih časih, zato sprememba morfoloških stopenj v njih ni hkrati; V nekaterih žariščih je lahko faza plime, v drugih - prepričljivih, v tretjih dovoljenjih.
Exudate na bronhopneumonia je večinoma seroben, ni fibrin ali zelo malo.
Skupaj s narezanimi žaristimi, manjših žarišč je lahko in večji - odtok.
Klinična slika bronhopneumonije ni tako značilna. Bolezen se začne postopoma, pogosto kot katar zgornjega dela dihal ali bronhitis. Potem šibkost, glavobol, temperatura do 37 - 40 ° C, vendar 40 ° C redko doseže. V oslabljenih in starejših lahko temperatura ostane normalna. V večini primerov je stanje bolnikov manj hudo.
Slika x-ray.Za bronhopneumonijo, prisotnost dvostranskih multiple fokalnih senc. Dimenzije, lokalizacija in število žarišč se razlikujejo. Velikosti žarišča so običajno 1 - 1,5 cm (rezanje), vendar so lahko zelo majhne - od 2 do 5 mm, včasih spominjajo na miliarno tuberkulozo. Konture žarišča Fuzzy, intenzivnost sence je majhna.
Fokorislika pljučnice se nahajajo na nižjih (bazalnih) oddelkih. Vrhovi pljuč niso presenečeni v večini primerov. Pri lokalizaciji na vrhu je težko razlikovati od tuberkuloze. Protivnetno zdravljenje 3 do 4 tednov omogoča, da dobimo dinamiko in izključi tuberkulozo.
V Bronchopneumonia se lahko žarišča združijo med seboj, nato pa tvorijo velike infiltrate, ki zasedajo enega ali več segmentov. V takih primerih je bronhopneumonium težko razlikovati od pneumonije breme (Pseudolobar Pneumonia). Prizadete območje ima običajno nehomogeno strukturo. Vzrok heterogenosti je nevljudnost vnetne infiltracije, izmenjava polov, napolnjenih z eksudatom s področji, ki ohranjajo zračnost. Majhna, nizko intenzivnost žarišča niso vedno zaznana na slikah.
Rečeno je, da obstaja druga različica bronhopneumonije, ko je žarišča zelo majhna - 4 - 5 mm in celo 2 - 3 mm (milijardna bronhopneumonija). Velika in srednje najhitrejša pnevmonija lahko spominja , metastaza malignih tumorjev.
Za razliko od tuberkuloze in tumorjev, je značilna bronhopneumoumonia, ki je značilna hitra dinamika procesa, negativni tuberkulinski vzorci, pomanjkanje uničenja drugih organov. Če pa je študija samska, potem je diagnoza težka. Z bronhopneumonia je pljučni vzorec ojačan po vsega pljuč (hiperia). Korenine so razširjene, ne strukturne. Praviloma je opozoriti na reakcijo Pleure, lahko obstajajo ekstruktivni pleuristi.
Za bronhopneumonijo je značilna hitra dinamika rentgenske slike. V 5 - 6 dneh se bistveno spremeni, po 8 - 10 dneh pa se žarišča pogosto absorbirajo.
Bronchopneumonia (žariščna pljučnica) Z določeno podobnostjo klinične in rentgenske slike v resnici, koncept kolektiva, z raznolikostjo etioloških dejavnikov Fokalne pnevmonije imajo drugačen tečaj in rezultate. Toda na splošno so rezultati in zapleti bronhopneumonije enaki kot v bruboralni pljučnici.
Opozoriti je treba, da je pogosto posledica seštevanja vnetja z zračnimi deli, je prišlo do učinka odštevanja (odštevanje). Sence vnetnih žarišč ob istem času postanejo nizke intenzivne in lahko celo izginejo iz vida. To je še posebej pri bolnikih z pljučnim emfizemom. To pojasnjuje neverjetno neskladje med ausultativnimi podatki in rentgenskimi podatki.
1. del
Gou VPO Sogma Roszdrava
Oddelek za splošno kirurgijo z Rade
diagnoza in radiacijska terapija.
Radialno diagnozo Bolezni pljuča.
vladikavkaz, 2010.
Prevajalniki:
Izredni profesor oddelka za splošno kirurgijo diagnoza sevanja in radiacijska terapija Gou VPO Sogma Roszdrava K.M.N. E.T. Olisaeva.
Na. Karatsev.
Pomočnik oddelka za splošno kirurgijo z diagnostiko sevanja in radiacijsko terapijo Gou VPO Sogma Roszdrava K.M.N. NJIM. Koraga.
Pomočnik Oddelka za splošno kirurgijo z diagnostiko sevanja in radiacijsko terapijo Gou VPO Sogma Roszdrava Z.R.Sozonti.
Zadeva: Diagnoza sevanja pljučnih bolezni.
Cilj: ________________________________________________
Preglejte anatomijo sevanja pljuč. Metode za preučevanje organov prsnega koša. Blungs in pleure bolezni
Posebni cilji: \\ t
Begast: ___________________________________________________
Prepoznajte metodo študija žarkov na prsih
Določite anatomijo pljuč z različnimi metodami diagnostike sevanja.
Določite splošni simptomi Patologija pljuč v rentgenski sliki.
Določite različne vrste pljučnic.
Prepoznajo radiografske znake malformacij dihalnih organov.
Prepoznajte radiološko sliko različnih oblik pljučne tuberkuloze.
Določite radiografske znake pljučnih in medijskih tumorjev.
Vem: _______________________________________________________
Anatomija sevanja pljuč.
Starostna značilnosti sevanja anatomije pljuč.
Syptomocomplex bolezni pljuč.
X-ray znaki pneumanonskih vrst.
Radiografski znaki tujih teles dihalnih poti.
Klasifikacija tuberkuloze.
Retaktni znaki različnih oblik tubuhulusa.
X-ray znaki pljučnih in mediastinalnih tumorjev.
Baza podatkov in materialov: ____________________
Izobraževalna soba.
Komplet za usposabljanje radiografije, bronhogramov, računalniških topogramov, z normo in patologijo prsnega koša.
Tabele, sheme.
Zgodovina bolezni bolnikov.
Literatura: _________________________________________________
Lindenbrene LD, Korolyuk i.p., "Medicinska radiologija in rentgenski žarki", M. "Medicina", 2000
ZITZ V.R., ZITZ S.V. "Klinična radiološka diagnoza bolezni dihal". 2009.
Trufanov g.e. "Diagnostika sevanja in radiacijska terapija", St. Petersburg, 2005.
Matias Hofer "Radiografska študija prsnega koša", 2009.
Trofimova t.N. "Rady Anatomija človeka", SPB "SPMapo", 2005.
Lindenbrene LD, Naumov L.B., "Medical X-ray", M., "Medicina", 1984.
Rosenshrukh L.S., zmagovalec M.G. "Diferencialna radioida diagnostika bolezni dihal in mediastinalnih organov", "Medicina" 1991
Informacijski blok: _________________________________________________
Anatomija pljuč
Običajni radiografiji na prsih
Pri študiju radiografije je treba oceniti popolnost pokritosti objekta, položaj pacienta v študiju, jasnosti, kontrastu in togosti podobe, prisotnost artefaktov.
Na radiografiji je treba odražati celotne prsi od vrhov do reberte-memfragalnih sinusov in popolnoma stranskih oddelkov. Znak redukcijske slike se šteje za ostre obrise sence roba, zlasti s prednjimi segmenti. Na pravilno izpostavljenih radiografije prsnega organa so določeni vsi odtenki črno-bele slike, prvi 3-4 prsni vretence, ki se nahajajo nad srednjo senco, označujejo normalno togost slike. Z optimalnim kontrastom, srednja senca in jetra dajejo belo, robno - siva in lahka polja - črne slike za pravilno dekodiranje sence slike potrebujejo znanje topografska anatomija Prsni organi, vključno z segmentno strukturo pljuč, sposobnost, da pravilno ocenjujejo kakovost radiografije in razkrije artefakte na sliki.
V skladu z anatomsko strukturo bronhialnega drevesa in po navedbah Mednarodna klasifikacija Tri delnice desne svetlobe (zgornja, srednja in spodnja), ki vsebujejo 10 segmentov, in dve delnici levega pljučnega (zgornjega in spodnjega dela), ki vsebujejo 8 segmentov (sl. 1). Včasih se segmenti listov levega pljuča (S 4 in S 5) nanašajo na srednji delež. Ne smemo pozabiti, da se v levi luči vrhov (S,) in zadaj (S2), segmenti združijo v eno od zgoraj navzdol (S1 + S 2) zaradi splošne bronhialne veje, in medialno- Bazalni (S 7) segment je odsoten.
desna stranska leva stran
Shemo segmentov pljuč.
Desna svetloba: zgornji del - apikal (1), zadaj (2), sprednja (3); Povprečni delež je zunanji (4) in notranji (5); Spodnji del - Top (6), Medial-Basal (Srce) (7), Front-Basal (8), zunanji basial (9) in zadnje bazal (10).
Leva svetloba: zgornja deska - zadnji zadnji (1-2); spredaj (3), zgornji jezik (4), spodnji naslov (5); Spodnji del - Top (6), Front-Basal (8), Zunanji basial (9) in zadaj bazal (10).
Potrpežljiv
19 let. Običajni radiografski organi.
PLJUČNICA
PNEUMUMANIA je akutno nalezljivo vnetje lahke parenhima, diagnosticirano na podlagi značilnih kliničnih in radiografskih znakov. Resne težave povzročajo diferencialno diagnozo pljučnice s tuberkulozo pljuč, primarnega raka, endobrocheal metastaz, limfom, eosi-nophilfilfilfil infiltrat, kongestivnega srčnega popuščanja (ZSN), aspiracija tujega telesa, sarkoidoza pljuč, zaokrožene ateleptaze, sindrom dihalne stiske, in Druge bolezni. V okviru Evropske družbe Pulmologics in American Thoracic Društva v zadnjih letih je bila priporočena naslednja mednarodna klinična klasifikacija Pneumonije.
1. V obrazcu:
a) pridobljena skupnost (primarna, doma);
b) bolnišnica (sekundarna, nerodna), vključno z aspiracijo;
c) atipična (ki jo povzroča Mycoplasma, Chlamydia, Legionell);
d) pri bolnikih z imunodeficiencami.
2. V razširjenosti in naravi lezije lahkega tkiva:
a) Kontakt (bronhopneumonia);
b) Kapital (Bodyproof Pneumonia, Pleuropneumonium) - pogosteje pnevmokok;
c) segmentalno, polistero;
d) intersticijska.
3. Za zaplete:
a) nezapletena;
b) zapleteno:
uničenje pljuč;
plače pleurisy;
empiama Pleura;
nalezljiv strupeni šok;
drugi.
a) je revnejši;
b) dolgotrajno.
Radiografija prsnega koša v Pneumonia pacienta vedno pomeni odkrivanje konstrukcijskih infiltralnih sprememb v lahkem parenhimu. Prevalenca infiltracije, prisotnosti ali odsotnosti plevralne izliva, destrukcijska votlina pogosto ustrezajo resnosti bolezni. V absormentivni pljučnici na radiografiji je dvostranska infiltracija žariščnega odtoka značaja povprečne intenzivnosti s prisotnostjo obročastih, zaokroženih senc zaradi razpadalnih votlin, je pretežno določena. Osvobodilno pljučnico je pogosto zapleteno z eksativnim plevlom.
Radiografija vam omogoča, da pojasnite naravo in stopnjo lezije lahkega tkiva, diagnosticirati številne zaplete, oceniti dinamiko patološkega procesa in popolnosti okrevanja.
Radiološka slika do določene mere je posledica značaja patogena. Z pnevmokok s fokalno pljučnico, se odtenki RHENCHIMA pljuč v obliki osredotočenosti različnih velikosti opazujejo - iz finega razširjanja do 3-4 cm, srednje intenzivnosti, brez jasnih obrisov. Ni simptoma zračne bronhografije. Staphylococcal Pneumonia je značilna prisotnost infiltratov in votlin uničenja. Do.pljučnica. pogosto vodi do poraz celotnega režnja pljuč, ki se močno povečuje. Po 2 dneh po začetku bolezni se lahko pojavijo okvare votline, ki so včasih zapletene s popenemotorjem. V slednjem primeru bo vse, kar se dogaja v pljuča parenhima, zaprto s plevralno izlivom. Majhne žarišče podobne odtenki na ozadju ojačanega svetlobnega vzorca pogosto opazujejo pri bolnikih z Mycoplasma Pneumonia.
Tako nam radiografija prsnega organa (OGK) omogoča objektivno ocenjevanje narave in razširjenosti pljučnice. Vendar pa je treba opozoriti, da absolutna občutljivost pri vizualizaciji žarilnih-infiltralnih sprememb v lahki radiografiji ne poseduje. V težkih primerih diagnoza prikazuje računalniško tomografijo (CT) prsnega organa. CT je treba izvesti, ko premagate zgornja pljuča, bezgavke Mediastinum, z zmanjšanjem obsega deleža, sumljivega abscesa, oncopatologije, tuberkuloze, kot tudi v neučinkovitosti "ustrezne" antibakterijske terapije. CT je priporočljivo tudi, če: a) pri bolniku z očitnimi kliničnimi simptomi za pneumonije spremembe na radiografijah je odsoten; b) za Študija rentgenske slike Pacient z domnevno pljučnico je razkril atipične spremembe za to bolezen (OBTtektacijska ateletkaza, znaki infarkta enostavnega); c) z ponavljajočim se pljučnico v istem deležu (segment) kot v prejšnji epizodi bolezni, ali pri dolgotrajni pljučnici, trajanje obstoja infiltrata presega 4 tedne.
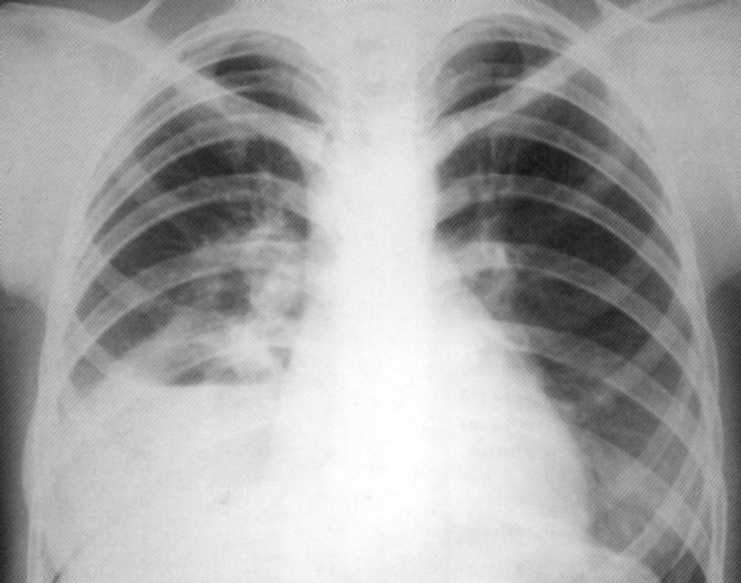
Bolnik, star 10 let. Bilateralna spodnja uničujoča pljučniška
Bolnik, star 10 let. Bilateralna uničujoča pljučni pljučni pljučnice Staphylococcal Etiology. Na radiografiji pljuč na obeh straneh v nižjih dolarjih so določene infiltracijske sence s konturami Osredotočenosti na prostem in individualne kontaktne razsvetljenja različnih velikosti in oblik. Na desni - votlina velikosti 4x5 cm. Postopek je vključeval Costal Plegre 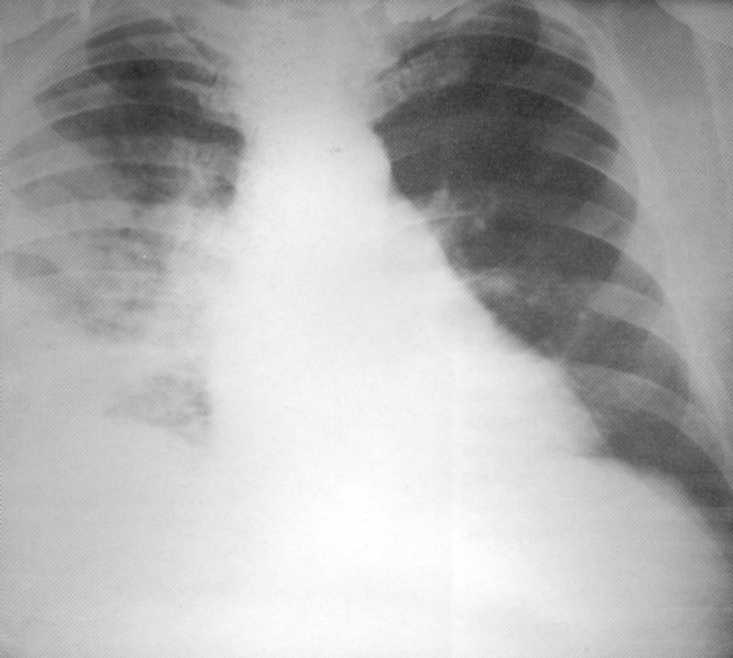
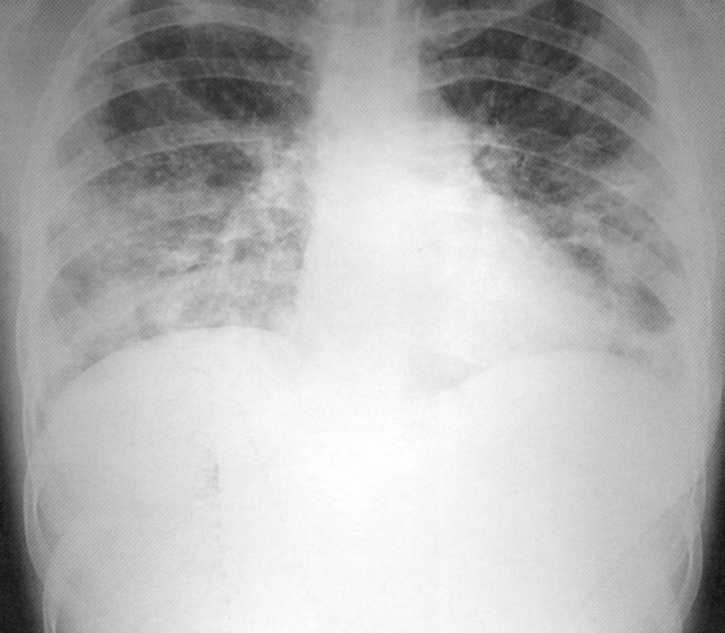
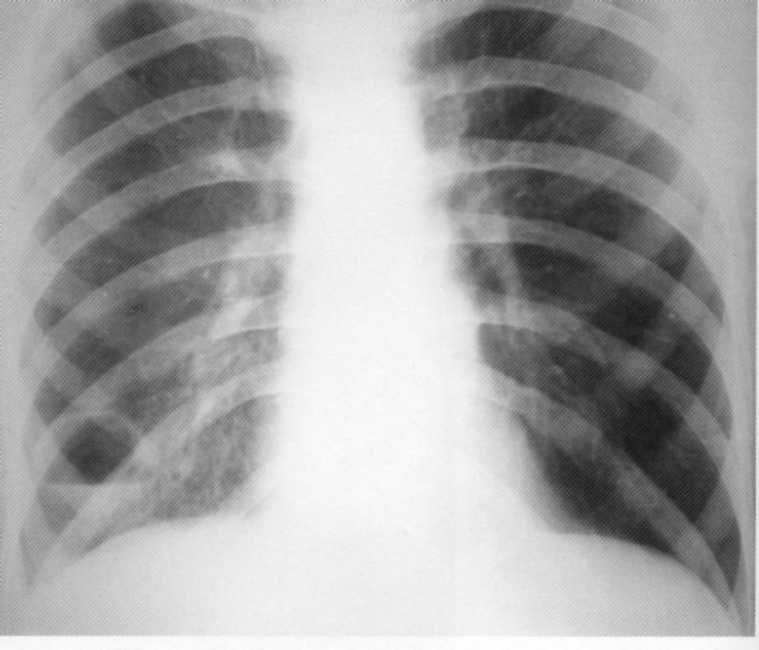
Bolnik, star 65 let. Popolna desno stranska skupna pljučnica, ki jo je zapletena parapnemična pleurita. Na radiografiji desno od drugega roba do membrane - infiltrativna nehomogena intenzivna senca z ne-pridobljenimi konturami. Nad membrano na desni, podružnica ni definirana, kot je navedeno
pleurna izliva. Levo - Vikar Emfizem.
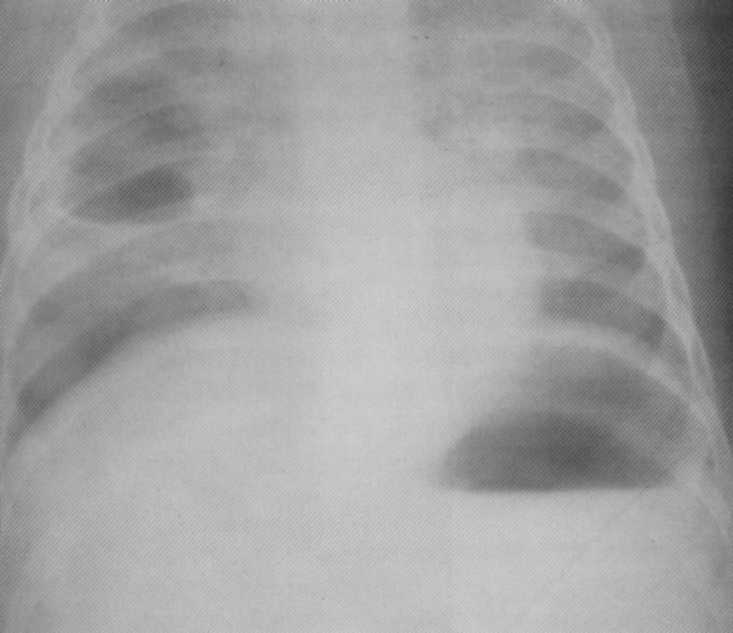
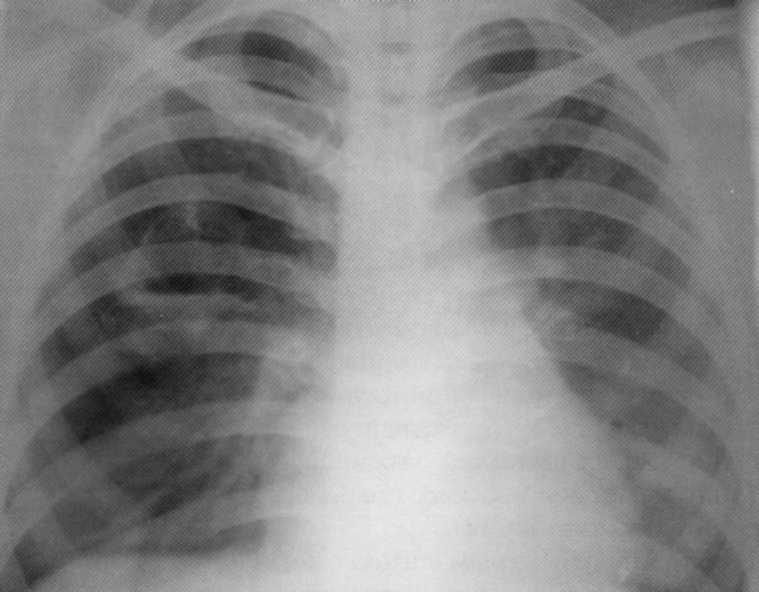
Bolnika, starost 3 mesece. Staphylococcus destruktivno pljučnico. Na desni strani v zgornjem delu - votlina degradacije 3x4 cm v velikosti z gladkimi notranjimi vezji. Levo v zgornjem deležu je infiltrativni vnetni proces. Diagnoza je potrjena na razdelke.
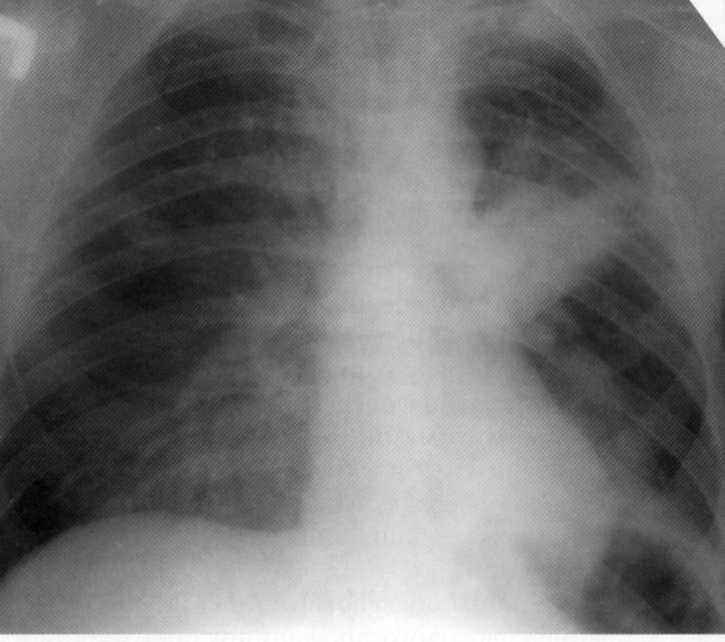
Bolnik, star 29 let. Na radiografija B.S. 3
- Intenzivno homogeno senčenje, povezano s korenino in relativno jasnimi zunanjimi mejami. Ob upoštevanju lokalizacije in značaja senc je bila potrebna diferencialna diagnoza s plastomatskim postopkom. Vendar pa po zapletenem nespecifičnem antibakterijskem zdravljenju v bolnišnici 3 tedne, je prišel izterjavo. Klinična diagnoza "levičarska supernopolna pnevmonija".
Absces liga.
Absces, gangrena pljuč in bronhiektične bolezni, saj posamezne nosološke oblike, ki so bile dodeljene Laennek nazaj leta 1819
Osvetlitev svetlobe je primarni ali sekundarni infekcijski proces ne-karkuratne etiologije z gnojnim taljenjem svetlobnega tkiva in tvorbo ene ali več votlin, obdanih s perifokalno vnetno infiltracijo. V veliki večini primerov se upoštevajo posamezni pljučni abscesi. V nasprotju z abscesom, ogromno infekcijsko nekrozo z izpraznjeno (gnilo) dezintegracijo in tkivo tkanine, vendar brez jasne razmejitve iz živahnega parenhima predstavlja hujše stanje, ki se šteje za pljučne gangrene. Včasih z energičnim zdravljenjem, je transformacija pljuč v gangrenožnem abscesu. V takih primerih se oblikuje votlina s stopljenimi sekvarijami. Absces, Gangrenoz Absces in Gangrene je združen z izrazom "uničujoče pneumonite", ali "akutno nalezljivo uničenje pljuč".
Glede na mehanizem in pot pojavljanja, aspiracije, obultacije, metapneumonije, hematogenih-embolističnih, limfogenih, travmatičnih abscesov so pljuča. Tveganje abscesov je visoko pri bolnikih s kroničnimi boleznimi pljuč, z bronhialno oviro zaradi raka, z aspi-radikalno pljučnico proti ozadju kroničnega alkoholizma, duševnih bolezni, strukturnih sprememb v phanynx in požiralnikih, nevromuskularnih motnjah, anesteziji, Lokalna anestezija bronhične sluznice z bronhoskopijo, pa tudi z zmanjšanjem protimikrobne reaktivnosti organizma pri bolnikih s kroničnim alkoholizmom, sladkorno boleznijo, osnovno ali sekundarno imunsko pomanjkljivostjo. Tendenca z uničenjem lahkega tkiva z nastankom naklonjenosti opazimo v pljučnici, zaradi gram-negativnega mikrobialnega fluora, pa tudi Fradlander, ki ga povzroča Streptococcus in Wand.
Pri bolnikih z ostrim abscesom na radiografijah, velikem (3-10 cm velikosti in včasih zasedajo skoraj celoten delež pljuč) homogeno senco prave oblike z gladkimi vezji. Absces na tleh pljučnice daje zaokrožena sencaKo je še vedno napolnjena z nekrotičnimi masami in nežno in se ne izčrpa z bronhovom (zaprt absces). Po preboju žleze v bronhu se oblikuje votlina napačne oblike z nehomogenimi vsebinami in neenakomernimi stenami v debelini. Ker so nekrotične mase zavrnjene, postane debelina stene kapsule bolj enotna, zunanje in notranje obrisi votline - so črne. Votlina pridobi ovalno ali skoraj zaokroženo obliko. Prikaže se vodoravna raven tekočine. Infiltrativne spremembe se lahko določijo, na strani poraz, senca koren pljuč, praviloma razširjena in strukturirana.
Kronični absces in lažno cista imajo običajno nepravilno obliko in včasih so multi-komora. Sestava, neenakomerna notranjo vezje votline, nespodobnost debeline stene abscesa je posledica prisotnosti nekročnih mas. Za vodoravno raven tekočine je značilna akutni svetlobni absces, s kroničnim abscesom vodoravno raven se šteje kot posledica pomanjkanja odtočne funkcije Bronchija. Z dolgoročnim kroničnim abscesom ali napačne krtače na rentgenskih-nomogramih v nekaterih primerih se najdejo kalcinene traheoobronchi bezgavke.
Diferencialna diagnoza akutnih in zlasti kroničnih abscesov se izvaja s perifernim pljučnim rakom v fazi degradacije, omejena tuberkuloza (tuberkulosum, kavernozmi), eminokokoza, referenca. Opozoriti je treba, da bolniki z absces svetlobe teže klinične slike kot celote ustreza spremembam, odkritih med radiografijo, medtem ko tuberkuloza, ehinokokoza, pljučni rak za dolgo časa nadaljujte z manjšimi simptomi. Zadrževalna cista je običajno naključna najdena. Poleg kliničnih in radioloških podatkov je pomembno upoštevati rezultate bronhoskopije, citogistoloških raziskav, iskanja Mycobacterium tuberkuloze (MW), kot tudi učinkovitost zapletenega neeptifinnega antibakterijske terapije. Včasih je potrebna računalniška tomografija ali jedrska magnetna resonančna tomografija (NMR) za končno oblikovanje diagnoze.
Bolnik, 1 3 leta. Trajna je bila obravnavana ambulanta iz bronhitisa in pljučnice. Na radiografiji - velik akutni absces spodnjega deleža prave svetlobe z vodoravno stopnjo tekočine in vnetne infiltracije okoli. V spodnjem deležu leve osrednje sence osrednje svetlobe.
Bolnik, star 28 let. Bila je ambulanta iz bronhitisa, pljučnice, miozitisa. V bolnišnici, akutni absces spodnjega deleža desnega krila pljuč z jasnimi zunanjimi obrisi in vodoravno stopnjo tekočine na ozadju blokade drenažnega bronchi. Deluje: odstranita dva segmenta spodnjega deleža.
Bolnik, star 21 let. Diagnozo "ostrega bronhitisa". Bilo je ambulantno. Razlog za hospitalizacijo je bil hemochkali.
Bolnišnica je diagnosticirana s kroničnim abscesom zgornjega dela desnega pljuča. Javina abscesa je deformirana, da so manjšine avtomobilskih sekvesterji, vodoravna raven je zanemarljiva.
V zgornjem deležu levih pljučnih žariščnih senc.
Bronhiektacijska bolezen
Eden od ustanoviteljev sodobnih naukov o bron-hodični bolezni (Beb) CIEGIEIENIK A.YA. (1968) je menil kot okuženo bronhiektazijo.
Razkritje beb (nozološka oblika) iz bronho-extasasis (patološko stanje) je v bistvu, saj se slednje dolgo časa ne smejo očitne klinično. Okužba bronchide-medenice z razvojem kroničnega postopka spajanja vodi v bab, ki jo je treba vedno obravnavati kot pridobljeno bolezen.
Bronchiectaze, praviloma se pojavljajo v zgodnjem otroštvu glede na postavo postnatalne motnje diferenciacije bronhialnega lesa po pneumoniji, ošpici, pertusis, scartatins, infekcioznem vapotitisu, adenovirusne okužbe in le 6% primerov so prirojene. Prav tako se lahko bronchidectasia pojavi na podlagi vnetja pri bronhialne obstrukcije in atelektaze (tuji organi v bronki, tumorjih), aspiracijska pljučnica (v posameznikih, ki trpijo zaradi kroničnega alkoholizma in odvisnosti od drog), \\ t dedne anomalije (Mukobox-Cydosisia, prirojena scinalna diskinezija, intra-visoka sekvestracija), izpostavljenost bronhopulmonmernemu sistemu kemičnih spojin (amoniak pari, boj proti zastrupitvam).
V obliki bronhiektaze, lahko obstajajo cilindrične, tkanine, plašč in mešane. Praviloma se bronhiektaze lokalizirajo v bazalnih segmentih spodnjih režnih rež, redko v srednjem in zgornjem oddelkom pljuč. V 70-80% primerov so bronhiektaze enostranske. Lahka tkanina v komovni coni močno zmanjšuje obseg, postane gosta, brezzračna, emfizematozna mesta. Z nezapleteno babo, infekcijskim vnetjem se nadaljuje v bronhialnem drevesu brez izrecne infiltracije parenhime pljuč.
Na radiografijah, bolniki z bab zaznavajo zmanjšanje prostornine spremenjenega dela pljuč, Dolkovoja, segmentalnega ali lastniškega tesnila, odsekov fibroze in emfizem, votline, napolnjene z zrakom, kot tudi zgoščevanje in tesnjenje Bronchi, v redkih Primeri - mediastinalni premik proti lezijam.
BronchoetAsius se lahko končno preveri z bronhografijo. Metoda vam omogoča, da odkrijete različne oblike in dolžine spreminjanja bronhialnega drevesa.
V zadnjih letih se bronhografija praktično ne uporablja v povezavi z razširjeno uvedbo CT in NMR pljuč. Vendar pa lahko bronhografija, razlikovanje poceni in enostavnost izvajanja, z bab v večini primerov presega informativnost kot CT in NMR. Diferencialna diagnoza bab se izvaja s kroničnim gnojnim bronhitisom, svetlobnim abscesom, tuberkulozo, pljučnim rakom. Ko se bronchiectsas najde z metodami bronhografije, CT ali NMR in ustreznimi simptomi, postane diagnoza zanesljiva. Razlog za takšne študije bi moral biti mlada starost pacienta, dolga zgodovina bolezni, pogoste poslabšanja, kašelj s puralentnim odplumom, hemoptis, sindromom za preprečevanjem, podteborilne temperature, predvsem asimetrične enostranske spremembe v bazalnih oddelkih pljuč v Odsotnost votline ali infiltrata, negativne raziskave na ITB. 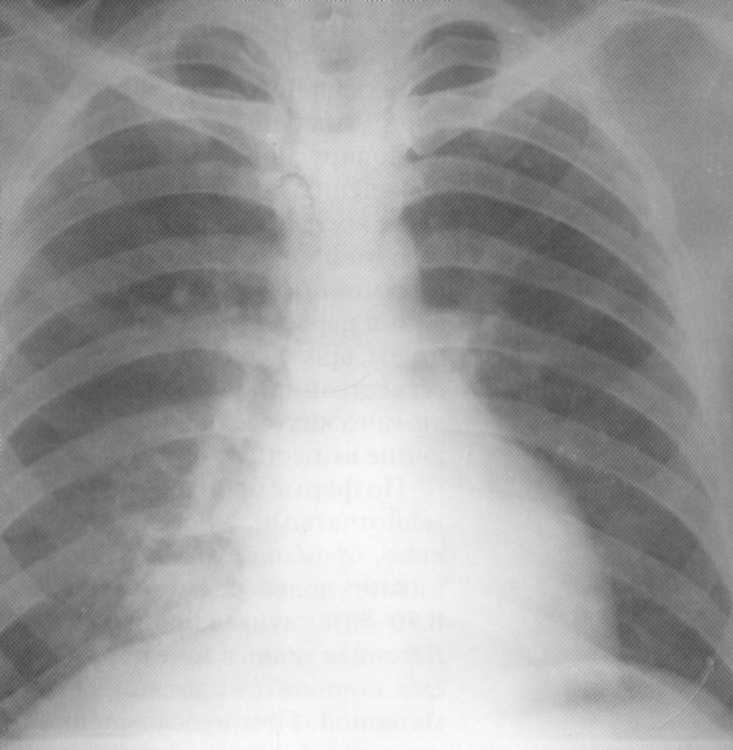
Bolnik, star 23 let. Klinični in radiološko diagnosticiran več bronhiektaze v spodnjem deležu desne svetlobe, v nekaterih od njih - vodoravno raven tekočine
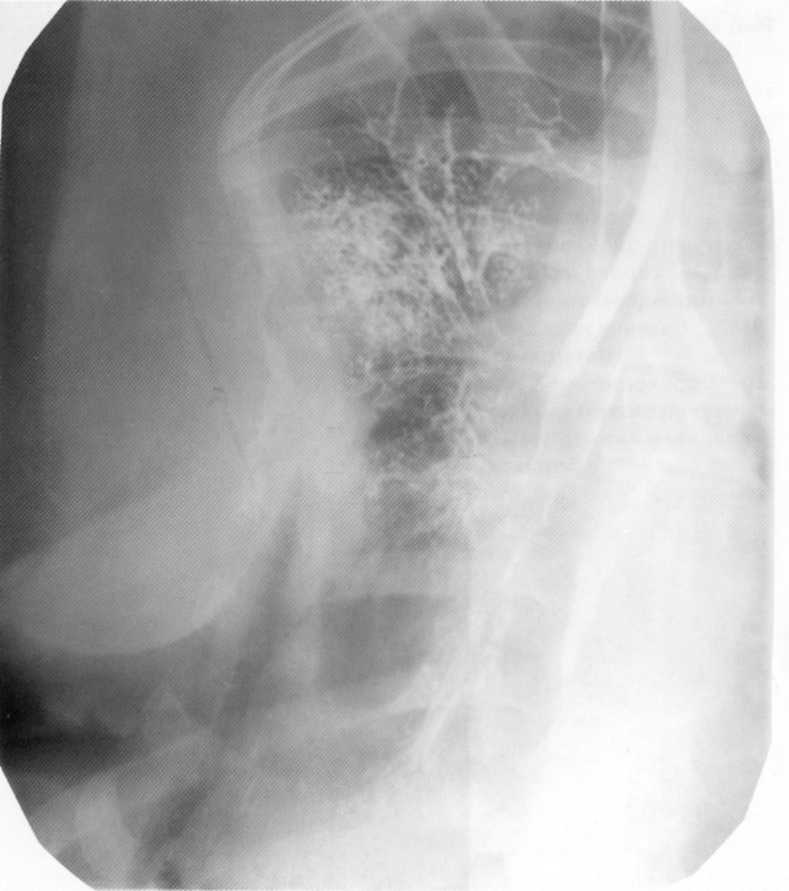
Pacient, 1 2 leti. Trajna je bila obdelana iz "kronične pljučnice" in bronhitisa. Bronhografija: različne oblike bronhiektazije v zgornjem deležu desnega pljuča.
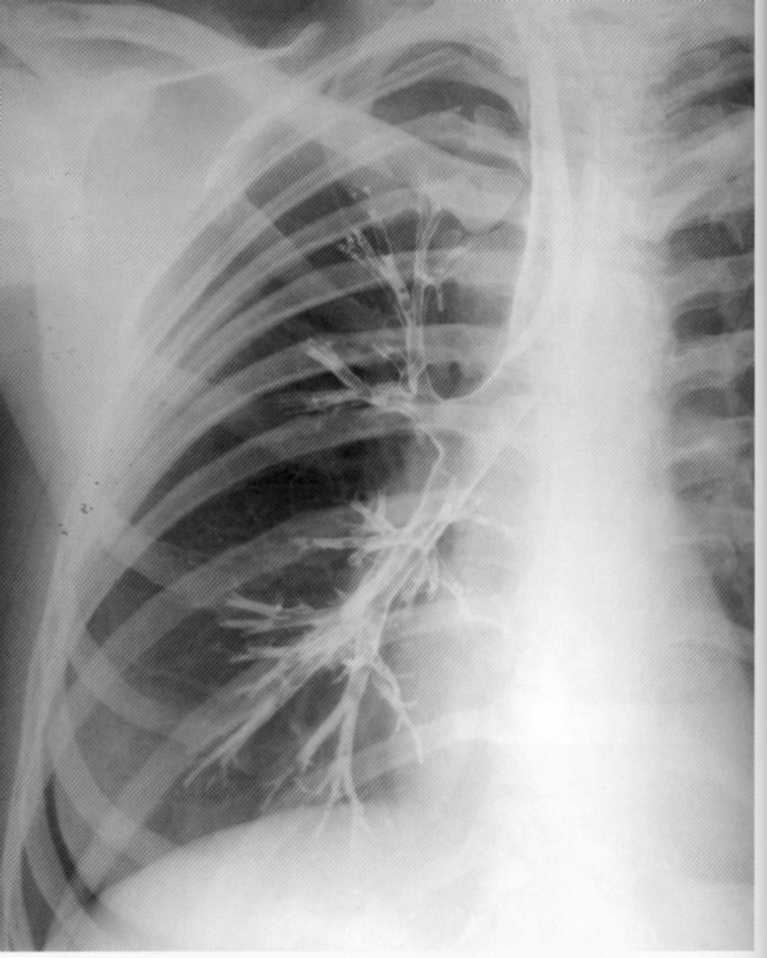
20 let. Trpi zaradi ponavljajočega se bronhitisa. Če želite izključiti bronhiektazo, se je bronhografija izvedena na desni. Diagnoza bronhiektične bolezni je izključena: Normalni bronhogram, struktura zgornjega, srednje-in nižjega bronchija je jasno vidna.
Pljučna tuberkuloza
Tuberkuloza pljuč je najpogostejša antropozonoza. Bolezen povzroča poseben vzrok - tuberkuloza Mycobacteria. Visoki voluminozni MWS v živalih, občutljivih na njih in ljudje, ki se hitro množijo v telesu, ne uničujejo fagocitov in povzročajo progresivno tvorbo tuberkuloze žari.
Okužba s tuberkulozo se pojavi aerogeni, manj pogosto - prehrana ali kontaktna pot. Obstajajo različne vrste mikobakterij, patogeno za ljudi: človeški, volish in ptica. Glavni vir okužbe je bolna oseba, ki oddaja MW. Nepostavljena nevarnost za osebo je veliko rogano govedo in vsaj druge domače in divje živali s pacientom s tuberkulozo. V teh primerih se pojavi okužba vrst MVT goveje. Vir okužbe ptičjega pogleda na MW je včasih bolna perutnina.
Primarna okužba (okužba) z mycobacteriji prihaja v otroških in mladostnikih. Ponovitve bolezni so posledično posledica endogenega reaktivacije okužbe tuberkuloze ali eksogene superinfekcije. V zvezi s tem se razlikujejo primarne in sekundarne oblike tuberkuloze pljuč.
Primarni kompleks tuberkuloze
Primarni kompleks tuberkuloze se nahaja predvsem pri otrocih in mladostnikih primarna okužba MBT. Za bolezen je značilna poškodba svetlobnega tkiva (primarni vpliv), specifični limfangitis in vključenost regionalnih luščic iz limfnih vozlišč.
Znak okužbe in po možnosti se šteje, da je bolezen "struženje" tuberkulinskih vzorcev, ko prvič pri bolnikovem pacientu, manta test z 2 tuberkulinskimi enotami (to) postane pozitiven.
Klinična slika kompleksa primarne tuberkuloze je v veliki meri odvisna od faze procesa tuberkuloze (bronhogene seame, infiltracija, uničenje), razširjenost tuberkuloze sprememb in razpoložljivosti zapletov. Če želite preveriti diagnozo, se izvede X-ray-tomografski pregled, ponovno vzorec Mantu, študijo pralnih voda Bronchija MBT (mikroskopija in setev na hranilnih medijih).
Z nezapletenim primarnim tuberkuloznim kompleksom, bolezen teče majhno-aksiipput. Rentgenski žarki v pljučih zaznavajo omejene kontaktne infiltracijske sence, rahlo povečanje instandarnih limfnih vozlišč in šibko izraženega limfungitisa.
Zapleten potek kompleksa primarne tuberkuloze je pogostejši pri otrocih, mlajših od 3 let, in se lahko manifestirajo v zastrupitev, nizkoduktivno kašljanje in zasoplost. Značilna decava žari, razvoj plevla, specifičnega endobonchite. Včasih je progresiven potek kompleksa tuberkuloze z tvorbo primarne votline in kastomino-nekrotične reakcije v lahkih in brezhibno bezgavk.
Za sodobna obravnava Primarni kompleks tuberkuloze, praviloma, je njegova absorpcija. Včasih obstaja okrevanje z nastankom listov vozlišč korena pljuč. 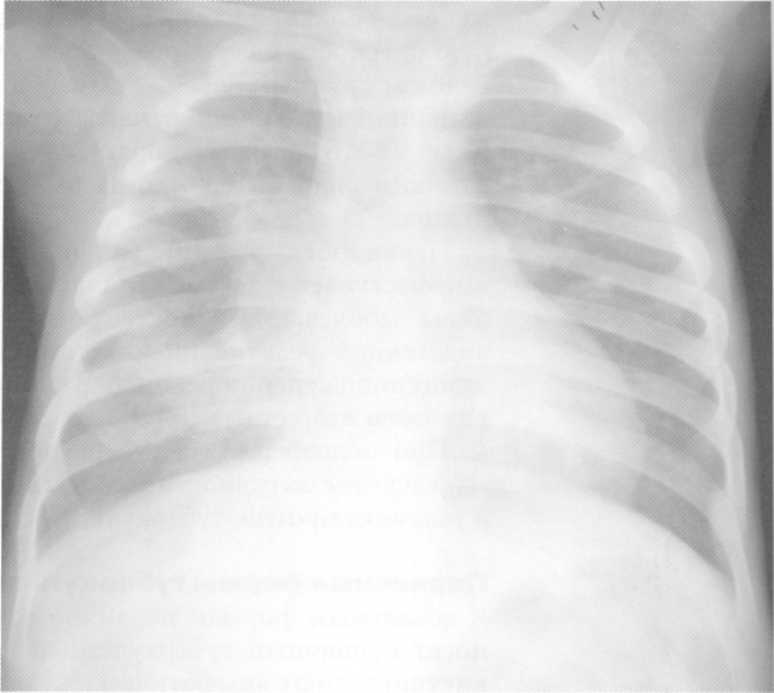
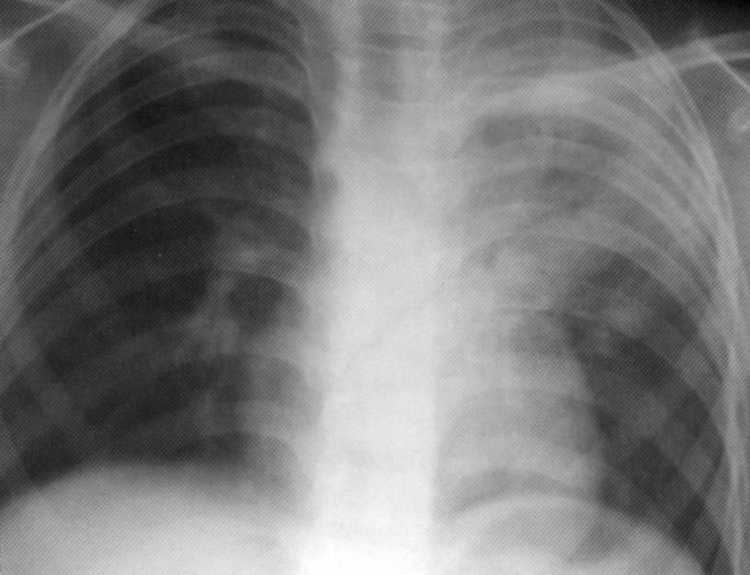
Potrpežljiv5 let. Primarni kompleks tuberkuloze na desni v fazi infiltracije. Na radiografiji v spodnjem deležu desne svetlobe - intenzivno homogeno senco z jasnimi zunanjimi obrisi, ki so tesno povezani s prizadetimi traheobrichial in bronhopulmonalnimi limfnimi vozlišči korena pljuč.
Manta Test 1 8 mm
Bolnika, 1 leto in 6 mesecev. Primarni kompleks tuberkuloze v fazi infiltracije v zgornjem deležu levega pljuča. Določeno je intenzivno homogeno senčenje celotnega zgornjega deleža s poškodbami na bronhopulmonalnih bezgavskih vozliščih. Manta Test 1 7 mm.
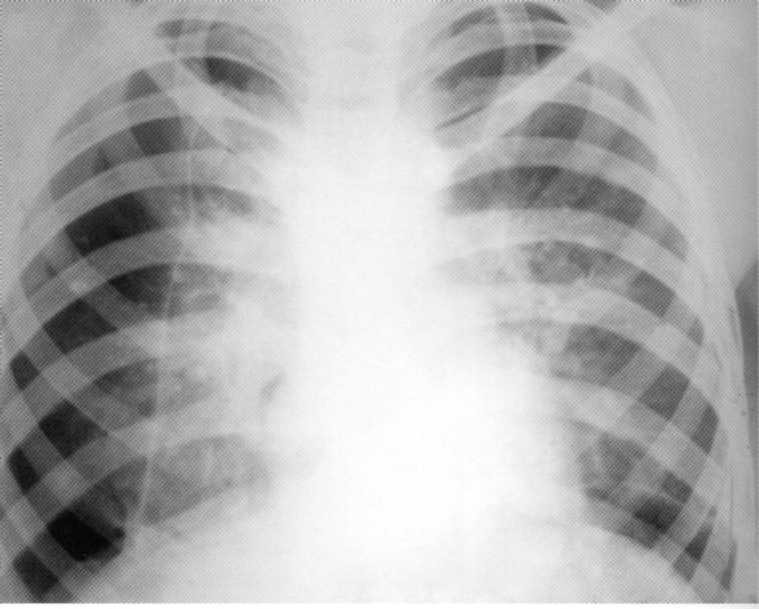
Pacient, 1.5 let. Bilateralni kompleks primarne tuberkuloze zapletena s spontano pnevmotorak na desni. Manta Test 1 8 mm
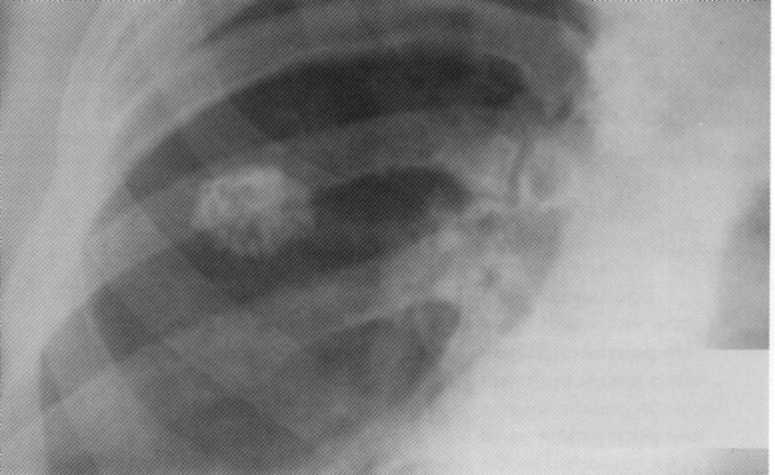
Bolnik, star 17 let. Središče gon v zgornjem deležu desnega pljuča (ena od možnosti za preostale spremembe po zdravljenju primarne tuberkuloze kompleksa).
FOCAL TUBERCULOSS LUKS.
Osvetljena tuberkuloza pljuč je najpogostejša oblika sekundarne tuberkuloze, ki je pretežno produktivno vnetje v lahkem parenhimu. Razvija se lahko zaradi hematogenega razširjanja ali na limfogeni poti reaktivacije od preostalih sprememb v post-premeščeni tuberkulozi okužbe v lahkih tkivih in mediastinalnih limfnih vozliščih ali zaradi eksogene superinfekcije. Hkrati s kvalificiranim zdravljenjem obstaja izid kakršne koli izrazitejše oblike tuberkuloze v omejenih vlaknastih kontaktnih procesov.
V večini primerov se osrednja tuberkuloza primerja z izbrisano klinično sliko zaradi predvsem spremljajočih pojavov kroničnega endo ali Panberry. Med poslabšanjem procesa tuberkuloze v fazi infiltracije in uničevanju se pacienti pritožujejo iz kašlja na nizko proizvodih, podtebrične temperature, potenje, splošno šibkost. Pozdravljeni. Fizični podatki so malo izrazite. Z auskultation je včasih prisluhniti trdim dihanjem, suhim pihom. V periferni krvi se določi nizka levkocitoza, premik levkocitov na levo in porast.
Vodilni v diagnozi žariščne tuberkuloze pljuč je X-ray-miografska metoda. S pomočjo tomografije lahko razkrijete tako "mehke žarišča" in vlaknasta žariščna tuberkuloza. Tomografija natančno natančno omogoča, da določite lokalizacijo žarišča, njihovo število, gostoto in naravo zunanjih kontur. Običajno na radiografih in topogramih, eno ali več žarišč različnih stiskalnic od 0,5 do 1,0 cm z usoza v središču, ki se nahajajo v zgornjih kortikalnih delih enega ali obeh pljuč (Sl. 73).
Določen pomen v diagnozi žariščne tuberkuloze je pritrjen na mikroskopske in bakteriološke študije sputuma o identifikaciji MBT. Vendar pa, kot kažejo izkušnje, zaznavanje Mycobacteria pri bolnikih s fokarna tuberkuloza pljuč so lahko relativno redko.
Infiltrativna pljuča tuberkuloze
Infiltracija tuberkuloze v pljuča je vnetna vnetja bronhopnemonije z usoza v centru. V nasprotju s kontaktnimi oblikami z večinoma produktivnim vnetjem, je značilna infiltracijska tuberkuloza, za katere je značilna prevlada izjemovalne komponente, težnja do uveljavitve, bronhiogenega sektorja, pa tudi pozitivne dinamike na neustrezni kemoterapiji.
Razlikujeta se dve glavni varianti pretoka infiltrativne tuberkuloze: progresivna (s hitrim tvorbo uničenja in svetlih simptomov) in nepromiktivnimi (z nedonosnimi simptomi).
Klinična slika infiltrativne tuberkuloze pljuč v veliki meri spominja na pljučnico. Bolniki se pritožujejo glede podfebrile ali zmerne vročine, kašelj sputuma, znojenje, splošno šibkost, včasih hemoptia. Fizični podatki so veliko slabše kot pri nespecifičnih vnetnih boleznih, in so odvisne od razširjenosti in faze procesa, prisotnost destruktivnih sprememb v pljučih. V krvi se praviloma določi zmerno levkocitozo s premikom s formulo na levo, povečanje ESO. Raziskave sputuma z mikroskopijo ali sejanjem na prehranske medije, pogosto vam omogoča zaznavanje MBT.
Z naravo klinične in radiološke slike se razlikujejo več osnovnih možnosti za infiltracijske spremembe v pljučih.
Oblak infiltrira, ki se določi v obliki nežnega homogenega senca z nizko intenzivnostjo z ne-navpičnimi zamegljenimi konturami.
Zaokrožen infiltrat, ki je homogena senca šibke intenzivnosti (na to vrsto, zgodnji vezni infiltrat AS-SMATI).
Lobit je obsežen negrogen infiltrat, vznemirljiv celoten delež pljuč in predstavljen z iztok velikih in majhnih žarišč, v centru, ki pogosto odkrije uničenje.
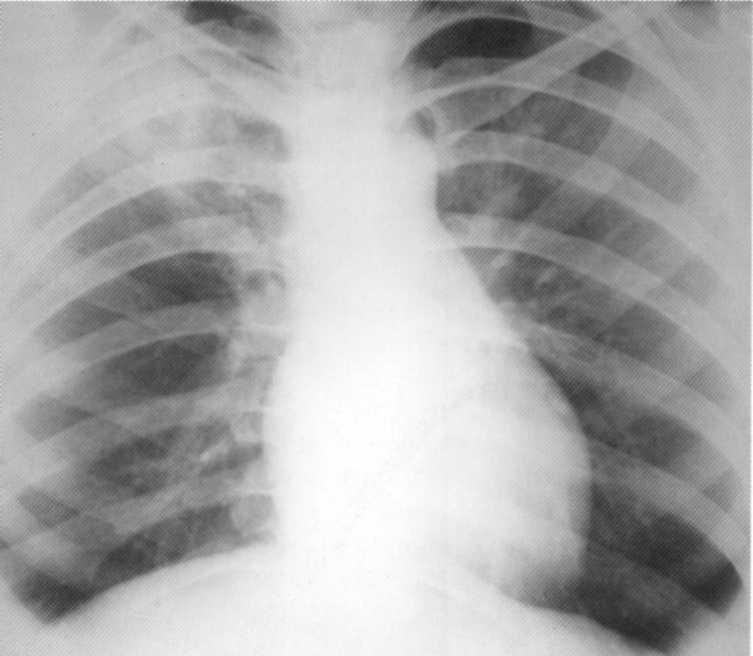
Bolnik, star 14 let. Infiltrativna tuberkuloza v fazi degradacije zgornjega dela desnega pljuč. Na radiografiji v projekciji zgornje delnice - infiltracijska senca z ne-navpičnimi zunanjimi vezji in razsvetljenjem v centru. MBT (+). Manta test 15 mm.
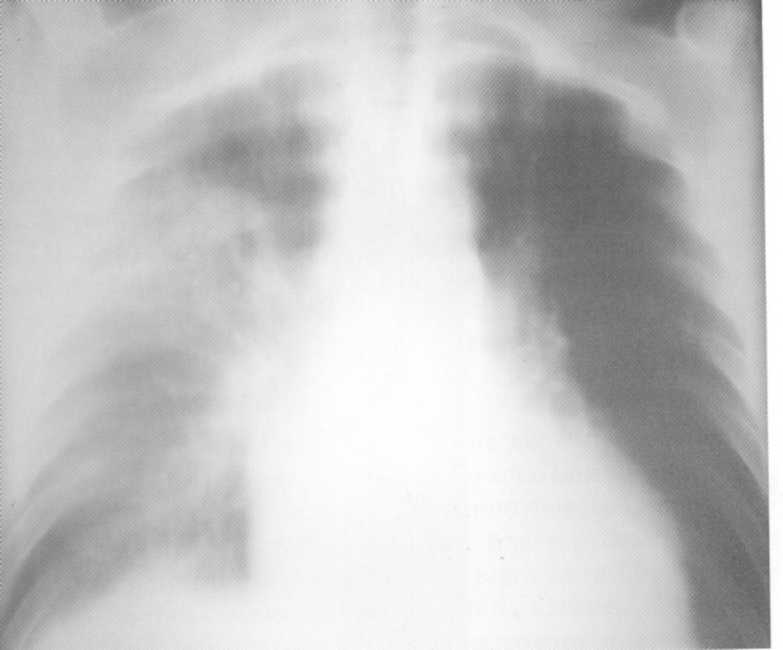
Bolnik, star 38 let. Tomogram. Infiltrativna tuberkuloza prave svetlobe v fazi uničevanja, ki jo zaplete pleurita. MBT (+). Večkrat je bilo obravnavano iz bronhitisa in pljučnice.
Casomic Pneumonia.
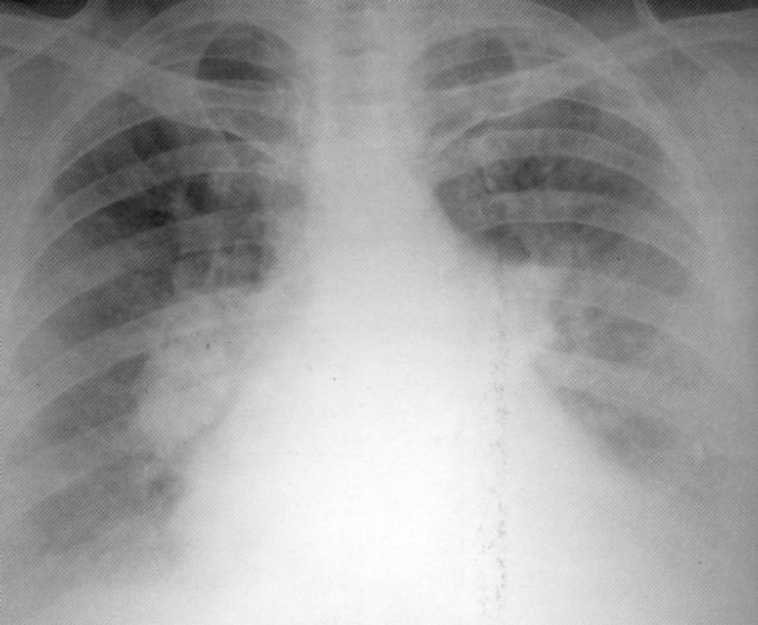
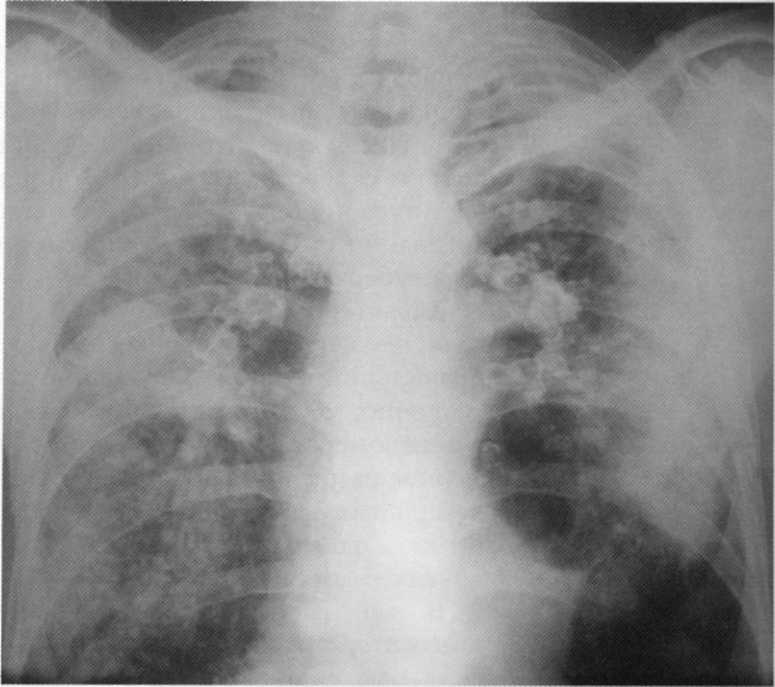
Bomotna pljučnica je oblika progresivne specifične pljučnice, v kateri je kamena prevladala nad peripokalno ekvidenčno infiltracijo. Bomous Pneumonia se razvija kot posledica množičnega vstopa v telo visoke voluminozne MBT ali kot zaplet razširjene in vlaknate-kavernoznih tuberkuloznih procesov ob ozadju ostre primarne ali sekundarne imunske pomanjkljivosti. Z agregatnim primerom anatomskih struktur se odlikuje enostranska ali dvostranska acinquosna, lobularna in dvostranska kapomična pljučnica. Obstaja razlog, da verjamemo, da je LOBAR Bomast Pneumonia več kot ledena in lobularna, je neodvisna oblika tuberkuloze. Na radiografijah je določeno veliko senčenje pljučnega deleža, eno ali obe pljuči. Sence se oblikujejo z več žaristimi žarinimi s čudnimi zunanjimi konturami in odtokom s številnimi razsvetljavami v centru in periferija. Velike žarišča odkrivanja drugih oddelkov pljuč so značilne. Zaradi taljenja karometričnih mas je nastanek ogromnih votlin degradacije ali več manjših votlin.
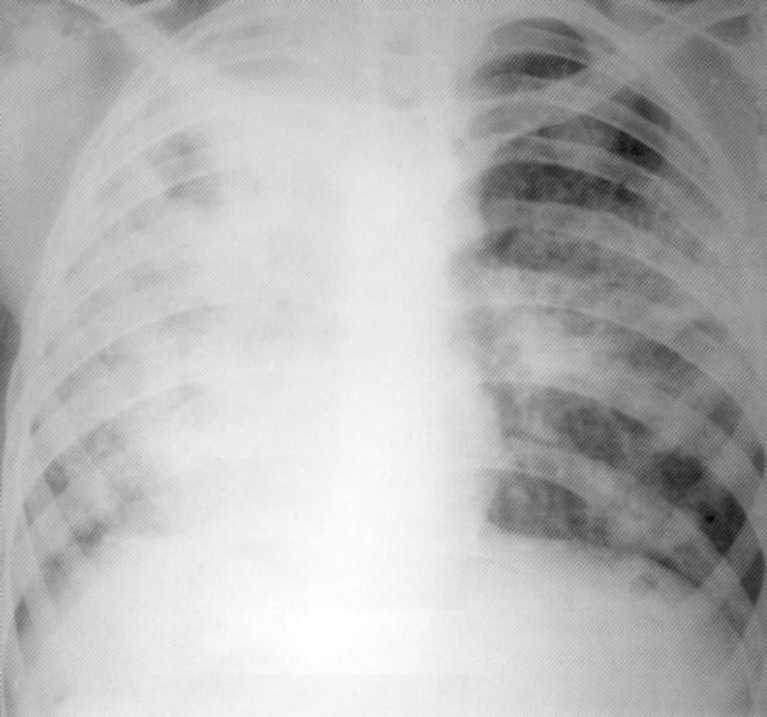
Bolnik, star 11 let. Dvostranska občasna pljučnica v fazi infiltracije in večkratno degradacijo. Prvič. MBT (+).
Manta Test 1 2 mm
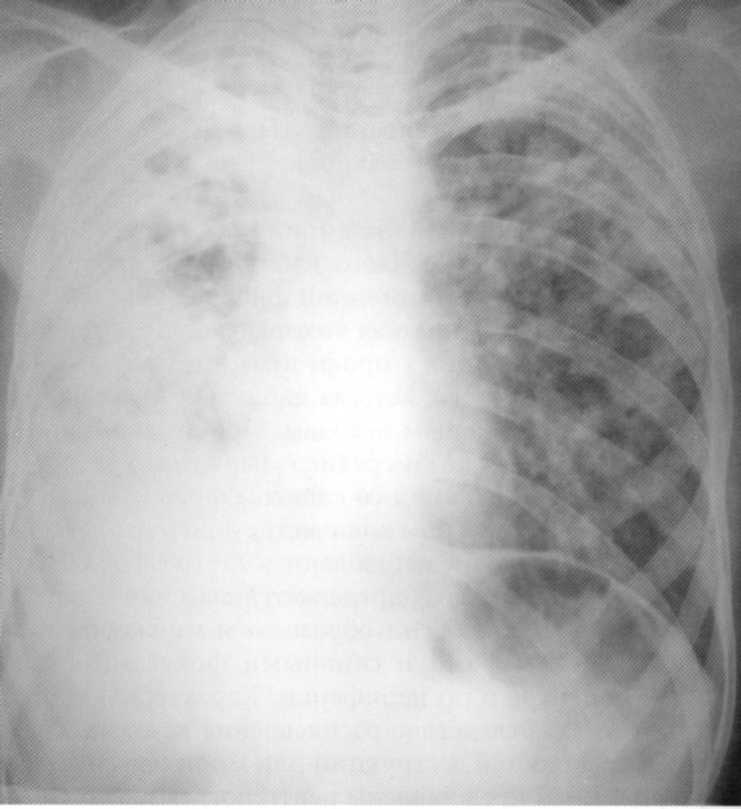
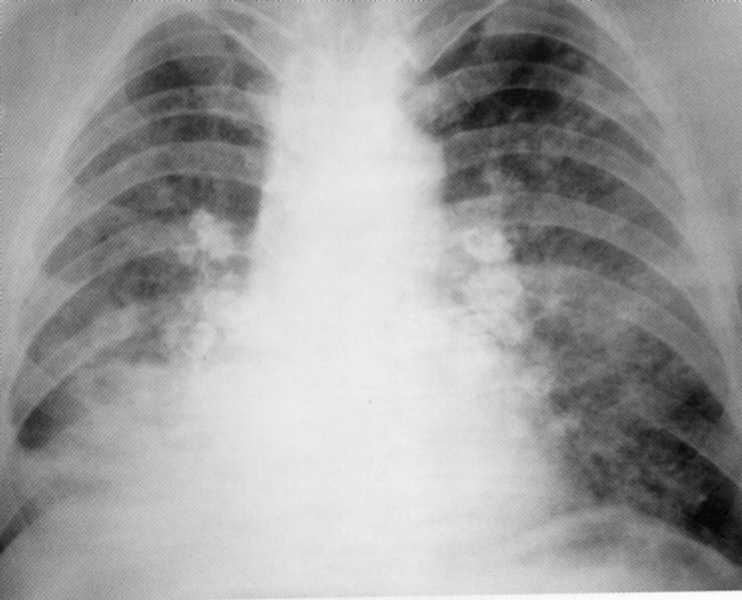
Pacient, star 15 let. Dvostranska skupna padava pljučnice.
Med fluorografskim pregledom. MBT (+). Umrl v bolnišnici proti tuberkuliji od svetlobe krvavitve
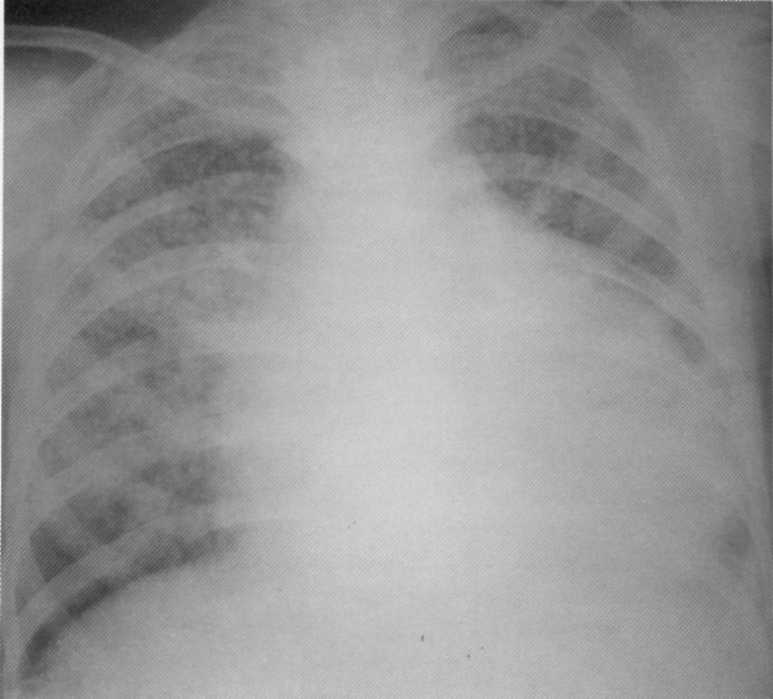
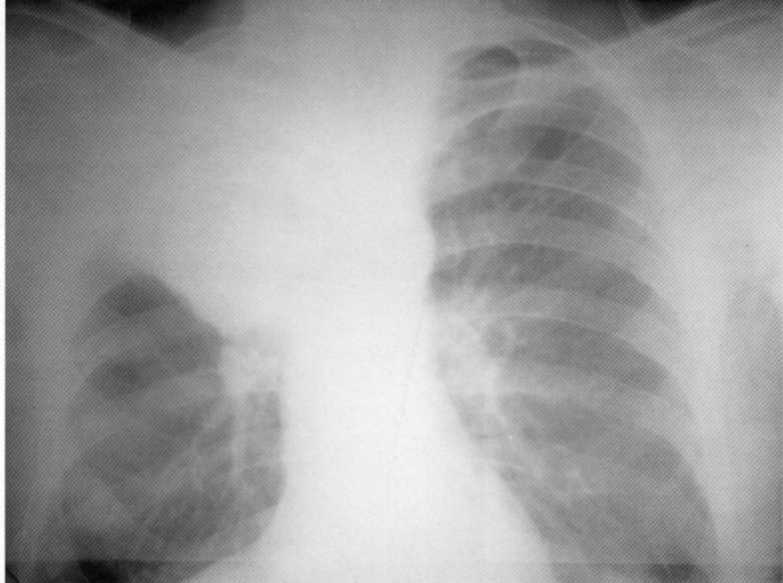
Bolnik, star 28 let. Obojestransko občasno pljučnico z več velikimi votlinami uničenja. MBT (+). Izjemno pozno diagnoza. Diagnoza je potrjena na razdelke.
Razširjena pljuča tuberkuloze
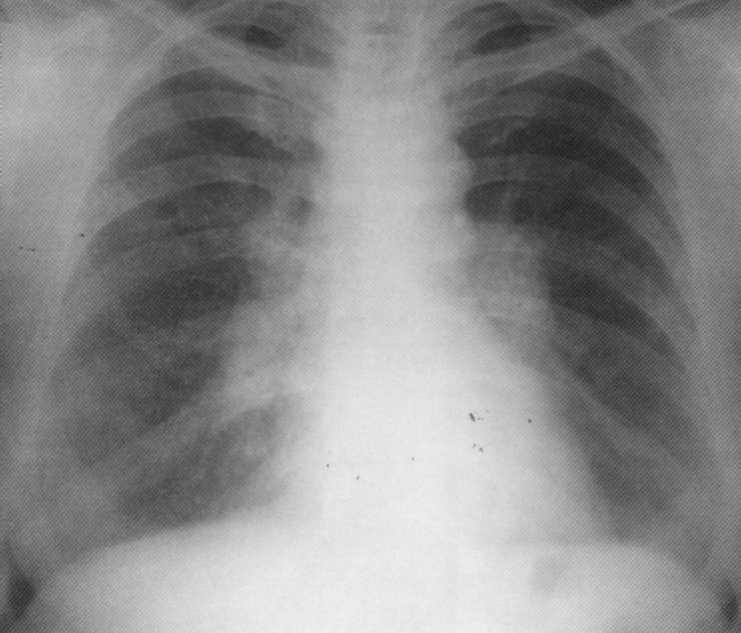
Razširjena tuberkuloza pljuč se razvija kot posledica bacteremije. Možnosti za razširjeno tuberkulozo odlikuje patogeneza in klinična in radiološka slika. Pri otrocih, mladostnikih in mladih mladih starosti se lahko med primarno okužbo pojavijo akutne in subakutne širjene tuberkuloze. Okužba v takih primerih distribuira hematogene in limfogene poti. Razširjen proces pri starejših osebah, praviloma, je posledica endogenega reaktivacije stare tuberkuloze žari. Kljubna tuberkuloza je splošen proces s pretokom pljuč, jeter, vranica, možganskih lupin in drugih organov in sistemi. Simptomi bolezni je odvisen od prevlade porazov nekaterih organov. Pri bolnikih z milijarno tuberkulozo, več, majhno (1-2 mm v premeru) najdemo na radiografiji radiografije, iste vrste enotne intenzivnosti izvrševanja, gosto in enakomerno nahajajo na vseh poljih moolarja. Zaradi velikega števila žarišč, vaskularni vzorec ni viden. Ko se subakutna, razširja tuberkuloza, se pojavita majhna in večja kremna žarišča. Pri bolnikih s kronično razširjeno tuberkulozo pljuč na radiografijah se opazijo žarišča različnih velikosti in intenzivnosti, na mestih, ki tvorijo konglomerate, včasih z uničenjem. Pogosto razvija eksudativno pleurisy.
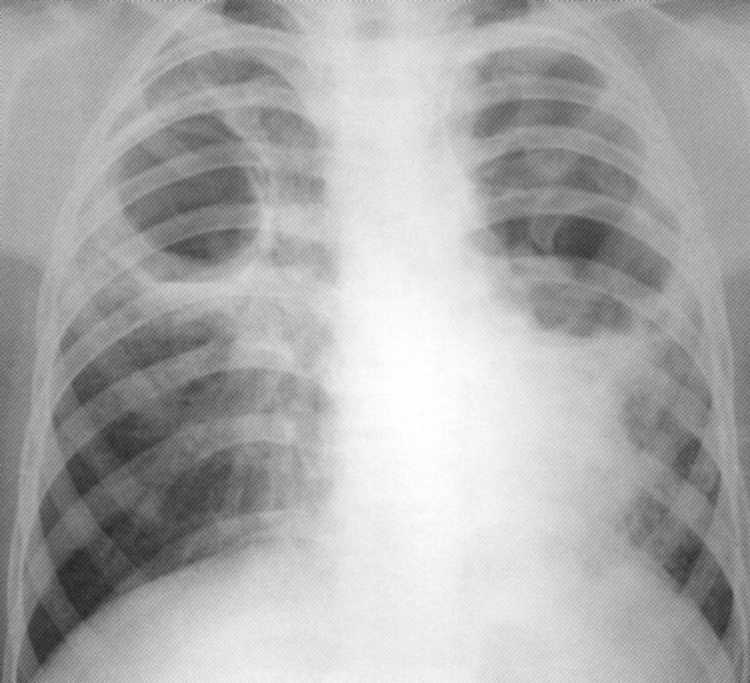
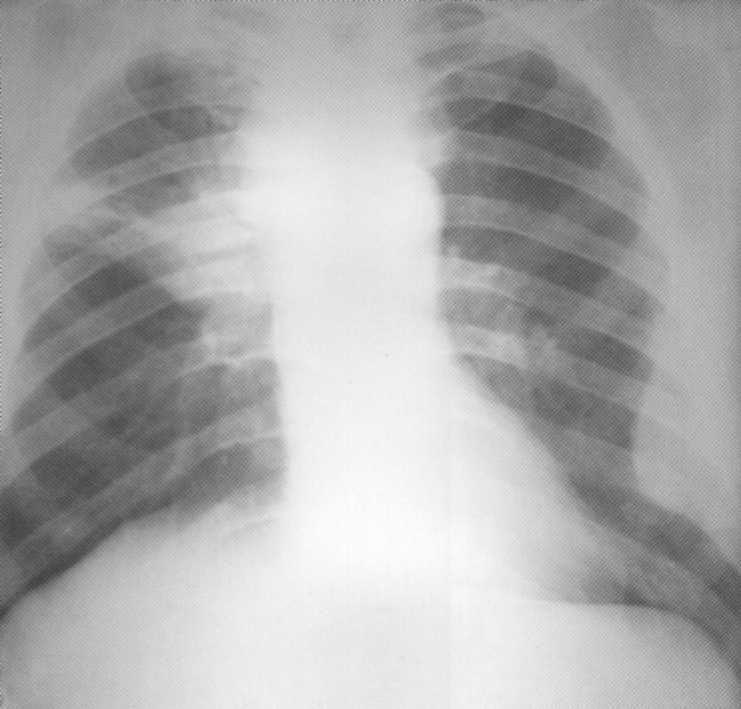
Bolnik, star 24 let. Akutna razširjena (kilorska) tuberkuloza, zapletena z eksativnim perikarditisom. Prvič med fluorografskim pregledom. Bolnik je prejel zdravljenje v bolnišnici tuberkuloze približno 10 mesecev. Zaključena polno resorpcijo kontaktnih sprememb.
Za kavernozno tuberkulozo je značilna prisotnost v pljučih, ki je nastala tanka obzidana votlina brez znakov perifokalnega vneta, obsežno bronhogeno razširjanje in vlaknaste spremembe v sosednjih svetlobnih tkivih. Kavitete se oblikujejo pri bolnikih z infiltrativnimi, razširjenimi, kontaktno tuberkulozo, v času propada tuberkulosa ali ko je bolezen pozno, ko se faza uničenja zaključi z tvorbo votline. V slednjem primeru znaki začetne oblike tuberkuloze praktično izginejo.
Kaverna tuberkuloza se nadaljuje valovi. V obdobju škode so lahko klinični simptomi odsotni. Med poslabšanjem se pojavi sindrom zastrupitve, kašelj, včasih hemochkami. MBT se pogosto najde, zlasti v odsotnosti kemoterapije.
Glavne metode za diagnozo kavernozne tuberkuloze - radiografije in rentgenske difrakcije svetlobnih in odpluških študij na MBT. Na radiografijah se določi obročasta senca s tankimi stenami. Določena vrednost pri bolnikih z nevljudno tuberkulozo pljuča imajo študijo krvnih testov v dinamiki. Leukocitska formula na levo, limfonneusovo in povečanje ESP pogosto kaže na poslabšanje bolezni z relativno klinično dobro počutje. Preverjanje diagnostike je treba izvesti v okviru specializirane bolnišnice. Diferencialno diagnozo je treba izvesti z razpadajočim tumorjem, kroničnim abscesom, enojnimi cian, bronhiektazom.
Kavernozna tuberkuloza je prehodna oblika in je redka. Pogosteje je treba opaziti razvoj tuberkuloze v vlaknazi, v kateri je ena ali več votlin (kaverna) oblikovana v luči na ozadju hudih vlaknastih sprememb in bronhogenega razširjanja s prevlado produktivnega vnetja nad eksudativnim. Stena vlaknaste votline je gosta kapsula, ki jo sestavljajo tri plasti: plast karometrične nekroze, specifične granulacijske gredi in neeptiransko granularno tkivo s prisotnostjo vlaknastih sprememb. Pnevmoskleroza, ciste, bronhiektaze, emfizem, tesnilna plovila se razvijajo peripokalno, in obstaja škoda plovilom v obliki krčnih žil in anevrizma arterij v steni Bronhija, ki lahko vodi do hemoptia in višinske krvavitve. Kavitacija se poroča bronhialnemu drevesu in ima lahko obliko drenaže Bronchija.
F. ibrozno-kavernozna tuberkuloza pljuč poteka s spremembo obdobij poslabšanjajaz in ponori. Ob upoštevanju raznolikosti simptomov bolezni konvencionalno je mogoče razlikovati tri klinične možnosti: 1) omejeno, relativno stabilno rožno-kavernozno tuberkulozo; 2) progresivna vlaknasta-kavernozna tuberkuloza; 3) Fibrozno-kavernozna tuberkuloza s zapleti in nadaljnji progresivni tokovi do razvoja karometrične pljučnice, bolnikov, ki se pritožujejo z dvigom temperature, potenje, zmanjšanjem apetita, hujšanje, splošna šibkost, kašelj, kašelj sputuma, hemoptia. Včasih je odmot v steni votline, spontani pnevmotoraks pa se pojavi. Glavna metoda preverjanja tuberkuloze vlaknaste kavernoz je klinična radiološka kombinacija v kombinaciji s pogostim odkrivanjem v mokrem MBT.
O radiografih bolnikov z vlaknasto kavernozno tuberkulozo, eno ali več votlino napačne oblike z debelimi stenami se razkrije ob ozadju polimorfne slike v obliki skupnega in praviloma dvostranskih vlaknastih sprememb, vzorcev napetosti, širitve in Premestitev in mediastinum v smeri starih in masivnih sprememb, plevralno polaganje bronhogeno razširjanje. Cavity Mo.gut ima velikosti od več centimetrov do velikanskih votlin.
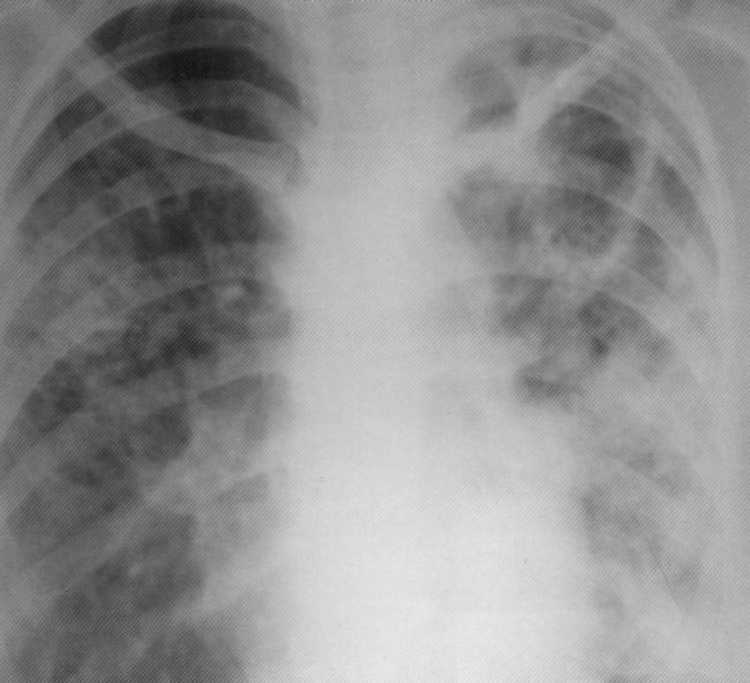
Pacient, 1.2 leti. Prvič je bila diagnosticirana dvostranska vlaknasta-kavernozna tuberkulozna pljuča. MBT (+). Na vzorcu rentgenske difrakcije na levi v zgornjem deležu - velikanska votlina z gostimi vlaknastimi stenami in infiltracijo, ki zavzema levo svetlobo. Desno - žarišča bronhogenega razširjanja polimorfnega značaja in večkratnega uničenje votline.
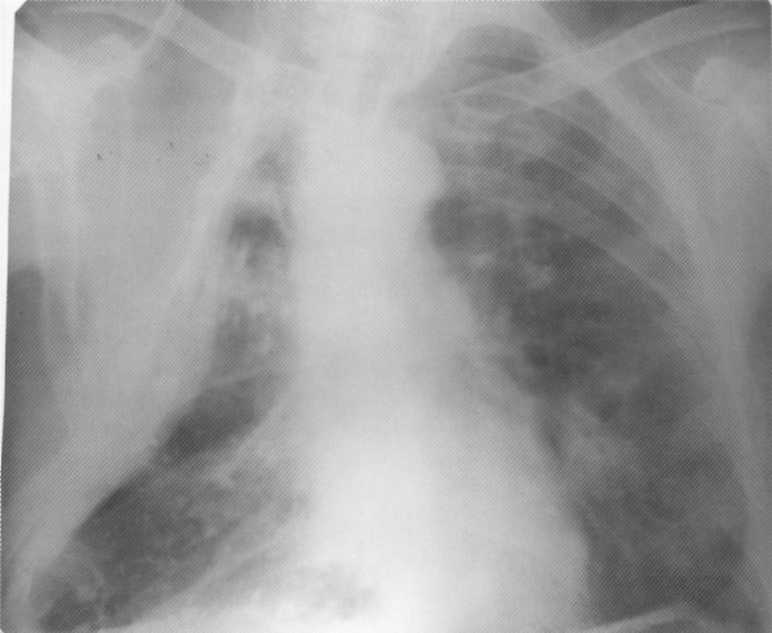
Bolnik, star 42 let. Desno stranska torakolast o vlaknasto kavernozni tuberkulozi pljuč. Levo - več žarišča različnih vrednosti in gostote (rezultat
Tuba rculemska pljuča.
Tuberkuloza pljuč je relativno redka oblika tuberkuloze, ki manifestira prisotnost kapsuliranega očesnega ostrenja v svetlobni oznaki 1 do 3 v premeru in več. Razlikovati homogene, večplastne, samotne in konglomeratne tuberkulo. Ponavadi ne napredujejo že več let in manifestirajo. Vendar pa so nekateri tuberkulo (pogosteje kot 3-4 cm pogosteje) nagnjeni k napredovanju. Pri oteženju bolezni se lahko pojavikašelj, hemoptysis, znaki zastrupitve.
Pri diagnozi tuberkuloze, rentgenske difrakcije podatkov in študija BIOPSYTTE, dobljene na bronhoskopiji, pomembni. MBT se bo redko identificiral. Radiografija zazna senco zaokrožene oblike z navigalnimi zunanjimi obrisi. Včasih v krožni fokus določa srpno razsvetljenje na račun uničenja. Možna je tudi perifokalna infiltracija. in žarišča bronchoes.ločevanje genov.
Sarkoidoza pljuča
Sarkoidoza pljuč - sistemska kronična benigna bolezen nejasne etiologije, ki temelji na kršitvah imunskega mehanizma (sprememba v razmerju poddropulacij T-limfocitov), \u200b\u200bki vodi do tvorbe epitelnih celic v organih in tkivih brez izrazitega Caseosa in perifokalno vnetje z izidom v resorpciji ali fibrozi.
Trenutno se je v Rusiji in v tujini začela uporabljati mednarodne rentgenske klasifikacije sarkoidoze na prsih, ki jih je razvil Odbor Evropske dihalne družbe in Svetovna organizacija sarkoidoze in drugih granulomatoznih bolezni (1999), vključno s petimi fazami:
stopnja 0 je običajna rentgenska slika (v odsotnosti vidnih radiografskih sprememb, diagnoza sarkoidoze ni mogoče izključiti, če ima bolnik usnjene lezije);
fazi I - dvostranska limfadenopatija mediastinuma (DLS);
faza II - DLS v kombinaciji z infiltracijo svetlobe parenhima;
faza III - svetlobna infiltracija brez DLS;
Bolnik, star 38 let. Sarkoidoza faza I. Razkrije naključno s fluorografskim pregledom. Določena je poraz interventnih limfnih vozlišč. Pritožbe na majhnem kašlju, šibkosti, \\ t enostavno občutek V prsih. Manta test negativen. Bilo je ambulantno. Po treh letih je prišlo popolno okrevanje.
Bolnik, star 55 let. Sarkoidoza in faza. Med fluorografskim pregledom. Diagnoza je histološko potrjena. Manta test 5 mm. Na radiografiji - dvostransko povečanje intrageničnih limfnih vozlišč z infiltracijo okoli njih in vključenosti v proces parakter Pleure na levi.
Osnova kompleksa rentgenskih simptomov pri bolnikih s sarkoidozo dihalnih organov predstavlja znake adenopatije limfni sistem v veliki večini dvostranskih), razširjanja in medsebojnih sprememb v lahkih tkaninah, \\ tŠopek pneumoskleroze in aitolitisa. Značilen polimorfizem žariščnih senc v pljučih, njihova predvsem praženje lokalizacije.
Diferencialna diagnoza sarkoidoze respiratornih organovde samo z limfoma limfogranulotoze, pljučnim rakom, tuberkuloza.
silikoza
Silikozna silikoza je najpogostejša in težka vrsta pnevmokonioze, ki jo najdemo v rudarstvu delavcev, strojne zgradbe, porcelanastih in metalurških industrijah.
Bolezen je povezana z dolgoročnim toksičnim učinkom na sistem Bronhopier Silicon dioksid (Sio.,), ki je vsebovana v Quartz Prah v prostem stanju. Čas stika s prahom, ki vodi do bolezni, se široko spreminja in se giblje od 3 do 10 let ali več.
Značilnost morfološkega elementa silicijeve je granula, ki je vozlišče zaokrožene ali nepravilne oblike. Število silikonskih vozlišč je drugačno, se združujejo, tvorijo velike vozlišča in konglomerate. Ob istem času, neenakomerno rast vlaknatega tkiva najdemo v alveolarnih particijah, ob bronhiju in plovilih, ki vodi do videza na nekaterih področjih svetlobe Dolkovy Atelectasis, in v drugih - emfizem.
Glede na prevlado v procesu vozlišča ali intersticijske fibroze se razlikujejo tri oblike silikoze: voznik (običajno), difuzni-sklerotičen (interstitivni), ki se pojavi relativno benigno, in nodularno (tumorsko oblikovano, tumorozno) , ki zahteva diferencialno diagnozo s tumorjem pljuč. V primeru tumorske oblike se silicij-vozlišča združijo v velika vozlišča, ki lahko zasedajo večino delnic ali celo celotnega deleža pljuč. Pri bolnikih s silikotubersko raztopitvijo je morfološka slika v veliki meri odvisna od prevlade silikonske ali tuberkuloze procesa.
Klinične in radiološko razlikovati tri faze silicije. V i fazi radiografije na obeh straneh, širitev in tesnjenje korenin pljuč, simetrično ojačanje bronho-vaskularnega vzorca, njegovo prestrukturiranje na mobilnem tipu, prisotnost majhne količine majhnih vozlišč, predvsem v sredini razdelka svetlobnih polj. V začetnem obdobju bolezni se bolniki pritožujejo po redkih suhih kašljah, neomejeno nestanjenih bolečinah v prsih. Včasih zaznajo ton škatle tolkalnega zvoka, trdi dih, razpršena suha kolesa. Indikatorji funkcij zunanje dihanje Dolgo časa je lahko v normalnem območju. V II stopnji silikoze, rentgenske znake fibroze in emfizem se povečujejo, je povečanje števila vozlov, ki tvorijo žariščne sence od 1 do 10 mm s cvrtnimi konturami. V tem obdobju se bolniki pritožujejo iz kašlja z majhno količino sluznice-gnojenega sputuma, kratkost dihanja med vadbo, in sčasoma - s počitkom. Obstajajo obstruktivne omejevalne motnje funkcije zunanjega dihanja. Klinično orodje je mogoče identificirati znake svetlobne hipertenzije. Z auskultation se razkrije poudarek drugega tona v drugem intercontalu na levo od roba prsnice; o EKG - povečanje zob pasu v vodih II, \\ tPoročilo, aVF.Odstopanje električne osi srca v desno, na radiografih - otekanje drugega loka vzdolž levega konture mediane sence, z doppler-ehokardiografijo - opazno povečanje sistoličnega in srednjega tlaka v svetlobni arteriji. V III fazi silicijeve (klinično-radiološke) se lahko vozlišče združijo v velika vozlišča in konglomerate, deformacija bronhialnega drevesa in kalcifikacijo korenin pljuč. Standardna faza bolezni je značilna povečanje respiratorne odpovedi, se lahko pojavijo zasegi za zadušitev. Zvok škatle tolkala se določi nad pljučnimi polji, poslušajo togo, sproščeno dihanje, suho in mokro svinstvo, hrup trenja Pleure. Glavni parametri zunanje dihalne funkcije so močno kršeni.
Bolnik, star 59 let. Več kot 30 let izkušenj. Na radiografiji obeh strani so vidni veliki konglomerati, ki jih predstavljajo kontaktne in infiltracijske spremembe. Rentgenski vzorec ustreza silikozi Poročilo Stopnje (obrazec tumorja). Ob upoštevanju kliničnih in laboratorijskih raziskav je bila nameščena silicotubercool. MBT (+). Odpoved na dihanju
2 stopinja.
Bolnika, star 60 let. V preteklosti je rudar z dolgoletnimi izkušnjami. SilikozaPoročilo Faze, nodula. Na radiografiji obeh strani - skupna fibroza z velikimi konglomerati in lezijami limfnih vozlišč. Izraženo pljuča emfizem. Respiratorna okvara 2 stopinj.
PLJUČNI RAK
Rak pljuč (bronhijski karcinom, bronhiogeni rak) je maligni tumor, ki se razvija iz epitelij sluznice bronhialnega drevesa.
Klinična slika RL je odvisna od lokalizacije tumorja (centralnega, perifernega), oblike rasti (endofita, exOFIC), histološka struktura (fino celica, ne-celična), sekundarna vnetna
spremembe v svetlobno tkivo (rak pnevmonit, perifokalna pljučnica), faza bolezni, singularnosti neeptificirane hipergične reakcije organizma na tumor (paranelastične sindrome).
Centralni pljučni rak
Vodilni simptom v klinični sliki osrednjega (bronhogenega) RL je kašelj na nizki proizvodi, ki pacientu ne prinaša olajšave. Bolezen razvija postopoma, vse večja intenzivnost vztrajnega, neobdelanega kašlja pri bolniku s kroničnim bronhitisom, ki omogoča sumijo neoplazma. Zanj je značilna sluznico brez recepta ali sluznic, včasih z močjo krvi zaradi ulceracije in površinske razpada tumorja. Občasno opazimo hemlooking in lahka krvavitev.
Z endoobrocialno rast tumorja obstajajo hipoventilacijska in obtu-sevalna emfizem iz segmenta, nato pa značilne znake ateleptaze. Obstaja kratkost dihanje različnih stopenj resnosti, nedoločeno bolečino različnih intenzivnosti v prsih. Včasih na strani lezije, je mogoče zaznati zaostanek prsnega koša med dihanjem, oslabitvijo bronhofona in vocal Jitter. (S pljučnico, je krepitev), neumni zvok. Z auskultation, dihanje močno oslabilo ali odsotno. Občasno je mogoče poslušati suho "bronchit" piskanje ali stališča. Možno je razviti skupni pneumonit ali parakakastični pnemonium, ki kaže izboljšanje kašlja z sproščanjem sluznic puralent sputum, visoko vročino, bolečine v prsih na strani puščanja, levkocitoza s premikom formule na levo, povečanje ESO.
Klima tumorja v Plevuri, steno prsnega koša, perikardium ali membrana (III stopnjo RL) spremljajo sindrom trmaše bolečine, razvoj ex-žveplovega plevla z akumulacijo v plevralni votlini serous-hemoragic tekočina. Po evakuaciji se eksudat hitro (včasih po enem dnevu) ponovno kopiči, kar nedvomno razlikuje potek tumorskega plevla iz tuberkuloze, parapneumonične itd. Pozne simptome bolezni so predpomnjene in splošne šibkost.
Diagnoza osrednjega sevanja mora biti kompleksna in vključujejo polipozivno radiografijo na prsih, študijo sputuma, bronhoskopija z endobonchialno biopsijo. Bolniki s plevralno izlivom izvajajo terapevtska in diagnostična plevralna punkcija. Orednje RL je značilna kompleksna dinamika senčne slike, objektivno odraža stalno napredovanje bolezni. Na radiografijah, senčni fenomen, zaradi različnih predmetov, tumorskega vozlišča, atelectaze segmenta ali celotnega pljučnega deleža, hiperplazed bezgavke, plevralne izliv, metastaze. Pogosto se pojavi infiltracija svetlobe parenhima zaradi napornega pneumonita ali parakacisnilne pljučnice. Ko kalijo tumor v hrbtenici, so znaki njenega uničenja dobro vidni na stranskih radiografijah.
Rentgenske spremembe so odvisne od lokalizacije in oblik centralnega RAL (endobonchial, peribročno razvejana ali peribronchial Nodal). Primarni tumor s premerom manj kot 5-6 mm je nemogoče razkriti na radiografijah. Večja montaža se določi v obliki omejenega homogenega senčenja povprečne intenzivnosti, povezane s korenom pljuč ali ob mediastinumu, s konveksnim zunanjim konturom, včasih z opaznim radialnim radialnim radialnim sijajem, ki ga vodi prah iz najstnice tumorja.

Bolnik, star 61 let. Ambulanta iz ponavljajoče se pljučnice je bila večkrat ponovila. V bolnišnici, klinični in radiološko preverjeni osrednji rak s hipoachelecs z zgornjim režnjem (t 2
N. 1
M. 0
Faza II). Diagnoza je bila potrjena z uporabo CT.
Bolnik, star 47 let. Osrednji rak zgornjega dela desne svetlobe
(T. 2 N. 2 M. Q., IIIa. stopnja). Histološko - Rak raka platja
Bolnik, star 57 let. Osrednji rak zgornjega dela desne svetlobe z Atelectasis vS. 3 (T. 2 N. 2 M., IV stopnja). Omejena parakostealna pleurisy na levi zaradi metastaze.
Periferni rak Lekhkova.
Periferni pljučni rak za dolgo časa (2-5 let in več) lahko nadaljuje asimptomatsko in razkrit po naključju, ko fluorografski pregled. Kašelj in hemoptysis opazimo veliko manj pogosto kot pod osrednjim rakom, in so posledica sekundarne kalije velikih bronhijev. V nastajajočih primerih je možn razvoj karcinomatoznega plemenitega psleuritisa.
S perifernim rakom radiološko razkrijejo senco tumorskega vozlišča z jasnimi zunanjimi vezji. Razčlenitev tumorja vodi do tvorbe votline z debelimi stenami in neenakomernimi notranjimi vezji, včasih z nizko stopnjo tekočine.
Diferencialna diagnoza perifernega pljučnega raka je treba izvesti z metastazami raka drugih lokalizacij, benigni tumorji, abscesi, zadrževalne cian, dolgotrajne pljučnice, tuberkuloze, ehinokokoze.
Če je tumor sum, da je enostaven za preverjanje diagnoze, poleg rentgenske žarke, CT ali NMR so prikazani, kot tudi bronhoskopija ali pretvornik punkcijo biopsijo.
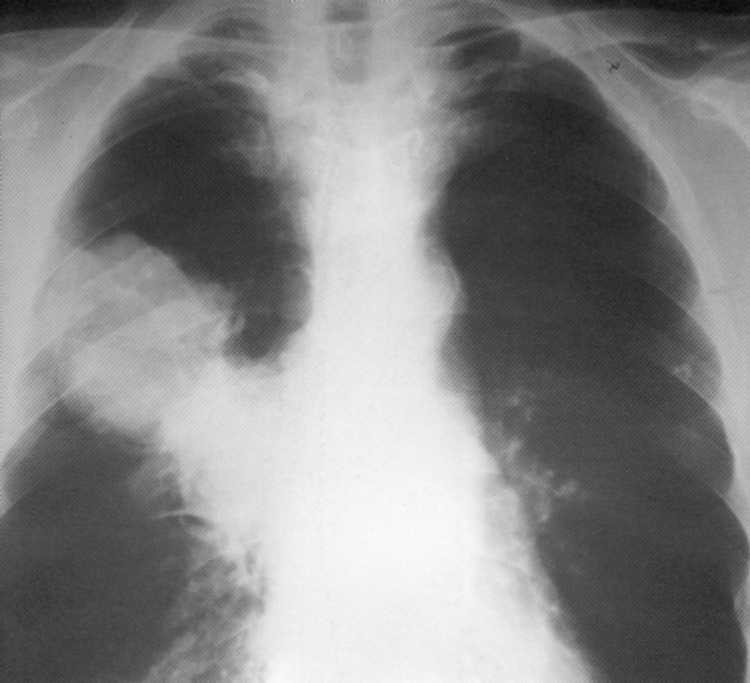
Bolnik, star 52 let. Periferni rak zgornjega deleža prave svetlobe z kalivanjem na bližnje Bronchi (T. 3
N. 2
M. 0
,
IIIa. stopnja). Na radiografiji - intenzivna homogena senca ovalne oblike z jasnimi zunanjimi obrisi z vključevanjem limfnih vozlišč LYG-root. 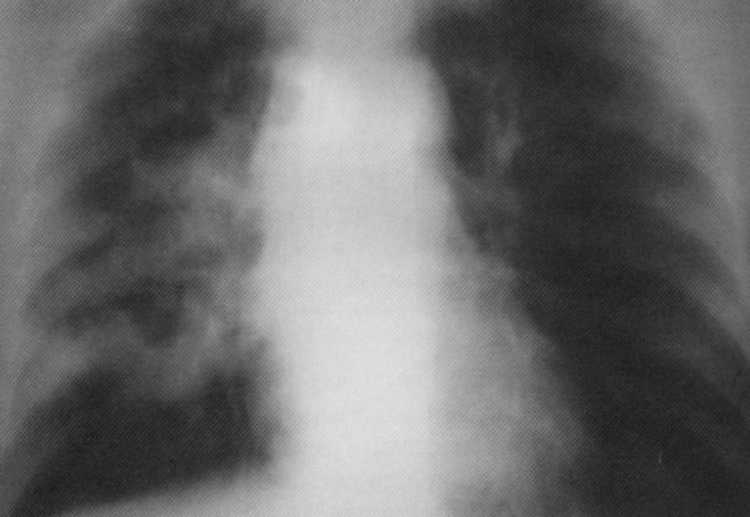
Bolnik, star 60 let. Trajna je bila obdelana iz tuberkuloze. Tomogram: rak desne svetlobe v fazi večkratni razpadanja - strip oblika perifernega raka ( T. 3
N. 2
M. 0
,
IIIa. stopnja). Bolnik deluje, diagnoza je potrjena histološko - rak ploskev.
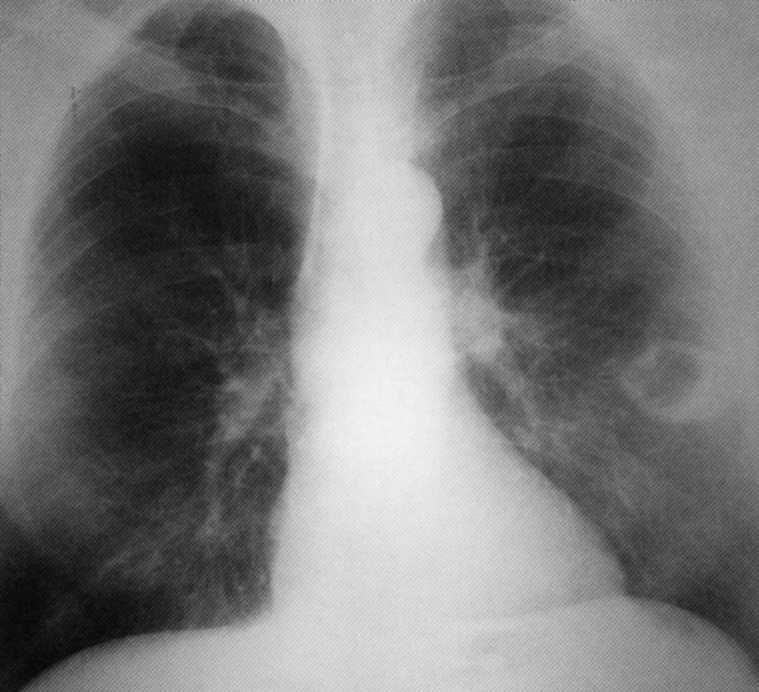
Bolnik, star 62 let. Periferni rak spodnjega režnja leve svetlobe v fazi razpadanja - striptična oblika perifernega raka ( T. 2
N. 0
M. 0
, I fazi).
Metastatska lezija pljuč
Metastatska lezija pljuč se pojavi med primarnim rakom želodca, ledvic, ščitnice, prostate, jajčnika in raka drugih krajev. Na radiografijah se lahko metastaze v pljučih določijo v obliki več žariščnih odtenkov različnih velikosti. Klinična slika v metastatskem raku je odvisna od stopnje lezije pljuč, lokalizacije in drugih značilnosti primarnega tumorja.
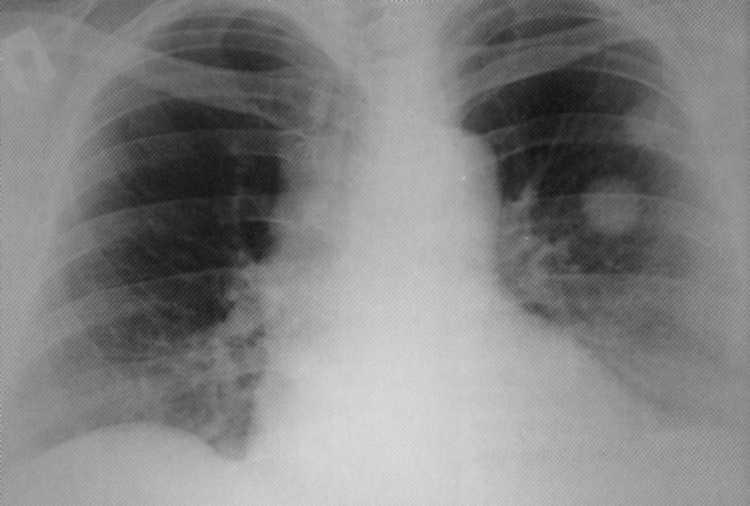
Pacient, star 50 let. Anamneza je radikalna operacija o levem raku jajčnikov. Po treh letih so metastaze razkrile v zgornjem delu leve svetlobe: 2 tumorske formacije premera 27 in 23 mm so jasno vidne.
Bolnik, star 67 let. Bilateralni skupni metastatski proces v LegKI z porazom hrbtenice. Primarna lokalizacija raka - na levem jajčniku. Na radiografije - žariščne sence (več na desni) različnih velikosti in intenzivnosti na mestih odtoka značaja z vključitvijo v proces bezgavk vozlišč korena korena.
Preskusne naloge
Najmanjša avtonomna enota svetlobe
B. Segment
V. Azinus.
G. SubDolc.
Lung Root se je razširil
B. Osrednji rak
V. Collaplanzakh.
G. Z vsemi temi boleznimi
Z bronhografijo cističnih pljuč so značilne
B. Brez spremembe bronhialnega lesa
B. Bronchi deformacija in cista
Bronchi deformacija brez kontrastne ciste
Ko je akutna pljučnica bolje uporabiti metodo
B. Rutinski rentgenski žarki s CT
V. Rutinski rentgenski žarki in bronhoskopija
KT in bronhografija
Osrednja svetloba raka se pogosteje pojavlja v Bronchiju
B. Segmentacija
V. DOLIS.
Major.
Akutna pljučnica se preseneča v glavnem
B. Cloak Layer.
B. Jedrski sloj.
Jedrske in plavalne plasti v enakem obsegu
Označena je tuberkuloza infiltrate
B. Segment zatemnitve z zmanjšanjem prostornine
B. Okrog okroglega fokusa z razpadom in nivojem tekočine
Zatemnitev z mehkim konturom in žarišča osipa
Najbolj značilen rentgenski znak emfizem
B. Krepitev in deformacija pljučnega vzorca
B. Izboljšanje preglednosti pljučnih polj
Spreminjanje pljučne risbe in korenine pljuč
Vaskularni vzorec se lahko določi na radiografiji prsnega koša
B. Od prvega meseca življenja
B. Od 1 leta
Po 3 letih
Z bruburnami pljučnico najpogosteje ustrezna korenina
B. Razširjen in premaknjen
B. Razširjen z konturami Burgterja
G. Razširjena in nestavracija
1. del.
Škoda svetlobe in diafragme
Z akutnimi zaprtimi ali odprtimi poškodbami prsi in pljuč, vse žrtve potrebujejo sevalne raziskave. Vprašanje nujnosti njenega izvajanja in obsega je rešeno na podlagi kliničnih podatkov. Glavna naloga je izključiti škodo na notranjih organih, oceniti stanje reber, prsnice in hrbtenice ter odkrivati \u200b\u200bmorebitne tuje telesa in določiti njihovo lokalizacijo. Vrednost sevalnih metod se zaradi težavnosti kliničnega pregleda bolnikov zaradi šoka, akutne respiratorne odpovedi, subkutano emfizem, krvavitev, ostra bolečina itd.
Če je potrebno izvesti nujne dejavnosti oživljanja ali operativne intervencije, se študija sevanja, ki je skladna z razsvetljavo pljuč pljuč s povečano napetostjo na cevi, izvede neposredno v enoti za intenzivno nego ali operacijsko sobo. V odsotnosti takšnega pričevanja v sili in v manj resnem stanju žrtve je dostavljen rentgenskemu kabinetu, kjer lahko pljuča izvajajo radiografije in poleg tega je priporočljivo tudi, da se jenograf trebušnih organov porabijo tudi , zlasti ledvice. Patološke spremembe v organih v prsni votlini se lahko postopoma povečajo, in s S-5-ho dneva, včasih se pridruži takšni zaplet kot pljučnica, zato radiografije pljuč med poškodbami notranjih organov, je v nekaj dneh.
V slikah se zlahka odkrijejo zlomi reber, ki jih spremlja razmik fragmentov. V odsotnosti premikanja, odkrivanje zlomov pomaga odkrivanje oporparalnega hematoma, kot tudi tanko črto loma na ciljnih radiografije, oziroma bolečina. Zrake prsnice, ključave in vretenc so jasno opredeljene. Običajno obstajajo zlomi na kompresiji vretenc z različnimi stopnjami njihovega klinastega deformacije.
Oba z odprto in zaprto poškodbo prsnega koša lahko motena z vnosom pljuč (njegovo vrzel).
Patognomonični znak pljučnega odmora je kopičenje plina v plevralni votlini - pnevmotorak ali neposredno v pljučnem parenhimu v obliki votline - "travmatične ciste".
S hkratno poškodbo pleura plina iz plevralne votline gre na mehke tkanine Prsna stena. Ob ozadju teh tkanin in pljučnih polj se v slikah pojavi posebna "peristy" risba - rezultat svežnja mišičnih vlaken s plinom. Poleg tega lahko plin za intersticijskega prostora pljuč prodre v mediastinsko tkivo, ki se kaže v obliki mediastinum emfizem.
Neposredno v pljučnem tkivu se lahko dodeli drugače v intenzivnosti, obliki in dolžini tesnilnih odsekov. So območje impregnacije parenhime s krvjo, žarišča Edema, podsegdy in valjanje atelectasis. Včasih se krvavitve v pljučnem tkivu kažejo v obliki več manjših žarišč ali nasprotno, en zaokrožen hematom.
Vnos motnje spremlja krvavitev. V večini primerov se krva nabira v plevralni votlini, ki jo povzroča slika hemotoraksa. S horizontalnim položajem žrtve hemotoraks povzroči popolno zmanjšanje transparentnosti pljučnega polja in z navpično - zatemnitev v zunanjih in spodnjih oddelkih z poševno zgornjo mejo. Simultana hit na plevralno votlino zraka (z odprto poškodbo) ali plina iz pljuč (z lahkim lomljenjem) določa tipično sliko hemopneumothrax, v kateri zgornja raven tekočine v katerem koli položaju položaja ostane vodoravna.
Injekcijo diafragme spremlja visok položaj poškodovane polovice in omejitev funkcije motorja. V primeru prolapsa trebušnih organov z napako v diafragmi, rentgenski žarek zazna nenavadno tvorbo pljučne tkanine in ob obeh obesnega trebuha (travmatična memfragalna kila) v dojenju. Če črevesne zanke prodrejo v prsno votlino, je ta tvorba sestavljena iz kopičenja plina, ločenih z ozkimi particijami. Za takšno kilo je značilna spremenljivost rentgenske sence, in pri spreminjanju položaja telesa pacienta in ponavljajoče se študije omogoča, da se lahko določi, kateri prebavni oddelki kanala v prsno votlino in kjer se nahaja Hernia : Na ravni slednjega je zoženje črevesnega lumna.
Na žalost je poškodba doječih organov pogosto zapletena z razvojem pljučnice, absces, empimians Pleure. Metode RADI - radiografija, tomografija, računalniška tomografija - zagotovijo njihovo priznanje. Z osumljen bronhiploralno fistulo se zatekajo k bronhografiji. Scintigrafija je uporabna za ocenjevanje stanja kapilarnega pretoka krvi v lahki in funkcionalni sposobnosti pljučnega tkiva.
Akutna pljučnica
Akutna pljučnica se kaže z vnetno infiltracijo pljučnega tkiva. Alveolovo infiltratno območje je napolnjeno z eksudatom, zaradi zračenosti pljučnega tkiva se zmanjšuje in je močnejša od običajnega, absorbira x-ray sevanje. V zvezi s tem je rentgenska študija vodilni način obveščanja pljučnice. Omogoča vam, da ugotovite razširjenost procesa, reaktivne spremembe v koreninah pljuč, Pleura, zaslonke, pravočasno zaznavanje zapletov in spremljanje učinkovitosti terapevtskih ukrepov.
Redgeža pljuč v atipično klinično tekoči pljučnico, ki jo povzroča mikopolizem, Chlamydia, Legionell, pljučnica pri bolnikih z imunsko pomanjkljivostjo in nerodna pneumonija, ki so nastale po kirurških operacijah in umetnega prezračevanja pljuč.
S pomočjo pravilne rentgenske študije se lahko prepozna vsa ostra pljučnice. Vnetni infiltrat je definiran kot odsek zatemnitve na ozadju zraka, napolnjenega z zrakom. Na tem področju se bronhije, ki vsebuje bronchi, pogosto zabeleži v obliki ozkih svetlobnih trakov. Meje infiltriranega območja UNVARES, razen tistega dela IT, ki meji na spolnosti Pleura.
X-ray vzorec lastniškega pnevmonija je določen s tem, kar se frakcija pljuč preseneča. Trdna infiltracija celotnega deleža je redka. Običajno je postopek omejen na del delnice ali enega ali dveh segmentov. Poznavanje lokacije segmentov, lahko nedvomno določite območje poraz. Z valjčnimi pljučnicami na radiografijah, zatemnitev okrogle ali nepravilne oblike 1 - 2,5 cm z nepoštenimi obrisi, razporejenimi na ozadju ojačanega pljučnega vzorca s skupinami v eni svetlobi ali obe pljuči. Lahko so povezani z velikim poudarkom na pneumonia. Obstajajo tudi primeri malega se boja proti pljučnici, ko so prizadeti predvsem z acini. Dimenzije žarišča nihajo od 0,1 do 0,3 cm. V ostri pljučnici, infiltracija vlaken koreninske strani lezije in majhno količino tekočine v rib-membrana sinus se pogosto zapisujejo. Mobilnost ustrezne polovice membrane se zmanjšuje. V procesu izterjave bolnika se infiltrirano spletno mesto postopoma oslabi ali razpakira, da loči majhne dele, med katerim je pljučni preddverju obnovljen. Radiografske spremembe se običajno opazujejo daljše od kliničnih znakov predelave, zato se lahko zaključek polne utrdi na podlagi rezultatov skupne ocene kliničnih in radioloških podatkov. Eden od škodljivih zapletov pljučnice je gnojno taljenje pljučne tkanine z tvorbo abscesa. V teh primerih se v infiltratu določi votlina, ki vsebuje plin in tekočino.
Tromboembolizem vej pljučne arterije
Tromboembolizma vej pljučne arterije se pojavi zaradi embolta embola, iz žil spodnjih udov in medenice (zlasti med tromboflebitisom ali flebotrombozo ileum-femoralnega segmenta venskega sistema), trombied nižje ali Vlečna votlina, srca (z tromboendocar). Klinična diagnoza ni vedno zanesljiva. Klačič Triada simptomov je kratkost diha, hemoptis, bolečina na strani - se je seznanila le v 1/4 bolnikih, zato je radialna študija izjemna vrednost.
Taktika raziskovanja sevanja je odvisna od lokalizacije tromb in stanja bolnika. Z grožnjo klinične slike z ostro preobremenitvijo desnega prekata srca, je prikazana nujna radiografija ali izračunana tomografija prsnega organa. Znaki zamašitve velike arterije so povečanje desnih srčnih oddelkov, krepitev znižanja desnega prekata, ki širi zgornji votli veni, slabitev pljučnega vzorca v panožni coni trombied plovila. To plovilo je mogoče razširiti na proksimalno kot prizadeti oddelek, včasih pa "amputacija" plovila na tej ravni. Če je mogoče izvesti angiografijo na spiralni računalniški tomografski ali magnetni resonančni angiografiji pljuč, se določijo dimenzije in lokacijo tromb. Enake podatke je mogoče pridobiti med nujno angiopulmonografijo. V tem primeru se kateterizacija pljučne arterije proizvaja ne le za kontrastne plovila, temveč tudi za izvedbo kasnejših antikoagulantov in drugih endovaskularnih intervencij.
Z manj hudim bolnikovega stanja, predvsem vodenje radiografije prsi. Razmislite o rentgenskem simptomi pulmonalne arterije tromboembolizma: širitev pljučne arterije sodček, povečanje amplitude zmanjšanja desnega prekata srca, slabitev žilnega vzorca v škodi, vzpon membrane Na isti strani, ploščo ateletaze v območju zmanjšane perfuzije, majhno količino tekočine v rebra membrana sinus.
Kasneje v škodi lahko razvije hemoragični srčni napad. Njegov obseg je odvisen od kalibra trombied arterije in niha od majhnega fokus 2-3 cm na celoten segment. Osnova stisnjenega odseka je običajno sublimirana in sam sam vrže trikotno ali ovalno senco v film. Z neugodnim tokom so možni zapleti: razpadanje tkiv v območju infarkcije, razvoj abscesa in pljučnice, pleurisy.
Pomembno vlogo pri prepoznavanju trombembolizma velikih vej pljučne arterije se igra perfuzijska scintigrafija. V skladu s tem, del nizkega ali manjkajočega pretoka krvi zazna z napako kopičenja RFP. Boljša ta napaka, večja je veja arterije presenečena. V embolizaciji majhnih vej, heterogenosti pljuč, je opaziti prisotnost majhnih površin lezije.
Seveda je treba rezultate scintigrafije oceniti s kliničnimi in radiografskimi podatki, saj se lahko podobne okvare akumulacije opazijo z drugimi pljučnimi boleznimi, ki jih spremlja zmanjšanje pljučnega pretoka krvi: pljučnico, tumorji, emfizem. Da bi povečali točnost razlage perfuzijskih scintigramov, proizvajajo prezračevanje scintigrafijo. Omogoča vam, da prepoznate lokalne prezračevalne motnje med obstruktivnimi pljučnimi boleznimi: obstruktivni bronhitis, emfizem, bronhialna astma., pljučni rak. Vendar pa je to prav, ko tromboembolizem na prezračevalnih scintigramih ni napak, saj je Bronchi v območju škode neuspešen.
Tako je značilna značilnost flowbolizma pljučne arterije je napaka akumulacije RFP na perfusion Sinth gramih na običajni sliki na prezračevalnih scintigramov. Podobna kombinacija z drugimi boleznimi pljuč praktično ni registrirana.
Kronične pljučne bronchitis in emfizem
Kronični bronhitis je skupina skupnih bolezni, pod katerimi obstaja razpršena vnetna lezija bronhialnega drevesa. Razlikujejo se preprosto (nezapleteni) in zapleteni bronhitis. Slednje se kaže v treh oblikah: obstruktiven, sluz-gnojni in mešan bronhitis.
V diagnozi preprostega bronhitisa, sevalnih metod nimajo velikoGlavna vloga igra Fibrobronchoscopy. Rhygenic problem predvsem odpraviti druge pljučne poškodbe, ki lahko povzroči podobne klinične znake (pljučna tuberkuloza, rak itd.). Na radiografijah je opaziti le ojačanje pljučnega vzorca, predvsem v spodnjih oddelkih, zaradi zgoščevanja sten Bronchija in peribroskočnega skleroze. To je povsem druga stvar - priznanje obstruktivnih oblik bronhitisa, v katerem rezultati radioloških in radionuklidnih študij služijo kot pomemben dodatek k kliničnim podatkom. Na radiografih, tomogramih in računalniških topogramih med obstruktivnim bronhitisom so označene tri skupine simptomov:
- povečajte glasnost vezivnega tkiva v pljučih;
- emfizem in pljučna hipertenzija;
- relativno majhna velikost srca.
Povečanje prostornine vezivnega tkiva je v glavnem izraženo predvsem pri zgoščevanju sten Bronchija in peribroskočnega skleroze. Posledica tega je, da slike uparimo, še posebej v korenskih območjih, lumne bronchi, obrobljene z ozkim senčnim trakom (simptom »tramvaj tramvaj«). Če se ti Brononi odražajo v aksialni odseku, so izpostavljeni v obliki majhnih obročastih senc z zunanjo neenakomerno konturo. V povezavi z razvojem vlaknaste tkanine, pljučni vzorec ima pogled mreže. Praviloma najdemo vlaknato deformacijo pljučnih korenin. Zmanjševanje lumna majhnega bronha vodi k razvoju razpršenosti lahke in pljučne hipertenzije. Zgoraj je bila opisana radiografska slika teh držav. Razmerjenost reber in dihalnih membragmov se zmanjša, kot tudi razlike v preglednosti pljučnih polj na dih in izdihu; Površina pljučnih polj se poveča.
Radiološka slika obstruktivnega bronhitisa je tako značilna, da običajno ni treba biti potrebna v posebnem kontrastu bronchusa - bronhografije. Bronhografski simptomi bronhitisa so raznoliki. Najpomembnejši od njih menijo, da je penetracija kontrastnega sredstva v razširjena usta bronhialnih žlez (adenosentaze), deformacije bronhija z neenakomernimi konturami, bronhialnimi krpami na področju njihovih ust ali med preprečevanjem majhnih vej, Prisotnost majhnih votlin (karangove), grozde sputuma na seznamu Bronchi, ki vsebujejo različne napake kopičenja RFP v senci bronhija.
Z pljučnim scintigrafijo, poleg povečanja pljučnih polj in skupno zmanjšanje kopičenja RFP, so pogosto pomanjkljivosti v njeni distribuciji. Ustrezajo odsekom oslabljenega pretoka krvi in \u200b\u200bprezračevanje - emfizematozni mehurčki in mehurčki. Emfizematozne votline na računalniških topogramih so zelo jasno opredeljene.
Kronična pljučnica in omejena nespecifična pnevmoskcleroza
Redgega raziskovanja vam omogoča prepoznavanje vseh oblik in stopenj pretoka kronične pljučnice. Slike določajo infiltracijo pljučnega tkiva. Povzroča nehomogeno zatemnitev zaradi kombinacije infiltracijskih in skleroznih območij, grobih fibroidov, brunch lumen, ki je omejen s trakom peribroskočnega skleroze. Postopek lahko zajame del segmenta, del delnice, celotnega deleža ali celo vse je enostavno. V senci infiltrata so lahko vidne posamezne votline, ki vsebujejo tekočino in plin. Slika je dopolnjena z vlaknasto deformacijo koren svetlobnih in plevralnih plasti okoli prizadetih pljučnih oddelkov.
Vendar pa zdravnik vedno leži nevarnost, da sprejme za kronično pneumonia omejeno nespecifično pnevmoskclerozo, ki nastane zaradi utrpeljene pljučnice, ki se ni končala s popolno resorpcijo infiltracije, ampak z razvojem vlaknastega (brazgotnega) polja. Na radiografijah se določi tudi z neenotnim izpadom, ki ga povzroča kombinacija oddelkov skleroze in solo emfizema. Spremenjen oddelek za pljuč se zmanjša, ki ga razlikuje po prepleteni svetlobi vlaknastega tkiva, med katerimi so rozetska svetlobna območja - otekle rezine, vendar v nasprotju s pljučnico ni žarišča infiltracije in najmanjših gnojnih votlin Od vseh senčnih elementov je oster in ne zamegljen. Na ponavljajočih slikah se slika ne spremeni. Kliničnih in laboratorijskih znakov kroničnega vnetnega postopka, razen znakov regionalnega bronhitisa, ki se včasih izostri v panežnih območjih Pneumoskleroze.
Da bi pridobili idejo o stanju bronhialnega drevesa s kronično pljučnico in bronhietacijsko boleznijo, izvajajo računalniško tomografijo in le, če je to nemogoče izvesti, se zateka k bronhografiji. Po bronhogramih je mogoče razlikovati spremembe bronhija pod temi boleznimi. Za kronično pljučnico je značilna nenavadna slika. Spremembe v bronhiju na infiltracijskem območju nehomotipa, njihove konture so neenakomerna, območja zoženja in širitve imajo različne dimenzije. Z prirojenimi bronhietami, nasprotno, se zdi, da radiografije različnih bolnikov kopirajo. Cistične bronhiektaze povzročajo več tankih votlin, ki ne vsebujejo tekočin. Pljučna tkanina do periferne votline je nerazvita, brez žarišča infiltracije, pljučni vzorec je izčrpana ("cistična hipoplazija pljuč"). Z dihantegnetic bronchiectes, del pljuč (na primer celoten nižji delež) je nerazvit in zmanjšan. Bronhija v njem se zbirajo v svežnju, enako razširjeni in končajo s stiskanjem.
Pnevmokonioza
S sodobnim razvojem industrijske in kmetijske proizvodnje, problem preprečevanja in zgodnjega prepoznavanja prašnih lezij pljuč - pnevmokonioze - pridobljenega izjemnega pomena.
Glavna vloga je nedvomno radiografska študija. Seveda, diagnoza temelji predvsem na podatkih o dolgoročnem delu pacienta v pogojih povečanega vzdrževanja anorganskih in organskih prahu v zraku, vendar anamennestične informacije ne pomagajo vedno.
Poklicne izkušnje so lahko majhne, \u200b\u200bzanesljivost protipestnih dejavnosti v proizvodnji pa je nezadostna. Drugi primer, ko zaposleni v prahu ne razvije pnevmokonioze ali ne le pnevmokonioze, ampak tudi drugo razširjeno pljučno škodo. Klinične manifestacije pnevmokonioze v zgodnje faze Redko.
Zgodaj, tako kot poznejša, diagnoza pnevmokonioze temelji na rezultatih analize slike X-ray Visoka kvaliteta. Glede na naravo prahu in reaktivnosti organizma so prvi privlačni simptomi izraženi predvsem v intersticijskih ali žariščnih spremembah, zato so izolirane tri vrste bolezni: interstitni, vozliček in vozlidar.
Interstitni tip se sprva kaže na razpisne mreže pljučnega vzorca v korenskih conah. Postopoma, tesnjenje vmesne tkanine in ustrezno prestrukturiranje pljučnih vzorcev veljajo za pljučna polja z nekaj nagnjenostjo, da prihranijo vrhovi in \u200b\u200bbaze pljuč. Vendar pa se med azbestom in smukazom opazimo vzorec risba v glavnem v spodnjih oddelkih. Kontaktne formacije so med azbestom odsotne, toda plevralne plasti se pojavijo, včasih močne, v katerih lahko obstajajo usedline apna. Intersticijske spremembe prevladujejo v pnevmokoniziji brusilnikov, aluminija, vdihavanja volframovega prahu in kobalta, anatrazoze.
Za razporejeni vzorec silicije in pnevmokonioze rudarjev je značilna prisotnost več žarišč na ozadju difuzne mrežne fibroze, t.j. Obstaja nodularna vrsta bolezni. Pnevmokoniotični vozlici so posledica rasti vezivnega tkiva okoli prašnih delcev. Velikosti žarišč so drugačne - od 1 do 10 mm, oblika je napačna, obrisi so neenakomerni, vendar oster. Bolj gosto, se nahajajo v srednjih in spodnjih oddelkih. Korenine pljuč so razširjene, fibroide so zapečatene, limfna vozlišča (zelo pomembna užitna, poglobljena celovitost takih vozlišč se lahko povečajo. Periferne pljučne oddelke otekle. Znak naraščajočega tlaka v majhnem krogu je širitev velikih vej pljučne arterije, majhne velikosti srčnega senca, hipertrofijo mišic desnega prekata, poglabljanje njegovih okrajšav. Nadaljnje napredovanje bolezni vodi do tvorbe velikih vlaknastih polj in tesnilnih mest (veliko zatemnitev). To je nodalno vrsto lezije. Priznanje ni težko. Potrebno je le odpraviti pogosto opazovano kombinacijo konglomerativne pnevmokonioze s pljučno tuberkulozo.
Pljučna tuberkuloza
Osnova za vse ukrepe za boj proti tuberkulozi je načelo preprečevanja prepoznavanja okužbe in zgodnje bolezni. Cilji zgodnjega odkrivanja so preverjanje fluorografskih raziskav različnih kontingentov zdravo populacijo, kot tudi pravilno in pravočasno diagnozo tuberkuloze v ambulantnih, klinikah in bolnišnicah splošne zdravstvene mreže. V skladu s to klasifikacijo se razlikujejo naslednje oblike tuberkuloze respiratornih organov.
Primarni kompleks tuberkuloze. Tuberkuloza intrageničnih bezgavk. Razširjena pljučna tuberkuloza. Milearna pljučna tuberkuloza. Goriščna pljučna tuberkuloza. Infiltrativna tuberkuloza pljuča. Casomic Pneumonia. Lung Tuberculm. Kavernozna pljučna tuberkuloza. Fibrozno-kavernozna tuberkuloza pljuč. TUBERCULOSS PLEURISY (vključno z empiemom). Tuberkuloza zgornjih dihalnih poti, sapnika, bronchi itd. Tuberkuloza respiratornih organov, v kombinaciji z boleznimi prahu pljuč.
Oba faza pretoka tuberkuloze se razlikujejo:
- infiltracija, razpadanje, motnje;
- odstranjevanje, pečat, brazgotina, priložnost.
Kot je razvidno, klinična klasifikacija pljučne tuberkuloze temelji na morfoloških podatkih, ki so zaznani s radiografsko študijo.
Primarni kompleks.
Radiološke raziskovalne naloge pri preučevanju bolnikov z lug tuberkulozo:
- 1) Vzpostaviti prisotnost tuberkulonega procesa v pljučih;
- 2) označujejo morfološke spremembe v pljučih in intrageničnih bezgavskih vozliščih;
- 3) določite obliko in fazo bolezni;
- 4) Nadzor procesne dinamike in učinkovitosti terapije.
Primarna tuberkulozna kompleks - Focut ali Solo Pneumonia, običajno nahajajo Subluorce. Od njega K. enostavna korenina Raztegnite ozke trakove limfangitisa. V korenu se določijo povečane bezgavke - značilnost primarne tuberkuloze. Senca vidna v jermenh na pljučnem polju je sestavljena iz osrednjega območja CURL in perifokalne cone, ki je posledica seroznega limfocitne impregnacije tkiv. Pod vplivom specifične terapije se perifokalna cona zmanjšuje do konca 3-4-tedenskega tedna in se absorbira za 3-4 mesece. Limfna vozlišča se postopoma zmanjšuje, stisnjena. Za 2-3 let so apnene soli preložene v pljučno fokus in limfna vozlišča. Primarno ogriteto prekomerno telesno težo je prejelo ime središča GON. Najdemo ga pri preverjanju radiografskih študij v 10-15% zdravih ljudi.
Tuberkuloza instanovanjskih bezgavk - glavna oblika instanovanjske tuberkuloze, opažene v otroštvo. Na radiografijah se določi povečanje ene ali obeh pljučnih korenin in izgubo diferenciranja njihovih senc. V nekaterih primerih se v korenu narišejo povečane bezgavke, v drugih - njihovi obrisi se izgubijo v senci perifokalne infiltracije. Identifikacija hiperplazije limfnih vozlišč pomaga tomografijo, zlasti računalnik. Kot zdravi, vozlišča se zmanjšajo, vlaknene spremembe ostanejo v korenu.
Razširjena pljučna tuberkuloza najdemo v različne oblike (Kiloarno, akutno in kronično razširjanje), razprševanje žarišč pa se lahko pojavi hematogeni ali bronhogeni.
Z akutno hematogeno-razširjeno tuberkulozo na pljučnih poljih se določijo več enakomerno porazdeljene kontaktne sence enote. Pljuča hkrati so zmerno otekle, vendar so zmanjšane preglednosti, pljučni vzorec pa je delno skriti za žariščnim sejanjem.
Za kronično hematogeno razširjeno tuberkulozo je značilna valovna celuloza s ponavljajočim izpuščajem in delno resorpcijo žarišča. Zanj je značilen dvostranski poraz vrhov in hrbtnih oddelkov zgornjih frakcij. Žalost je raznolika največja, večkratna, običajno produktivna. Nahajajo se ob ozadju ojačenega pljučnega vzorca (zaradi fibroze). Združitev žarišča in njihova dezintegracija vodita do nastanka tanke stene. Služijo kot vir bronhogenega seamacije - videz acinquic ali lobby fojte tesnilne tkanine v srednjem in spodnjem pljučam.
FOCAL TUBERCULOSS je pravzaprav ekipa, ki se razlikuje od geneze tuberkuloznih lezij pljuč po zasebnem obdobju. Njihova posebnost je prisotnost neenakomerno in asimetrično razporejenih žarišč različnih oblik in velikosti, predvsem na vrhovih in priključnih oddelkih pljučnih polj. Na sprednji radiografiji skupna dolžina lezije ne sme presegati širine obeh medvojnih vrzeli (ne šteje vrhov), sicer ne pravijo več o žarišču, ampak o razširjenem postopku.
Infiltrativna pljučna tuberkuloza se prikaže na radiografiji kot tipično omejeno zatemnitev pljučnega polja. Podlaga vdelane programske opreme je perifokalno vnetje okoli novo oblikovanega ali poslabšanega starega tuberkuloznega fokusa. Dolžina in oblika zatemnitve se zelo razlikujejo: to je zaokrožen Focus v podravni coni, nato pa velik v oblaku podobno senco, ki ustreza kateri koli podseg ali segmentu, nato infiltracija pljučne tkanine v bližini vmesnega pasu (tako imenovani perisisurit: iz "Scyssura" - Interdteriral Gap). Dinamika infiltrata je drugačna. V ugodnih primerih se peripokalno vnetje popolnoma absorbira, kašsozično središče pa je stisnjeno. Slike ostanejo majhno vlaknasto polje ali stisnjen izostritev, vendar je taljenje infiltrata, da tvorimo votlino. Včasih je celoten infiltrat izpostavljen zaskrbljeni reinkarnaciji, kapsuliran in se spremeni v tuberkulozo.
Casomic Pneumonia pripada težkim oblikam lezije tuberkuloze. Zanj je značilna infiltracija celotnega režnja pljuč s hitro nastajajočim razpadom in nastajanjem votlin ali videza večkratnega ventila žarišča, prav tako nagnjena k združitvi in \u200b\u200brazpadu.
Tuberkul pljuč je ena od možnosti za napredovanje pljučne fokus ali infiltrata. Radiografi so zaznani zaokroženi, ovalne ali ne povsem prave sence z ostrimi in rahlo neenakomernimi konturami. Senca je intenzivna, včasih so v njej ali več gostih vključkih - apnenih vlog. V pljučni tkanini okoli tuberkulle ali na razdalji od njega, se sence tuberkuloznih žari vidijo in posttuberkuloze brazgotine, ki pomagajo pri diferencialna diagnoza s primarnim pljučnim rakom.
Kaverna pljučna tuberkuloza se pojavi kot posledica propadanja pljučnega tkiva z vsemi oblikami tuberkuloze. Njegova značilnost rentgenske funkcije je prisotnost sence v obliki obroča v pljučnem polju. Včasih je kaverna očitno izhlapela na ogled in usmerjanje radiografije. V drugih primerih je slabo razlikuje med senco tuberkuloze žari in skleroze pljučne tkanine. V teh primerih tomografija pomaga. S svežo kavernozno tuberkulozo so sklerotični pojavi ponavadi manjši, v prihodnosti pa pride do krčenja prizadetih oddelkov, ki se prežemajo z nesramnimi konji in vsebujejo številne tuberkulozni žarišča: proces gre v fazo Zorrroze.
Ciyrotic Pulmonary tuberkuloza je končna faza napredovanja tuberkuloze, ki jo spremlja propad pljučne tkanine. Prizadeni del pljuč, najpogosteje zgornji delež, je močno zmanjšan, sklerorized. Njegova senca na slikah je heterogena zaradi kombinacije odsekov skleroze, deformiranih tuberkulonih votlin, gostih žarišč, individualnega otekanja tkanine pljuč. Mediastinum Organi se premaknejo na lezijo, medvojne vrzeli se zožijo, so plevralne plasti, sosednjih oddelkov pljuč otekle.
Primarni pljučni rak
Primarni pljučni rak v zgodnjih fazah razvoja ne daje ločenih subjektivnih simptomov in jasne klinične slike. Neskladnost kliničnih manifestacij bolezni in anatomskih sprememb je razlog, da bolnik ne privlači zdravnika. Na poti bolezni bi morala biti ovira za množično preučitev prebivalstva z uporabo fluorografije ali radiografije. Letna raziskava je predmet kontingentov, ki najpogosteje razvijajo pljučni rak: kajenje moških, starejših od 45 let, in osebe, ki trpijo zaradi kroničnih pljučnih bolezni. Pri vseh bolnikih, ki so na fluori ali radiografijah, se odkrijejo spremembe v pljučih, je treba najprej izključiti raka.
Glavne metode rentgenske diagnostike primarnega pljučnega raka - pljučne radiografije v dveh projekcijah pri visoki napetosti na cevi in \u200b\u200btomografiji ali v pljučih CT. S svojo pomočjo lahko zaznate tako glavne oblike raka - osrednjega in perifernega.
Osrednji rak prihaja iz epitelija segmentalnega, lastniškega kapitala ali glavnega bronha. V zgodnji fazi je s podobo tumorja težko opaziti zaradi majhnosti in velikega števila senc v korenu pljuč, zato z majhnimi hemopdes nejasna narava ali nerazložljivim kašljem, ki traja več kot 3 tedne, Prikazana je bronhološka študija. Potem, z pretežno endobonchialno rast tumorja, simptomi prezračevalnih motenj in pretok krvi se pojavijo v segmentu ali frakciji, ki je povezan z bronhom, ki se zoži s tumorjem. Redgena slika teh motenj - hipoventilacija, obstruktivna emfizem in, končno, je opisana zgoraj atelectasis. V teh primerih se izvedejo tomografija ali CT. Najmanjše zoženje bronha, nepravilnosti njenih obrisov, dodatno senco v Lumenu potrjujejo predpostavko o procesu tumorja.
Z večinoma eksorbitalno rastjo tumorja in lokalnega zgoščevanja stene Bronchija se senca na tomogramih pojavi relativno zgodaj, nato pa, ko njena velikost presega 1-1,5 cm, postane opazen in na radiografijah. Podobne znake so opazili in s peribrosocialno noded rak. Nasprotno, podoba tumorskega vozlišča je odsotna z razvejanim peribroskočnim rakom. V korenski coni se določi parcela ojačenega vzorca, sestavljena iz navijalnih trakov, radio-divergentnih v pljučnem polju in spremljajoča žilna bronhija. Senca korena je slabo diferencirana. V Tomogramih je mogoče opaziti zožitev lumna deleža ali segmentalnega bronha in veje, ki izhajajo iz njega. S scintigrafijo se razkrije izrazita kršitev pretoka krvi v pljučnem polju. Na koncu, z vsemi različicami rasti osrednjega raka, atelectaze segmenta, se pojavi delež ali vse pljuča.
Rentgenska ekspresija majhnega perifernega raka je en fokus v pljučih. Njegove značilnosti so naslednje:
- majhen znesek (meja distribucije na fluorogramu je 4-5 mm, na radiografiji 3 mm);
- majhna intenzivnost sence (tudi s premerom 10-15 mm, ta senca je šibkejša od sence tuberkulla ali benignega tumorja);
- zaokrožena oblika; manj pogosto obstajajo tudi odtenki trikotne, diamantne in zvezde;
- relativno konture brez verov (v primerjavi s senco cist ali benignega tumorja).
Vključki apna so redko opazovani - le v 1% primerov obrobnega raka.
Ker tumor raste, se senca bolj zaokroži, vendar so robovi bolj verjetno ali samo napako, ki je dobro definiran na linearnih in računalniških topogramih. Prav tako je značilna za bolj izrazito nepravilnost na vsakem parcelu in povečanju vezja v kraju, kjer tumor vključuje bronchus. Senca tumorja je nehomogena, kar je pojasnjeno s puginje njene površine. V primeru razpadanja se pojavi razsvetljenje v senci tumorja. Morda imajo obliko dveh ali treh majhnih votlin ali ene velike robne ali centralno nameščene votline. Tako imenovana odstranjena oblika raka je znana tudi, ko krožišče spominja na votlino ali cist uparimo. To daje nepravilnosti notranje površine in žuženja na omejenem območju ene od votlinskih sten ("obroč z obročem" simptom "). S tumorjem s premerom več kot 3 - 4 cm, se "skladbe" Plegre in koren pljuč pogosto določi.
Če obstajajo radiografije v različnih časih, lahko nastavite zgledno stopnjo rasti tumorja. Na splošno se čas podvojitve njegovega volumna spreminja od 45 do 450 dni. Pri starejših osebah lahko tumor raste zelo počasi, tako da se njena senca včasih skoraj ne spremeni 6-12 mesecev.
Dragocene informacije se pridobijo s CT. Omogoča vam pojasnitev razširjenosti osrednjega raka, ki jo kalijo v organe mediastinuma, stanje indragenih bezgavk, razpoložljivost prometa v votlini Pleure in perikardium. Z perifernim vozliščem v enostavnem CT, omogoča odpravo benignih tumorjev, ki vsebujejo dele maščobe ali OSSIFION (zlasti, gamatoma). Gostota vozlišča raka presega 60 H, če pa je več kot 140 HU, potem je običajno beninden tumor.. Za Tomograme je kalitev perifernega raka na robu zelo jasno izslejena. Poleg tega se odkrijejo rak vozlišč, ki niso lahko opazili (v valjarnih vzorcih ali rob subebleval cone v običajnih slikah).
Pomožni sprejem pri diagnozi pljučnega raka in njegovih metastaz v bezgavskih vozliščih mediastinuma je scintigrafija z galijem citratom. Ta RFP ima možnost, da se kopičijo tako v vozliščih raka in v grozdih limfoidnega tkiva pod limfogranulotozo, limfosarkodo, limfolokozo. Lastnosti koncentrat v tumorja raka pljučka ima tudi tehnično - 99mts Sousbi.
V skoraj vseh primerih operativnega raka je potrebno izvesti bronhoskopijo ali pretvornik preboda, da bi dobili kos tkanine za svoj mikroskopski pregled. Pod nadzorom televizijske rentgenske žarke je mogoče kaznovati večino pljučnih in mediastinalnih formacij, vendar v nekaterih primerih, ko je težko priti v majhen "tarč" in izberite optimalno pot gibanja igle, je punkcijo pod nadzorom CT. V skladu z linearnim kazalcem je uvedena tanka biopsija igla. S pomočjo več oddelkov se ugotovi, da je konec igela v pravilnem položaju.
Veliko malignih tumorjev (rak pljuč, rak dojk, seminom, osteogeni sarkoma itd.) So nagnjeni k metastazi v pljučih. Slika je precej značilna, ko se v pljučih odkrijejo več ali veliko zaokroženih tumorskih vozlov. To je bolj zapletena z diagnozo raka limfangat, ko se zdi, da navijalni trakovi prežemajo spodnji oddelki pljučnih polj. Ta poraza je še posebej značilna za metastaze v raku raka želodca.
Razpršena (razširjena) poškodba pljuč
Pod difuznimi (razširjenimi) pljučnimi lezijami razumejo skupne spremembe v obeh pljučih v obliki razprševanja žarišč, povečanje obsega intersticijskega tkiva ali kombinacije teh držav.
Pogosto opažene žariščne lezije vključujejo vse oblike razširjene tuberkuloze, pljučne karcinomatoze, akutni bronhiolitis, otroške okužbe.
Na radiografijah, linearnih in računalniških topogramih, se v obeh pljučih določeni linearni in računalniški tomogrami. Odvisno od velikosti žarišča se uvršča milirizem (žarišča 0,5-2 mm), finokopija (2-4 mm), srednje boja proti (4-8 mm) in obsežnega (več kot 8 mm).
Povečanje obsega intersticijskega pljučnega tkiva je izraženo na radiografijah v dobičku pljučnega vzorca, ki se pojavi razpisno ali grobo mrežo. Prej, ta mrežna prestrukturiranje pljučne strukture najdemo na računalniških topogramih. Možno je presoditi stanje pregrade Interdolt, prisotnost peribronehinskih tesnil, eksudat v alveolarnem tkivu, solo emfizem, majhne granulomatorične nodule. Pogosto zaznana neto noselkove lezije vključujejo pnevmokoniozo, sarkoidozo, eksogene in endogene alergijske alergijske alveole, toksični alveolitis, bolezen drog, raka limfugisa in vse oblike idiopatskega fibrostered alveolitis, vključno s Hammen Richa sindroma.
Po radioloških podatkih ni mogoče vzpostaviti narave razpršene lezije. Primerjava rezultatov raziskave in inšpekcijskega pregleda pacienta, študije sevanja (radiografija, CT, scintigrafija s galijem citratom), bronhoalveolarne ladije, imunološki vzorci je ključnega pomena.
Pleurisy.
V plevralni votlini zdrave osebe je vsebovano 3-5 ml tekočine "maziva". Ta znesek se ne zazna z metodami sevanja. Ko se volumen tekočine poveča na 15-20 ml, ga je mogoče zaznati z ultrazvokom. V tem primeru mora biti pacient v položaju, ki leži na vzložni strani: nato se bo tekočina kopičila v najnižjem (zunanjem) odhodu plevralne votline, kjer se določi.
Na enak način se med radiografijo razkriva majhna količina prostega plevralnega tekočine, ki izvaja slike na pacientovem položaju na strani (laateriografija) na izdihu. Z nadaljnjim kopičenjem tekočine njegova rentgenska diagnostika ni težavna.
Vsaka brezplačna izliva v plevralni votlini na radiografijah, ki se proizvajajo v neposredni projekciji med navpičnim položajem pacienta, določa intenzivno senco v spodnjem pravem polju pljučnem polju približno trikotne oblike. Senca z dvema stranicama mejita rebra in diafragma, vrh pa se spusti s strani prsnega koša proti diafragmu. Zgornja meja je zamegljena, saj se tekoča plast postopoma razredči. Ko se izliva izliva, velikost in intenzivnost rasti senc. Ko je zgornja meja razdalje na ravni stranskega telesa v rebra je enaka povprečju 1 litrov, na ravni IV reber - 1,5 litra, III robovi - 2 litra. Več izliva, več organov mediastinant se potisnejo v nasprotno smer.
V prisotnosti bitk, ki ločujejo plevralno votlino na posamezne komore, so omejene (akreditirane) izvleke oblikovane. Twaven v plevralnih listih, se ne premikajo pri spreminjanju položaja telesa in se počasi absorbirajo. Meje sence z nabranim prometom postajajo ostre in konveksne. Oblika in položaj sence se določita z lokacijo tekočine - v bližini rebra (komentalna risba), med membrano in podnožjem pljuč (membrana), v bližini mediastinalne (mediastinal), v vmesnem snopu (InterDoleva ).
Izobraževanje obsega v mediastinalu
V mediastinumu se odkrijejo večkratne cistične, tumorske in tumorske formacije, predvsem z rentgenskim študijem dojk. Radiografija in CT vam omogočata pojasnitev lokacije patološkega izobraževanja, ki je sama po sebi zelo pomembna za diagnozo.
V anteriorni mediastinum, pretežno trmasto kurac, Tyram, Teratoma, naraščajoče anevrizmo, paketi povečanih bezgavk, so lokalizirani. Povečane bezgavke se lahko nahajajo tudi na sredini mediastinuma. Lahko se razkrije tudi anevrizma aortnih oblok in bronhogene ciste. Nevrogeni tumorji in ciste, entrogene ciste, anevrizmo padajočega dela prsnega koša aorte najdemo v zadnjem mediju. Poleg tega je del želodca prodre v zadnjo medijsko regijo v kilo s tepid luknjo membrane.
Diferencialna diagnoza vseh teh številnih lezij temelji na zgodovini zgodovine, rezultatov kliničnega pregleda, laboratorijskih testov in seveda, raziskave in biopsije. Označujemo na vrhuncih. S pomočjo CT in MRI se aintizme aorte in drugih velikih plovil zlahka prepoznajo. Te iste metode in ultrazvočni postopek Pustite strukturo izobraževanja tkanine in s tem diagnosticirati ciste, napolnjene s tekočino, in teratoma, vključno s maščobnimi ali kostnimi elementi. V osumljencu preudarnega ali intragenitalnega državljana je priporočljivo začeti s scintigrafijo z 99M TC-PereTechnette ali radioaktivnim jodom, ki se kopičijo v ščitnici. Kar zadeva limfadenopatijo, se njegova narava določi, ki temelji na zgodovini zgodovine in rezultatih klinične in laboratorijske študije. V središču limfadenopatije pri odraslih, je več bolezni, kot je limfom (vključno z limfoloikosis), sarkoidozo in raka metastaz, manj pogosto - tuberkuloza in nalezljiva mononukleoza.
Trenutno se lovijo biopsije v skladu z ultrazvočnim ciljanjem ali nadzorom s CT ali rentgenskim sevanjem, ki se pogosto uporabljajo za vzpostavitev končne diagnoze.
Intenzivna terapija in intervencije pod nadzorom radialnih metod
Kot je navedeno zgoraj, se sonografija, rentgenski, CT in MRI pogosto uporabljajo kot metode za usmerjanje in nadzor pod natančno biopsijo pljučnih in mediastinalnih formacij, kot tudi za odvajanje abscesov in poudarka Pleure. V primeru hemoplinga in krvavitve se izvede ustrezna bronhialna arterija. Embolizacija pljučnih plovil se uporablja za zdravljenje arteriovenskih malformacij v pljučih.
Lahki nadzor je potreben v kateterizaciji krvnih žil, zlasti za vzpostavitev položaja osrednjega verous kateter in izključitvi ekstraluminalne razmnoževanja raztopine. Uvedba katetra v subklavijsko veno včasih spremlja razvoj pnevmotoraksa ali mediastinalnega hematoma. Ti zapleti se pripoznajo med radiografijo. Če želite identificirati majhen pnevmotorak, se s posnetki pljuč izvede z globokim izdihom. Položaj katetra (sonda) je registriran tudi pri merjenju osrednjega venskega tlaka v pljučni arteriji.
Pljučne zaplete so opazili po različnih kirurških operacijah. V oživljanju in intenzivne terapije je rentgenski žarki ponavadi diferencirani štirje patološki pogoji pljuč: otekanje, atelectaza, pljučnico in aspiracija. Manifestacije intersticijskega edema spominjajo na sliko venskega stagnacije v pljučih, alveolarni edem povzroča, da se v pljučnih poljih "zatemnimo" zatemnjeno "zatemnitev", zlasti v pečicah in spodnjih oddelkih. Delček deleža ali segmenta je lahko posledica pooperativnega propada, zamude skrivnosti v bronhialnem drevesu ali aspiraciji. Diskoidni ali lamelni atelectaze imajo obliko ozkih trakov, ki prečkajo pljučna polja, predvsem v nadiafragmalnih conah. Aspiracija vsebine želodca vodi do videza osrednjih senc različnih velikosti v spodnjih delih pljučnih
Po poškodbah in težkih operacijah se motnja mikrocirkulacije pojavi v pljučih s sliko tako imenovanega sindroma dihalne stiske ("Shock Light"). Začenši s pojavom intersticijskega edema, nato določi večje dele alveolarne edeme.
Po odstranitvi svetlobe na radiografija se polni drenažna cev, ki leži v prazni plevralni votlini. Ta votlina se postopoma napolnjena s tekočino, in Hydropneumotox je zaznan pri rentgenskem žarku. Ko se tekočina raztopi, se oblikujejo plevralni privezi in oblikuje fibrotoraks.
Prvi dan po presaditvi pljuč je pljučni edem. V naslednjih 2-3 dneh se absorbira. Zamuda v resorpciji edema ali njegovega naraščanja daje osnovo osumljenemu zavrnitvi svetlobe. Hkrati pa opazimo tudi plevralno izliv. Srečen zaplet je stenoza anastomoze vaskularne bronhije, ki lahko privede do nekroze njegovega zidu, zato je veliko bolnikov potrebno, da bi dilatacijo in stentiranje zožene ploskve. V skoraj polovici bolnikov po presaditvi pljuč opazimo nalezljive zaplete - bronhitis, pljučnico. Omejiljiv simptom možnega kroničnega zavrnitve pljuč je razvoj vsebine bronhiolit, ki ga spremlja Atelectasis, razvoj bronhiektazije in fibroza. Po 3 mesecih po presaditvi se določi z uporabo CT.
Diagnoza sevanja bolezni pljučnih bolezni
Lahka je eden najpogostejših predmetov raziskovanja sevanja. Vloga X-Ramologa v študiji morfologije respiratornih organov in priznavanju patoloških procesov je dokazana z dejstvom, da so klasifikacije številnih bolezni, kot so pnevmonija, tuberkuloza, sarkoidoza, dokazuje.
V pljučnem polju na stranski sliki se razlikujeta dve svetlobni površini: območje rane (retrosternal) prostora med prsnico in senco srca in ascendant aorte in beasting (zadnji Cardigar) prostora med srcem in hrbtenica. Ob ozadju pljučnega polja je mogoče razlikovati vzorec, ki ga tvorijo arterije in žile, ki se pošljejo ustreznim režam. Oba polovica membrane na stranski sliki imata obliko archuative linij, ki prihajajo iz sprednje stene prsi do zadaj. Najvišja točka vsakega loka je približno na meji sprednjih in srednjih tretjih. Ventilator te točke je kratek sprednji del membrane, in dostralier - dolga zadnja skat. Oba drsalka s stenami prsnega koša so ostri vogali, ki ustrezajo rebra-membranskemu sinusu.
Skozi interdetalne razpoke so pljuča razdeljena na delnice: levo v dva - zgornja in spodnja, desno - tri: zgornja, srednja in spodnja. Zgornji delež je ločen od drugega dela pljučnega poševnega interdolskega reža, od srednjega deleža pa je horizontalna intercinalna vrzel. Poznavanje projekcij interdetalnih slotov je zelo pomembno za radiologa, saj omogoča vzpostavitev topografije intramilia žarišča. Toda neposredno na slikah meja delnic niso vidne in se izvajajo približno. Kostne razpoke so usmerjene iz ravni pospešenega postopka III vretenc dojk na mesto kosti in hrustančnega dela IV rebra. Projekcija vodoravnega reža prihaja iz točke preseka desne poševne vrzeli in povprečno aksilarno črto do kraja pritrditve na rebra STERNUM IV.
Manjša strukturna enota pljuč je bronhopilni segment. To je kos pljuč, prezračenega s posameznim (segmentnim) bronhorjem in prejemanje moči iz ločene veje pljučne arterije. Segmenti se razdelijo med seboj s povezovalnimi vmesniki. V skladu s sprejeto nomenklaturo je v pljučih 10 segmentov (v levi lažje, medialni bazalni segment je pogosto odsoten). Osnovna morfološka enota pljuč je acinus - niz vej ene končne bronhiole z alveolarnimi potezami in alveoli. Več acinusov sestavlja pljučni rezice. Meje običajnih koristi na slikah se ne razlikujejo.
Na ogledu radiografije, celovita podoba LEI debeline tkiv in prsnega organa je senca nekaterih delov dela ali v celoti deluje na senci drugih. Za bolj poglobljeno študijo strukture pljuč, se uporablja tomografija.
Na tomogramih ali večplastnih slikah je ostra in jasna slika dosežena le tiste dele in formacije, ki so v študiji, in samo ti deli so predmet analize. Slika struktur, ki ležijo na drugi globini, na tomogramih, ki se ne zaveda (razmaza).
Dragocene informacije o morfologiji organov v prsni votlini dajejo računalniško tomografijo. Glede na namen študije se zdravnik med tomografijo izbere "Width Windows Width". Tako se osredotoča na študijo strukture pljuč ali medijevskih organov.
V normalnih pogojih se gostota pljučnega tkiva po denzitometriji spreminja od - 650 do - 850 N. Takšna majhna gostota je posledica dejstva, da je 92% pljučnega parenhima zrak in le 8% mehkih tkiv in krvi v kapilarjih . Na računalniških topogramih se določijo sence pljučnih arterij in žil. Glavni, lastniški in segmentni bronhi, kot tudi particije za interacijo in interdolske in interdol, so zelo jasno različni.
Ozadje za mediastinalne organe je maščobna celica mediastinuma. Njena gostota sega od - 70 do - 120 N. limfnih vozlišč je lahko opazna v njem. Običajno imajo okrogle, ovalne ali trikotne formacije. Če vrednost vozlišča presega 1 cm, se šteje, patološko spremenjena. S pomočjo oddelkov na različnih globinah je prikazan prikaz pre- in parautheal bezgavk, vozlišč v aortopulmoničnem "oknu", v koreninah pljuč in pod raztrganjem sapnika.
Za podrobno študijo segmentalne, podzemne in majhne bronhije se uporablja posebna rentgenska metoda - bronhografija.
Bronhologija leži v umetni kontrastu bronhialnega lesa z radiokontraznimi snovmi. V klinični praksi je pričevanje za bronhografijo sum bronhiektaze, anomalije razvoja bronchija, pa tudi za prisotnost notranje bronhialne ali bronhoplalne fistule.
ProPILODON se uporablja kot kontrastno sredstvo v obliki suspenzije nafte ali vodotopne gadidne priprave. Študija se izvaja predvsem pod lokalno anestezijo dihalnega trakta z 1% rešitvijo dikaine ali lidokaina, vendar v nekaterih primerih, večinoma v majhnih otrocih, se zatekajo k intravenski ali vdihani anesteziji. Uvedba kontrastnega sredstva se izvaja skozi katetretra X-ray-contrasta, ki so jasno vidne med radioskopijo. Nekatere vrste katetrov imajo končni sistem terminala. To vam omogoča, da vstopite v kateter v katerem koli odsekih bronhialnega drevesa.
Pri analizi bronhogramov se identificira vsak kontrastni oklep, položaj, obrazec, kalibar in obris vseh bronchi. Normal Bronchus ima obliko v obliki stožca, izhaja iz večjega debla na akutne kote in na istem kotu daje številne naknadne veje. V prvem delu naročil Bronchi II in III je pogosto plitvo krožne oznake, ki ustrezajo krajem fizioloških sfincpers. Konture sence Bronchija so gladke ali rahlo valoviti.
Pljučna plovila. Oskrba krvi v pljuča se izvajajo s pljučnimi in bronhijskimi arterijami. Prvi sestavljajo majhen krog krvnega obtoka; Opravljajo funkcijo izmenjave plina med zrakom in krvjo. Bronhijski arterijski sistem se nanaša na velik kroženje krvnega obtoka in zagotavlja prehrano pljuč. Bronhialne arterije na radiografih in tomogramih ne dajejo slik. Toda veje pljučne arterije in pljučne žile so narisane zelo dobre. V koren pljuč, se senca panoge Lung arterije razlikuje (oziroma desno ali levo), njihov lastniški kapital in nadaljnje segmentne veje pa so radialno na pljučnih poljih. Pljučne žile se ne nadaljujejo iz korena, temveč prečka svojo podobo, gre za levo atrij.
Na računalniških topogramih lahko dobite sliko začetnega in proksimalnega častnega stebla in njene desne in leve veje ter vzpostaviti njihov odnos z naraščajočo aorto, vrhom "votlimi venami in glavnimi bronhops. Lahko še dodatno sledite panogi pljučne arterija v pljučni tkanini do najmanjših enot.
Za podrobno analizo cirkulacijskega sistema se pljuča zatekajo k posebnim metodam - angiopulmonografija in bronhialno arteriografijo. V okviru angiopulmonografije se študija pljučnega sistema arterije razume z umetnim kontrastom. Po kateterizaciji žil komolcev ali femoralne vene se konec katetra izvede skozi desno Atrijo in desno prekat srca v pljučno deblo. Nadaljnja poteza študije je odvisna od posebnih nalog: če je to potrebno, da kontrast glavnih vej pljučne arterije, se kontrastna sredstva vlije neposredno v pljučno deblo ali njene glavne veje, če so majhna plovila predmet študije, Kateter se spodbuja v distalni smeri do želene ravni.
Bronhialna arteriografija je v nasprotju z bronhialno arterijo. To storite, tanek X-ray-contrast kateter se daje skozi femoralno arterijo v aorti, in od nje - v eni od bronhial arterij (so znani, več na vsaki strani).
Indikacije za angiopulmonografijo in bronhialno arteriografijo v klinični praksi niso zelo široki. Angiopulmonografija se proizvaja v osumljencu anomalije za razvoj arterije (anevrizma, stenoza, arterioverna fistula) ali pljučne arterije tromboembolizma. Bronhialna arteriografija je potrebna s pljučno krvavitvijo (hemopi), katerih narava ni bila ugotovljena z drugimi študijami, vključno z fibbronchoscopy.




