Röntgenové príznaky pľúcnych lézií. Diagnostika žiarenia pľúcnych ochorení
Najčastejším röntgenovým príznakom, ktorý sa vyskytuje pri mnohých pľúcnych ochoreniach, je stmavnutie pľúcneho poľa. Tento príznak je dôsledkom zníženia alebo úplného ukončenia vzduchového filtra pľúcneho tkaniva: je infiltrácia v pneumónii, zníženie počas atelektázy, klíčenie na nádore, atď stmievanie pľúcne pole môže byť tiež spôsobené klastrom tekutina v pleurálnej dutine, keď sa pridá Pleura. S cieľom objasniť podstatu patotanatomického procesu v pľúcach na základe röntgenového vzoru je potrebná určitá sekvencia analýzy tohto symptómu. Prostredníctvom dĺžky stmievania môže byť časté, vzrušujúce všetky pľúcne pole (atelektáza na pôdu blokovania hlavného bronchusu, agénsku pľúc, masívne zahusťovanie pleury celého polovice hrudník); čiastočne rozšírené na väčšine pľúcnych poľa (atelectasis alebo podiel pneumónia, akumulácia významného množstva tekutiny v pleurálnej dutine); Obmedzené počas poškodenia segmentu alebo menšej časti pľúcnej tkaniny. Tiene malých veľkostí sa nazývajú ohniská; Nachádzajú sa s pneumóniou, tuberkulózou, karcinomatózou. Malý kontaktný tieň sa považuje za taký priemer, ktorý nepresahuje 0,3 cm; Priemerná veľkosť kontaktného tieňa má rozmery do 0,6 cm a rozsiahle tiene môžu dosiahnuť priemer 1 - 1,5 cm.
Na priamemu rádiografiu lokalizovania stmavnutia je možné na úrovni umiestnenia rebier (ich predné segmenty) alebo interkostálne intervaly. V niektorých prípadoch je stmievanie vhodnejšie na lokalizáciu pásov a zón, ku ktorým sa pľúcne pole považuje za podmienečne (obr. 9). V každom (ľavom a pravom) má pľúcne pole tri pásy oddelené horizontálnymi čiarami, ktoré prechádzajú pozdĺž spodných okrajov predných koncov 2 a 4 rebier. V súlade s tým sa pridelí horný (subclavisan), stredný a nižší (nadriaphragmálny) pás. Oblasti, ktoré sú nad úrovňou umiestnenia kosti, sa považujú za vrcholy pľúc. Zóny, tiež tri v každom pľúcnom poli, sú oddelené vertikálnymi čiarami. Jeden z nich sa vykonáva, od stredu časti klavice, ktorý sa predpokladá na pľúcne pole a dosahuje membránu a druhý - z miesta priesečníka kosti s vonkajšou hrudnou stenou (hrany ) A tiež pokračuje až do membrány. V súlade s tým je izolovaná vnútorná (root), stredná a vonkajšia (kortikálna) zóna. Lokalizácia patologického procesu, pokiaľ ide o umiestnenie týchto alebo iných rebier alebo pásov a zón, však nie vždy spĺňa požiadavky kliniky. Preto je potrebné byť schopný lokalizovať výpadky v akciách a segmentoch. Táto príležitosť poskytuje štúdiu dieťaťa v dvoch vzájomne kolmých (priamych a bočných) prognózach.
Obr. 9. Rozhodovací systém pľúcnych oblastí na zóne.
1 - vnútorný; 2 - priemer; 3 - vonkajšie; a polia: A - TOP; B - priemer; B - nižšie.
Tvar stmievania môže byť rôznorodý - zaoblený, oválny, trojuholníkový, lineárny, atď. A v niektorých prípadoch neistý. Ak chcete objasniť tvar tieňa, je potrebné skúmať pacienta nielen v priamom, ale nevyhnutne na bočnej projekcii av niektorých prípadoch je potrebné dôkladnú multizosúrovnú štúdiu. Tvar tieňa závisí od povahy patologických zmien. Tak, vo forme zaobleného tieňa, metastázy malígnych nádorov, uzavretých (non-komunikujúcich s bronchomami) cysty a abscesov, tuberkulomov, benígnych a malígne nádory pľúca.
Trojuholníkový tvar tieňa zodpovedá najčastejšiemu utesneniu pľúcneho segmentu alebo podielu v atelektáze alebo pneumónii. Tieň v tvare prstenca je zvyčajne displej steny obklopujúcej dutiny (vzduch cysta, dutina). Oválne alebo vreteno-tvarované stmavnutie môže byť spôsobené akumuláciou tekutiny v priemere Pleura.
Podľa počtu stmievania môže byť osamelý a viac. Kvantitatívna charakteristika odtieňa v kombinácii s ostatnými morfologickými vlastnosťami je dôležitá, niekedy rozhodujúca diagnostická hodnota. Napríklad veľký počet malých ohniskových tieňov môže nastať pri rôznych patologických podmienkach. Preferenčná lokalizácia malých tieňov v horné oddelenia Pľúcne polia sú charakteristické merialistickej tuberkulózy, v nižších - pre lymfénne metastázy malígnych nádorov. Prítomnosť veľkého počtu zaoblených tieňov rôznych veličín umiestnených v akýchkoľvek oblastiach pľúcnych polí sú typicky pre hematogénne metastázy.
Intenzita tieňa môže byť vyjadrená rôznym stupňom - \u200b\u200bod jemných, sotva chytľavých oblakov stmavných (počiatočnej fázy tuberkulózneho infiltrátu, malé pneumonické triky) na veľmi intenzívne tieňové formácie (Brup pneumónia, atelectasis, akumulácia tekutín v pleurálnej dutine) Hustota obrazu srdca a niekedy (obyčajné ohniská, zahraničné orgány) Prebytok intenzity jeho tieňa.
S nízkou intenzitou stmavnutím na pozadí je viditeľné prvky pľúcneho vzoru; S priemernou intenzitou nie je pľúcny vzor viditeľný, ale tieň kostry sa môže jasne čistiť; Na pozadí stmievania veľkej intenzity nie sú viditeľné tiene rebrového oblúka.
Štruktúra rozlišuje homogénny a nehomogénny stmievanie. Homogénna stmievacia štruktúra je charakteristická pre pleurisity, čerstvé atelektázy, nádory, uzavreté cysty. Nehomogenity štruktúry je spôsobená obidvomi osvietením proti pozadia stmievania (abscesie pneumónia, dezintegrácia v infiltráte tuberkulózy) a prítomnosť hlbších foriem (verzii s tuberkulózou, inklúziami kostí počas terats). Treba pripomenúť, že s homogénnym stmavním malej veľkosti môžu byť prvky pľúcneho vzoru nezmenených úsekov pľúc označené. V dôsledku toho je možné vytvoriť falošný dojem nehomogenity patologického tieňa. Tomografia pomáha objasniť povahu svojej štruktúry v takýchto prípadoch.
Tieňové kontúry môžu byť jasné, ostro načrtnuté (šírenie infiltrácie pozdĺž okraja podielu, atelektáza zdieľania, cysty svetla alebo mediástu, zvýšených lymfatických uzlín), alebo naopak, fuzzy, vágne (pneumonové zameranie , čerstvý tuberkulózny infiltrát). Charakter kontúr určuje stupeň rešpektovania patologických zmien v pulmonárnej tkanine alebo v pleurálnej dutine. Funkcie obrysov patologických zameranie umožňujú rozlíšiť takéto röntgenové koncepty ako tieň alebo stmievanie; Shadow je jasne definované zameranie v pľúcach a fuzzy, rozmazaní, obrysy sú charakteristické pre zatemnenie.
Zvýšenie transparentnosti alebo osvietenia pľúcnej oblasti v obmedzenej oblasti môže byť tiež spôsobené rôznymi patologickými procesmi; Tento príznak sa vyskytuje v spoločnom alebo kompresnom emfyzmeme, pneumotoraxe alebo s dutinami vo svetle (absces, cysta, dutina). Obmedzené osvietenie pľúcneho poľa je zvyčajne kombinované so stmievaním.
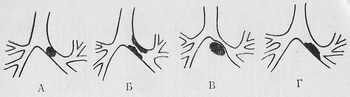
Obr. 10. Rôzne príčiny porušenia bronchiálnej patencie.
A - cudzinca; B - opuch sliznice; Zvýšené lymfatické uzliny; G je nádor alebo granulácia.
Príkladom rôznych rádiologických symptómov s dynamickým pozorovaním pacientov je zmena pľúcneho tkaniva v prípade porušenia bronchiálnej patenty. Dôvody, ktoré vedú k zúženiu bronchi, sú rôznorodé - ide o cudzie telesá, porozumenie bronchi zvýšenými lymfatickými uzlinami, pľúcnymi nádormi (obr. 10). Súvisiace zmeny v pľúcnej tkanine závisia od stupňa zúženia bronchusu.
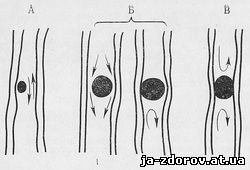
Obr. 11. Diagram rozbitia Bronchi (Jackson).
A - čiastočné blokovanie; B - Blokovanie ventilu 1 - Inhal; 2 - výdych; B - Úplné blokovanie.
Existujú tri typy porušení bronchiálnej patenty, ktoré sa nachádzajú s čiastočným, ventilom alebo úplným upchatím lúmenu bronchi (obr. 11). Zároveň existuje porušenie vetrania zodpovedajúceho kusu svetla podľa typu: hypoventilácie, nadúvanie a atelektázy. S čiastočným blokovaním bronchi sa zníži množstvo vzduchu v zodpovedajúcej časti pľúc, to znamená, t.j. sa vyskytuje hypoventilácia. Hykontácia je sprevádzaná znížením objemu a znížením priehľadnosti pozemku svetla, obmedzeného zlepšenia pľúcneho vzoru, malého posunu koreňa pľúc a mediášských orgánov voči postihnutej oblasti. Blokovanie ventilu (ventil) BRONCHI vytvára podmienky, za ktorých vzduch voľne preniká do pľúcneho tkaniva, ale pri výdychu cez zúžené bronch nevychádza. V dôsledku toho existuje fúkané (obtučné emfyzém) pľúcneho grafu, vyznačujúci sa zvýšením objemu, zvýšenie transparentnosti a, čo je veľmi dôležité, nedostatok rozdielu v transparentnosti vo fázach inhalácie a výdych. S úplným upchatím lúmenu bronchi je vzdušnosť pľúcnej tkaniny - atelectasis. Atelektaz je sprevádzaný významným poklesom objemu postihnutého priestoru, homogénny a intenzívne stmavuje sa prítomnosťou jasných a konkávnych kontúr. Atelektáza je významne väčšia ako pri hypoventilácii, topografické poruchy sú exprimované - posun koreňa svetla, stredného tieňa, membrány, niekedy je zužovanie interkostatových intervalov. Pre vlastné imanie atelektázy je typický vzor typický pre umiestnenie pomeru posunutý počas rozpadu (obr. 12).
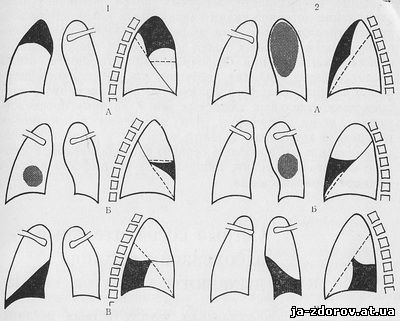
Obr. 12. Schéma vlastného imania atelektázy.
1 - pravé svetlo: A - horný podiel; B - Priemerný podiel; Podiel; 2 - ľavé pľúca; A - horný podiel; B - Zdieľanie jazyka; B - Nižší podiel.
Symptóm celkového zvýšenia a zníženia transparentnosti pľúcnych polí by sa mal hodnotiť veľmi opatrne a zohľadniť len v kombinácii s inými rádiologickými príznakmi. To je vysvetlené možnosťou subjektívneho prístupu k hodnoteniu takýchto príznakov, najmä na technicky nedokonalých rádiografoch. Celkové zvýšenie transparentnosti pľúcnych polí sa vyskytuje pri napínaní pľúcneho tkaniva so zvýšeným množstvom vzduchu, ktorý je charakteristický pre emfyzém. Celkový pokles transparentnosti pľúcnych polí môže byť dôsledkom kongestívneho javov v zlyhaní srdca, pľúcneho edému. Celkový zisk pľúcneho vzoru je charakterizovaný prítomnosťou viac z jeho prvkov, expanzie jednotlivých ťažkých tieňov, ktoré sú sledované na obvode. Tieto zmeny vznikajú v dôsledku stagnujúcich javov u detí u detí s dekompenzovanými srdcovými defektmi, keď zahŕňajú medziľahlé tkaniny, lymfungitídu a lymfózy rôzneho pôvodu.
Časť 1. Prednášky pre X-Ray Diagnostika pľúcnych ochorení
Úvod
anotácia
Arkhangelsk Vydavateľ SGMU, 2011
Návod Diagnostika radiodi
Coposova R.A., Zhuravleva L.M.
Vytlačené rozhodnutím vydavateľskej rady
Arkhangelsk 2011.
UdcRecenzenti - Doktor lekárskych vied, vedúci oddelenia ujmy
Bbk Tologya SGMU R.P. Matveyev, vedúci oddelenia nemocničnej terapie SGMU profesor S.I. Martyushov.
Severná štátna lekárska univerzita
Podľa všeobecnej redakčnej rady profesora Valkov M.YU.
ISBN Študijný manuál predstavuje podrobnú charakteristiku rôntgenových metód.
Určia sa indikácie a používanie röntgenovej diagnostiky v komplexe diagnostických opatrení na najbežnejšej patológii. Príručka je určená pre triedy študentov zdravotníckych fakúlt, stážistov, klinických objednávok a lekárov primárnej špecializácie v rádiológii.
Každý rok na oddelení "radiačnej diagnózy, radiačnej terapie a klinickej onkológie" podstúpiť priebeh diagnózy radiačnej a radiačnej terapie. Študenti všetkých fakultách SGMU, stážistov a klinických objednávok sa pripravujú na prácu so stupňom röntgenového žiarenia. Okrem toho existujú primárne rekvalifikácie v špeciálnych "röntgenových" lekárov iných špecialít Arkhangelska, regiónu Arkhangelska a súvisiacich regiónov.
Učebnica bola vypracovaná na iniciatíve študentov, ktorí, bohužiaľ, majú krátku prípravu.
Táto príručka nie je učebnica o rádiológii. Predstavuje vybrané prednášky o najčastejších a ťažkých otázkach diagnózy, že budúci rádiológovia sa stretnú v praxi. Prednášky pomôžu rádiológmi a onkológom v správnej a včasnej diagnóze chorôb, a teda v ich primeranej liečbe.
Časť 1. Prednášky na röntgenovú diagnostiku chorôb pľúc ............
1.1. X-ray diagnostika ostrých pneumónia ...............................
1.2. X-ray diagnostika absces pľúc ..............................
1.3. X-ray Diagnostika Pleuritic ............................................
1.4. Röntgenová diagnostika chronických ochorení pľúc (chronická bronchitída, pľúcny emfyzém, bronchikátové ochorenie).
1.5. X-ray diagnostika centrálneho rakoviny pľúc ........................
1.6. Röntgenová diagnostika periférnej rakoviny pľúc, benígnych nádorov. Diferenciálna diagnóza sférických útvarov v pľúcach ............................................ .........................
1.7. Röntgenová diagnostika pľúcnej tuberkulózy .............................. ..
1.8. Röntgenová diagnostika chorôb mediastinu ............ ..
Časť 2. Prednášky na X-ray Diagnostika chorôb srdca a veľkých ciev ................................... .................................................... .................. ...
2.1. Rôntgenová diagnostika získaných defektov srdca ................
2.2. Röntgenová diagnostika vrodených srdcových defektov ..................
Časť 3. Prednášky na röntgenovú diagnostiku chorôb gastrointestinálneho traktu ................................... .................................................... .
3.1. Röntgenová diagnostika rakoviny pažeráka .......................................
3.2. Röntgenová diagnostika ulceróznych ochorení ...................................
3.3. Röntgenová diagnostika rakoviny žalúdka ...........................................
Časť 4. Prednášky na X-ray Diagnostika ochorenia obličiek ..................
4.1. Metódy X-ray Štúdium obličiek a močových ciest ........................................ ..............................
4.2. Normálna X-Rayanananómia obličky .....................................
4.3. Röntgenová diagnostika anomálie vývoja obličiek ..........................
4.4. Rôntgenová diagnostika hydronefrózy, poškriabanej choroby, chronickej pyelonefritídy, pararáfritída, tuberkulózy obličiek, nádory obličiek poškodenia (zranenia) obličiek, ureters, močový mechúr…………………………………………………………
Oddiel 5. Röntgenová diagnostika chorôb kostí a kĺbov ...............
5.1. Röntgenová diagnostika zápalových ochorení kostí a kĺbov (hematogénna osteomyelitída, tuberkulóza kostí a kĺbov, syfilis) ............................. .............................................
5.2. Röntgenová diagnostika benígnych a malígnych nádorov kostí a mäkkých tkanív .................................... ... ...
Časť 6. Schémy a výkresy pre prednášky a triedy na pľúc ..................
ODDIEL 7. ATLAS X-RAY ............................................... ..............................
Časť 8. ZOZNAM Referencie .............................................. ..................
V monografii L.S. Rosenshtrauha je klasifikácia ostrých pneumónie, zastúpená na X All-Union Kongres röntgenových radiológov a rádiológov v roku 1977 (Klasifikácia R. Hegglinia, doplnená a zmenená L.S. Rosenshtrochom).
Pre túto klasifikáciu sú všetky ostré pneumónia rozdelené na 2 skupiny: primárne a sekundárne.
Primárna pneumónia vzniká v predtým zdravých pľúc a sú spôsobené patogénmi s trópom s pľúcnou tkaninou.
Sekundárna pneumónia sa vyvíja na základe zmien, ktoré predtým existovali v pľúcach alebo iných orgánoch a vytvárania podmienok pre ich výskyt.
A. Primárna pneumónia.
I. BAKTERIÁLNY.
1. pneumokokové.
a. Pivo pneumónia;
b. Bronchopneumónia.
2. Streptocokcal a stafylokoková pneumónia.
3. Friedlander pneumónia.
4. Choroba Legionnaireres (Legionellez).
II. Vírus.
1. Akútna intersticiálna pneumónia. Ovplyvňovanie pneumónie.
2. Ornithous pneumónia.
3. Pneumónia s adenovírusmi.
III. Mycoplasma pneumónia.
IV. Pneumatická pneumónia.
V. Alergická pneumónia.
Vi. Rickesciomická pneumónia. Frekvencia KU.
VIII. Huba pneumónia.
B. Sekundárna pneumónia.
I. Pneumónia v porušení krvného obehu v malom kruhu.
1. Stagnujúca.
2. hystatický.
3. Infarkt.
II. Pneumónia v porušení bronchiálnej patencie (rakovina, adenóm).
III. Aspiračná pneumónia.
IV. Pneumónia pre choroby iných orgánov a systémov.
1. Pneumónia pre hnisavé ochorenia.
2. Pneumónia v infekčných chorobách.
3. Pneumónia s inými primárnymi procesmi.
V. Traumatická pneumónia.
Vi. Pooperačná pneumónia.
V klinickej praxi sa najčastejšie riešiť nápor a ohniskovú pneumóniu (Bronchopneumonia). V súčasnosti je však vo väčšine prípadov veľmi ťažké rozdeliť tieto 2 formy pneumónie. Klasické Brup Pneumonia sa teraz nachádza zriedka. Široké používanie antibiotík a sulfónamidov ovplyvnilo reaktivitu tela a bakteriálnej flóry, preto sa zmenil klinický a rádiologický obraz. Úloha pneumokoku sa znížila, podiel Staphylococcus, Streptococcus, vírus chrípky a pagrippa, mykoplazmu atď. Niektorí autori sa domnievajú, že polovica pacientov pneumónie je spôsobená atypickými činidlami. Bolo menej pravdepodobné, že splní úplný súbor klasických klinických príznakov pneumónie (teplota, kašeľ s spúta, leukocytóza, zväčšeným ESO). Stále stále existuje pneumónia s atypickým, pomalým prúdom (Vlasov P.V., 1998).
Brewing pneumonia (Share, Fibrinins, Pleuropneumonium)
Známe od času hippokratov. V typických prípadoch sa choroba charakterizuje rýchlymi, náhlymi začiatkami, silným prietokom, kritickým rozlíšením a určitou sekvenciou patológov.
Infekcia preniká do tela s aerogénnou dráhou a rýchlo sa šíri pomocou pľúcnej tkaniny, zasiahnutím podielu a niekedy je všetko jednoduché.
Patoanomaticky prideliť 4 fázy vývoja:
Štádium prílivu (hyperémia). Kapilácie sa expandovali a ohromia krvou, seróznou tekutinou s malým množstvom erytrocytov a leukocytov sa začína akumulovať v alveolise.
Po dobu 2 - 3 dní choroba ide fáza červenej rúry. V tomto štádiu sa alveoli naplní fibrínom s významnou zmesou červených krviniek. Ovplyvnený podiel sa zvyšuje v objeme, hustá, bezvzduchová. Na Pleure obklopujúc postihnutým podielom sú fibrinózne prekrytia. Táto etapa trvá 2 - 3 dni a ide do krok sivej. Podiel je stále hustý. V alveoli - fibrín s prímesou leukocytov.
Na 7 - 9. mieste sa kríza vyskytuje vo vývoji choroby a začína povolenie. Proteolytické enzýmy Zriediť fibrín, leukocyty sa rozpadajú. Skvapalnený exsudát je vykabateľne a je absorbovaný lymfatickými cestami.
X-ray obrázok Charakteristika equity pneumónia je charakteristická a zodpovedá patotanatómovým zmenám.
V štádiu prílivu - Posilnenie pľúcneho vzoru v postihnutom podiele v dôsledku hyperémie. Transparentnosť pľúc je normálna alebo mierne rovnomerne znížená. Koreň pľúc na strane lézie je trochu rozširovanie, štruktúra sa stáva menej odlišnou. Pod poškodením nižšieho podielu sa pohybuje mobilita zodpovedajúcej membránovej kopule.
Vo fáze červeného listu - Intenzívne homogénne stmievanie, ktoré na lokalizácii zodpovedá dotknutého podielu. Tlmovanie s kapitálovou pneumóniou sa líši od vlastného imania atelektázy skutočnosťou, že v pneumónii neexistuje žiadny pokles objemu podielu. Podiel má bežné veľkosti alebo ešte o niečo viac. V smere periférie sa zvyšuje intenzita tieňa, zvyšuje sa jednotnosť. Na pozadí stmievania v mediálnych oddeleniach sú viditeľné ľahké prúžky bronchiálnych a stredných kalibrov viditeľné, z toho lúmenom pivovarníctvo pneumónia Vo väčšine prípadov zostáva zadarmo (príznak fleel, príznak vzduchovej bronchografie Vlasovom).
Koreň pľúc na strane lézie je rozšírený a stáva sa neštruktúrou. Susedné Pleura je zhutnené. V niektorých prípadoch, pleurálna dutina označuje výpotok, ktorý je lepšie zistené v laieropícii.
Medián Shadow (Mediastinum) nie je posunutý počas Trampper pneumónia. Röntgenové rozdiely medzi fázami červeného a sivého presvedčivého nie sú. V fáze rozlíšenia - Postupne sa intenzita tieňa znižuje skôr rýchlo, dochádza k jeho fragmentácii a zníženie veľkosti. Zápalová infiltrácia sa absorbuje smerom k koreňu do periférie. Koreň pľúc môže zostať dlhý a neštruktúrovaný. Pľúcny vzor zostáva vystužený ďalších 2 - 3 týždne po klinickom regenerácii. Plevra, nekonečný podiel, je ešte dlhší. Reakcia Pleury je vyjadrená ako pleurálne vrstvy. V 15% prípadoch, exsudát v pleurálnej dutine. Kvapalina je dobre určená na laerogramoch. Ešte lepšie sa exsudát deteguje na ultrazvuku (môže dokonca odhaliť 10 ml kvapaliny).
Niekedy sa zmení v pľúcach s bilaterálnou pneumóniou, častejšie nie sú synchrónne.
Kompletné riešenie bruborálnej pneumónia sa vyskytuje do 3 - 4 týždňov. Niekedy je však možné pozorovať x-ray 2-mesačne perivaskulárne a peribrosiálne infiltrácie a neskoré obnovenie štruktúry pľúcnej tkaniny.
Masívna pneumónia je rôzne bruborálne pneumónia. S touto pneumóniou, na rozdiel od konvenčnej pneumónia, lúmeny vlastného kapitálu a segmentového bronchi sa prekrývali fibrínový korok. Preto, ľahké pásy Bronchi nie sú viditeľné v prívrženom štádiu, tieň je homogénny.
V posledných rokoch, alarm pneumónia vo väčšine prípadov pokračuje v type vlastného imania, ale začína segmentálnou porážkou. Ak sa liečba začína čoskoro, potom sa lalok nemusí dosiahnuť porážku. V týchto prípadoch sú všetky fázy vývoja pneumónie určené v 1 - 2 segmentoch - segmentovej a volatilnej pneumónie.
Inými slovami, bruborálna pneumónia nie je nevyhnutne podiel. V prípade skorého zaobchádzania (od 1. dňa ochorenia) sa proces niekedy vyvíja v medziach rovnomernej časti segmentu, zvyčajne v oblastiach podielu susediace s medziselnou medzerou. Toto sú perisisissurits. Sú charakterizované skrývami fyzikálnymi údajmi, pretože zápalový proces leží hlboko. Predtým boli nazývaní centrálna pneumónia. V diagnóze "centrálnej pneumónia" je röntgenová metóda rozhodujúca (najmä vedľajšie obrázky).
Diferenciálna diagnóza telesnej vody pneumónia sa vykonáva s atelektáz, pľúcnym infarktom, tuberkulóznym pneumóniou.
Výsledky bruborálnej pneumónie sú všeobecne priaznivé. Vo väčšine prípadov je pneumónia úplne absorbovaná, štruktúra pľúc sa obnoví.
Nežiaduce výsledky:
· Väzba infiltrátu s vývojom abscesie pneumónie, niekedy slomom na pleurálnu dutinu a tvorbu pneumotoraxu;
· Prechod na chronickú formu s následným vývojom bronchiektázy, cirhózy, niekedy karnifikácie. Príkladom prechodu chronickej formy je stredný syndróm krvi.
Niekoľko slov o karnofikaní. V niektorých prípadoch, v období sivého súperania, leukocytová reakcia je zle vyjadrená, preto je resorpcia exsudátu alveol oneskoriť. Existuje organizácia fibrinózneho exsudátu, ktorá ho nahrádza spojivovým tkanivom (karnifikácia). Röntgenové ray sa pozoruje vrások dotknutých akcií. V ťažkých obrazoch sa stanoví heterogénne stmievanie, ktorých morfologický základ je úseky nerovného fibrózy, striedanie s úsekami osvietenia (dystrofické cysty a bronchiectázy).
Komplikácie bruborálnej pneumónia: Pleurisy, menej často perikarditída a mediastinity.
Bronchopneumónia (Dolk, catarry, Focal Pneumonia)
Najčastejšie sa stretáva. Eteologické faktory sú rôznorodé. Rovnako ako Bodyproof Pneumonia, je klasická forma pneumónie a je známa z staroveku.
Na rozdiel od uškrtenia pneumónia je bronchopneumónia v prvom rade ovplyvnená stenou bronchophou a len druhýkrát, na kontinuittem je pľúcnym parenchyma. Infikované mokré postriekanie počas kašľa, takže rôzne oddelenia bronchiálnych dreva sú ovplyvnené, kde zápal ide do pľúcneho tkaniva (endobronchit - pubronchitída - pneumonové zameranie). Keďže pri kašľovaní vzduchu sa pohybuje cez bronchomy s obrovskou rýchlosťou, viacnásobné zápalové ohniská sa rýchlo zvýši v rôznych pľúc.
Morfologicky s kamiónovou pneumóniou zápalovou infiltráciou v krátkom čase zaberá subsesgement, segment alebo podiel, a pri bronchopneumónii, zápalové zameranie je obmedzené na plátky (plátky pneumónia).
Ďalším rysom bronchopneumónia sa skladá z vzniku viacnásobného zamerania v rôznych časoch, takže zmena morfologických etáp v nich nie je súčasne; V niektorých ohniskách môže existovať štádium prílivu, v iných - presvedčivé, v treťom povolení.
Exsudát v bronchopneumónii je väčšinou serózny, nie je žiadny fibrín alebo veľmi málo.
Spolu s nakrájanými ohniskami môže byť menšie ohniská a väčšie - odtok.
Klinický obraz bronchopneumónia nie je tak charakteristický. Ochorenie začína postupne, často ako katar hornej časti dýchacie cesty alebo bronchitída. Potom slabosť, bolesť hlavy, teplota do 37 - 40 ° C, ale 40 ° C dosiahne zriedkavo. V oslabených a starších ľuďoch môže teplota zostať normálna. Vo väčšine prípadov je stav pacientov menej závažný.
Röntgenový obraz.Pre bronchopneumónia, prítomnosť bilaterálnych viac ohniskových tieňov. Rozmery, lokalizácia a počet ohniskov sú rôzne. Veľkosti ohniska sú zvyčajne 1 - 1,5 cm (krájanie), ale môžu byť veľmi malé - od 2 do 5 mm, niekedy sa podobá miliarskemu tuberkulóze. Kontúry ohniska fuzzy, intenzita tieňa je malá.
Koprotová pneumónia majú tendenciu byť umiestnený v dolných (bazálnych) oddeleniach. Vo väčšine prípadov nie sú prekvapené vrcholy pľúc. Keď je lokalizácia v top, je ťažké rozlíšiť od tuberkulózy. Protizápalová úprava 3 až 4 týždňov umožňuje získať dynamiku a vylúčiť tuberkulózu.
V Bronchopneumónii sa môže ohnisko zlúčiť medzi sebou, potom tvoria veľké infiltráty, ktoré zaberajú jeden alebo viac segmentov. V takýchto prípadoch je bronchopneumónium ťažké odlíšiť od bruntu pneumónia (pseudolobar pneumónia). Postihnutá oblasť má zvyčajne nehomogénnu štruktúru. Príčinou heterogénnosti je nerovnomernosť zápalovej infiltrácie, striedanie pólov naplnených exsudátom s oblasťami, ktoré zachovali vzduchotesnosť. Malé, nízko-intenzívne ohniská nie sú vždy zistené na obrázkoch.
Hovorí sa, že je tu ďalšia verzia bronchopneumónia, keď je ohniská veľmi malé - 4 - 5 mm a dokonca 2 - 3 mm (Miliariia Bronchopneumónia). Veľká a stredná najrýchlejšia odtoková pneumónia sa môže podobať , metastázy malígnych nádorov.
Na rozdiel od tuberkulózy a nádorov je bronchopneumónia charakterizovaná rýchlym procesom dynamiky, negatívnymi vzorkami tuberkulínu, nedostatočným zničením iných orgánov. Ale ak je štúdia jednoduchá, potom je diagnóza ťažká. S bronchopneumóniou je pľúcny vzor zosilnený po celom pľúc (hyperémia). Korene sú rozšírené, nie konštrukčné. Reakcia Pleury sa spravidla uvádza, môžu exsudatívne pleurisity.
Pre Bronchopneumonia je charakteristická rýchla dynamika X-ray obrazu. Do 5 - 6 dní sa výrazne mení a po 8 - 10 dňoch sa foci často vstrebávajú.
Bronchopneumonia (fokálna pneumónia) s určitou podobnosťou klinického a röntgenového obrazu v skutočnosti, koncepcia kolektívneho, s rozmanitosťou etiologických faktorov FOCAL pneumonias majú iný kurz a výsledky. Všeobecne platí, že výsledky a komplikácie bronchopneumónie sú rovnaké ako v bruborálnom pneumónii.
Treba poznamenať, že je často kvôli súčtu ohniska zápalu s vzduchovými časťami, došlo k účinku odčítania (odčítanie). Tieň zápalových lodí v rovnakom čase sa stali nízkou náročnou a dokonca môže zmiznúť z dohľadu vôbec. To je najmä u pacientov s pľúcnymi emfyzzzzími. To vysvetľuje neuveriteľný rozdiel medzi auskultačnými údajmi a röntgenovými údajmi.
Časť 1
GOU VPO SOGMA ROSZDRAVA
Oddelenie všeobecnej chirurgie s rade
diagnostika a radiačná terapia.
Rady diagnóza Ochorenia pľúca.
vladikavkaz, 2010
Kompilátory:
Associater of ministerstvo všeobecnej chirurgie diagnostika žiarenia a radiačná terapia GOU VPO SOGMA ROSZDRAVA K.M.N. E.T. Olisaeva
ZA. Karatsev
Asistent oddelenia všeobecnej chirurgie s radiačnou diagnostikou a radiačnou terapiou GOU VPO SOGMA ROSZDRAVA K.M.N. Ich. Koraga
Asistent oddelenia Generálnej chirurgie s radiačnou diagnostikou a radiačnou terapiou GOU VPO SOGMA ROSZDRAVA Z.r.sozonti
Predmet: Diagnostika žiarenia pľúcnych ochorení.
Cieľ: ____________________________________________________
Preskúmajte radiačnú anatómiu pľúc. Metódy pre štúdium orgánov hrudníka. Lungs a Pleura Choroby
Špecifické ciele:
Beawa: ___________________________________________________
Rozpoznať metódu štúdia ray hrudníka orgánov
Určite anatómiu pľúc s rôznymi metódami diagnostiky žiarenia.
Určiť všeobecné príznaky Patológia pľúc v röntgenovom obraze.
Určiť rôzne typy pneumónie.
Rozpoznať rádiografické príznaky malformácií dýchacích orgánov.
Rozpoznať rádiologický obraz rôznych foriem pľúcnej tuberkulózy.
Určite rádiografické príznaky pľúcnych a mediastínových nádorov.
Know: ___________________________________________________________
Anatómia žiarenia pľúc.
Vekové črty radiačnej anatómie pľúc.
Syptomokomplexné ochorenia pľúc.
Röntgenové príznaky druhov pneumanonu.
Rádiografické príznaky cudzích telies dýchacích ciest.
Klasifikácia tuberkulózy.
Röntgenové príznaky rôznych foriem tubuokulus.
Röntgenové príznaky pľúcnych a mediastinálnych nádorov.
Databázové a materiálne vybavenie: ____________________
Vzdelávacia izba.
Tréningová súprava radiografov, bronchogramov, počítačových parabolov, s normou a patológiou orgánov hrudníka.
Stoly, schémy.
História chorôb pacientov.
Literatúra: _____________________________________________________
LindenBrene LD, Korolyuk I.P., "Lekárska rádiológia a X-Ray", M. "Medicína", 2000
Zitz V.R., Zitz S.V. "Klinická rádiologická diagnostika respiračných ochorení". 2009.
Trufanov G.E. "Radiačná diagnostika a radiačná terapia", Petrohrad, 2005.
Matias Hofer "Rádiografická štúdia hrudníka", 2009.
TROFIMOVA T.N. "Rady anatómia človeka", SPB "SPBMAPO", 2005.
LindenBrene LD, Naumov L.B., "Lekárske X-Ray", M., "Medicína", 1984.
Rosenshrukh L.S., Víťaz M.G. "Diferenciálna radiodická diagnostika chorôb respiračných a mediastinálnych orgánov", "medicína" 1991
Informačný blok: _____________________________________________________
Anatómia pľúc
Normálny rádiograf hrudníka
Pri štúdiu rádiografií je potrebné odhadnúť úplnosť objektu pokrytie, pozíciu pacienta pod štúdiom, jasnosť, kontrast a tuhosť obrazu, prítomnosť artefaktov.
Na rádiografii by sa mali odraziť celý hrudník z vrcholov do rebert-membrány dutín a úplne vedľajších oddelení. Znamenie redukčného obrazu je považovaný za ostré kontúry tieňov hrany, najmä ich predných segmentov. Na riadne odkrytých röntgenových hrách hrudníka sú určené všetky odtiene čiernobieleho obrazu a prvých 3-4 hrudných stavcov, umiestnený nad mediánskym tieňom, označujú normálnu tuhosť obrazu. S optimálnym kontrastom, medián tieň a pečeň dávajú bielu, okraj - sivé a svetelné polia - čierne obrázky pre správne dekódovanie tieňového obrazu potrebujú vedomosti topografická anatómia Orgány hrudníka, vrátane segmentovej štruktúry pľúc, schopnosť správne odhadnúť kvalitu rádiografov a odhaliť artefakty v obraze.
V súlade s anatomickou štruktúrou bronchiálneho stromu a podľa Medzinárodná klasifikácia Tri akcie pravého svetla (horné, stredné a nižšie), ktoré obsahujú 10 segmentov a dve akcie ľavého pľúc (horné a dolné) obsahujúce 8 segmentov (obr. 1). Niekedy lístkové segmenty ľavého pľúc (S 4 a S 5) odkazujú na stredný podiel. Treba pripomenúť, že v ľavom svetle horného (S,) a zadného (S2) sa segmenty kombinujú do jedného horného dozadu (S1 + S2) v dôsledku všeobecnej bronchiálnej vetvy a mediálovú- Basal (s 7) segment chýba.
pravá strana ľavá strana
Schéma segmentov pľúc.
Pravé svetlo: horný podiel - apikálny (1), zadný (2), predný (3); Priemerný podiel je vonkajší (4) a vnútorný (5); Nižší podiel - top (6), mediálne-bazálne (srdce) (7), front-bazálne (8), externé baseal (9) a zadné bazálne (10).
Ľahké svetlo: horný podiel - horný zadný (1-2); predný (3), vyšší jazyk (4), nižší titul (5); Nižší podiel - horný (6), front-bazálny (8), externý Baseal (9) a zadný bazálny (10).
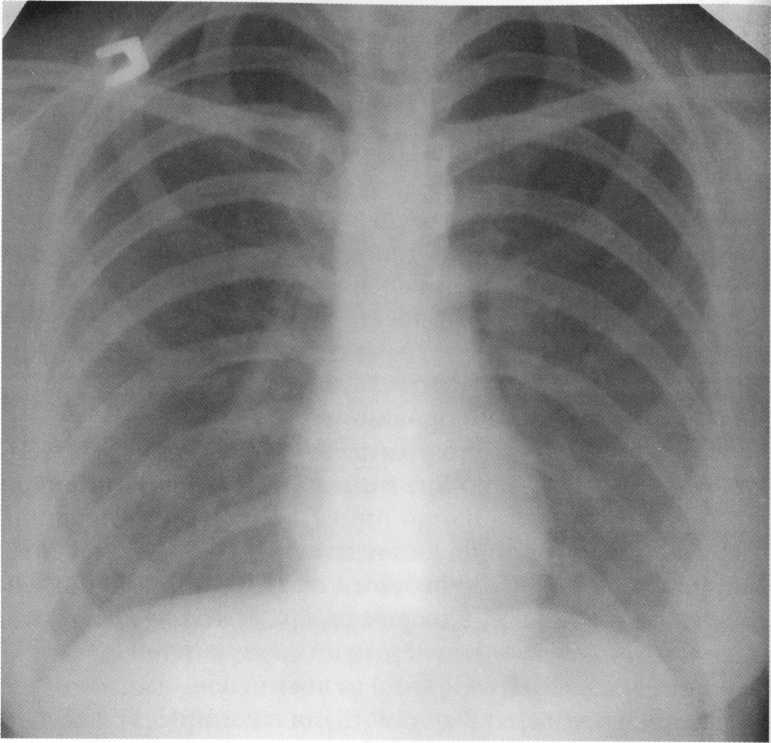
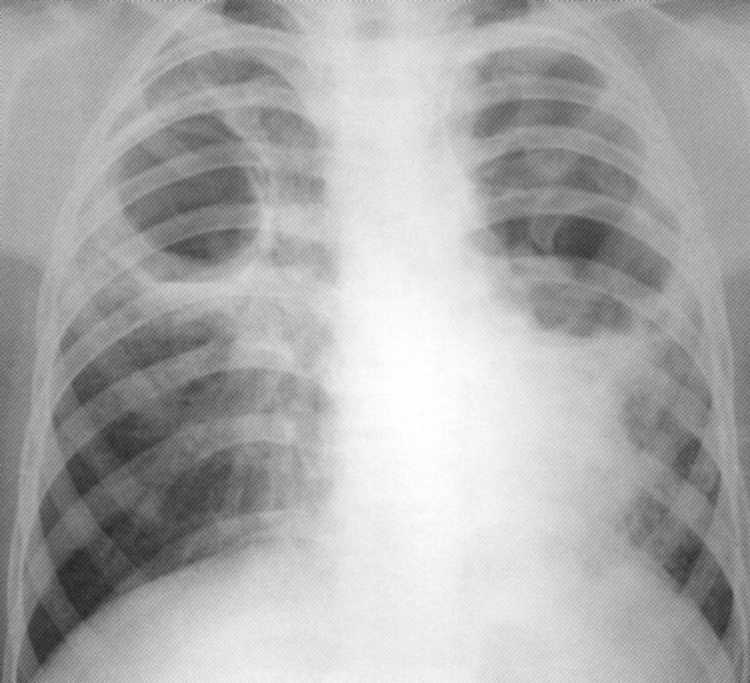
Pacient
19 rokov. Normálny rádiograf hrudníkových orgánov.
ZÁPAL PĽÚC
Pneumónia je akútny infekčný zápal ľahkého parenchýmu, diagnostikovaný na základe charakteristických klinických a rádiografických znakov. Vážne ťažkosti spôsobujú diferenciálnu diagnózu pneumónie s tuberkulózou pľúc, primárnej rakoviny, endobročeľových metastáz, lymfóm, eosi-Nophyl infiltrátu, kongestívne srdcové zlyhanie (ZSN), aspirácie cudzieho tela, sarkoidóza pľúc, zaokrúhlenej atelektázy, respiračnej tiesne syndrómu a iné choroby. V rámci Európskej spoločnosti pulmonológov a americkej hrudnej spoločnosti v posledných rokoch sa odporúča táto medzinárodná klinická klasifikácia pneumónie.
1. Vo formulári:
a) získané Spoločenstva (primárny, domov);
b) nemocnice (sekundárne, nozokomiálne), vrátane aspirácie;
c) atypické (spôsobené mycoplasma, chlamýdie, legionell);
d) u pacientov s uvádza imunodeficiencie.
2. V prevalencii a povahe lézie ľahkého tkaniva: \\ t
a) ohnisko (bronchopneumónia);
b) vlastné imanie (telo odolné voči pneumóniu, pleuropneumónium) - častejšie pneumokokové;
c) segmentálne, politiky;
d) intersticiálna.
3. Pre komplikácie:
a) nekomplikované;
b) komplikované:
zničenie pľúc;
platba pleurisy;
eMPIAMA PLEURA;
infekčný toxický šok;
iní.
a) je chudobnejší;
b) zdĺhavé.
Rádiografia hrudníka u pacienta pneumónia vždy znamená detekciu ohniskovo-infiltratívnych zmien v ľahkom parenchýme. Prevalencia infiltrácie, prítomnosti alebo neprítomnosti pleurálneho výpustnosti, deštrukčná dutina často zodpovedá závažnosti ochorenia. V Abscesicívnej pneumónii na rádiografiách sa určuje dvojstranná infiltrácia ohniskového charakteru priemernej intenzity s prítomnosťou krúžkových, zaoblených tieňov v dôsledku úpadkových dutín. Abscesívna pneumónia je často komplikovaná exsudative pleurite.
Rádiografia vám umožňuje objasniť povahu a stupeň lézie ľahkého tkaniva, diagnostikovať mnoho komplikácií, posúdiť dynamiku patologického procesu a úplnosť zotavenia.
Rádiologický obraz do určitej miery je spôsobený charakterom patogénu. S pneumokokovou ohniskovou pneumóniou sa pozorujú odtiene Rhethenchimu pľúc vo forme zamerania rôznych veľkostí - z jemného šírenia až do 3-4 cm, strednej intenzity, bez jasných kontúr. Neexistuje žiadny príznak vzdušnej bronchografie. Staphylocokcal pneumónia sa vyznačuje prítomnosťou infiltrácií a dutiny zničenia. Do.zápal pľúc. Často vedie k porážke celého laloku pľúc, ktorá sa výrazne zvyšuje. Po 2 dňoch po začiatku ochorenia sa môžu objaviť rozkladné dutiny, ktoré sú niekedy komplikované Popenemotorom. V druhom prípade bude všetko, čo sa deje v pľúcnom parenchýme, bude zatvorené pleurálnym výpotrením. Malé ohniská podobné odtiene na pozadí vystuženého svetelného vzoru sú často pozorované u pacientov s mycoplasma pneumóniou.
Rádiografia hrudníckych orgánov (OGK) nám umožňuje objektívne posúdiť povahu a prevalenciu pneumónie. Treba však pripomenúť, že absolútna citlivosť pri vizualizácii ohniskovo-infiltratívnych zmien svetlej rádiografie nemá. V náročných prípadoch diagnóza ukazuje vypočítanú tomografiu (CT) hrudníka. CT by sa malo vykonávať pri porážke horných pľúc, lymfatické uzliny Mediastinum, so znížením objemu podielu, podozrivého abscesu, onkopatológie, tuberkulózy, ako aj v neefektívnosti "adekvátnej" antibakteriálnej terapie. CT je tiež vhodné, ak: A) u pacienta s zjavným klinickým symptomatickým zmenám pneumónie na rádiografoch chýba; b) pre x-ray štúdium Pacient s údajnou pneumóniou sa odhalil atypické zmeny pre toto ochorenie (oblúková atelektáza, príznaky infarktu ľahkého); c) s opakujúcou sa pneumóniou v rovnakom podiele (segment) ako v predchádzajúcej epizóde ochorenia alebo pri dlhej pneumónii, trvanie existencie infiltrátu presiahne 4 týždne.
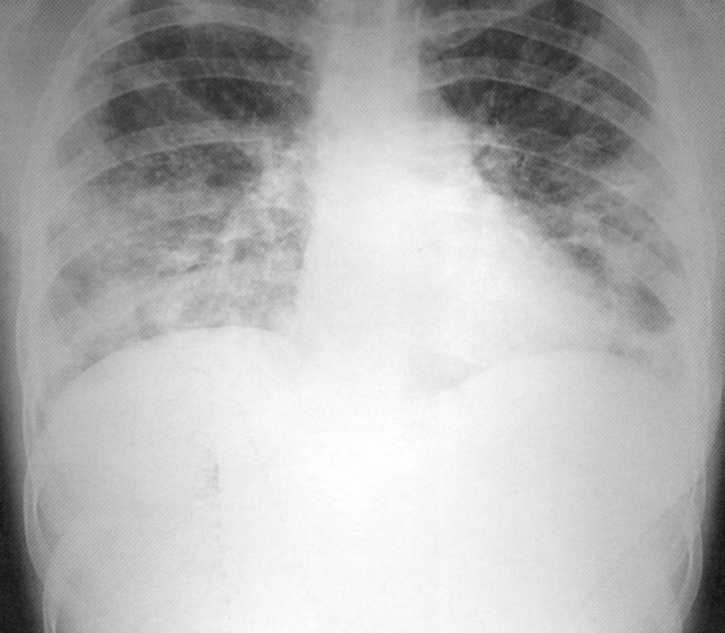
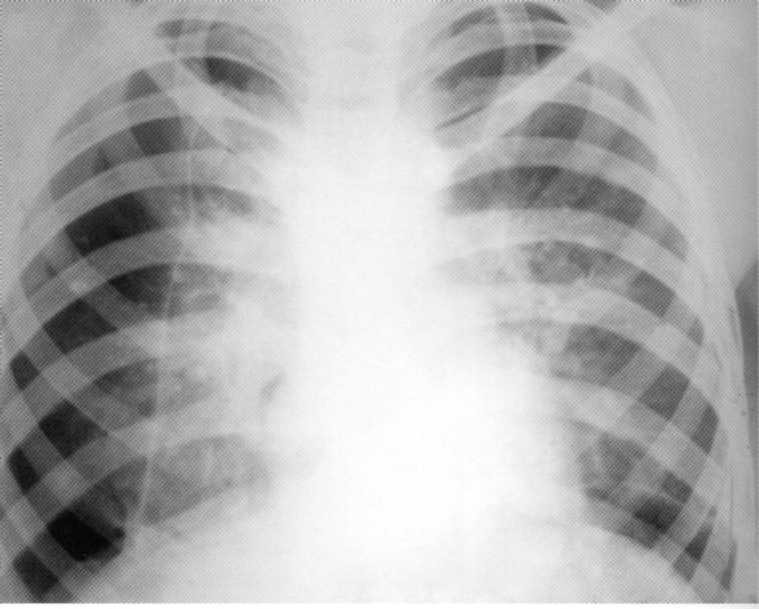
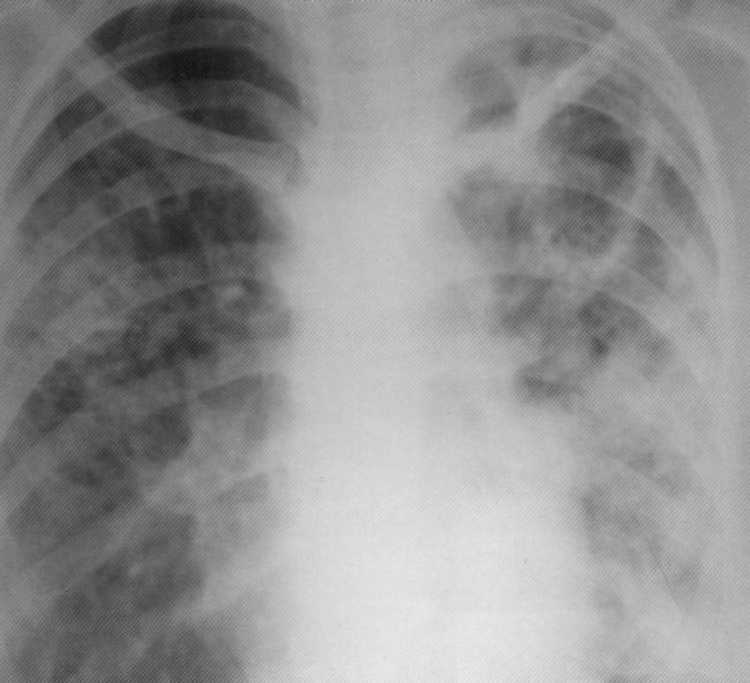
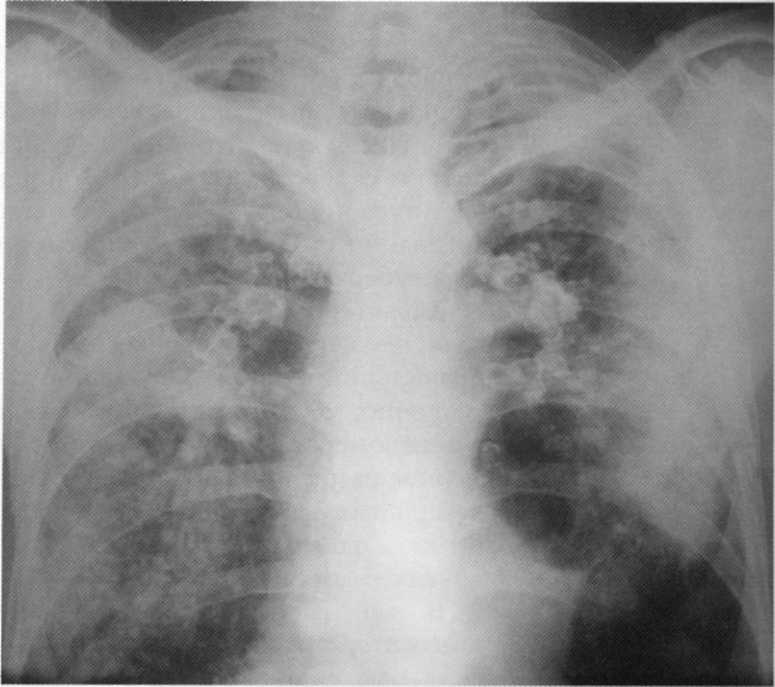
Pacienta, 10 rokov. Bilaterálna nižšia deštruktívna pneumónia
Pacienta, 10 rokov. Bilaterálna nižšia deštruktívna pneumónia stafylokokovej etiológie. Na rádiografii pľúc na oboch stranách v nižších dolároch sa určujú infiltračné tiene so zameraním vonkajšie kontúry a individuálne ohniskové osvietenie rôznych veľkostí a tvarov. Vpravo - dutina veľkosti 4x5 cm. Proces zahŕňal Costal Plegre 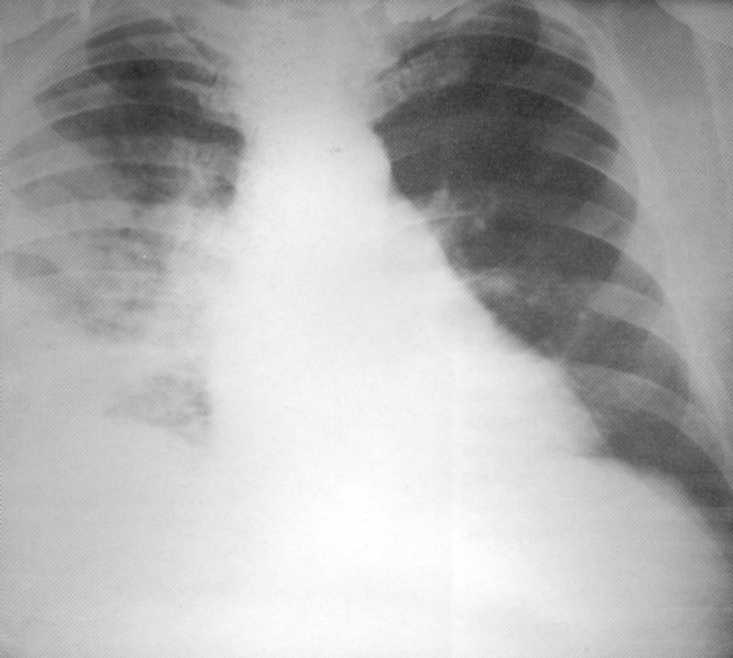
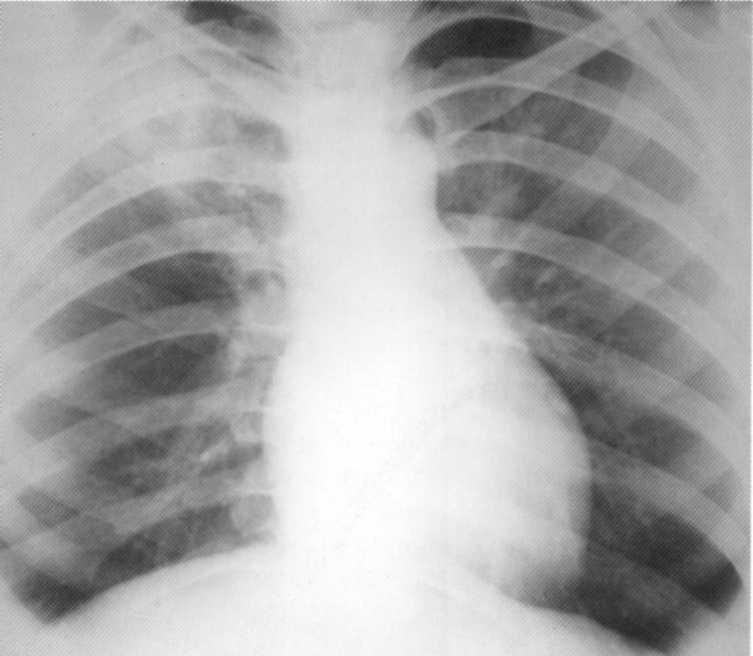
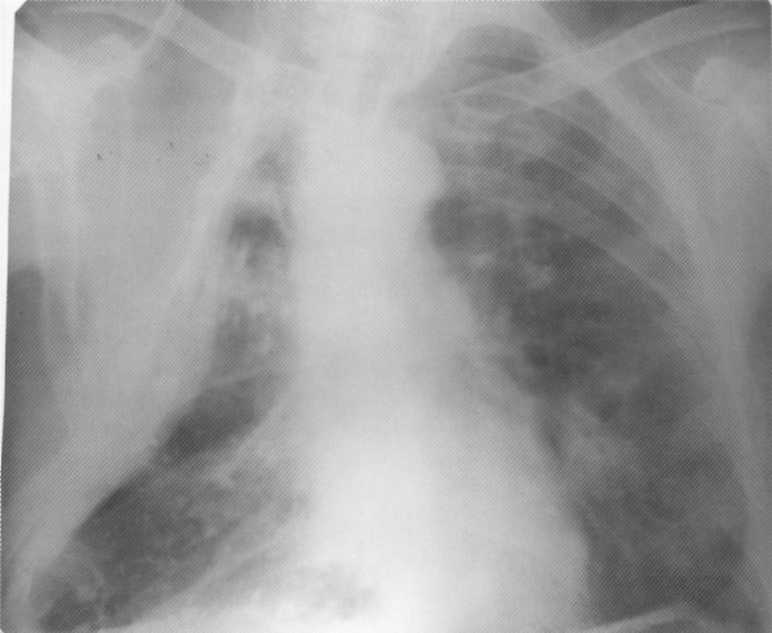
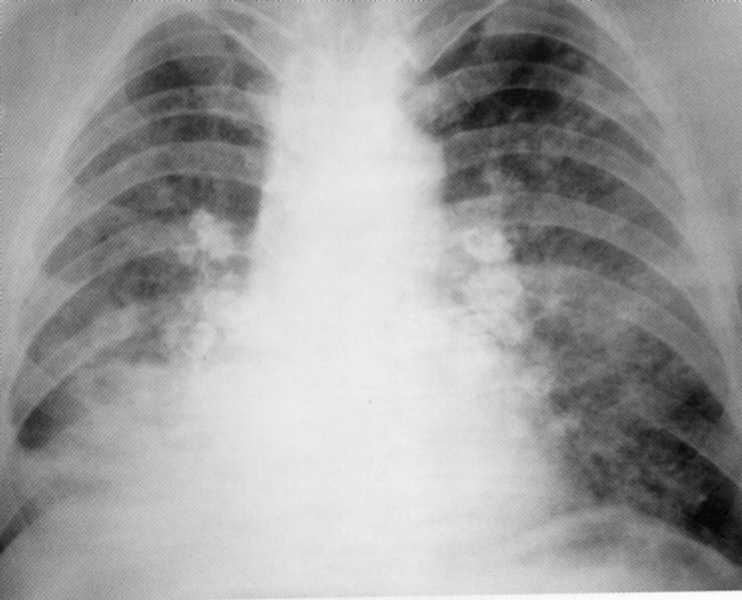
Pacienta, 65 rokov. Kompletná pravicová celková pneumónia komplikovaná parapnemickým pleurite. Na snímke pravej časti druhého okraja až po membránu - infiltračný non-homogénny intenzívny tieň s non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-non-fit. Nad membránou na pravej strane nie je branchfragmálna sínusa definovaná, ako je uvedené
pleurálny výpotok. Vľavo - vikár emfyzém.
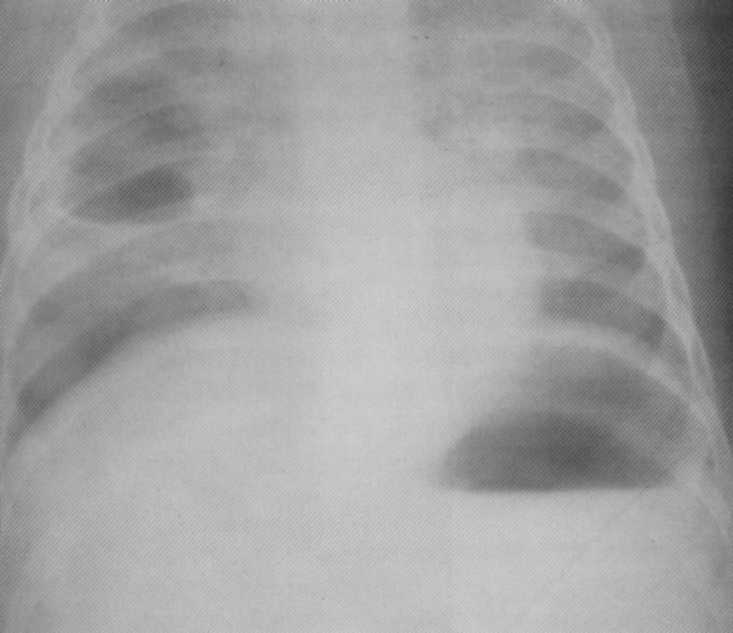
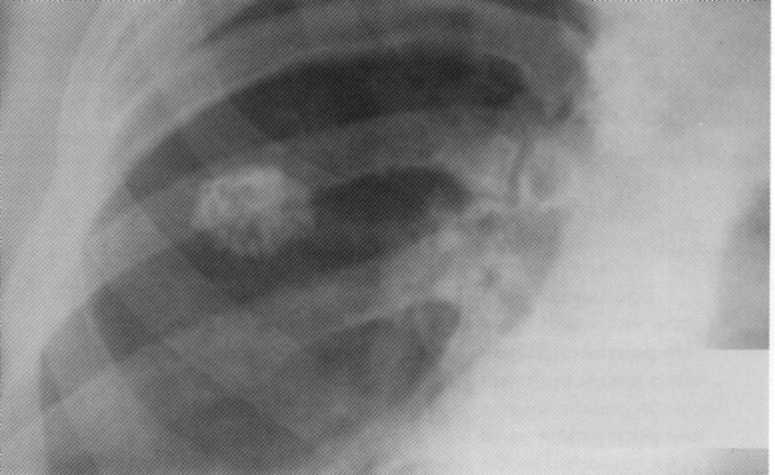
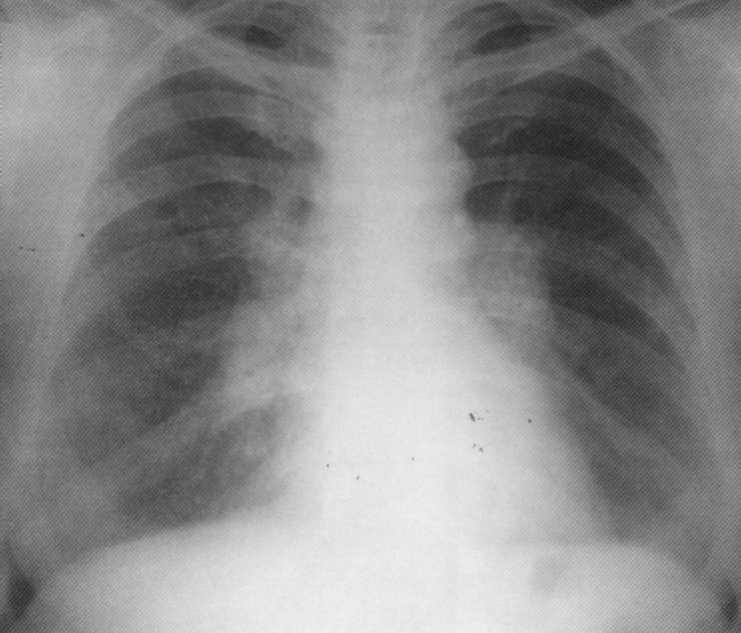
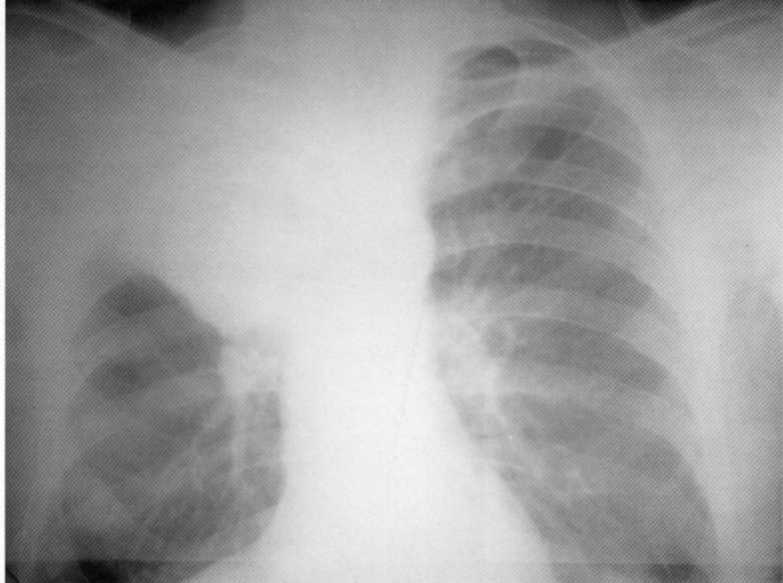
Pacient, vek 3 mesiacov. Staphylococcus deštruktívna pneumónia. Na pravej strane v hornom podiele - dutina degradácie 3x4 cm vo veľkosti s hladkými vnútornými obvodmi. Zostal v hornom podiele je infiltračný zápalový proces. Diagnóza sa potvrdzuje k sekciám.
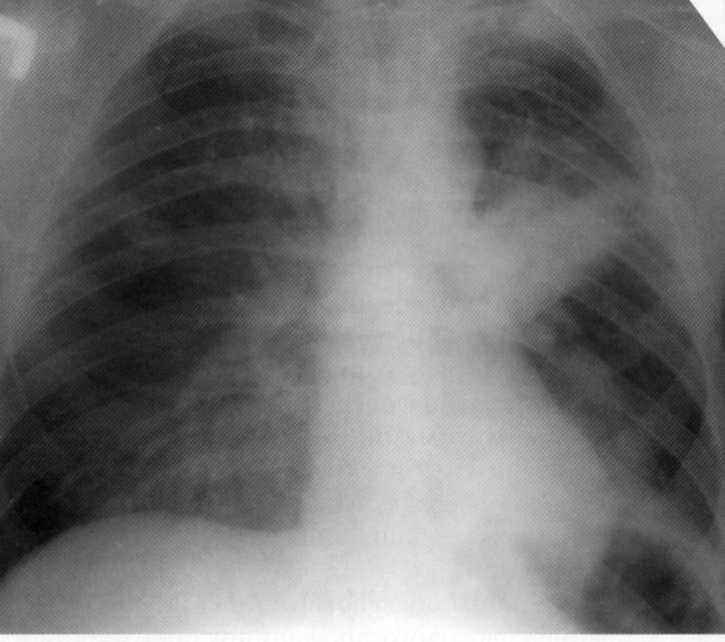
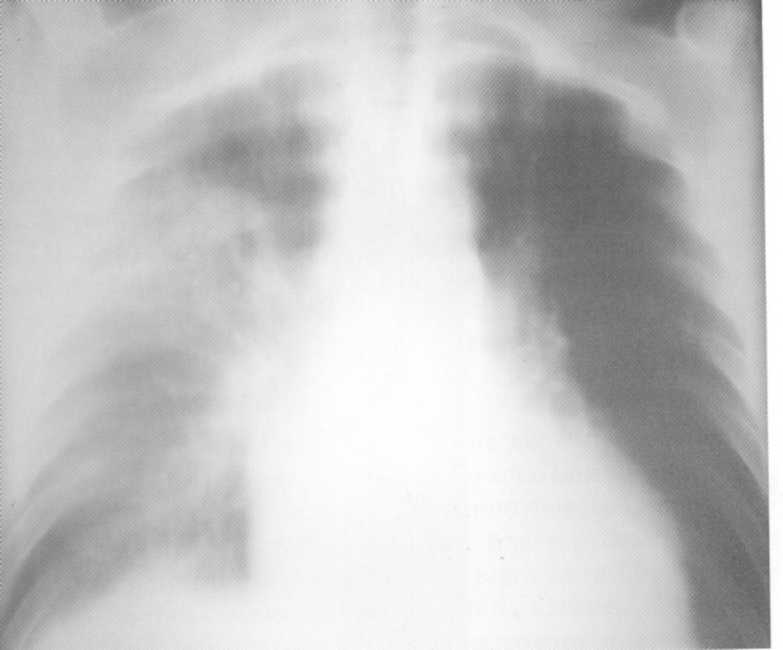
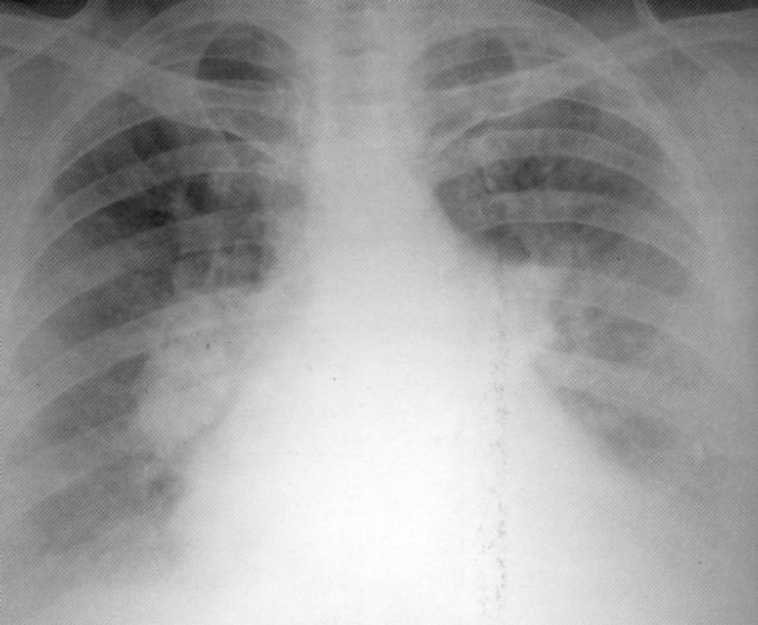
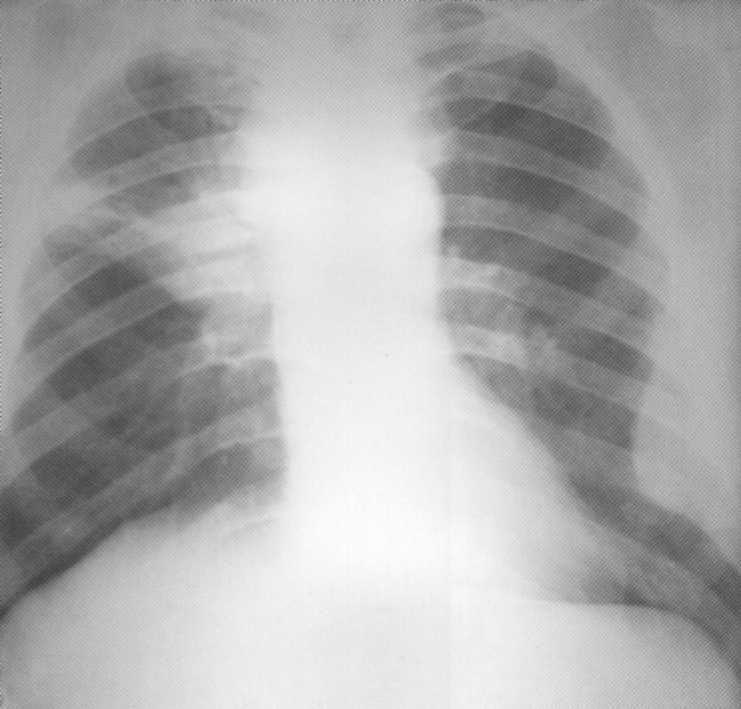
Pacienta, 29 rokov. Na rádiografiách B.S. 3
- Intenzívne homogénne tieňovanie spojené s koreňou a relatívne jasnými vonkajšími hranami. Vzhľadom na lokalizáciu a charakter tieňov bola potrebná diferenciálna diagnóza s blastomatóznym procesom. Avšak po komplexnom nešpecifickom antibakteriálnej liečbe v nemocnici po dobu 3 týždňov, oživenie prišlo. Klinická diagnóza "Supernopoly Pneumonia".
ABSCESS LIGA
Absces, gangrén pľúcneho a bronchického ochorenia ako jednotlivé nosologické formy pridelené Laennek späť v roku 1819
Absces svetla je primárnym alebo sekundárnym infekčným deštruktívnym procesom nekrytovej etiológie s hnisavým tavením svetelného tkaniva a tvorbou jednej alebo viacerých dutín obklopených perifokálnymi zápalovým infiltráciou. V ohrozovacej väčšine prípadov sa pozorujú jednorazové abscesy pľúc. Na rozdiel od abscesu, masívna infekčná nekróza s matným (zhnitým) dezintegráciou a tkanivom tkaniny, ale bez jasného vymedzenia z životaschopného parenchýmu, predstavuje ťažší stav, ktorý je považovaný za pľúcny gangrén. Niekedy s energickým ošetrením, existuje transformácia pľúc v Absces Gangren. V takýchto prípadoch sa vytvorí dutina s roztavenými sekvenciami. Absces, Absces a gangrena je zjednotený termínom "deštruktívny pneumonit", alebo "akútne infekčné zničenie pľúc."
V závislosti od mechanizmu a dráhy výskytu, odsúdenia, tupú, metaponsko, hematogénne embólie, lymfogénne, traumatické abscesy sú pľúcne. Riziko abscesov je vysoké u pacientov s chronickými ochoreniami pľúc, s bronchiálnou prekážkou v dôsledku rakoviny, s aspi-radikálnou pneumóniou proti pozadia chronického alkoholizmu, duševných chorôb, štrukturálnych zmien v halynxe a pažeráku, neuromuskulárnych poruchách, anestézii, Miestna anestézia bronchickej sliznice s bronchoskopiou, ako aj s poklesom antimikrobiálnej reaktivity organizmu u pacientov s chronickým alkoholizmom, cukrovkou, primárnou alebo sekundárnou imunodeficienciou. Tendencia k zničeniu ľahkého tkaniva s tvorbou láskyplnosti je pozorovaná v pneumónii, v dôsledku gramnegatívneho mikrobiálneho fluóru, ako aj FRADLANDER spôsobeného Streptococcus a prútikom.
U pacientov s ostrým abscesom na rádiografy, veľká (3-10 cm veľkosť, a niekedy zaberajú takmer celý podiel pľúc) homogénny tieň pravého tvaru s hladkými obvodmi. Absces pľúcny absces na pôdu pneumónie dáva zaokrúhlený tieňKeď je stále naplnený nekrotickými hmotnosťami a jemne a nie je vypustený s bronchusom (uzavretý absces). Po prelome žľazy v bronsku sa vytvorí dutina nesprávneho tvaru s nehomogénnom obsahu a nerovnomerným stenám v hrúbke. Ako nekrotické masy odmietnuté, hrúbka steny kapsuly sa stáva rovnomernejšou a vonkajšími a vnútornými kontúrami dutiny sú čierne. Dutina získava oválny alebo takmer zaoblený tvar. Zobrazí sa horizontálna úroveň tekutiny. Infiltračné zmeny možno určiť a na strane porážky, je tieň koreňa pľúc, spravidla expandovaný a štruktúrovaný.
Chronická absces a falošná cysta majú zvyčajne nepravidelnú formu a sú niekedy viackomory. Sekvencia, nerovnomerná vnútorná dutina okruh, prirodzenosť hrúbky steny abscesu sú spôsobené prítomnosťou nezamietnutých nekrotických hmôt. Horizontálna úroveň tekutiny je charakterizovaná akútnym osvetľovacím abscesom a s chronickou abscesovou horizontálnou úrovňou sa považuje za dôsledok nedostatku drenážnej funkcie Bronchi. S dlhodobým chronickým abscesom alebo falošnou kefou na X-ray-noomogramoch v niektorých prípadoch sa nájdu kalcinované tracheoobronchi lymfatické uzliny.
Diferenciálna diagnóza akútnych a najmä chronických abscesov sa uskutočňuje s periférnou karcinómom pľúc vo fáze degradácie, obmedzenej tuberkulózy (tuberkulózovej, kavernózneho procesu), echinokokózy, referencie. Treba poznamenať, že pacienti s abscesom ľahkej gravitácie klinického obrazu ako celku zodpovedajú zmenám zisteným počas rádiografie, zatiaľ čo tuberkulóza, echinokokóza, rakovina pľúc dlhý čas pokračovať s malými príznakmi. Retenčná cysta je zvyčajne náhodná nájsť. Spolu s klinickými a rádiologickými údajmi je dôležité vziať do úvahy výsledky bronchoskopie, cytogistologického výskumu, hľadanie mykobaktérium tuberkulózy (MW), ako aj účinnosť komplexnej nešpecifickej antibakteriálnej terapie. Niekedy je potrebná vypočítaná tomografia alebo nukleárna magnetická rezonančná tomografia (NMR) pre konečnú formuláciu diagnózy.
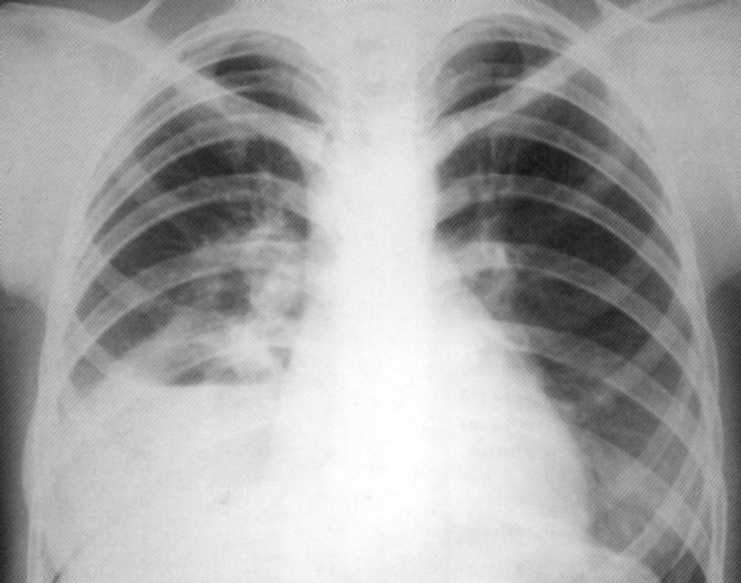
Pacienta, 1 3 roky. Odolný bol ošetrený ambulantný z bronchitídy a pneumónie. Na rádiografii - veľká akútna absces spodného podielu správneho svetla s horizontálnou úrovňou tekutiny a zápalových infiltrácií okolo. V dolnom podiele ohniska ľavého svetla.
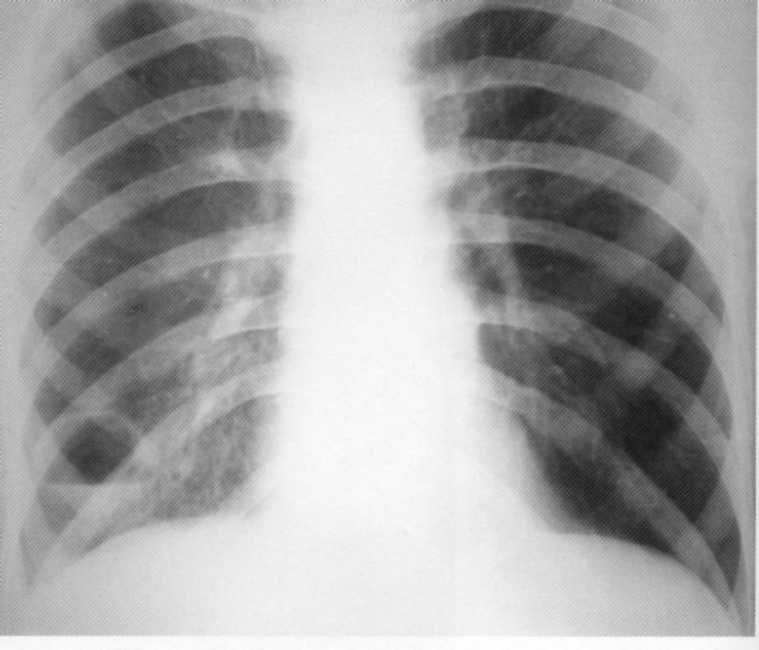
Pacienta, 28 rokov. Tam bol ambulantný z bronchitídy, pneumónie, myozitídy. V nemocnici sa nachádza akútna absces nižšieho podielu pravého krídla pľúc s jasnými vonkajšími kontúrami a horizontálnou úrovňou tekutiny na pozadí blokády kanalizácie bronchi. Prevádzkované: odstránené dva segmenty nižšieho podielu.
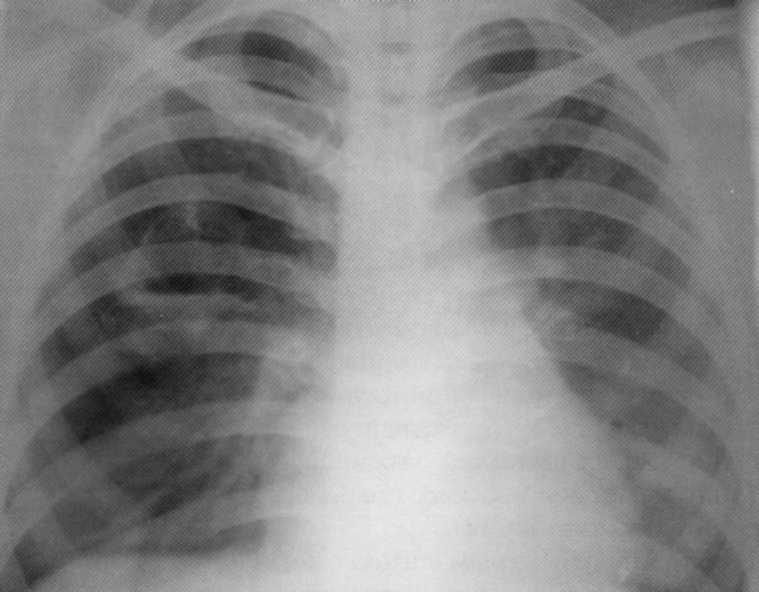
Pacienta, 21 rokov. Diagnóza "ostré bronchitídy". Tam bol ambulantný. Dôvodom hospitalizácie bol hemochkali.
Nemocnica je diagnostikovaná s chronickým abscesom horného podielu pravej pľúc. Dovolenka absces je deformovaná, existujú drobné sekvedery jednotiek, horizontálna úroveň je nevýznamná.
V hornom podiele ľavého pľúc - ohniská.
Bronchikátové ochorenie
Jeden zo zakladateľov moderných učení o bron-Hoektickom ochorení (BEB) Ciegielnik A.YA. (1968) považuje za infikovanú bronchiektáziu.
Odzrenie BEB (nozologická forma) z broncho-extatasázy (patologického stavu) je v podstate, pretože druhý dlhý čas sa nemusí klinicky prejaviť. Infekcia bronchide-panvy s vývojom chronického procesu spájania vedie k BAB, ktorá by sa mala vždy považovať za získané ochorenie.
Bronchikázy, spravidla, sa objavujú v ranom detstve na pozadí postnatálneho rušenia diferenciácie bronchiálneho dreva po pneumónii, osýpka, pertussis, scarletins, infekčnej vapotitíde, adenovírusovej infekcie a len 6% prípadov sú vrodené. Bronchidektázia môže tiež vzniknúť proti pozadí zápalu pri bronchiálnej obštrukcii a atelektáze (cudzie telesá v bronchopoch, nádoroch), aspiračnej pneumónii (u jedincov trpiacich chronickým alkoholizmom a drogovým závislosťou), dedičné anomálie (Mukobox-cydóza, vrodená cyiliárna dyskinéza, intra-vysokú sekvestráciu), vystavenie bronchopulmonálneho systému chemických zlúčenín (párov amoniaku, telesnej otravy látok).
Vo forme bronchiektázy môže byť valcová, tkanina, plachý a zmiešaný. Bronchikázy sú spravidla lokalizované v bazálnych segmentoch dolných lalokov, zriedka v stredných a horných oddeleniach pľúc. V 70-80% prípadov sú bronchiektázy jednostranné. Ľahká tkanina v zóne poškodenia ostro znižuje objem, sa stáva hustou, bezvzduchovými, emfyzéznými miestami. S nekomplikovaným baba, infekčný zápalový proces pokračuje v bronchiálnom strome bez explicitného infiltrácie parenchýmu pľúc.
Na rádiografiách pacienti s BAB detekujú zníženie objemu zmenenej časti pľúc, Dolkovoy, segmentového alebo akciového tesnenia, úsekov fibrózy a emfyzému, dutiny naplnených vzduchom, ako aj zahusťovaním a tesniacim bronchi, v zriedkavých prípady - mediastinal posunutie smerom k lézii.
Bronchoectasius môže byť konečne overený pomocou bronchografie. Metóda vám umožňuje detekovať rôzne tvary a dĺžky zmeny bronchiálneho stromu.
V posledných rokoch bola bronchografia prakticky nepoužitá v súvislosti s rozsiahlym zavedením CT a NMR pľúc. Avšak, bronchografia, rozlišujúca nízka cena a jednoduchosť popravy, s BAB vo väčšine prípadov môže prekročiť informativosť ako CT a NMR. Diferenciálna diagnóza BAB sa vykonáva s chronickou hnisavou bronchitídou, ľahkým abscesom, tuberkulózou, rakovinou pľúc. Keď sa bronchiecasses nachádzajú metódami bronchografie, CT alebo NMR a zodpovedajúce symptómy, diagnóza sa stane spoľahlivým. Dôvodom takýchto štúdií by mal byť mladý vek pacienta, dlhá história ochorenia, časté exacerbácie, kašeľ s hnisavým spútaním, hemoptysis, inxiačný syndróm, teplota subtebrile, najmä asymetrických jednostranných zmien v bazálnych oddeleniach pľúc v \\ t Absencia dutiny alebo infiltrátu, negatívny výskum ITB. 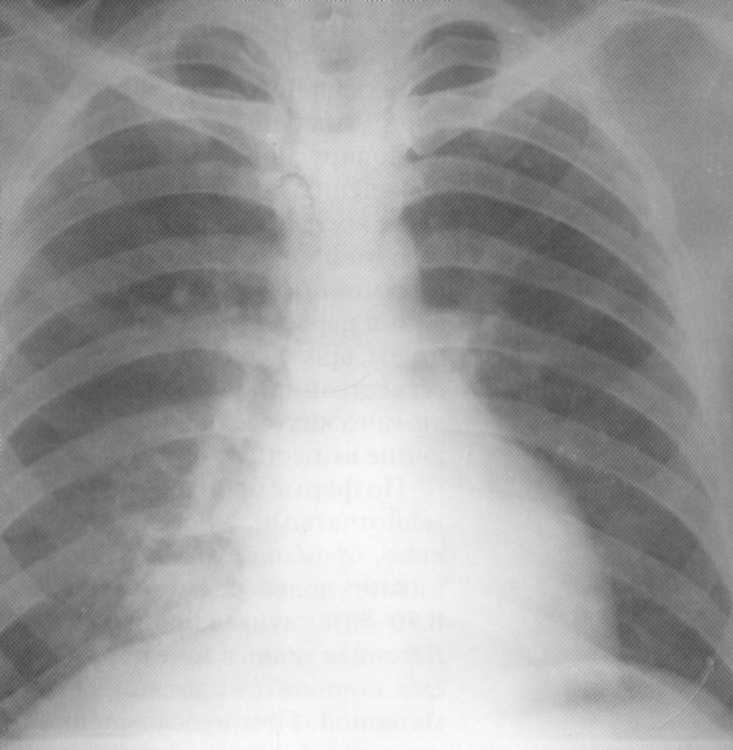
Pacienta, 23 rokov. Klinické a rádiologicky diagnostikované viaceré bronchieks v dolnom podiele pravého svetla, v niektorých z nich - horizontálna hladina kvapaliny
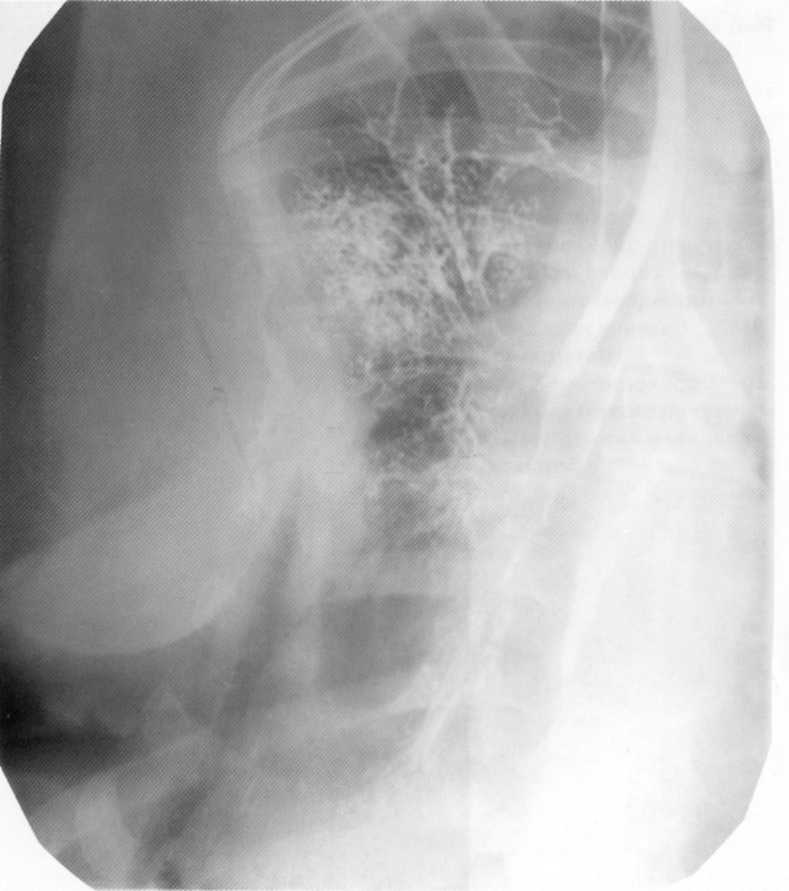
Pacienta, 1 2 roky. Odolné bolo liečené z "chronickej pneumónia" a bronchitídy. Bronchografia: Rôzne formy bronchiektázy v hornom podiele pravej pľúc.
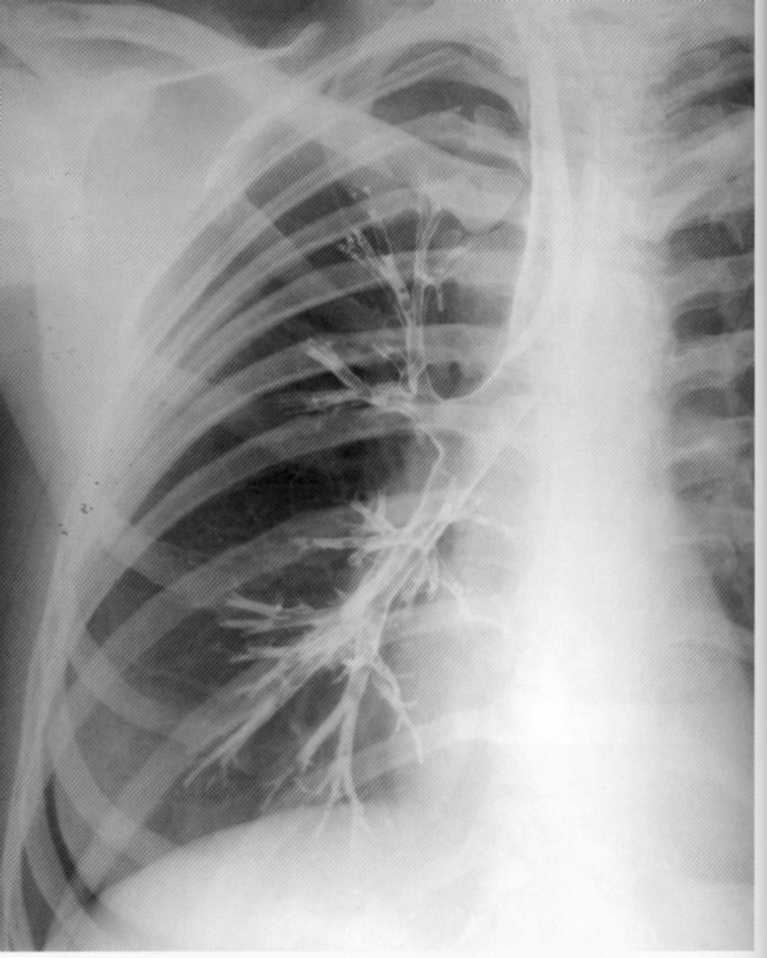
Pacienta, 20 rokov. Trpí opakujúcou sa bronchitídou. Na vylúčenie bronchiectasis sa bronchografia uskutočnila na pravej strane. Diagnóza bronchikátového ochorenia je vylúčená: normálny bronchogram, štruktúra hornej, strednej a nižšej triedy bronchi je jasne viditeľná.
Pľúcna tuberkulóza
Tuberkulóza pľúc je najbežnejšou anthropozonózou. Ochorenie je spôsobené špecifickým kauzačným činidlom - tuberculosis mykobaktériou. Vysoké objemné MWS v citlivých na zvieratách a ľudia sa rýchlo znásobili v tele, nie sú zničené fagocytmi a spôsobujú progresívnu tvorbu nomobodíkových ohniskách.
Infekcia tuberkulózou sa vyskytuje aerogénne, menej často - alimentárna alebo kontaktná cesta. Existujú rôzne typy mykobaktérie, patogénne pre ľudí: ľudský, vzostupný a vták. Hlavným zdrojom infekcie je choroba, ktorá vyžaruje MW. Určité nebezpečenstvo pre osobu je veľký rohatý hovädzí dobytok a aspoň iné domáce a voľne žijúce zvieratá s pacientom s tuberkulózou. V týchto prípadoch sa vyskytne infekcia druhov hovädzieho dobytka MVT. Zdroj infekcie vtáka na MW je niekedy chorý hydina.
Primárna infekcia (infekcia) s Mycobaktériou prichádza v detských a adolescentných obdobiach. Opravy ochorenia sú následne v dôsledku endogénnej reaktivácie infekcie tuberkulózy alebo exogénnej superinfekcie. V tomto ohľade sa rozlišujú primárne a sekundárne formy tuberkulózy pľúc.
Primárny komplex tuberkulózy
Primárny komplex tuberkulózy sa nachádza hlavne u detí a adolescentov primárna infekcia MBT. Choroba sa vyznačuje poškodením ľahkého tkaniva (primárny vplyv), špecifickej lymfangitídy a zapojenia regionálnych lymfatických uzlín pľúcnych koreňov.
Znamenie infekcie a prípadne, ochorenie sa považuje za "otáčanie" tuberkulínových vzoriek, keď prvýkrát u pacienta pacienta, test Manta s 2 tuberkulínovými jednotkami (tie) sa stáva pozitívnym.
Klinický obraz primárnej tuberkulózy komplexu je vo veľkej miere závisí od fázy procesu tuberkulózy (bronchogénna seečka, infiltrácia, zničenie), prevalencia zmien tuberkulózy a dostupnosť komplikácií. Na overenie diagnózy sa vykonáva röntgenové ray-tomografické vyšetrenie, opätovne vzorka Mantu, štúdium umývacích vôd bronchi na MBT (mikroskopia a siatie na živín médiá).
S nekomplikovaným primárnym tuberkulóznym komplexom tečie s malým axipputom. X-ray v pľúcach detekciu ohraničeného ohňostroje-infiltračné tiene, mierny nárast intragénnych lymfatických uzlín a slabo exprimovanej lymfungotitídy.
Komplikovaný priebeh primárneho komplexu tuberkulózy je častejšie u detí mladších ako 3 roky a môže sa prejaviť intoxikácie, nízko produktívny kašeľ a dýchavičnosť. Charakterizované decaće foci, vývoj pleurite, špecifického endobronchitu. Niekedy je progresívny priebeh komplexu tuberkulózy s tvorbou primárnej dutiny a casomino-nekrotickej reakcie v ľahkých a intrahulessových lymfatických uzlinách.
Pre moderná liečba Primárny komplex tuberkulózy spravidla dochádza k jeho absorpcii. Niekedy existuje obnovenie s tvorbou listových uzlov koreňa pľúc. 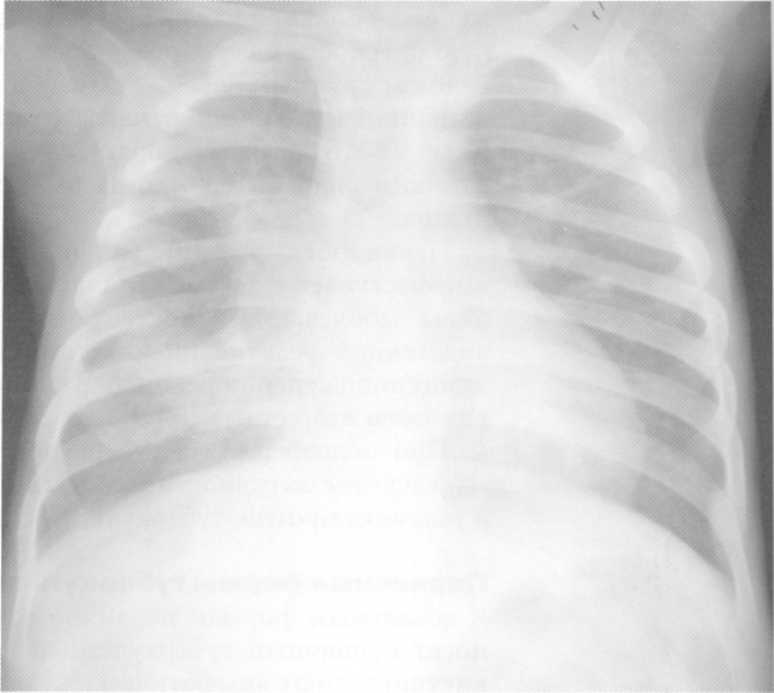
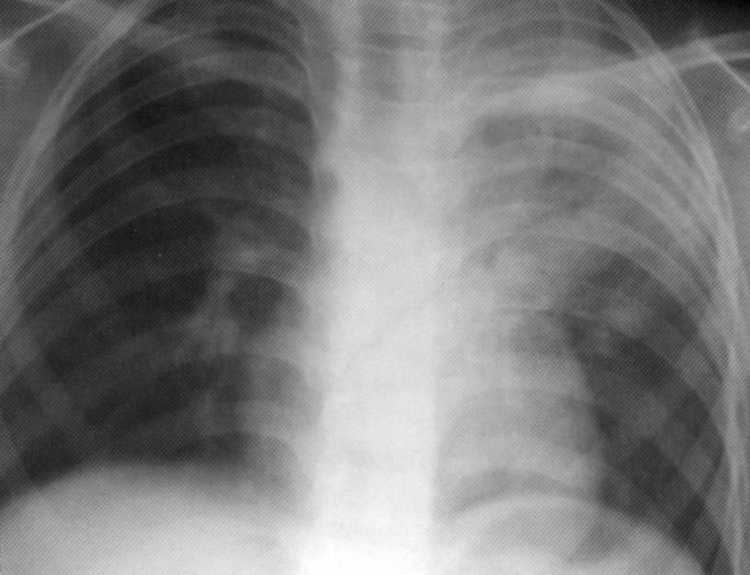
Pacient5 rokov. Primárny komplex tuberkulózy vpravo v infiltračnej fáze. Na snímke v dolnom podiele správneho svetla - intenzívne homogénny tieň s jasnými vonkajšími kontúrami, úzko spojené s postihnutými tracheobrichiálnymi a bronchopulmonálnymi lymfatickými uzlinami koreňa pľúc.
Test Manta 1 8 mm
Pacient, 1 rok a 6 mesiacov. Primárny komplex tuberkulózy vo fáze infiltrácie v hornom podiele ľavého pľúc. Stanoví sa intenzívne homogénne tieňovanie celého horného podielu s poškodením bronchopulmonálnych lymfatických uzlín. Test Manta 1 7 mm.
Pacienta, 1.5 rokov. Bilaterálna primárna tuberkulóza komplikovaná spontánnym pneumothorax vpravo. Test Manta 1 8 mm
Pacienta, 17 rokov. Centrum gonu v hornom podiele pravej pľúc (jedna z možností zvyškových zmien po vyliečení komplexu primárneho tuberkulózy).
Ohnisková tuberkulóza pľúc
Ohnisková tuberkulóza pľúc je najbežnejšou formou sekundárnej tuberkulózy, ktorá je prevažne produktívny zápal vo svetelnom parenchýme. Môže sa vyvinúť v dôsledku hematogénneho šírenia alebo na lymfázovej dráhe reaktivácie zo zvyškových zmien v infekcii tuberkulózy v ľahkých tkanivách a mediastinálnych lymfatických uzlinách alebo v dôsledku exogénnej superinfekcie. Zároveň s kvalifikovanou liečbou existuje výsledok akéhokoľvek výraznejšej formy tuberkulózy na obmedzené fibrózne ohniská.
Vo väčšine prípadov, ohnisková tuberkulóza prebieha benígny s vymazaným klinickým obrazom kvôli hlavne sprevádzajúcej javy chronickej endo alebo panry. Počas exacerbácie procesu tuberkulózy vo fáze infiltrácie a deštrukcie sa pacienti sťažujú na nízko-produktový kašeľ, teplotu subjektile, potenie, všeobecnú slabosť. Dobrý deň sa môže objaviť. Fyzické údaje sú trochu vyslovené. S auscultáciou sa niekedy počúva tvrdý dych, suché stretnutia. V periférnej krvi sa stanoví nízka leukocytóza, leukocytový posun doľava a zvýšiť.
Vedúci diagnózy ohniskovej tuberkulózy pľúc je X-Ray-Miografická metóda. S pomocou tomografie, môžete odhaliť "soft-focal" a fibróznu ohniskovú tuberkulózu. Tomografia presne vám umožní určiť lokalizáciu ohniska, ich počet, hustoty a povahu vonkajších kontúr. Zvyčajne na rádiografoch a tom, sú detekované jednoduché alebo viac ohniskov rôznych lisov od 0,5 do 1,0 cm s kazetózou v strede, ktoré sú umiestnené v horných kortikálnych častiach jedného alebo oboch pľúc (obr. 73).
Určitý význam v diagnóze ohniskovej tuberkulózy je pripojený k mikroskopickým a bakteriologickým štúdiám spúta na identifikáciu MBT. Avšak, ako ukazuje skúsenosti, na detekciu mykobaktérie u pacientov s ohniskami tuberkulózy pľúca môžu byť relatívne zriedkavé.
Infiltračné pľúca tuberkulózy
Infiltrácia tuberkulózy v pľúc je bronchopneumónium zápalové zameranie s katekózou v strede. Na rozdiel od ohniskových foriem s hlavne produktívnym zápalom je infiltračná tuberkulóza charakterizovaná prevahami exsudatívneho komponentu tendenciu deciceiácie, bronchiogénneho sektora, ako aj pozitívnej dynamiky na nedostatočnú chemoterapiu.
Rozlišujú sa dva hlavné varianty prietoku infiltračnej tuberkulózy: progresívne (s rýchlym tvorbou deštrukcií a jasných symptómov) a staveniska (s nerentabilnými príznakmi).
Klinický obraz infiltračnej tuberkulózy pľúc je do značnej miery pripomína pneumónia. Pacienti sa sťažujú na blbosť alebo miernu horúčku, kašeľ s spútaním, potením, všeobecnou slabosťou, niekedy hemoptískou. Fyzikálne údaje sú oveľa horšie ako v nešpecifických zápalových ochoreniach a závisia od prevalencie a fázy procesu, prítomnosť deštruktívnych zmien v pľúcach. V krvi sa spravidla určuje mierna leukocytóza so zmiešaním vzorec vľavo, zvýšenie ESO. Výskum spumu s mikroskopiou alebo siatím na nutričné \u200b\u200bmédiá, často umožňuje detekovať MBT.
Pri povahe klinického a rádiologického obrazu sa rozlišuje niekoľko základných možností pre infiltratívne zmeny v pľúcach.
Infiltrát cloud, ktorý je určený vo forme jemného homogénny odtieň s nízkou intenzitou s nevertikálnymi rozmazanými kontúrami.
Zaokrúhlený infiltrát, ktorý je homogénnym tieňom slabej intenzity (k tomuto typu, skorý spojovací infiltrát As-Smati).
Lobit je rozsiahly negrogénny infiltrát, vzrušujúci celý podiel na pľúc a prezentovaný odtokom veľkých a malých ohniskách, v strede, ktoré často detekujú zničenie.
Pacienta, 14 rokov. Infiltračná tuberkulóza vo fáze degradácie horného podielu pravej pľúc. Na rádiografii v projekte horného podielu - infiltračný tieň s nevedavými vonkajšími okruhmi a osvietením v strede. MBT (+). Manta test 15 mm.
Pacienta, 38 rokov. Tomogram. Infiltračná tuberkulóza pravého svetla v fáze zničenia komplikovanej pleurite. MBT (+). Opakovane sa liečila bronchitída a pneumónia.
Casomic Pneumonia
Cucousous pneumónia je forma progresívnej špecifickej pneumónie, v ktorej k dispozícii k dispozícii nad peripokálnou exsudatívnou infiltráciou. Pneumónia caseous sa rozvíja v dôsledku masívneho vstupu do tela vysokého objemného MBT alebo ako komplikácie šírených a vláknitých procesov tuberkulózy na pozadí ostrej primárnej alebo sekundárnej imunodeficiencie. Agregovaným prípadom anatomických štruktúr sa rozlišuje jednostranná alebo dvojstranná acinquosna, lobular a bilaterálna kasomová pneumónia. Existuje dôvod domnievať sa, že lobar bohatý pneumónia je viac ako ľadová a lobulárna, je nezávislá forma tuberkulózy. Na rádiografiách sa určuje masívne tienenie zdieľania pľúc, jeden alebo obidva pľúca. Tiene sú tvorené viacerými ložiskami s nepárnymi vonkajšími kontúrami a odtokovou zameraním s mnohými osvierkami v strede a perifériou. Veľké ohnisko objavovania iných oddelení pľúc sú charakteristické. Vzhľadom na topenie caseometrických hmôt, tvorba obrovských dutín degradácie alebo viacerých menších dutín.
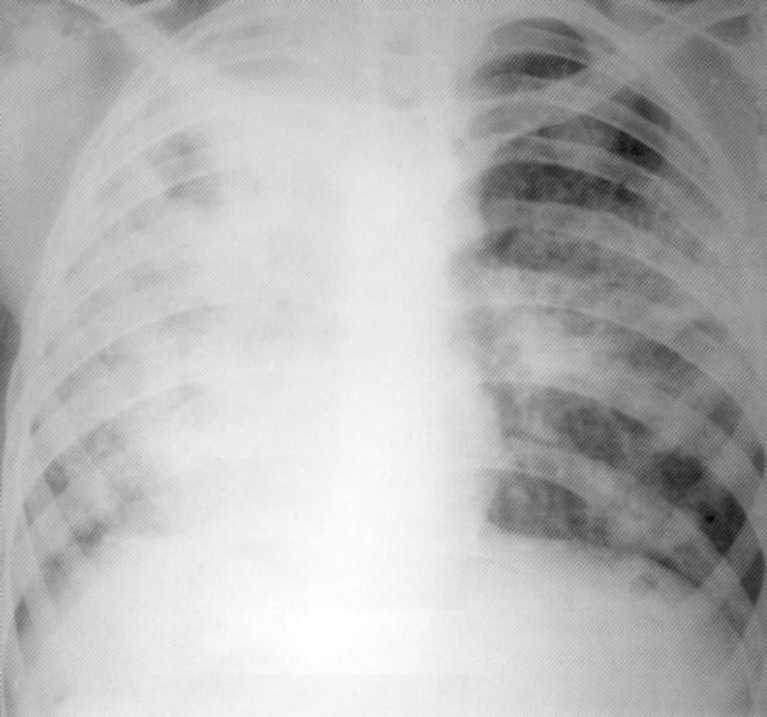
Pacienta, 11 rokov. Obojstranná príležitostná pneumónia vo fáze infiltrácie a viacnásobne degradácie. Prvýkrát. MBT (+).
Test Manta 1 2 mm
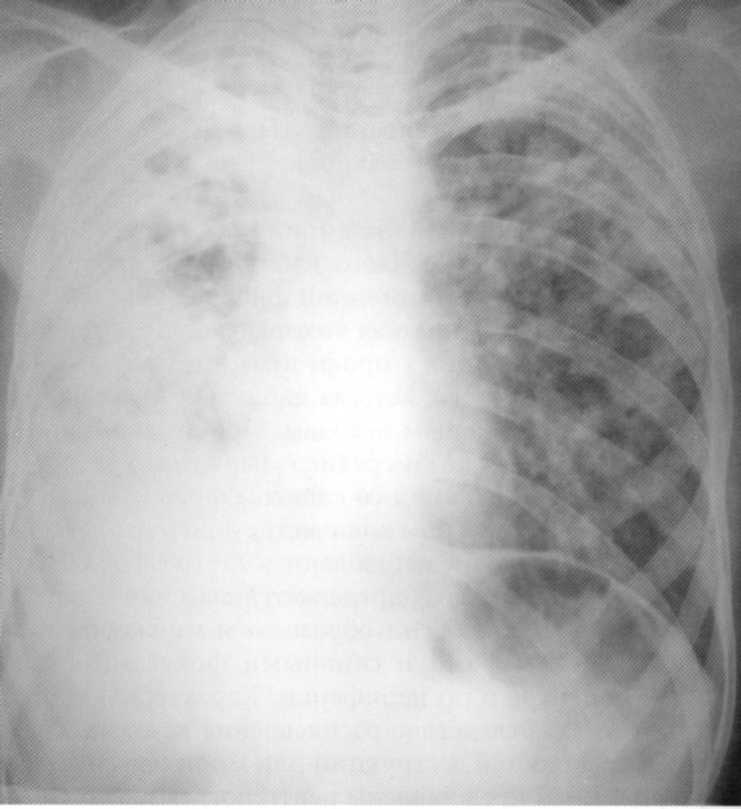
Pacienta, 15 rokov. Obojstranná celková caska pneumónia.
Odhalil počas fluorografického vyšetrenia. MBT (+). Zomrel v anti-tuberkulovej nemocnici z svetlého krvácania
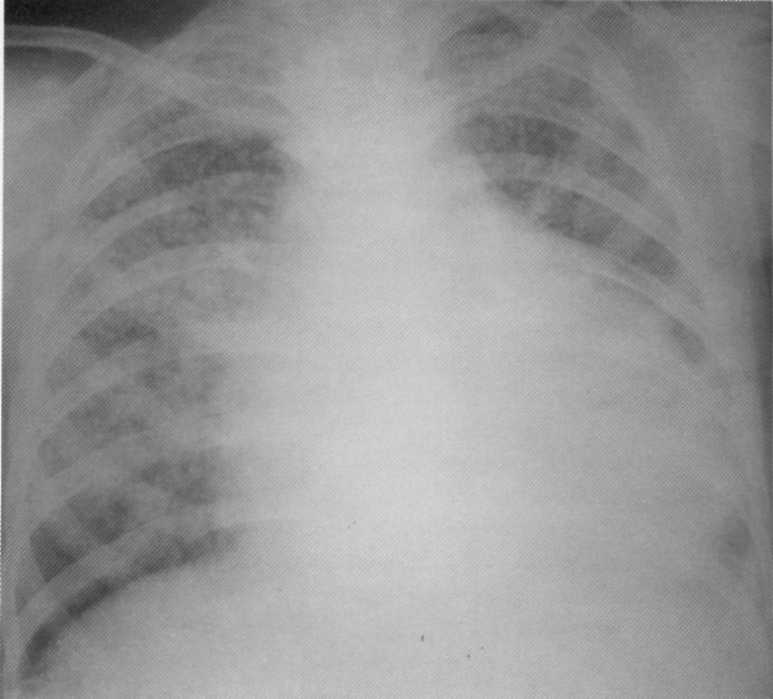
Pacienta, 28 rokov. Obojstranná príležitostná pneumónia s viacerými obrovskými dutinami zničenia. MBT (+). Extrémne neskorá diagnóza. Diagnóza sa potvrdzuje k sekciám.
Šírené pľúca tuberkulózy
Šírenie tuberkulózy pľúc sa vyvíja v dôsledku bakteriémie. Možnosti diseminovanej tuberkulózy sa vyznačujú patogenézou a klinickým a rádiologickým obrazom. U detí sa počas primárnej infekcie môžu vyskytnúť adolescenti a mladí ľudia mladého veku, akútnej a subakútnej šírenej tuberkulózy. Infekcia v takýchto prípadoch je distribuovaná hematogénnymi a lymfénnymi dráhami. Šírený proces u starších ľudí, spravidla je dôsledkom endogénnej reaktivácie starej tuberkulózy ohniská. Mitálna tuberkulóza je generalizovaný proces s tokom pľúc, pečene, sleziny, mozgových škrupín a iných orgánov a systémy. Symptómy ochorenia je určené prevahou porážky niektorých orgánov. U pacientov s Miliarnou tuberkulózou sa na rádiografii rádiografu nachádza viac, malý (priemer 1-2 mm v priemere), rovnaký typ jednotnej intenzity presadzovania, husto a rovnomerne umiestnený na všetkých poliach MOOLER. Vzhľadom na veľký počet ohniskov nie je vaskulárny vzor viditeľný. Keď subakútna, šírená tuberkulóza sa objavia ako malé aj väčšie krémové ohniská. U pacientov s chronickou šírenou tuberkulózou pľúc na rádiografiách sa pozorovalo ohnisko rôznych veľkostí a intenzít, v miestach tvoriacich konglomeráty, niekedy s ničením. Často vyvíja exsudative Pleurisy.
Pacienta, 24 rokov. Akútna diseminácia (miliard) tuberkulóza, komplikovaná exsudatívna perikarditída. Prvýkrát počas fluorografického vyšetrenia. Pacient získal liečbu v nemocnici tuberkulózy asi 10 mesiacov. Dokončená plná resorpcia ohniskov.
Kavernová tuberkulóza je charakterizovaná prítomnosťou v pľúcach vytvorených tenkostennej dutiny bez známok perifohodského zápalu, rozsiahle bronchogénne šírenie a vláknité zmeny v susednom svetelnom tkanive. Dutiny sú vytvorené u pacientov s infiltracovou, šírenou, ohniskovou tuberkulózou, počas rozpadu tuberkulóny alebo keď ochorenie je neskoro, keď je fáza zničenia dokončená tvorbou dutiny. V druhom prípade známky počiatočnej formy tuberkulózy prakticky zmiznú.
Kavernová tuberkulóza prebieha vlny. Počas obdobia poškodenia môžu byť klinické príznaky neprítomné. Počas exacerbácie sa objaví intoxikácia syndróm, kašeľ, niekedy hemochkami. MBT sa často nachádza, najmä v neprítomnosti chemoterapie.
Hlavné metódy diagnózy kavernóznej tuberkulózy - rádiografiu a rôntgenovú difrakciu štúdií svetla a spúta na MBT. Na rádiografiách sa určí prstencový tieň s tenkými stenami. Určitá hodnota u pacientov s kavernóznou tuberkulózou pľúc má štúdiu krvných testov v dynamike. Leukocytový vzorec vľavo, lymfopneus a zvýšenie ESP často ukazujú zhoršenie ochorenia relatívnou klinickou pohotovosťou. Overenie diagnostiky sa musí vykonávať v rámci špecializovanej nemocnice. Diferenciálna diagnóza by mala byť vykonaná s rozpadajúcim sa nádorom, chronickým abscesom, jedným azúrovým, bronchiektázmi.
Kavernová tuberkulóza je prechodná forma a je zriedkavá. Častejšie sa pozoruje vývoj vláknitého kavernóznej tuberkulózy, v ktorej sa vytvára jedna alebo viac dutín (jaskyňa) vo svetle na pozadí ťažkých vláknitých zmien a bronchogénneho šírenia s prevahou produktívneho zápalu nad exsudatívnym. Stena vláknitej dutiny je hustá kapsula pozostávajúca z troch vrstiev: vrstva caseometric nekrózy, špecifického granulačného hriadeľa a nešpecifického granulovaného tkaniva s prítomnosťou vláknitých zmien. Pneumoskleróza, cysty, bronchiektázy, emfyzém, tesniace nádoby sa vyvíjajú peripocyly, a existuje poškodenie plavidiel vo forme kŕčových žíl a aneuryzmu artérií v bronchi stene, čo môže viesť k hemoptácii a výške krvácania. Dutina sa uvádza v bronchiálnom strome a môže mať formu drenážnych bronchi.
F. ibrozno-kavernózna tuberkulóza pľúc pokračuje so zmenou obdobia exacerbácieja a klesá. Berúc do úvahy rôzne príznaky ochorenia, ktoré sa bežne môžu rozlíšiť tri klinické možnosti: 1) obmedzená, relatívne stabilná ruženec-kavernózna tuberkulóza; 2) progresívna vláknitá kavernózna tuberkulóza; 3) Fibrozno-CaveNová tuberkulóza s komplikáciami a ďalšími progresívnymi prúdmi do vývoja caseometrickej pneumónia, pacienti sa sťažujú na zvýšenie teploty, potenie, zníženie chuti do jedla, chudnutie, všeobecná slabosť, kašeľ s spútami, hemoptia. Niekedy je prestávka steny dutiny a spontánne pneumothorax dochádza. Hlavnou metódou overovania vláknitého kavernóznej tuberkulózy je klinická rádiologická kombinácia v kombinácii s častou detekciou v mokrom MBT.
Na rádiografie pacientov s vláknitou kavernóznou tuberkulózou sa jedna alebo viac dutiny nesprávneho tvaru s hrubými stenami odhalí na pozadí polymorfného obrazu vo forme spoločných a spravidla bilaterálnych vláknitých zmien, vzorov napätia, expanzie a posunutie a mediastinu v smere starých a masívnych zmien, pleurálneho pokládky bronchogénne šírenie. Ducha Mo.gUT majú veľkosť z niekoľkých centimetrov do obrovských dutín.
Pacienta, 1.2 roky. Prvýkrát bola diagnostikovaná dvojstranná vláknitá tuberkulóza pľúc. MBT (+). Na rôntgenovom difraktošom vzore vľavo v hornom podiele - obrovská dutina s hustými vláknitými stenami a infiltráciou, ktorá zaberá všetky ľavé svetlo. Právo - ohniská bronchogénneho šírenia polymorfného charakteru a viacnásobného zničenie dutiny.
Pacienta, 42 rokov. Pravostranné torakológie o vláknitej kavernóze tuberkulózy pľúc. Ľavý - viac ohniskov rôznych hodnôt a hustoty (výsledok
Tuba rculem pľúca.
Tuberkulóza pľúc je relatívne zriedkavý tvar tuberkulózy, ktorá sa prejavuje prítomnosť enkapsulovaného caskového zaostrenia vo svetelnej značke 1 až 3 v priemere a ďalšie. Rozlišovať homogénne, vrstvené, osamelé a konglomerát tuberkulóny. Zvyčajne nepostupujú po mnoho rokov a prejavujú sa. Avšak, niektoré tuberkulóny (častejšie ako 3-4 cm častejšie) sú náchylné na progresiu. Pri zhoršujúcom sa chorobekašeľ, hemoptysis, príznaky intoxikácie.
V diagnóze tuberkulózy sú dôležité rôntgenové difrakčné údaje a štúdia biopsytte získanú pri bronchoskopii. MBT sa zriedka identifikuje. Rádiograf zistí tieň zaobleného tvaru s námornými vonkajšími kontúrami. Niekedy v okružnom zaostrení určuje kosáčikovité osvietenie na úkor zničenia. Možné je aj perifokálna infiltrácia. a ohniská bronchoesseparácia génu.
Pľúca sartoidózy
Sarkoidóza pľúc - systémová chronická benígná choroba nejasnej etiológie, ktorá je založená na porušení imunitných mechanizmov (zmena pomeru subpopulácií T-lymfocytov), \u200b\u200bčo vedie k tvorbe epitelových buniek v orgánoch a tkanivách bez výrazného caseosa a perifokálny zápal s výsledkom resorpcie alebo fibrózy.
V súčasnosti v Rusku iv zahraničí sa začali uplatňovať medzinárodnú röntgenovú klasifikáciu sarkoidózy orgánov hrudníka, ktorú vypracovala Výbor európskej dýchacie cesty a Svetová organizácia sarkoidózy a iných granulomatických chorôb (1999), vrátane piatich etáp: \\ t
fáza 0 je normálny röntgenový žiak (v neprítomnosti viditeľných rádiografických zmien, diagnóza sarkoidózy nemôže byť vylúčená, ak má pacient kožené lézie);
etapa I - bilaterálna lymfadenopatia mediastinu (DLS);
fáza II - DLS v kombinácii s infiltráciou svetelného parenchýmu;
fáza III - ľahká infiltrácia bez DLS;
Pacienta, 38 rokov. Scaridóza Stage I. Odhalil náhodne s fluorografickým vyšetrením. Porážka intražiduálnych lymfatických uzlín je určená. Sťažnosti na malý kašeľ, slabosť, jednoduché pocity V hrudi. Negatívny test Manta. Tam bol ambulantný. Po 3 rokoch prišla úplná obnova.
Pacienta, 55 rokov. Sarkoidóza a štádium. Odhalil počas fluorografického vyšetrenia. Diagnóza sa podrobí histologicky. Manta test 5 mm. Na rádiografii - bilaterálny nárast intragénnych lymfatických uzlín s infiltráciou okolo nich a zapojenie sa do procesu parcterálnej Pleury vľavo.
Základom komplexu symptómov X-ray u pacientov so sarkoidózou dýchacích úrady predstavuje príznaky adenopatie lymfatický systém v ohrozovacej väčšine prípadov bilaterálneho), šírenia a vzájomných zmien v ľahkej tkanine, \\ tbouquelizované pneumosklerózou a aitolitídou. Vyznačuje sa polymorfizmu ohniskových tieňov v pľúcach, ich hlavne praženie lokalizácie.
Diferenciálna diagnóza sarkoidózy respiračných orgánovde práve s lymfómom lymfoganulomatózy, rakovina pľúc, tuberkulóza.
silikóza
Silikóza je najčastejším a ťažkým typom pneumokoniózy, ktorá sa nachádza v pracovníkov baníctva, strojovo budovaniu, porcelán-férie a metalurgickým priemyslom.
Choroba je spojená s dlhodobým toxickým účinkom na systém oxidu kremičitého bronchopier (Sio.,), obsiahnuté v kremennom prachu v slobodnom stave. Kontaktný čas s prachom, čo vedie k ochoreniu, sa šíri široko a pohybuje sa od 3 do 10 rokov a viac.
Charakteristickým morfologickým prvkom silikózy je granula, ktorá je uzlom zaobleného alebo nepravidelného tvaru. Počet silikotických uzlov je iný, spájajú sa, tvoria veľké uzly a konglomeráty. V rovnakej dobe, nerovnomerný rast vláknitého tkaniva sa nachádza v alveolárnych oddieloch, pozdĺž bronchi a ciev, čo vedie k vzhľadu v niektorých oblastiach svetla Dolkovy Atetectasis a v inom - emfyzéme.
V závislosti od prevahy procesu nodulovej alebo intersticiálnej fibrózy sa rozlišujú tri formy silikózy: uzlina (je bežná), difúzny sklerotický (intersticiálny), ktorý sa vyskytuje relatívne benígne a nodulárne (nádorové, nádorové) , vyžadujúci diferenciálnu diagnózu s nádorom pľúc. V prípade nádorovej formy sa siliko-uzly spojili do veľkých uzlov, ktoré môžu zaberať väčšinu podielu alebo dokonca celý podiel pľúc. U pacientov so silikotuberkulovou je morfologický obraz vo veľkej miere určený prevahou silikotického alebo tuberkulózového procesu.
Klinické a rádiologicky rozlišujú tri stupne silikózy. V etape i na rádiografoch na oboch stranách, expanzia a utesnenie koreňov pľúc, symetrickej amplifikácie broncho-vaskulárneho vzoru, jeho reštrukturalizácia na bunkovom type, prítomnosť malého množstva malých uzlín, najmä v polovici \\ t úseky svetelných polí. V počiatočnom období ochorenia sa pacienti sťažujú na vzácny suchý kašeľ, neurčitú nestálu bolesť v hrudi. Niekedy detekujú krabicu tón bicieho zvuku, tvrdý dych, rozptýlené suché kolesá. Funkčné indikátory vonkajšie dýchanie Dlho môže byť v normálnom rozsahu. V II etape silikózy, röntgenové znaky fibrózy a emfyzému sa zvyšujú, existuje zvýšenie počtu uzlín, ktoré tvoria ohniskové tiene od 1 do 10 mm s obrysmi chtivý. Počas tohto obdobia sa pacienti sťažujú na kašeľ s malým množstvom sliznice hnavého spútania, dýchavičnosti počas cvičenia a časom - odpočinkom. Existujú obštrukčné reštriktívne poruchy funkcie vonkajšieho dýchania. Klinický nástroj môže byť identifikovaný príznaky ľahkej hypertenzie. S auscultáciou sa zjavuje zameranie druhého tónu v druhom medzikontalóne vľavo od okraja hrudnej kosti; na EKG - zvýšenie zubov pásma v elektróde II, \\ tIii, aVF.Odchýlka elektrickej osi srdca vpravo, na rádiografiách - opuch druhého oblúka pozdĺž ľavého obrysu stredného tieňa, s DOPPLER-echokardiografia - výrazný nárast systolického a stredného tlaku v ľahkej artérii. V III fáze silikózy (klinické rádiologické) sa uzliny môžu zlúčiť do veľkých uzlov a konglomerátov, detegráciu bronchiálneho stromu a kalcifikácia koreňov pľúc. III stupeň ochorenia sa vyznačuje zvýšením respiračnej zlyhania, môžu sa vyskytnúť záchvaty udusenia. Zvuk boxového boxu je určený nad pľúcnymi poliami, počuť tuhé, uvoľnené dýchanie, suché a mokré podvody, hluk trenia Pleury. Hlavné parametre externej respiračnej funkcie sú prudko porušené.
Pacienta, 59 rokov. Miner viac ako 30 rokov skúseností. Na rádiografii oboch strán sú viditeľné veľké konglomeráty, reprezentované ohniskámi a infiltratívnymi zmenami. Röntgenový vzor zodpovedá silikóze Iii Štádiá (nádorová forma). Berúc do úvahy klinické a laboratórne prieskumy boli nainštalované silikotubercool. MBT (+). Respiračná porucha
2 stupne.
Pacienta, 60 rokov. V minulosti baník s dlhoročnými skúsenosťami. SilikózaIii Formy, tvar uzliny. Na rádiografii oboch strán - celková fibróza s veľkými konglomerátmi a léziami lymfatických uzlín. Vyjadrené pľúca emfyzému. Respiračná porucha 2 stupňov.
RAKOVINA PĽÚC
Rakovina pľúc (bronchiálny karcinóm, bronchiogénna rakovina) je malígny nádor, ktorý sa vyvíja z epitelu sliznice membrány bronchiálneho stromu.
Klinický obraz RL závisí od lokalizácie nádoru (centrálneho, periférneho), formy rastu (endofytu, exofický), histologickú štruktúru (jemnozbor, neebululárne), sekundárny zápalový
zmeny vo svetlom tkanive (rakovinový pneumonit, perifokálna pneumónia), štádium ochorenia, singuláre nešpecifickej hypergickej reakcie organizmu na nádor (paranelastické syndrómy).
Stredná rakovina pľúc
Predný príznak v klinickom obraze centrálneho (bronchogénneho) RL je kašeľ s nízkym produktom, ktorý neposkytuje úľavu pacientovi. Ochorenie sa postupne vyvíja, zvyšujúca sa intenzita pretrvávajúceho, non-liečeného kašľa u pacienta s chronickou bronchitídou umožňuje podozrenie na neoplazmus. Vyznačuje sa neoficiálnou sliznicou alebo sliznicovým spútami, niekedy s silnou krvou v dôsledku ulcerácie a povrchového rozpadu nádoru. Občas sa pozorujú krvácanie Hemlooking a svetlo.
S endobroociálnym rastom nádoru sú hypoventilácie a obtu-žiarenie emfyzém segmentu, a potom charakteristické príznaky atelektázy. Existuje dýchavičnosť rôznych stupňov závažnosti, neurčitou bolesťou inej intenzity v hrudi. Niekedy na strane lézie je možné rozpoznať nevybavenie hrudníka počas dýchania, oslabenie bronchofónu a vokálny jitter (S pneumóniou, existuje posilnenie), hlúpy zvuk výkonného umelca. S auskultation, s dýchaním ostro oslabené alebo neprítomné. Príležitostne je možné počúvať suché "bronchitické" sipot alebo postoje. Je možné vyvinúť spoločný pneumonitový alebo parakonický pneumónium, ktorý prejavuje vylepšenie kašľa s uvoľnením sliznice hnisavé spúta, vysokú horúčku, bolesť na hrudníku na úniku, leukocytóza so zmiešaním vzorca vľavo, zvýšenie ESO.
Klíčivosť nádoru v plevúre, hrudnej stene, perikardu alebo membrána (III stupeň RL) je sprevádzaný tvrdohlavým syndrómom bolesti, vývoj ex-sírne pleurite s akumuláciou v pleurálnej dutine serózne-hemoragických tekutina. Po evakuácii sa exsudát rýchlo (niekedy po dni) akumuluje, čo je nepochybne rozlišuje priebeh nádoru pleyrit z tuberkulózy, parapneumónovej, atď. Neskoré príznaky ochorenia sú uložené v pamäti a všeobecnej slabosti.
Diagnóza centrálneho žiarenia by mala byť zložitá a zahŕňajú polyposition rádiografiu hrudníckych orgánov, štúdie spúta, bronchoskopie s endobronchiálnou biopsiou. Pacienti s pleurálnym výpotrením sa uskutočňuje terapeutickou a diagnostickou pleurálnou punkciou. Centrálne RL sa vyznačuje komplexnou dynamikou tieňového obrazu, objektívne odráža stabilnú progresiu ochorenia. Na rádiografiách, tieňového fenoménu, vďaka rôznym objektom, nádorovým uzlom, atelektáza segmentu, alebo celý pľúcny podiel, hyperplazované lymfatické uzliny, pleurálny výpotok, metastázy. Často sa objavuje infiltrácia ľahkého parenchýmu v dôsledku ručného pneumonitov alebo paracenzijskej pneumónie. Pri klíčení nádoru v chrbtici sú príznaky jeho zničenia dobre viditeľné na bočnom rádiografiách.
Zmeny röntgenového žiarenia závisia od lokalizácie a foriem centrálneho RAL (endobronchiálne, peribroscovacím rozvetveným alebo peribronchiálnym uzlom). Primárny nádor s priemerom menším ako 5-6 mm je nemožné odhaliť na rádiografiách. Väčšia montáž je určená vo forme obmedzeného homogénny zatienenie priemernej intenzity spojenej s koreňom pľúc alebo susediacich s mediastinumom, s konvexným vonkajším obrysom, niekedy s viditeľným radiálnym radiálnym žiarením riadeným prachom z dospievania nádoru.

Pacienta, 61 rokov. Ambulancia z opakujúcej sa pneumónie sa opakovane opakovane opakovane opakovalo. V nemocnici, klinické a rádiologicky overené ľavostranné centrálne rakoviny s hypofarbectsis horného laloku (t 2
N. 1
M. 0
Štádium II). Diagnóza bola potvrdená pomocou CT.
Pacienta, 47 rokov. Centrálna rakovina horného podielu pravého svetla
(T. 2 N. 2 M. Q., Iiia štádium). Histologicky - rakovina rakoviny platelock
Pacienta, 57 rokov. Centrálna rakovina horného podielu pravého svetla s atelektázou vS. 3 (T. 2 N. 2 M., IV etapa). LIMITED Parakosteal Pleurisy vľavo v dôsledku metastáz.
Periférna rakovina Lekhkova
Periférne rakovina pľúc na dlhú dobu (2-5 rokov a viac) môže pokračovať v asymptomatickom a odhaľovaní náhodou, keď fluorografické vyšetrenie. Kašeľ a hemoptysis sú pozorované oveľa menej často ako pod centrálnym rakovinou a sú spôsobené sekundárnou klíčivosťou veľkých bronchi. V rozvíjajúcich sa prípadoch je možné rozvoj karcinómnej pleuritídy.
S periférnou rakovinou, rádiologicky odhalil tieň nádoru uzla s jasnými vonkajšími okruhmi. Rozdelenie nádoru vedie k tvorbe dutiny s hrubými stenami a nerovnomernými vnútornými obvodmi, niekedy s nízkou úrovňou tekutiny.
Diferenciálna diagnóza rakoviny periférnych pľúc sa musí vykonať s rakovinovými metastázami iných lokalizácií, benígnych nádorov, abscesov, retenčných azúrových, zdĺhavých pneumónia, tuberkulózy, echinokokózy.
Ak je nádor predpokladaný ľahko overiť diagnózu, okrem röntgenového ray, CT alebo NMR sú znázornené, ako aj bronchoskopia alebo transducer punkture biopsia.
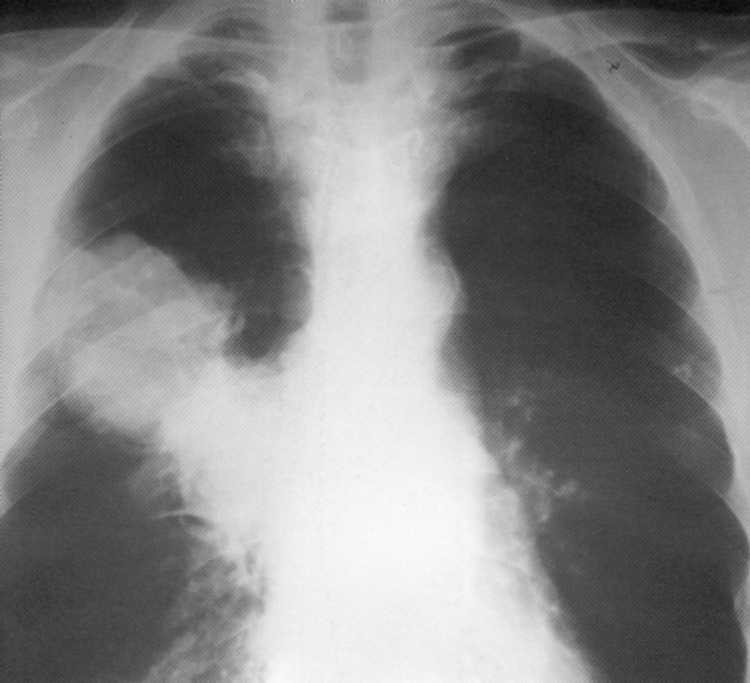
Pacienta, 52 rokov. Periférna rakovina horného podielu pravého svetla s klíčivosťou na blízku bronchi (T. 3
N. 2
M. 0
,
Iiia štádium). Na rádiografii - intenzívny homogénny tieň oválneho tvaru s jasnými vonkajšími kontúrami so zapojením lymfatických lymfatických uzlín. 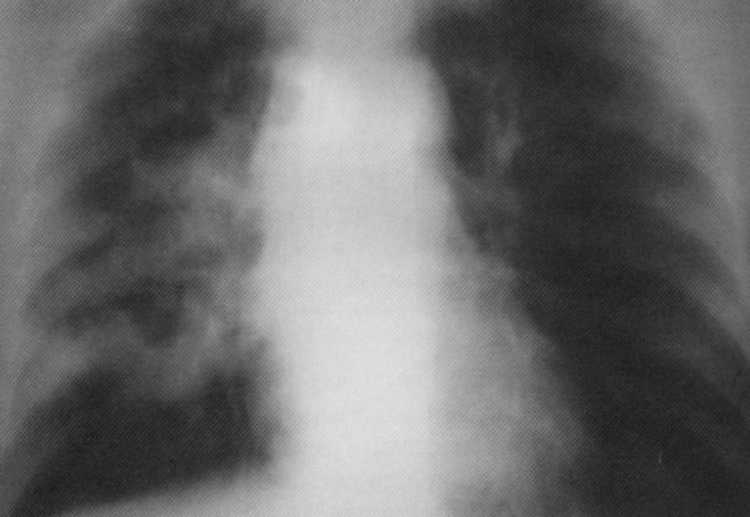
Pacienta, 60 rokov. Odolný bol liečený z tuberkulózy. Tomogram: Rakovina pravého svetla vo fáze viacerých rozpadu - pásová forma periférnej rakoviny ( T. 3
N. 2
M. 0
,
Iiia štádium). Pacient je prevádzkovaný, diagnóza sa potvrdí histologicky - ploché rakovinu.
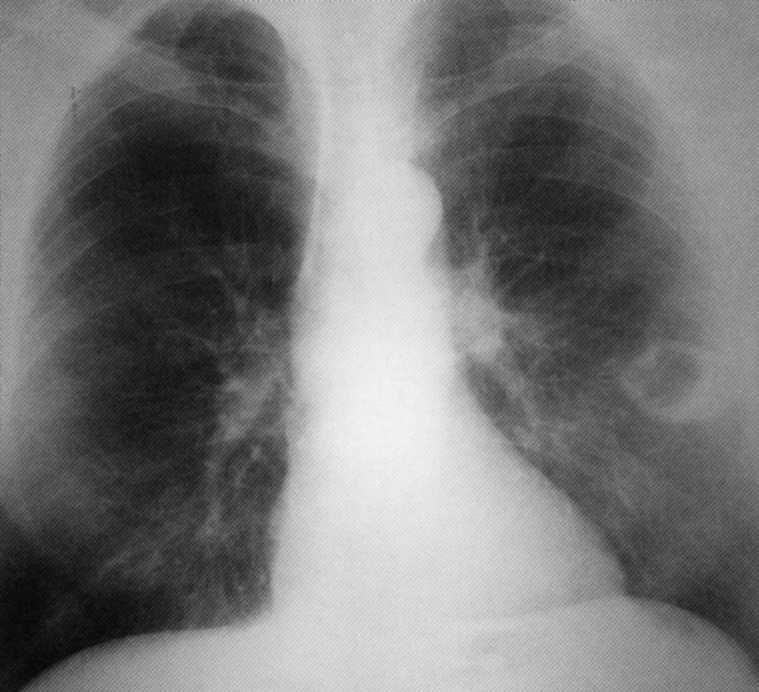
Pacienta, 62 rokov. Periférna rakovina spodného laloku ľavého svetla v rozpadacej fáze - pásovej formy periférnej rakoviny ( T. 2
N. 0
M. 0
, I etapa).
Metastatická lézia pľúc
Metastatická lézia pľúc sa vyskytuje počas primárneho rakoviny žalúdka, obličiek, štítnej žľazy, prostaty, vaječníkov a rakoviny iných lokalít. Na rádiografiách sa metastázy v pľúcach môžu určiť vo forme viacerých ohniskových odtieňov rôznych veľkostí. Klinický obraz v metastatickej rakovine závisí od stupňa lézie pľúc, lokalizácie a iných vlastností primárneho nádoru.
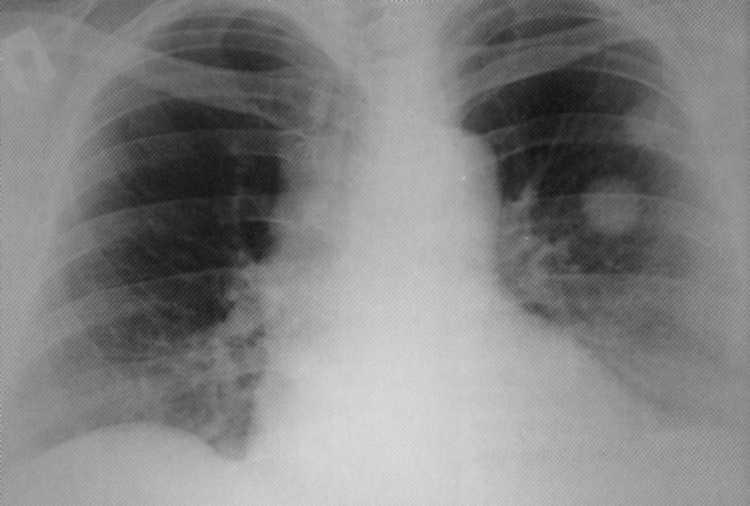
Pacienta, 50 rokov. Anamnéza je radikálna operácia okolo rakoviny vaječníkov. Po 3 rokoch boli metastázy odhalené v hornom podiele ľavého svetla: 2 tvorby nádoru s priemerom 27 a 23 mm sú jasne viditeľné.
Pacienta, 67 rokov. Bilaterálny celkový metastatický proces v legKI s porážkou chrbtice. Primárna lokalizácia rakoviny - v ľavej vaječníku. Na rádiografiách - ohniskové tiene (viac vpravo) rôznych veľkosti a intenzity v miestach odtokového charakteru so zapojením do procesu lymfatických uzlín koreňa koreňa.
Testovacie úlohy
Najmenšia autonómna jednotka svetla
B. segment
V. Azinus
G. Subdolc
Pľúcny koreň sa rozšíril
B. Centrálna rakovina
V. COLLAPLANZAKH
G. So všetkými týmito chorobami
S bronchografiou cystických pľúc sú charakteristické
B. žiadna zmena bronchiálneho dreva
B. DEFORMÁCIA BRONCHI A CYSTA
Bronchi deformácia bez kontrastného cysta
Keď je akútna pneumónia lepšie aplikovať metódu
B. Rutinný röntgen s CT
V. Rutinná röntgenová a bronchoskopia
KT a bronchografia
Centrálne rakovinové svetlo sa častejšie vyskytuje v Bronchi
B. Segmentácia
V. DOLIS
Veľký
AKUTE PNEUMONIA AMALES
B. Cloak vrstva
B. Jadrová vrstva
Jadrové a plášťové vrstvy v rovnakom rozsahu
Vyznačuje sa infiltrátom tuberkulózy
B. Segment stmievania so znížením objemu
B. Kolo zaostrenie s rozpadu a hladina kvapaliny
Stmievanie s fuzzy kontúrou a ohniskom výpadku
Najviac charakteristické X-ray znamenie emfyzému
B. Posilnenie a deformácia pľúcneho vzoru
B. Zlepšenie transparentnosti pľúcnych polí
Zmena pľúcnej kresby a koreňov pľúc
Vaskulárny vzor môže byť určený na rádiografii hrudníka
B. Od prvého mesiaca života
B. Od 1 roka
Po 3 rokoch
S bruborálnou pneumóniou najčastejšie vhodným koreňom
B. Rozšírené a posunuté
B. rozšírené s burgterovými kontúrami
G. Rozšírené a Nesteaurant
Časť 1.
Poškodenie svetla a membrány
S akútnym zatvoreným alebo otvoreným zranením prsných jurats a pľúc, všetky obete potrebujú výskum radiačného žiarenia. Otázka naliehavosti jej vykonávania a objem sa rieši na základe klinických údajov. Hlavnou úlohou je vylúčiť škody na vnútorných orgánoch, hodnotiť stav rebier, hrudnej kosti a chrbtice a tiež detekovať možné zahraničné orgány a vytvoriť ich lokalizáciu. Hodnota radiačných metód sa zvyšuje v dôsledku ťažkostí klinickej kontrole pacientov kvôli šoku, akútne zlyhanie dýchania, subkutánny emfyzém, krvácanie, ostré bolesti atď.
Ak je potrebné vykonať naliehavé resuscitačné aktivity alebo prevádzkové intervencie, radiačná štúdia v súlade s osvetľovacou rádiografiou pľúc so zvýšeným napätím na trubici sa vykonáva priamo v jednotke intenzívnej starostlivosti alebo prevádzkovej miestnosti. V neprítomnosti takéhoto núdzového svedectva a v menej vážnom stave obete sa dodá do skrinky rôntgenovým žiarením, kde pľúca môžu vykonávať rádiografy a okrem toho je tiež vhodné stráviť sonografiu brušných orgánov , Najmä obličky. Patologické zmeny v orgánoch hrudnej dutiny sa môžu postupne zvyšovať, as S-5-Hočneho dňa, niekedy je spojené takou komplikáciou ako pneumónia, preto rádiografy pľúc počas poškodenia vnútorných orgánov, je to potrebné na opätovné použitie v priebehu niekoľkých dní.
Zlomeniny rebier, sprevádzané posunutím fragmentov, sa ľahko detegujú na obrázkoch. V neprítomnosti posunu, detekcia zlomenín pomáha detekciu parzarózny hematóm, ako aj tenkú líniu zlomeniny na cielených vyrábaných rádiografoch bodový bod. Sú jasne definované zlomeniny hrudnej kosti, kosti a stavcov. Zvyčajne existujú kompresné zlomeniny stavcov s rôznymi stupňami ich klinovej deformácie.
Obaja s otvoreným a uzavretým zranením hrudníka môžu byť narušené príjmom pľúc (jeho medzera).
PATHOGNOMÓNOM ZNAČOVANÍ LUNGU BRUKU je akumulácia plynu v pleurálnej dutine - pneumotorax alebo priamo v pľúcnom parenchýme vo forme dutiny - "traumatická cysta".
So súčasným poškodením Pleura plynu z pleurálnej dutiny ide mäkké tkaniny Stena prsníka. Na pozadí týchto tkanín a pľúcnych polí sa na obrázkoch objaví zvláštne "peristické" kreslenie - výsledok zväzku svalových vlákien s plynom. Okrem toho, plyn pre intersticiálny priestor pľúc môže preniknúť do mediastinálneho tkaniva, ktoré sa prejavuje vo forme mediastinum emfyzém.
Priamo v pľúcnom tkanive môže byť pridelené rôzne v intenzite, forme a dĺžke tesniacej časti. Sú to zóna impregnácie parenchýmu s krvou, ohniskami edému, subsegmentárnym a valcovaním atelektázy. Niekedy sa hemorrages v pľúcnom tkanive prejavujú vo forme viacerých malých ohniskách alebo naopak, jeden zaoblený hematóm.
Porucha príjmu je sprevádzaná krvácaním. Vo väčšine prípadov sa krv akumuluje v pleurálnej dutine, spôsobenej obrazom hemotoraxu. S horizontálnou polohou obete, Hemotorax spôsobuje úplné zníženie transparentnosti pľúcneho poľa a vertikálne - stmievanie v jeho vonkajších a dolných oddelení so šikmou hornou hranicou. Simultánne zasiahnutý pleurálnej dutine vzduchu (s otvoreným zranením) alebo plynom z pľúc (s rozbitím svetla) určuje typický obraz hemopneumothorax, v ktorom horná hladina kvapaliny v akejkoľvek polohe polohy zostáva horizontálna.
Injekcia membrány je sprevádzaná vysokou polohou poškodenej polovice a obmedzenia funkcie motora. V prípade prolapsu abdominálnych orgánov cez defekt v membráne sa röntgenový žiak rozpozná nezvyčajná tvorba pľúcnej tkaniny a susedí k závesnému bruchu (traumatická membrána hernia) v dojčení. Ak črevné slučky prenikli do hrudnej dutiny, táto tvorba sa skladá z akumulácie plynu oddeleného úzkymi oddielmi. Pre takúto hernie je charakteristická variabilita röntgenového tieňa a pri zmene polohy tela pacienta a opakovaných štúdií umožňuje vytvoriť, ktoré oddelenia tráviaceho kanála do hrudnej dutiny a kde sa nachádza hernia Na úrovni toho je zúženie črevného lúmenu.
Bohužiaľ, zranenie dojčiacich orgánov je často komplikované rozvojom pneumónie, absces, emgáciou Pleury. Rádiové metódy - rádiografia, tomografia, vypočítaná tomografia - zabezpečiť ich uznanie. S podozrivosťou bronchiplorálnej fistuly sa uchýlili k bronchografii. Scintigrafia je užitočná na odhad stavu prietoku kapilárnej krvi vo svetlej a funkčnej schopnosti pľúcneho tkaniva.
Akútna pneumónia
Akútna pneumónia sa prejavuje zápalovým infiltráciou pľúcneho tkaniva. Infiltrátná zóna Alveola je naplnená exsudátom, vďaka vzduchotesnosti pľúcneho tkaniva klesá a je silnejšia ako normálne, absorbuje röntgenové žiarenie. V tejto súvislosti je X-Ray Štúdia vedúcim spôsobom informovania pneumónie. To vám umožní vytvoriť prevalenciu procesu, reaktívnych zmien v koreňoch pľúc, pleiry, clony, včasné detekciu komplikácií a monitorovať účinnosť terapeutických opatrení.
Röntgenové ray pľúc v atypicky klinicky tečúcej pneumónii spôsobenej mykopolizmom, Chlamydia, LEGIONELL, pneumóniou u pacientov s imunodeficienciou a nozokomiálnou pneumóniou, ktoré vznikli po chirurgických operáciách a umelej ventilátore pľúc.
S pomocou správnej röntgenovej štúdie je možné rozpoznať všetok ostrý pneumónia. Zápalový infiltrát je definovaný ako stmavná časť na pozadí vzduchu naplneného vzduchu. V tejto oblasti je bronchi obsahujúci bronchi často zaznamenaný vo forme úzkych svetelných pásov. Hranice infiltrovanej zóny nevedia, s výnimkou tejto časti, ktorá prilieha k pohlavnému styku Pleura.
Röntgenový vzor equance pneumónium je určený tým, aká frakcia pľúc je ohromená. Pevná infiltrácia celého podielu je zriedkavá. Typicky je proces obmedzený na časť podielu alebo jedného alebo dvoch segmentov. Vedieť umiestnenie segmentov, môžete nezameniteľne určiť zónu porážky. S valcovacím pneumóniou na rádiografiách, stmavnutie kruhového alebo nepravidelného tvaru 1 - 2,5 cm s nevedomými obrysmi, usporiadané na pozadí vystuženého pľúcneho vzoru so skupinami v jednom svetle alebo oboch pľúc. Môžu byť spojené s veľkým zameraním odtoku pneumónie. Existujú aj prípady malých bojovných pneumónie, keď sú ovplyvnené hlavne v akciach. Rozmery ohniska kolíšu od 0,1 do 0,3 cm. V ostrom pneumónii sa často zaznamenávajú infiltrácia vlákna koreňovej strany lézie a malé množstvo kvapaliny v rebrovej membrány sínu. Mobilita zodpovedajúcej polovici membrány sa znižuje. V procese regenerácie pacienta sa infiltrované miesto postupne oslabije alebo sa rozpadá na oddelenie malých úsekov, medzi ktorými obnovená pľúcna lobby. Rádiografické zmeny sa zvyčajne pozorujú dlhšie ako klinické príznaky zhodnocovania, takže uzavretie plného vyliečenia sa môže uskutočniť na základe výsledkov spoločného hodnotenia klinických a rádiologických údajov. Jednou z nežiaducich komplikácií pneumónie je hnisavé topenie pľúcnej tkaniny s tvorbou abscesu. V týchto prípadoch sa dutina obsahujúca plyn a kvapalina sa stanoví v infiltráte.
Tromboembolizmus vetiev pľúcnej artérie
Tromboembolizmus vetiev pľúcnej tepny sa vyskytuje v dôsledku embolom embol, od žíl dolných končatín a panvy (najmä počas trombophlebitídy alebo flebotrombózy ileum-femurového segmentu venózneho systému), trombovaného nižším alebo Horná žila dutina, srdcia (s tromboencar). Klinická diagnóza nie je vždy spoľahlivá. Klakické triády symptómov je dýchavičnosť, hemoptysis, bolesť na strane - poznamenal len v 1/4 pacientov, preto radiálna štúdia je výnimočná hodnota.
Taktiku radiačného výskumu závisí od lokalizácie trombu a stavu pacienta. S ohrozujúcim klinickým obrazom s ostrým preťažením pravej komory srdca, urgentná rádiografia je znázornená alebo vypočítaná tomografia orgánov hrudníka. Známky upchatie veľkej tepny sú zvýšením pravých srdcových oddelení, posilnenie zníženia pravej komory, rozšírenie hornej duté žily, oslabenie pľúcneho vzoru v zóne vetvy trombovaného plavidla. Toto plavidlo je možné rozšíriť ako postihnuté oddelenie, a niekedy "amputácia" plavidla na tejto úrovni. Ak je možné vykonávať angiografiu na špirálovom počítači alebo magnetickej rezonančnej angiografii pľúc, potom sa určujú rozmery a umiestnenie trombu. Rovnaké údaje sa môžu získať počas urgentnej angiopulmonography. V tomto prípade sa katetrizácia pľúcnej artérie vyrába nielen pre kontrastné nádoby, ale tiež vykonávať následné antikoagulačné a iné endovaskulárne intervencie.
S menej závažným stavom pacienta, primárne vedenie rádiografie prsníkov. Zvážte röntgenové príznaky pľúcnej artérie tromboembolizmu: rozšírenie barel pľúcnej artérie, zvýšenie amplitúdy zníženia pravej komory srdca, oslabenie vaskulárneho vzoru v zóne poškodenia, vzostup membrány Na tej istej strane, doskové atelektázy v oblasti redukovanej perfúzie, malé množstvo kvapaliny v rebrovej sine.
Neskôr v zóne poškodenia môže vyvinúť hemoragický infarkt. Jeho objem závisí od kalibru trombovanej tepny a kolíše z malého zamerania 2-3 cm do celého segmentu. Základom zhutnenej časti je zvyčajne sublimácia a sám hodí trojuholníkový alebo oválny tieň k filmu. S nepriaznivým prúdom sú možné komplikácie: rozpad tkanív v infarktovej zóne, vývoj absces a pneumónia, pleurisy.
Dôležitú úlohu pri uznaní tromboembolizmu veľkých vetiev pľúcnej tepny sa hrá perfúzny scintigrafia. V súlade s tým, časť nízkeho alebo chýbajúceho prietoku krvi sa dede rozptýlením akumulácie RFP. Čím viac je táto porucha, tým väčšia je vetva tepny je ohromená. Pri embolelizácii malých vetiev, heterogenita pľúc, prítomnosť malých oblastí lézie.
Výsledky scintigrafie by sa mali posudzovať s klinickými a rádiografickými údajmi, pretože podobné akumulačné defekty sa môžu pozorovať u iných pľúcnych ochorení sprevádzaných poklesom pľúcneho prietoku krvi: pneumónia, nádory, emfyzém. S cieľom zvýšiť presnosť interpretácie scintigramov, produkujú vetraciu scintigrafiu. Umožňuje identifikovať lokálne poruchy vetrania počas obštrukčných pľúcnych ochorení: obštrukčná bronchitída, emfyzém, bronchiálna astma, rakovina pľúc. Avšak, práve keď tromboembolizmus na ventilačných scintigrams neexistujú žiadne chyby, pretože Bronchi v zóne poškodenia je priechodná.
Charakteristickým znakom flowembolizmu pľúcnej tepny je teda defekt akumulácie RFP na perfúznej sinth grams pri normálnom obraze na ventilačné scintigrams. Podobná kombinácia s inými ochoreniami pľúc je prakticky registrovaná.
Chronická pľúcna bronchiká a emfyzém
Chronická bronchitída je skupina bežných ochorení, pod ktorou existuje difúzna zápalová lézia bronchiálneho stromu. Líšia sa jednoduchá (nekomplikovaná) a komplikovaná bronchitída. Ten sa prejavuje v troch formách: obštrukčná, slizničná a zmiešaná bronchitída.
V diagnóze jednoduchej bronchitídy nemajú radiačné metódy veľaA hlavnou úlohou hrá Fibrobronchoscopy. RHRYGENICKÝ PROBLÉM ELIKÁLNY INÉ POŠKODENIE LUNGOVANIA, ktoré môžu spôsobiť podobné klinické príznaky (pľúcna tuberkulóza, rakovina atď.). Na rádiografiách sa pozorovalo len amplifikácia pľúcneho vzoru, najmä v dolných oddeleniach, vďaka zahusťovaniu stien bronchi a peribrostiálnej sklerózy. Je to celkom ďalšia vec - uznanie obštrukčných foriem bronchitídy, v ktorom výsledky rádiologických a rádionuklidových štúdií slúžia ako dôležitý prírastok k klinickým údajom. Na rádiografiách, tomogramov a počítačových tomčoch počas obštrukčnej bronchitídy sú uvedené tri skupiny príznakov:
- zvýšiť hlasitosť spojivové tkanivo v pľúcach;
- emfyzém a pľúcna hypertenzia;
- relatívne malé veľkosti srdca.
Zvýšenie objemu spojivového tkaniva je primárne vyjadrený predovšetkým pri zahusťovaní stien bronchi a peribrostiálnej sklerózy. Výsledkom je, že obrázky sa odparí, najmä v koreňových zónach, lúmeny bronchi, ohraničené úzkym tieňovým pásikom (príznakom "električkových koľajníc"). Ak sa tieto bronzóny odrážajú v axiálnom úseku, sú zvýraznené vo forme malých prstencových tieňov s vonkajším nerovnomerným obrysom. V súvislosti s vývojom vláknitej tkaniny sa pľúcnym vzorom berie. Spravidla sa nachádza vláknitá deformácia koreňov pľúc. Zúženie lúmenu malých bronchi vedie k rozvoju difúzneho emfyzému ľahkej a pľúcnej hypertenzie. Rádiografický obraz týchto stavov bol opísaný vyššie. Presnosť rebier a dýchacích membrány sa znižuje, ako aj rozdiely v transparentnosti pľúcnych polí na dychu a výdych; Zvýši sa oblasť pľúcnych polí.
Rádiologický obraz obštrukčnej bronchitídy je tak charakteristický, že zvyčajne nemusí byť potrebný v špeciálnom kontraste bronchografie. Bronchografické príznaky bronchitídy sú rôznorodé. Najdôležitejšie z nich považujú prenikanie kontrastného činidla do expandovaných úst bronchiálnych žliaz (aenosenectáz), deformácie bronchi s nerovnomernými kontúrami, bronchiálnymi kŕčmi v oblasti ich úst alebo počas prevencie malých vetiev, \\ t Prítomnosť malých dutín (Carnoses), klastre spúta v zozname Bronchi, kondicionovanie rôznych defektov akumulácie RFP v tieni bronchi.
S pľúcnym scintigrafiou, okrem zvýšenia pľúcnych polí a celkového zníženia akumulácie RFP, sú často vady v jeho distribúcii. Zodpovedajú častiam zhoršeného prietoku krvi a vetrania - emfyzematózne bubliny a bubliny. Emfyzémové dutiny na počítačových tomogramoch sú veľmi jasne identifikované.
Chronická pneumónia a obmedzená nešpecifická pneumoskleróza
Výskum X-ray vám umožňuje rozpoznať všetky formy a fázy toku chronickej pneumónie. Obrazy určujú infiltráciu pľúcneho tkaniva. Spôsobuje nehomogénne stmievanie v dôsledku kombinácie oblastí infiltrácie a sklerózy, hrubé psnice, brunch lúmene ohraničený pásom peribrostálnej sklerózy. Proces môže zachytiť časť segmentu, časť podielu, celého podielu alebo dokonca je všetko jednoduché. V tieni infiltrátu môžu byť viditeľné jednotlivé dutiny obsahujúce kvapalný a plyn. Obraz je doplnený vláknitou deformáciou koreňa ľahkých a pleurálnych vrstiev okolo postihnutých pľúcnych oddelení.
Lekár však vždy leží nebezpečenstvo prijímať na chronickú pneumóniu obmedzenú nešpecifickú pneumosklerózu, ktorá vzniká vďaka utrpenej pneumónii, ktorá sa skončila s úplnou resorpciou infiltrácie, ale vývojom vláknitého (jazvového) poľa. Na rádiografiách je tiež určená nerovnomerným výpadkom spôsobeným kombináciou sekcií sklerózy a sólového emfyzému. Zmenené oddelenie pľúc sa znižuje, je odlíšiteľná intertwing svetlom vláknitého tkaniva, medzi ktorými sú ružové svetelné plochy - opuchnuté plátky, ale na rozdiel od pneumónia nie sú ohniská infiltrácie a najmenšie hnisavé dutiny, obrysy Zo všetkých tieňových prvkov sú ostré a nie rozmazané. Na opakovaných obrázkoch sa obrázok nezmení. Neexistujú žiadne klinické a laboratórne príznaky chronického zápalového procesu, s výnimkou príznakov regionálnej bronchitídy, ktoré sa niekedy zbierajú v zónach pneumosklerózy.
S cieľom získať predstavu o stave bronchiálneho stromu s chronickou pneumóniou a bronchikátovým ochorením, vykonávajú počítačovú tomografiu, a len vtedy, ak nie je možné ho vykonávať, uchýliť sa k bronchografii. Podľa bronchogramov je možné rozlišovať zmeny bronchi za týchto ochorení. Pre chronickú pneumóniu je charakteristický neobvyklý obraz. Zmeny v bronchi v infiltračnom pásme homomotypu, ich kontúry sú nerovnomerné, oblasti zúženia a expanzie majú rôzne rozmery. S vrodenými bronchieks, naopak, rádiografy rôznych pacientov sa zdajú kopírovať. Cystické bronchiectázy spôsobujú viacnásobné tenkostenné dutiny, ktoré neobsahujú kvapaliny. Pľúcna tkanina na obvod z dutín je znášaný, bez ohniska infiltrácie, pľúcny vzor je vyčerpaný ("cystická hypoplázia pľúc"). S discontegenetic bronchieks, časť pľúc (napríklad celý nižší podiel) je nedostatočne rozvinutý a redukovaný. Bronchi v nej sa zbierajú v zväzku, rovnako rozšírené a končí v púšti opuchnuté.
Pneumokonióza
S moderným rozvojom priemyselnej a poľnohospodárskej výroby, problém prevencie a včasného uznania prachových lézií pľúc - pneumokonióza - získal výnimočný význam.
Hlavnou úlohou je nepochybne hrá rádiografická štúdia. Samozrejme, diagnóza je založená predovšetkým na údajoch o dlhodobej práci pacienta v podmienkach zvýšenej údržby anorganického a organického prachu vo vzduchu, ale anamnestic informácie nie vždy pomáhajú.
Profesionálna skúsenosť môže byť malá a spoľahlivosť anti-test aktivít vo výrobe je nedostatočná. Ďalší prípad, keď zamestnanca prachovej profesie nevyvinie pneumokoniózu alebo nielen pneumokoniózu, ale aj ďalšie šírené poškodenie pľúc. Klinické prejavy pneumokoniózy v skoré štádia vzácny.
Čoskoro, rovnako ako následná, diagnóza pneumokoniózy je založená na výsledkoch analýzy röntgenové obrázky Vysoká kvalita. V závislosti od povahy prachu a reaktivity organizmu sú prvé chytľavé príznaky exprimované hlavne v intersticiálnych alebo ohniskových zmenách, preto sú izolované tri typy ochorení: intersticiálna, uzlina a uzl.
Intersticiálny typ sa spočiatku prejavuje jemným mesh pľúcneho vzoru v koreňových zónach. Postupne, tesnenie medziľahlej tkaniny a teda reštrukturalizácia pľúcnych vzorov aplikuje na pľúcne polia s určitou tendenciou ušetriť vrcholy a základne pľúc. Počas azbestu a mastenzy sa však vzor čerpania pozoroval najmä v dolných oddeleniach. Ohniskové formácie chýbajú počas azbestu, ale vznikajú pleurálne vrstvy, niekedy silné, v ktorých môžu existovať sedimenty vápna. Intersticiálne zmeny prevládajú v pneumokonióze brúsiach, hliníka, inhalácie volfrámu a kobaltu, antrazózu.
Nasadený vzor silikózy a pneumokoniózy baníkov je charakterizovaný prítomnosťou viacerých ohniskách proti pozadia difúznej mesh fibrózy, t.j. Tam je nodulárny typ ochorenia. Pneumokoniotické uzliny sú spôsobené rastom spojivového tkaniva okolo prachových častíc. Veľkosti ohniska sú odlišné - od 1 do 10 mm, tvar je nesprávny, obrysy sú nerovnomerné, ale ostré. Husté, nachádzajú sa v stredných a dolných oddeleniach. Korene pľúc sú zväčšené, fibroidy sú utesnené, lymfatické uzliny (veľmi významné jedlé, form formul-forma-forma-integrita takýchto uzlov možno zvýšiť. Periférne plniace útvary opuchnuté. Znamenie rastúceho tlaku v malom kruhu je expanzia veľkých vetiev pľúcnej artérie, malých veľkostí srdcového tieňa, hypertrofiu svalov pravej komory, prehĺbenia jeho skratky. Ďalšia progresia ochorenia vedie k tvorbe veľkých vláknitých polí a tesniacich miest (veľké stmievanie). Toto je uzlový typ lézie. Uznanie nie je ťažké. Je potrebné odstrániť často pozorovanú kombináciu konglomeratívnej pneumokoniózy s pľúcnou tuberkulózou.
Pľúcna tuberkulóza
Základom pre všetky opatrenia na boj proti tuberkulóze je princípom prevencie uznania infekcie a predčasného ochorenia. Ciele včasnej detekcie sú overovacie fluorografické prieskumy rôznych podmienok zdravá populácia, ako aj správna a včasná diagnostika tuberkulózy v ambulancii, klinikách a nemocniciach všeobecnej lekárskej siete. V súlade s touto klasifikáciou sa líšia nasledujúce formy tuberkulózy dýchacích orgánov.
Primárny komplex tuberkulózy. Tuberkulóza intragenických lymfatických uzlín. Šírená pľúcna tuberkulóza. Mitálna pľúcna tuberkulóza. Hodnotaná pľúcna tuberkulóza. Infiltračná tuberkulóza pľúca. Casomic pneumonia. Pľúcne tuberkulm. Kavernózna pľúcna tuberkulóza. Fibrozno-CaveNová tuberkulóza pľúc. Tuberculosis Pleurisy (vrátane EMPIEME). Tuberkulóza horných dýchacích ciest, Trachea, Bronchi, atď Tuberkulóza respiračných orgánov v kombinácii s ochoreniami prachu pľúc.
Rozlišujú sa dve fázy toku tuberkulózy:
- infiltrácia, rozpad, rušenie;
- odstránenie, pečať, zjazvenie, príležitosť.
Ako je možné vidieť, klinická klasifikácia pľúcnej tuberkulózy je založená na morfologických údajoch zistených s rádiografickou štúdiou.
Primárny komplex.
Rádiologické výskumné úlohy pri skúmaní pacientov s pľúcnou tuberkulózou:
- 1) stanoviť prítomnosť tuberkulovaného procesu v pľúcach;
- 2) charakterizujú morfologické zmeny v pľúcach a intragénnych lymfatických uzlinách;
- 3) Určite tvar a fázu ochorenia;
- 4) Ovládajte účinnosť dynamiky procesov a terapie.
Primárny komplex tuberkulózy - FOTORY ALEBO SOLO PNEUMÓNIA, Zvyčajne sa nachádza dodávateľ. Od neho K. Ľahký root natiahnite úzke prúžky lymfangitídy. V koreni sa určujú zvýšené lymfatické uzliny - charakteristický znak primárnej tuberkulózy. Tieň viditeľné v kladkách v pľúcnom poli pozostáva z centrálnej oblasti kučery a perifokálnej zóny, ktorá je spôsobená seróznou-lymfocytickou impregnáciou tkanív. Pod vplyvom špecifickej terapie sa perifokálna zóna znižuje do konca 3-4. týždňa a je absorbovaný o 3-4 mesiace. Lymfatické uzly postupne znižujú, zhutnené. Počas 2-3 rokov sa limetové soli odložia do pľúcnych zaostrení a lymfatických uzlov. Primárne krb s nadváhou dostal názov centra Gon. Nachádza sa v kontrole rádiografických štúdií v 10-15% zdravých ľudí.
Tuberkulóza intragenických lymfatických uzlín - hlavná forma intraktívnej tuberkulózy pozorovaná detstvo. Na rádiografiách sa stanoví zvýšenie jedného alebo obidva pľúcnych koreňov a strata diferencovania ich tieňov. V niektorých prípadoch sa zvýšené lymfatické uzliny nakreslí v koreni, v iných - ich obrysy sa stratia v tieni perfilnosti perifokálnej. Identifikácia hyperplázie lymfatických uzlín pomáha tomografii, najmä počítačom. Ako liečba, uzly sú znížené, vláknité zmeny zostávajú v koreni.
Šírená pľúcna tuberkulóza sa nachádza v rôzne formy (Milier, akútne a chronické šírenie) a rozptyl ohniska sa môže vyskytnúť hematogénnym alebo bronchogénnym.
S akútnou hematogénnou rozširovanou tuberkulózou v pľúcnych poliach sa určuje viacnásobne rovnomerne distribuované ohniskové tiene. Pľúca v rovnakom čase sú mierne opuchnuté, ale sú znížená transparentnosť a pľúcny vzor je čiastočne skrytý za ohniskovým siatím.
Chronická hematogénna šírená tuberkulóza je charakterizovaná vlnovou buničkou s opakovanou vyrážkou a čiastočnou resorpciou ložísk. Vyznačuje sa bilaterálnou porážkou vrchov a chrbtových oddelení horných frakcií. Foci je rôznorodé najväčšie, viacnásobné, zvyčajne produktívne. Sú umiestnené proti pozadia posilneného pľúcneho vzoru (v dôsledku fibrózy). Zlúčenie ohniska a ich rozpad vedie k vzniku tenkostennej jaskyne. Slúžia ako zdroj bronchogénneho seeration - vzhľad acinquic alebo lobby foxile tesniacich pľúcnych tkaniny v stredných a dolných pľúc.
Ohnisková tuberkulóza je vlastne tímom odlišnej na genéze tuberkulóznych lézií pľúc po súkromnom období. Ich charakteristickým znakom je prítomnosť nerovnomerne a asymetricky usporiadanej ložiská rôznych foriem a veľkosti, najmä v topy a spojovacích oddeleniach pľúcnych polí. Na prednom rádiografii by celková dĺžka lézie nemala prekročiť šírky dvoch medzivrstvových medzier (nepočítajúc vrcholy), inak nehovoria o ohnisku, ale o šírení procesu.
Infiltračná pľúcna tuberkulóza sa zobrazuje na rádiografoch ako typické obmedzené stmavnutie pľúcneho poľa. Podklad firmvéru je perifokálny zápal okolo novo vytvoreného alebo zhoršeného starej tuberkulistov. Dĺžka a tvar stmievania sa značne líšia: je to zaoblené zameranie v subklavskej zóne, potom veľký tieň podobný oblaku zodpovedajúcemu subsegmentu alebo segmentu, potom infiltráciu pľúcnej tkaniny v blízkosti interdolového postroja (tzv perizisurit: z "Scyssura" - interdétová medzera). Dynamika infiltru je odlišná. V priaznivých prípadoch je peripokálny zápal úplne absorbovaný a kazosické centrum je zhutnené. Obrázky zostávajú malé vláknité pole alebo zhutnené zaostrenie, ale je tu tavenie infiltrátu za vzniku dutiny. Niekedy je celý infiltrát vystavený znepokojený reinkarnáciou, zapuzdreným a zmení sa na tuberkulózu.
Casomic Pneumonia patrí k ťažkým formám lézie tuberkulózy. Vyznačuje sa infiltráciou celého laloku pľúc s rýchlo sa objavujúcou rozpadovou dezintegráciou a tvorbou dutín alebo vzhľadu viacnásobného ventilu ohniska, tiež náchylní na zlúčenie a rozpadu.
Tubercul pľúc je jednou z možností pre progresiu pľúcneho zaostrenia alebo infiltrátu. Rádiografy sú zistené zaoblené, oválne alebo nie celkom pravého odtieňa s ostrými a mierne nerovnomernými kontúrami. Tieň je intenzívny, niekedy sa v ňom zvýrazní viac jasnejších oblastí sezóny a viac hustých inklúzií - vápno vkladov. V pľúcnej tkanine okolo tuberculale alebo vo vzdialenosti od neho, sa môžu vidieť tiene tuberkulóznych ohniskách a posttuberkulózy jazvy, ktoré pomáhajú v odlišná diagnóza s primárnym rakovinou pľúc.
Kavernózna pľúcna tuberkulóza sa vyskytuje v dôsledku rozpadu pľúcneho tkaniva s akýmikoľvek formami tuberkulózy. Jeho charakteristická röntgenová funkcia je prítomnosť tieňa v tvare prstenca v pľúcnom poli. Niekedy sa jaskyne jasne odparí na pozerá a zameriavacie rádiografy. V ostatných prípadoch je to zle odlíšiteľné medzi tieňom tuberkulózy ohniská a sklerózy pľúcnej tkaniny. V týchto prípadoch, tomografia pomáha. S čerstvou kavernóznou tuberkulózou sú sklerotické javy zvyčajne menšie, ale v budúcnosti sa v budúcnosti vyvoláva zmenšenie dotknutých oddelení, ktoré sú preniknuté s hrubými koní a obsahujú početné tuberkulózne ohniská: proces ide do fázy cirózy.
Cyrotická pľúcna tuberkulóza je konečná fáza progresie tuberkulózy, sprevádzaná kolapsom pľúcnej tkaniny. Dokončená časť pľúc, najčastejšie horného podielu, je ostro znížená, skromí. Jeho tieň na obrázkoch je heterogénne vďaka kombinácii sekcií sklerózy, deformovaných tuberkulóznych dutín, hustých ohniskách, individuálnym opuch pľúcnej tkaniny. Mediastinumové orgány sú posunuté smerom k lézii, vzájomné medzery sú zúžené, existujú pleurálne vrstvy, susedné pľúcne oddelenia opuchnutých.
Primárne rakovina pľúc
Primárne rakovina pľúc v počiatočných fázach vývoja neposkytuje odlišné subjektívne príznaky a jasný klinický obraz. Nekonzistentnosť klinických prejavov ochorenia a anatomických zmien je dôvodom, prečo pacient neoplovuje lekára. Na ceste ochorenia by mala existovať prekážka pre masové vyšetrenie populácie s použitím fluorografie alebo rádiografie. Ročný prieskum podlieha podmienke, ktoré sa najčastejšie vyvíjajú rakovinu pľúc: fajčenie mužov starších ako 45 rokov a osoby trpiacich chronickými ochoreniami pľúc. U všetkých pacientov, ktorí na fluóre alebo rádiografy, sa zistia zmeny v pľúcach, je potrebné najprv vylúčiť rakovinu.
Hlavné metódy rôntgenovej diagnostiky primárnej rakoviny pľúc - pľúcna rádiografia v dvoch výstupkoch pri vysokom napätí na trubici a tomografii alebo CT pľúca. S pomocou ich pomoci môžete zistiť hlavné formy rakoviny - centrálneho a periférnemu.
Centrálna rakovina pochádza z epitelu segmentového, vlastného imania alebo hlavného bronšu. V skorej fáze je obraz nádoru ťažké si všimnúť kvôli svojej malej veľkosti a veľkému počtu tieňov v koreňovom koreňoch pľúc, preto s malými hemopázdmi z temnej povahy alebo nevysvetliteľného kašľa, ktorý pretrváva viac ako 3 týždne, Zobrazí sa bronchologická štúdia. Potom, s prevažne endobronchiálnym rastom nádoru, príznaky porúch vetrania a prietoku krvi sa objavujú v segmente alebo frakcii spojenej s bronchusom, ktorý je zúžený nádorom. Röntgenový obraz týchto porúch - hybenovzing, obštrukčný emfyzém a konečne, atelektáza je opísaná vyššie. V týchto prípadoch sa vykonávajú tomografia alebo CT. Najmenší zúženie bronchusu, nezrovnalostí svojich kontúr, ďalší tieň v lúmene potvrdí predpoklad o procese nádoru.
S väčšinou exorbitálnym rastom nádoru a lokálneho zahusťovania bronchi steny sa tieň na tomograms javí ako relatívne skoro, a potom, keď jeho veľkosť presahuje 1-1,5 cm, stáva sa viditeľným a na rádiografiách. Podobné príznaky sú pozorované a s peribroscovacím skrínovým karcinómom. Naopak, obraz uzla nádoru chýba s rozvetveným peribrosiárnym karcinómom. V koreňovej zóne sa stanoví graf vystuženého vzoru, zložený z navíjacích pásov, rádio-rozbiehajúcich v pľúcnom poli a sprievodné vaskulárne bronchiálne vetvenie. Tieň koreňa je slabo diferencovaný. Na tom, je možné si všimnúť zúženie lúmenu podielu alebo segmentného priedušky a pobočiek odvodených z neho. S scintigrafiou sa odhaľuje odlišné porušenie prietoku krvi v pľúcnom poli. Nakoniec, so všetkými variantmi rastu centrálnej rakoviny, atelektáza segmentu, podiel alebo všetkých pľúc.
X-ray expresia malého periférnej rakoviny je jedno zaostrenie v pľúcach. Jeho vlastnosti sú nasledovné:
- malé množstvo (limit distribúcie na fluorogram je 4-5 mm, na rádiografii 3 mm);
- malá intenzita tieňa (aj s priemerom 10-15 mm, tento tieň je slabší ako tieň tuberculale alebo benígneho nádoru);
- zaoblená forma; Menej často sú tiež odtiene trojuholníkového, diamantového a hviezdneho formulára;
- relatívne non-žily kontúry (v porovnaní s tieňom cystov alebo benígneho nádoru).
Vápno Inklúzie sú zriedkavo pozorované - len v 1% prípadov periférnej rakoviny.
Ako nádor rastie, tieň sa stáva zaoblenými, ale hrany je pravdepodobnejšie alebo len chýb, čo je dobre definované na lineárnych a počítačových tomogramov. Je tiež charakteristické pre výraznejšie nezrovnalosti na ktoromkoľvek pozemku a zvýšenie okruhu v mieste, kde nádor zahŕňa bronchus. Tieň nádoru je nehomogénny, ktorý je vysvetlený hmanskosťou jeho povrchu. V prípade rozpadu sa osvietenie objaví v tieni nádoru. Môžu mať formu dvoch alebo troch malých dutín alebo jedného veľkého okraja alebo centrálne umiestnenej dutiny. Takzvaná stripovaná forma rakoviny je tiež známa, keď kruhový objazd pripomína dutinu alebo cysta, sa odparí. To dáva nepravidelnosť vnútorného povrchu a chýb-v zhrublom na obmedzenom priestore jednej z steny dutiny ("krúžok s krúžkom" symptómom). S nádormi s priemerom viac ako 3 - 4 cm sa často určujú "stopy" na Plegre a koreň pľúc.
Ak existujú rádiografy vykonané v rôznych časoch, môžete nastaviť príkladnosť tempa rastu nádoru. Všeobecne platí, že čas zdvojnásobenia sa pohybuje od 45 do 450 dní. U starších ľudí môže nádor veľmi pomaly rásť, takže jeho tieň sa niekedy takmer nezmení na 6-12 mesiacov.
Cenné informácie sa získajú CT. To vám umožní objasniť prevalenciu centrálneho rakoviny, klíčiť ju do orgánov mediastinu, stavu intražných lymfatických uzlín, dostupnosť dopravy v dutine Pleury a Perikardu. S periférnym uzlom v Easy CT, umožňuje eliminovať benígne nádory obsahujúce časti tuku alebo osifikácie (najmä gamartómov). Hustota uzla rakoviny presahuje 60 HU, ale ak je to viac ako 140 HU, potom je to zvyčajne benignant nádor. Pre tomogramy je klíčenie periférnej rakoviny na okraji veľmi jasne sledované. Okrem toho sú detegované uzliny rakoviny, ktoré nie sú ľahké všimnúť (v zónach valcovania alebo okrajových zónach v konvenčných obrázkoch).
Pomocný príjem v diagnostike rakoviny pľúc a jeho metastázami v lymfatických uzlinách mediastinu je scintigrafia s citrátom gálium. Tento RFP má schopnosť akumulovať ako u rakovinových uzlov a v klastrov lymfoidného tkaniva pod lymfogramutózou, lymfosarkóm, lymfoloikóza. Vlastnosti, ktoré sú koncentrát v nádorovom nádore pľúc, tiež má technédium - 99mts SUSBI.
V takmer všetkých prípadoch prevádzkovej rakoviny je potrebné vykonávať bronchoskopiu alebo prevodnejší prepichnutie, aby sa získal kus tkaniny pre jeho mikroskopické vyšetrenie. Pod kontrolou televízneho röntgenového ray je možné potrestať väčšinu pľúcnych a mediastinálnych formácií, ale v niektorých prípadoch, keď je ťažké dostať sa do malého "cieľu" a vybrať si optimálnu trajektóriu pohybu ihly, punkcia je pod kontrolou CT. Tenká ihla biopsie je zavedená podľa lineárneho kurzora. S pomocou niekoľkých sekcií sa zistilo, že koniec ihly je v správnej polohe.
Mnoho malígnych nádorov (rakovina pľúc, rakovina prsníka, seminóm, osteogénny sarkóm atď.) Sú náchylné na metastázy v pľúcach. Obraz je celkom typický, keď sa v pľúcach zistí niekoľko alebo mnoho zaoblených nádorových uzlín. Je to zložitejšie diagnóza rakoviny lymfangiit, keď sa zdá, že navíjacie prúžky prenikajú dolných oddelení pľúcnych polí. Táto porážka je obzvlášť charakteristická pre metastázy v ľahkom rakovine žalúdka.
Difúzne (šírené) Poškodenie pľúc
Pod difuse (diseminované) lézie pľúc chápu spoločné zmeny v oboch pľúc vo forme rozptylu ohniska, zvyšuje objem intersticiálneho tkaniva alebo kombinácie týchto stavov.
Často pozorované ohniská patria všetky formy šírenej tuberkulózy, karcinomatózy pľúc, akútnej bronchiolitídy, detských infekcií.
Na rádiografiách, lineárnych a počítačových tomčoch sa v oboch pľúc určuje viacnásobné jediné alebo solubérne ohniská. V závislosti od veľkosti ohniska sa rozlišuje miliardizmus (ohniská 0,5-2 mm), finelycopy (2-4 mm), stredne tvarovaný (4-8 mm) a rozsiahly (viac ako 8 mm).
Zvýšenie objemu intersticiálneho pľúcneho tkaniva je vyjadrený na rádiografiách v zisku pľúcneho vzoru, ktorý berie výskyt jemnej alebo hrubej mriežky. Predtým sa táto sieťová reštrukturalizácia pľúcnej štruktúry nachádza na počítačových tomogramoch. Je možné posúdiť stav medzierových oddielov, prítomnosť peribonechiálnych tesnení, exsudát v alveolárnom tkanive, sólo emfyzémy, malé granulomatické uzliny. Často zistené net-noselkovy lézie zahŕňajú pneumokoniózu, sarkoidózu, exogénne a endogénne alergické alergické alveolity, toxická alveolitída, ochorenie liečiv, rakovinová lymfungitída a všetky formy idiopatickej fibrosted alveolitídy, vrátane Hammen Richa syndrómu.
Podľa rádiologických údajov nie je možné stanoviť charakter difúznej lézie. Porovnanie výsledkov prieskumu a kontroly pacienta, radiačných štúdií (rádiografia, CT, scintigrafia s citrátom gálium), bronchoalveolárna lavica, imunologické vzorky sú kľúčové.
Pokuris
V pleurálnej dutine zdravého človeka je obsiahnutá 3-5 ml tekutiny "mazivá". Táto suma nie je zistená pomocou radiačných metód. Keď sa objem tekutiny zvyšuje na 15 až 20 ml, môže sa detegovať pomocou ultrazvuku. V tomto prípade musí byť pacient v polohe ležiaci na bočnej strane: potom sa tekutina akumuluje sa v najnižšom (vonkajšom) odchode pleurálnej dutiny, kde sa určí.
Rovnakým spôsobom sa počas rádiografie odhalí malé množstvo voľnej pleurálnej tekutiny, vykonáva obrázky v pozícii pacienta na strane (laaterografia) na výdychu. S ďalšou akumuláciou tekutiny, jej rôntgenová diagnostika nie je ťažké.
Akýkoľvek voľný výpotok v pleurálnej dutine na rádiografiách vyrobených v priamom premietaní počas vertikálnej polohy pacienta určuje intenzívny tieň v dolnom pravej oblasti pľúcneho poľa približne trojuholníkového tvaru. Tieň s dvoma stranami susedí na rebrá a membrána a horná časť je zostúpená zo strany hrudníka smerom k membráne. Horná hranica je rozmazaná, pretože kvapalná vrstva sa postupne riedi. Vzhľadom k tomu, výpotok sa akumuluje, veľkosť a intenzita tieňového nárastu. Keď je horná hranica vzdialenosti na úrovni bočného telesa tela v rebrách rovná v priemere 1 litrov, na úrovni IV rebier - 1,5 litra, III hrany - 2 litre. Čím viac sa usadijú, tým viac orgánov liekov sú tlačené v opačnom smere.
V prítomnosti bitiek oddeľujúcich pleurálnej dutiny na jednotlivé komory sú vytvorené obmedzené (akreditované) účinky. Weaven v pleurálnych listoch sa neposielajú pri výmene polohy tela a pomaly sa absorbujú. Hranice tieňa s nahromadenou prevádzkou sa stávajú ostrými a konvexnými. Tvar a poloha tieňa sú určené umiestnením kvapaliny - v blízkosti rebier (cosal kresba), medzi membrány a základňou pľúc (membrány), v blízkosti mediastinal (mediastinal), v interdolevovom postroji (interdoleva ).
Objemové vzdelávanie v mediastinal
V mediastínme sa detegujú viac cystických, nádorových a nádorových podobných nádorových formácií, najmä s röntgenovým štúdiom prsníkov. Rádiografia a CT vám zvyčajne umožňujú objasniť umiestnenie patologickej výchovy, ktorá je veľmi dôležitá pre diagnózu.
V prednej mediastinum, prevažne tvrdohlavý stručník, Tyram, teratóm, vzostupný aneuryzm, balíčky zvýšených lymfatických uzlín. Zvýšené lymfatické uzliny môžu byť tiež umiestnené v strede mediastinu. Môžu byť tiež odhalené aneuryzmy aortálne oblúky a bronchogénne cysta. Neurogénne nádory a cysty, enterogénne cysty, aneuryzm zostupnej časti aorty hrudníka sa nachádzajú v zadnom mediáku. Okrem toho je časť žalúdka preniknutá do zadnej mediálnej oblasti v hernii tephidovej diery membrány.
Diferenciálna diagnóza všetkých týchto početných lézií je založená na histórii histórie, výsledkov klinickej inšpekcie, laboratórnych testov a, samozrejme, výskumu radiačného a biopsie. Upozorňujeme na vrcholy. S pomocou CT a MRI sú aortálne aneuryzmy a iné veľké plavidlá ľahko rozpoznajú. Tie isté metódy a postup ultrazvuku Umožnite štruktúru vzdelávania tkaniny a tým diagnostikovať cysty naplnené kvapalinou a teratómiou, vrátane tukových alebo kostných prvkov. V podozrivých z obozretného alebo intragenitálneho pokynu je vhodné začať s scintigrafie s 99m TC-perretechnetou alebo rádioaktívnym jódom, ktorý sa hromadí v štítnej žľaze. Pokiaľ ide o lymfadenopatiu, jeho povaha je určená na základe histórie histórie a výsledkov klinickej a laboratórnej štúdie. V srdci lymfadenopatie u dospelých, existuje viac chorôb, ako je lymfóm (vrátane lymfoloikózy), sarkoidózy a rakovinové metastázy, menej často - tuberkulóza a infekčná mononukleóza.
V súčasnej dobe, punkčné biopsie pod ultrazvukovým zacielením alebo riadeným CT alebo röntgenovým žiarením sa široko používajú na vytvorenie konečnej diagnózy.
Intenzívna terapia a intervencie pod kontrolou radiálnych metód
Ako už bolo uvedené vyššie, sonografia, X-ray, CT a MRI sú široko používané ako metódy na vedenie a kontrolu v závislej biopsii pľúcnych a mediastinálnych formácií, ako aj na vypúšťanie abscesov a dôrazu Pleury. V prípade hemoplovania a krvácania sa vykonáva zodpovedajúca bronchiálna artéria. Embolizácia pľúcnych ciev sa používa na liečbu arteriovenóznych malformácií v pľúcach.
Radivá kontrola je potrebná v katetrizácii krvných ciev, najmä na vytvorenie polohy centrálneho venózneho katétra a vylúčenie externalizovaného šírenia roztoku. Zavedenie katétra do subklavej žily je niekedy sprevádzaný vývojom pneumotoraxu alebo mediastínskeho hematómu. Tieto komplikácie sa rozpoznajú počas rádiografií. Na identifikáciu malého pneumotoraxu sa snímač pľúc vykonáva s hlbokým výdychom. Poloha katétra (sondy) je tiež zaregistrovaná pri meraní centrálneho venózneho tlaku v pľúcnej artérii.
Pľúcne komplikácie sa pozorovali po rôznych chirurgických operáciách. V resuscitácii a intenzívnej terapii je X-Ray zvyčajne diferencovanými štyrmi patologickými stavmi pľúc: opuch, atelectasis, pneumónia a aspirácie. Prejavy intersticiálneho edému sa podobajú obrazu venóznej stagnácie v pľúcach, alveolárny edém spôsobuje fuzzlesly delimited "stmievanie" v pľúcnych poliach, najmä v zónach praženia a dolných oddelení. Frakcia podielu alebo segmentu môže byť výsledkom pooperačného kolapsu, oneskorenia tajomstva v bronchiálnom strome alebo aspirácii. Discoidné alebo lamelárne atelektázy majú tvar úzkych prúžkov prechádzajúcich pľúcnych polí hlavne v nadriaphraggmálnych zónach. Aspirácia obsahu žalúdka vedie k vzniku ohniskových tieňov rôznych veľkostí v dolných pľúcnych oddeleniach
Po zraneniach a ťažkých operáciách sa porucha mikrocirkulácie vyskytuje v pľúcach s obrazom takzvaného syndrómu respiračnej tiesne ("SHOCK LIGHT"). Počnúc fenoménom intersticiálneho edému, potom určuje hlavné časti alveolárneho edému.
Po odstránení svetla na rádiografy sa nabitá drenážna trubica, leží v prázdnej pleurálnej dutine. Táto dutina sa postupne plní kvapalinou a hydropneumotox sa deteguje v röntgenovom ray. Ako sa kvapalina rozpúšťa, vytvoria sa pleurálne kotvy a vytvorí sa fibrotorax.
Počas prvého dňa po transplantácii pľúc je pľúcny edém. V nasledujúcich 2-3 dňoch sa absorbuje. Oneskorenie v resorpcii edému alebo jeho zvyšovania dáva základňu na podozrenie na odmietnutie ostrého svetla. Zároveň je pozorovaná aj pleurálna výpotka. Závažná komplikácia je stenóza vaskulárnej bronchiálnej anastomózy, ktorá môže viesť k nekróze svojej steny, a preto mnohí pacienti sú povinní vytvoriť dilatáciu a stentovanie zúženeného pozemku. V takmer polovici pacientov po transplantácii pľúc sú pozorované infekčné komplikácie - bronchitída, pneumónia. Konkrétnym príznakom možného chronického rejekcie pľúc je vývoj obsahu bronchiolit, ktorý je sprevádzaný atelektáz, vývojom bronchiektázy a fibrózy. Stanoví sa pomocou CT po 3 mesiacoch po transplantácii.
Diagnostika žiarenia pľúcnych ochorení
Ľahký je jedným z najčastejších objektov radiačného výskumu. Úloha X-Rayológa v štúdii morfológie dýchacích orgánov a pri uznaní patologických procesov dokazuje skutočnosť, že klasifikácia mnohých chorôb, ako je pneumónium, tuberkulóza, sarkoidóza, je svedčí.
V pľúcnom poľa na bočnom obraze sa rozlišujú dve svetelné oblasti: rana-doména (retrosternal) priestor-oblasť medzi hrudnou kosťou a tieňom srdca a vzostupnú aortu a beastovanie (zadný kardigarský) priestor medzi srdcom a chrbtica. Na pozadí pľúcneho poľa je možné rozlíšiť vzor tvorený artériami a žilami, ktoré sú odoslané na príslušné laloky. Obe polovica membrány na bočnom obrázku majú formu oblúkových línií, ktoré pochádzajú z prednej steny prsníka dozadu. Najvyšší bod každého oblúka je približne na hranici jeho prednej a strednej tretiny. Vental tohto bodu je krátka predná časť membrány a dorsalier - dlhé zadné korčule. Obaja korčuľové s stenami hrudnej dutiny sú ostré rohy zodpovedajúce rebrovému membránu sínusu.
Prostredníctvom interdetálnych trhlín sú pľúca rozdelené do akcií: vľavo do dvoch - horných a dolných, vpravo - tri: horné, stredné a nižšie. Horný podiel je oddelený od inej časti Lung šikmého medzikovskej štrbiny a zo stredného podielu je horizontálna intercidalná medzera. Znalosť projekcií interdejných prevádzkových intervalov je veľmi dôležitá pre rádiológ, pretože to umožňuje stanoviť topografiu intramilia foci. Ale priamo na obrázkoch hraníc akcií nie sú viditeľné a vykonávajú sa približne. Kostné trhliny sú nasmerované z úrovne zrýchleného procesu III prsníka stavcov na umiestnenie kosti a chrupavky časť IV rebra. Projekcia horizontálnej štrbiny pochádza z miesta priesečníka pravej šikmej medzery a priemernej axilárnej čiary na miesto pripútanosti k rebrá hrudnej kosti IV.
Menšou konštrukčnou jednotkou pľúc je segment bronchopile. Toto je kúsok pľúc, vetraný individuálnym (segmentovým) bronchusom a prijímaním energie zo samostatnej vetvy pľúcnej artérie. Segmenty sú rozdelené medzi sami s pripojenými medzivrstvy. Podľa prijatej nomenklatúry existuje 10 segmentov v pľúcach (vľavo jednoduchšie, mediálny bazálny segment je často neprítomný). Základná morfologická jednotka pľúc je ACINUS - súbor vetiev jednej koncových bronchiolov s alveolárnymi ťahmi a alveolmi. Niekoľko aktív tvoria pľúcny krájač. Hranice normálnych výhod na obrázkoch nie sú diferencované.
Na vyhliadkové rádiografy, komplexný obraz hrúbky lei tkanív a hrudníkových orgánov je tieňom niektorých dielcov alebo plne prevádzkovaných na tieň iných. Pre viac hĺbkovej štúdie štruktúry pľúc sa používa tomografia.
Na tomgramoch, alebo vrstvených obrázkoch, ostrý a číry obraz sa dosiahne len tie časti a formácie, ktoré sú vo vrstve podľa štúdie, a iba tieto časti podliehajú analýze. Obraz konštrukcií ležiacich v inej hĺbke, na tomogramoch, nevedomý (rozmazaný).
Cenné informácie o morfológii orgánov hrudnej dutiny dáva vypočítanú tomografiu. V závislosti od účelu štúdie lekár počas tomografie zvolí "šírku Windows". Zameriava sa teda na štúdium buď štruktúry pľúc alebo mediastinumových orgánov.
Za normálnych podmienok sa hustota pľúcneho tkaniva podľa denzitometrie líši od - 650 na - 850 N. Takáto malá hustota je spôsobená tým, že 92% pľúcneho parenchýmu je vzduch a iba 8% sú mäkké tkanivá a krv v kapilárach . Na počítačových tomboloch sa určujú tiene pľúcnych tepien a žíl. Hlavné, vlastné imanie a segmentálne bronchi, ako aj intemimentačné a interdole oddiely, sú celkom jasne diferencované.
Pozadie mediastinálnych orgánov je tuková bunka mediastinu. Jeho hustota sa pohybuje od - 70 do - 120 N. Lymfatické uzliny môžu byť v ňom viditeľné. Normálne majú druh okrúhlych, oválnych alebo trojuholníkových formácií. Ak hodnota uzla presiahne 1 cm, potom sa považuje za patologicky modifikovanú. S pomocou sekcií v rôznych hĺbkach, zobrazenie pre- a parautheálnych lymfatických uzlín, uzlov v aortopulmonálne "okno", v koreňoch pľúc a pod bifurkáciou priedušnice.
Pre podrobnú štúdiu segmentového, subsegmentálneho a malého bronchiálneho vetvenia sa používa špeciálna röntgenová metóda - bronchografia.
Brónska leží v umelej kontrastrácii bronchiálneho dreva pomocou látok rádiokontralízy. V klinickej praxi je svedectvom pre bronchografiu podozrenie na bronchiectázu, anomáliu vývoja bronchi, ako aj na prítomnosť vnútornej bronchiálnej alebo bronchoplornej fistuly.
Propiodón sa používa ako kontrastné činidlo vo forme oleja suspenzie alebo vo vode rozpustnej jodidovej prípravy. Štúdia sa uskutočňuje najmä v miestnej anestézii dýchacích ciest s 1% roztokom dicaine alebo lidokaínu, ale v niektorých prípadoch, najmä v malých deťoch, uchýliť sa k intravenóznej alebo inhalovanej anestézii. Zavedenie kontrastného činidla sa uskutočňuje prostredníctvom x-ray-kontrastných katétrov, ktoré sú jasne viditeľné počas rádioskopie. Niektoré typy katétrov majú kontrolný systém terminálu. To vám umožní vstúpiť do katétra v akýchkoľvek častiach bronchiálneho stromu.
Pri analýze bronchogramov sa identifikuje každé kontrastné brnenia, stanoví sa poloha, forma, kaliber a obrysy všetkých bronchi. Normálny bronchus má kužeľovú tvaru, odchádza z väčšieho kufra v akútnom uhle a v rovnakých rohoch dáva množstvo ďalších konárov. V počiatočnej časti rozkazov Bronchi II a III existujú často plytké kruhové značky, ktoré zodpovedajú miestam fyziologických zubov. Kontúry tieňa bronchi sú hladké alebo mierne zvlnené.
Pľúcne cievy. Krvná prívod do pľúc sa uskutočňuje pľúcnymi a bronchiálnymi artériami. Prvá tvoria malý kruh krvného obehu; Vykonávajú funkciu výmeny plynu medzi vzduchom a krvou. Bronchiálny arteriálny systém sa vzťahuje na veľký obeh krvného obehu a poskytuje výživu pľúc. Bronchiálne tepny na rádiografoch a tomogramoch nedávajú obrázky. Ale vetvy pľúcnej artérie a pľúcnych žíl sú nakreslené celkom dobré. Na koreňoch pľúc sa rozlišuje tieň pobočky pľúcnej artérie (vpravo, vpravo alebo vľavo) a ich vlastné imanie a ďalšie segmentové vetvenia sú radiálne v pľúcnych poliach. Pľúcne žily sa nevykonávajú z koreňa, ale prekračuje svoj obraz, smerom k ľavému atriu.
Na počítačových tomogramoch môžete získať obraz začiatku a proximálne ctihodné stonky a jeho pravej a ľavej pobočky a vytvoriť ich vzťah s vzostupnou aortovou, hornými "dutými žilami a hlavnými bronchopmi. Môžete ďalej sledovať vetvu pľúcnej Artéria v pľúcnej tkanine až po najmenšie jednotky.
Pre podrobnú analýzu obehového systému sa pľúca uchýlili k špeciálnym metódam - angiopulmonography a bronchiálnej arteriografii. Pod angiopulmonographou je štúdia pľúcnej artérie systému chápaná umelým kontrastom. Po katetrizácii žíl lakťového ohybu alebo femorálnej žily sa koniec katétra vykonáva cez pravej atrii a pravou komorou srdca do pľúcneho trupu. Ďalší zdvih štúdie závisí od špecifických úloh: Ak je potrebné kontrastovať hlavné vetvy pľúcnej tepny, kontrastné činidlo sa naleje priamo do pľúcneho kufra alebo jeho hlavných vetiev, ak sa malé nádoby podliehajú štúdiu, Katéter je povýšený v distálnom smere na požadovanú úroveň.
Bronchiálna arteriografia je kontrastná bronchiálnej artérie. Aby ste to urobili, tenký x-ray-kontrastný katéter sa podáva cez femorálnu artériu v aorte a od nej - v jednej z bronchiálnych artérií (sú známe, niekoľko na každej strane).
Indikácie angiopulmonography a bronchiálnej arteriografie v klinickej praxi nie sú veľmi široké. Angiopulmonography sa vyrába v podozrení anomáliou na vývoj tepny (aneuryzm, stenóza, arteriosenomózna fistula) alebo pľúcna artéria tromboembolizmus. Bronchiálna arteriografia je potrebná s pľúcnym krvácaním (hemopes), ktorých povaha sa nepodarilo zriadiť prostredníctvom iných štúdií, vrátane fibrobonchoskopie.




