אבחון קרינה של מחלות ריאות. רנטגן סימפטומים של נגעים ריאות
עמוד 47 מתוך 83
נזק לריאות ופלורה עם פגיעה בחזה סגור בתדירות נחותות רק על ידי נזק לשלד חזה. על פי הנתונים שלנו, הם מזוהים ב 55.3% מהקורבנות. ב K. Savchenko (1981), בחן 240 חולים עם פגיעה בחזה סגור, מצאו נזק לריאות ופלורה ב 80.4%. יותר ממחצית המטופלים, פציעה הריאות משולבת עם שברים צלעות, עצמות עצמות וחזה אחרות. עם זאת, לעתים קרובות, במיוחד אצל אנשים צעירים, נזק חמור לאיברים של חלל החזה נובעים וללא הפרעה של הכוונה של שלד החזה.
פציעות ריאות אופייניות כוללות חבורות ושברי.
ברוי קל
בשנים האחרונות, בשל הגידול במבנה פציעות חזה סגורים, הכובד הספציפי של פציעות כבדות שנגרמו על ידי השפעה מסיבית על כל השדיים (אסונות הובלה, ירידה מגובה, את ההשפעות של הלם גבוה הלם), מספר האשפה נזק לריאות גדל באופן משמעותי. ב K. Savchenko (1981) ציין פגיעה ריאה בשילוב עם פער או בלעדיה ב 54% של הקורבנות עם פגיעה חמורה על החזה. במקביל, יחד עם פגיעת הריאות, נזק חמור אחר לחזה והאיברים השדיים התגלו.
הפתולוג של הקשת הריאות הם דימום, הפרעות במחזור, הפסקות intramilia עם היווצרות של חללים מלאים דם ואוויר (hematocele ו pneumatocele), כמו גם את נפילה (נפיחות טראומטית) או להיפך, הנפיחות (אמפיזמה טראומטית) של סעיפים בד ריאות. הביטוי המתמיד ביותר של הפגיעה הוא דימום, גודל ושכיחות של אשר יכול להשתנות בגבולות רחב: מן ההשכלה של sublissal עד כדי חדירות נרחבות, כובש את רוב הריאות [Ostrogskaya N., Shcherbatenko M., Mamilyaev R., 1971; קסטר W. et al., 1978 ואחרים].
הישות הפתולוגית המורכבת של תסמונת הקשת גורמת פולימורפיזם משמעותי של מבחר גיל רנטגן של נזק זה. מידת הפגיעה, לוקליזציה, נפח הנזק, אופי ועוצמתו של דימום תוך-אלס, כמו גם הפרות של זרימת דם ריאתי חיוניים.
בהתבסס על ניתוח של חומר קליני נרחב, אנו מבחינים בין הגרסאות האופייניות ביותר של תסמינים רדיולוגיים המאפיינים את פגיעת הריאות.
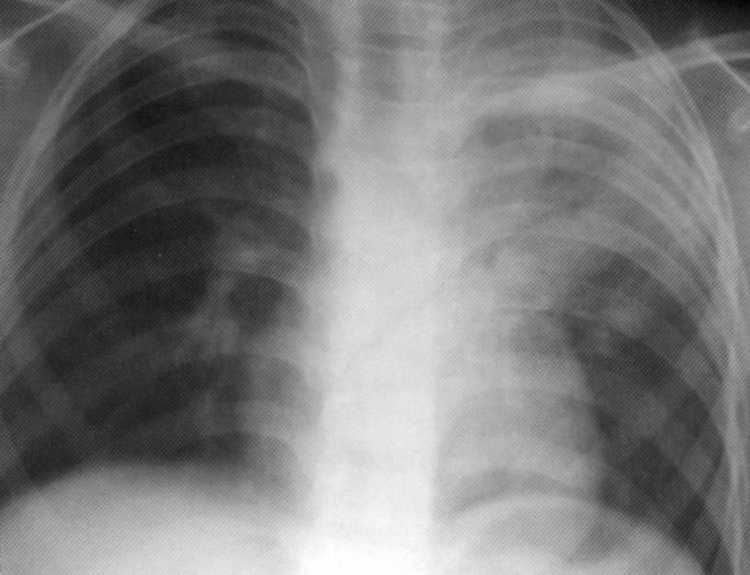
לרוב (לפי הנתונים שלנו, ב -69% מהמקרים) בריאות יש צללים דמויי ענן של אופי מנוי מוקד, הסכום, המספר והוקליזציה של אשר תלויים במנגנון וחומרת הפציעה. עם השפעה מקומית יחסית, מלווה בנזק לצלעות, על רדיוגרפים, חדירה אחת נקבעת לרוב על ידי קוטר של 2-3 ל 5-6 ס"מ, הממוקם באזור של פציעות של כוח הפציעה, בדרך כלל ברמת הנזק לצלעות (איור 159). עם פגיעה משותפת (ירידה מגובה, תאונת דרכים) של חומרה מתונה, כמה צללים מסתכמים בקוטר של 0.5-3 ס"מ, הממוקם את רוב מחלקות הריאות היקפיות, מזוהים. במקרים חמורים, שליליים, צללים עזים מסיביים, מרגש מרבית המניה או כל הריאות, ובמקביל צללים קטנים-חד-חיים מפוזרים על פני כל השטח של הריאות (איור 160). תכונה של צללים פתולוגיים כאשר מוזרק הוא חוסר הבעה של גבולותיהם עם גבולות המניות והמגזרים. X-Rayorphological דומה הוכיח כי השינויים המתוארים בעיקר בשל ההפרש בדרגות שונות של חדירה hemorrhagic של רקמה ריאתית ומספר lolly atelectasis.
תאנה. 159. רדיוגרף של החזה בהקרנה ישירה, ביצע שעה לאחר פגיעה בשד סגור. פגיעה מקומית אור נכון באזור של שבר אידיוט של צלעות viii. בצד ימין של קו הלהב, נקבע הצל המעוגל של אופי בלתי מסתנן.
עם דימום peribroscal ו perivascular על רדיוגרפים, הסימפטומים נקבעים מאפיינים של דלקת ריאות חדה בעיקר interstitial. יש הגברה ואובדן של בהירות של דמותו של הדפוס הריאתי, איטום את קירות הסונצ'י ואת חדירת רקמות interstitial. שינויים פתולוגיים מקומטים הן התחתונות והן ב המחלקות העליונות ריאות, בעיקר בצד הפציעה. לפעמים מתגלה הצללים של הטבע המנוה של המוקד. גרסה זו של סימפטומים רדיולוגיים אנו מותקנים ב -12% מהמקרים של חבורות ריאות. על פי רוב, שינויים כאלה מתרחשים עם פגיעות סגורות או משותפות של חזה של חומרת בינונית.
תאנה. 160. רדיוגרף של החזה בהקרנה ישירה, עשה 1.5 שעות לאחר פגיעה חמורה סגורה. נטולת החבורה הנפוצה. ירידה של פנאומטיזציה של כל הזכות בקלות על ידי מיזוג צללים של אופי מנוסה מוקד. שברים של חלקים אחוריים VIII-X צלעות בצד ימין. 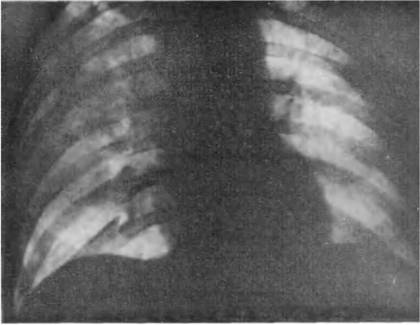
ב 9% של התצפיות שלנו כמו רק סימפטום רנטגן של פגיעה הריאות, נוכחות על רדיוגרפים של צללים זילה קטנים וקטנים מוקדמים, מפוזרים לאורך פני השטח של שדות ריאתי. ניתן לזהות אותם רק על רדיוגרפים באיכות גבוהה שבוצעה בחשיפה קצרה. בדרך כלל, שינויים כאלה מתרחשים עם פגיעה משותפת של כבידה בינונית. על פי מחקרים Radiomorphological, הם מבוססים על מספר
Intraalveolar דימומים ו סולו Atelectases.
כ -4% מהמקרים עם פגיעה ריאה על רקע השינויים המסתננים, חלל זוחל של צורה מעוגלת או סגלגל עם קוטר של 0.5 עד 3 ס"מ, המציין את נוכחותם של מפסידים של פרנצ'ימה ללא נזק לצורך הקרביים Pleura (pneumothorax ואת הנפיחות של רקמות רכות חסרות). עם פציעות חמורות, התמוטטות אינטימיות משולבות לעתים קרובות עם נזק pleura. במקביל, התמונות מזוהות הן חללים זוחל בריאות והגז בחלל pleural, mediastinum ורקמות רכות של החזה. במיוחד חללים דקים דקים נראים במהלך מחקר טומוגרפי ותצלומים קשים.
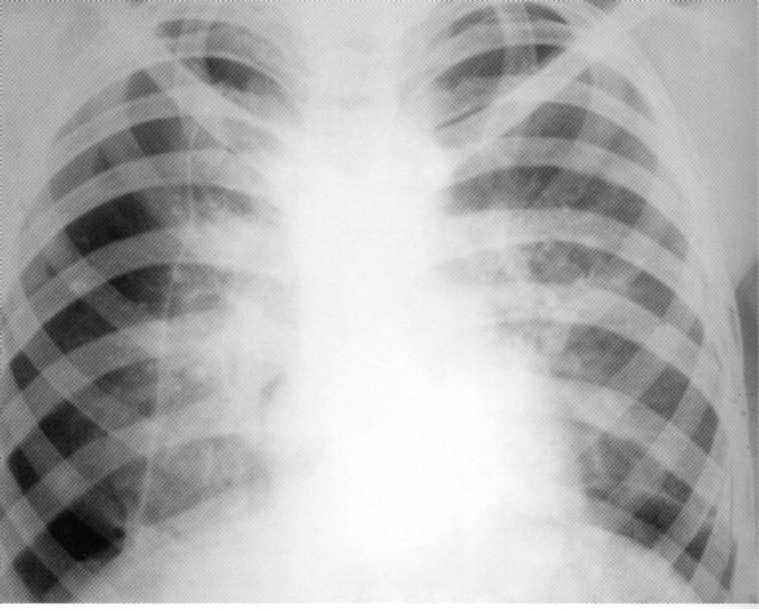
בעת שילוב החבורה והשבירה של הריאה (עם נזק לפלורה הקרבית), נקבעים שינויים המנויים של המוקדים באור שנשמר חלקית (בנוכחות פנאומוטורקס) או לאחר מבויחה, בתהליך של רנטגן דינמי שלאחר מכן לִשְׁלוֹט. לפעמים (כ -2%) חללים כאלה מלאים בדם ויש להם צורה של תצורות של צורה מעוגלת עם ברור, חלקה, במקומות עם קווי מתאר בורגטר (hematocele). ל מחקר רנטגן בתקופת הפגיעה החריפה, הם מזוהים בדרך כלל על רקע השינויים האחרים המאפיינים בפציעה ריאה (איור 161). בעתיד, לאחר היעלמותו של שינויים מקבילים, בייחוד לאחר מספר שנים, ייתכן שיש צורך באבחון דיפרנציאלי של ההומוצ'לה וסרטן הריאות היקפי, המתבצע לקחת בחשבון את ההיסטוריה והדינמיקה של התהליך הפתולוגי.
תסמיני רנטגן של פגיעת הריאות נקבעים בדרך כלל על ידי המחקר העיקרי של מושפע, בשעות הראשונות לאחר הפציעה. במהלך 1-2 הימים הבאים, רק עלייה קלה בשינויים פתולוגיים נצפתה. תהליך הפיתוח הפוך (עם תוצאה חיובית) בכל מקרה תלוי בחומרת הנזק מצב כללי קורבן. שינויים מתווכים באופן מתון מוקד חדילני הם בדרך כלל נעלמים לחלוטין לאחר 12-15 ימים. עם נזק נרחב, מסתנן hemorrhagic מסיבי ברקמה הריאתית נפתרות הרבה יותר איטי יותר (במקרים מסוימים במשך חודש או יותר). מוקדי סוגי תנוחה ותופעותיו של דימום פריברונשי נעלם, ככלל, לאחר 5-10 ימים, חללים ציסטיים - במונחים של 7 ימים עד חודש. Hematocele לפעמים נשאר לכל החיים.
אבחנה של פגיעה ריאה היא לעתים קרובות מצומדת עם קשיים מסוימים, אשר בשל הדמיון המשמעותי של תסמיני רנטגן ב דימום, חדירה דלקתית בצקת ריאות.
אבחנה דיפרנציאלית של פגיעה ריאה מבוססת בעיקר בתוצאות של תצפית קלינית ורדיולוגית דינמית, תוך התחשבות בעיתוי השינויים הפתולוגיים בריאות, לוקליזציה, שכיחות, כמו גם את הרמקולים בהשפעת אמצעים טיפוליים וכו '.
תאנה. 161. רדיוגרף של החזה בהקרנה ישירה, שנעשו ב -2 ימים לאחר פגיעה חמורה סגורה. שברים מרובים של צלעות. ברוז והפרעות ריאות. אמפיזמה של בדים רכים של החזה. בצד שמאל בתחום הריאות האמצעי של צורה מעוגלת עם קווי מתאר ברורה (hematocele). 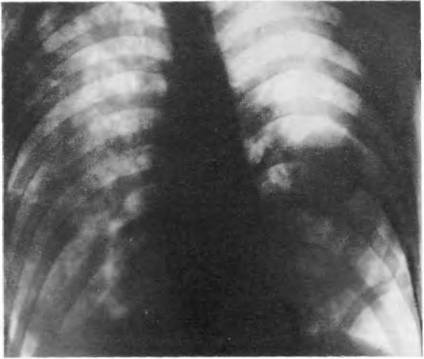
הצללים המוקדית של דלקת ריאות, בניגוד לצללים פתולוגיים, בשל דימום, בדרך כלל (למעט דלקת ריאות שאיפה), מזוהים לא מוקדם יותר מ 1-2 ימים לאחר הפציעה, יש להם צפיפות גדולה יותר, בעיקר ב קיץ נמוך יותר מחלקות לטוגי, רוב המקרים מלווה הסתננות שורש, להגיב להתמקד) דלקת של pleura, עלייה עמיד בטמפרטורת הגוף והשינוי בולט בדמות הדם.
את האבחנה הדיפרנציאלית של הפציעה ואת הצורות הראשוניות של בצקת ריאתי. צללים מבודדים ושינויים בין-לאומיים בנפיחות מתרחשות לעתים קרובות כבר בשעות הראשונות לאחר הפציעה ונקבעים על ידי בדיקת רנטגן ראשונית. במקרים כאלה, הדינמיקה של השינויים הפתולוגיים הם קריטיים באבחון דיפרנציאלי. תחת הנפיחות, התמונה הרדיולוגית משתנה במהירות לא רק בהתקדמות, אלא גם עם הפיתוח הפוך של התהליך הפתולוגי, במיוחד עם מינוי בזמן של טיפול הולם (טיפול התייבשות, ההגבלה של מבוא תוך ורידי של תרכובות משקל מולקולריות נמוכות) . במקביל, כאשר פציעה הריאה ודלקת ריאות מצוין יציבות מסוימת של שינויים. לתוצאות המחקרים למעבדה יש \u200b\u200bגם חשוב לאבחון דיפרנציאלי.
אור הפסקה
הריאות הפסקה עם נזק pleura הקרביים עם פגיעה בחזה סגור מתרחשת בערך עם אותו תדירות כמו להכות של בד ריאתי. ברוב המקרים, הוא משולב עם שברים עצם השד ופציעת ריאות.
אבחון רנטגן של נזק זה מבוסס על זיהוי של pneumothorax, כמו גם mediastinal, intermushkin ו אמפיזמה תת עורית. סכמטי, תסמינים אלה מוצגים באיור. 162.
Pneumothorax.
עם מחקר רנטגן, pneumothorax מאופיין על ידי שקיפות מוגברת של השדה הריאתי ואת היעדר תמונה של דפוס ריאתי באזורים הצטברות גז בחלל plealural. בדרך כלל, הגז מצטבר במחלקות החיצוניות של חלל pleural. Knossa ממנו ממוקם אור שינה. הקצה החיצוני של האור הנמלט, המתאים לתיאור הפלורה הקרבית, נקבע בבירור במיוחד על electrodenograms שבוצעו בפוטנציאל הראשוני של שכבת הסלניום של הצלחת.
בהתאם לכמות הגז שחדר את החלל pleural, כמו גם נוכחות או היעדרות של הידבקות, pneumothorax יכול להיות מוחלט, חלקי ומצטבר. עם pneumothorax הכולל, הגז ממלא כמעט את כל חלל pleural, הריאה לוחצת על השורש, הסרעפת משמרת את הספר, ואת האיברים של המדיה - בצד בריא. במקביל, אונות בודדות של ריאות יכולות ליפול לתארים משתנים. על רקע הגז, הוא נבדל יותר מהרגיל, הפרטים של דמותו של שלד החזה נקבעים (בעיקר, נזק קל יחסית לצלעות).
Pneumothorax חלקית ולחודד מאופיין במגוון של דפוס רנטגן, אשר תלוי בלוקליזציה של נזק pleura, כמות הגז החודר את חלל pleural, נוכחות ומיקום הקרב בין הסדינים pleural.
תאנה. 162. הסימפטומים הרדיולוגיים העיקריים של הפסקת הריאות (ערכת).
1 - pneumothorax; 2 - פטישים פניאומטיים; 3 - אמפיזמה של רקמות חזה רכות; 4 - מדיה אמפיזמה. 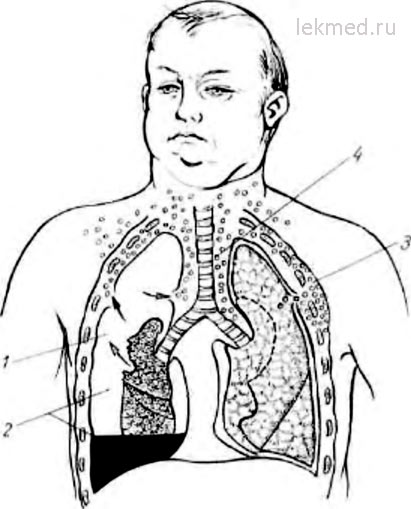
האפקטיביות של אבחון רנטגן של pneumothorax תלויה בעיקר על כמות הגז בחלל pleural, מיקומו טכניקות מתודולוגיות המשמשים בתהליך של מחקר. כמות משמעותית של גז בחלל pleural זוהה בקלות שקוף או רדיוגרפיה קונבנציונאלי. כדי לאבחן כמות קטנה של אוויר בחלל pleural, יש צורך לייצר רדיוגרפים באיכות גבוהה (אלקטרוליאנטיאנטי), ולאחר הנשיפה הכפויה. במקביל, אור ירידה בנפח ו pneumothorax מוצג בבירור יותר. גז הוא גלוי במיוחד בעת בחינת המטופל באחרון בצד בריא. אם זה בלתי אפשרי לסובב את המטופל של המדגם בשל נזק חמור, תחת מחציתו המושפעת של החזה, בזהירות לשים בעל קלטת מרובע מיוחד עם זווית של נטייה של 15-20 מעלות, שתוכנן על ידי ei tyurin ו יו. ק 'סלזנב (1976). בתנאים אלה, גז חופשי נע כלפי מעלה, מצטבר בחלק החיצוני של חלל pleural בקצה השורש והוא מזוהה היטב ברדיוגרפיה, שנעשתה באמצעות קרן אופקית של קרינת רנטגן (במיוחד אם הירי מתבצע לאחר exhalation מלא ). בפורטוגרפיה, בעמדה זו, אפילו אשכולות קטנים של נוזלים בחלל pleural (hemotorax, pleurisy) מזוהים בדרך כלל בצורה של רצועה הומוגנית אינטנסיבית של עמעום, הממוקם לאורך פני השטח הפנימי של החלקים האחוריים של הקצוות (איור. 163).
ערך מסוים לאבחון של pneumothorax יש את המחקר של פעימות לב, כמו גם את המיקום של mediastinum ו צמצם. אם יש גז בחלל pleural, חתכים מהירים ועמוקים נצפים. בנוסף, עקירה של הסרעפת ואת איברי המדיה, טבע וחומרת אשר תלוי בסוג של pneumothorax הוא ציין לעתים קרובות.
תאנה. 163. עמדת החולה במהלך המחקר עם הפחם של טורין וסלזנב (א). המיקום של הגז ונוזל בחלל pleural בעת הירי באחרון עם פנייה לצד בריא (ערכת) (B, ב). 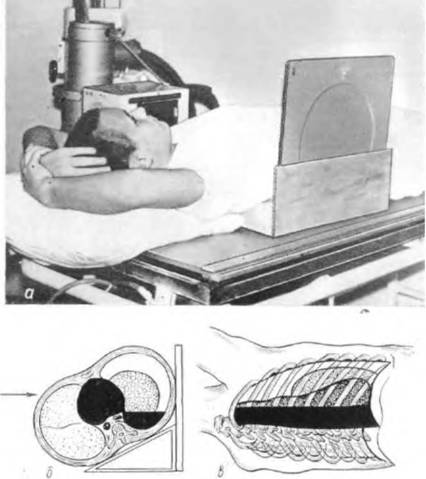
תכונות קליניות ורדיולוגיות של פנות'ורקס נקבעות בעיקר על ידי היחסים הנובעים בתהליך הפגיעה בין ברונכוס, בד ריאתי וחלל הפלורה. ניתן ליצור pneumothorax סגור, פתוח או שסתום.
Pneumothorax סגור מאופיין בחוסר הודעה עם אוויר אטמוספרי. בדרך כלל זה קורה עם הירידה המהירה בקטע פגום של הריאה, ואחריו מתנגדים את הפתיחה הבולטת plegre. בהקשר זה, כמות קטנה יחסית של אוויר חודר לתוך חלל pleural, אשר יכול לפתור במהירות במהלך X-Ray אינו מזהה. במקרים כאלה, הלחץ בחלל pleural נשאר מתחת לאטמוספירה. איברי המדיה, ככלל, לכבוש עמדה רגילה ועם נשימות עמוקות נעים במקצת לעבר הפנדותורקס.
עם זאת, אם כמות משמעותית של אוויר חודר לתוך חלל pleural, הלחץ בו יכול לחרוג מהאטמוספירה. בתנאים אלה, יש שיתוף פעולה משמעותי של ריאה פגומה. התקשורת נע לעבר ריאה בריאה, שם הלחץ מתחת. כאשר שואפים אותו במשמרות מושפע, וכאשר נשפים - בצד בריא. הסרעפת נמוכה והניידות הפרדוקסלית שלה צפויה לעתים קרובות.
Pneumothorax סגור עם לחץ גבוה בחלל pleural עשוי להיות מלווה פגיעה משמעותית של הנשימה והמחזור הדם. במקביל, סימנים של הגדלת זרימת הדם, interstitial ואפילו בצקת alveolar מזוהים בתמונות, ואפילו בצקת alevolar.
פתח Knutrice Pneumothorax מתרחשת בדרך כלל אם יש חור גדול plegre הקרביים. הוא מאופיין בזרימת האוויר מ ריאה פגועה או ברונכי לתוך חלל pleural כאשר שואף ולהזיז אותו בכיוון ההפוך כאשר נשיפה. בהתאם לכך, איברי המדיה במהלך השאיפה מועברים לתוך צד בריא, ובמהלך הנשיפה הם מוחזרים למקומו המקורי.
שסתום (שסתום) pneumothorax מאופיין העובדה כי האוויר כאשר שואף בחופשיות חודר לתוך חלל pleural באמצעות פגם ב Vinceral Pleura; עם נשיפה, החור הוא חופף וזה לא יוצא מן החלל. האבחון בזמן של שסתום pneumothorax הוא בעל חשיבות מיוחדת, שכן היא סכנה משמעותית לחיי הקורבנות. בדרך כלל, שסתום pneumothorax מתפתח עם טלאים של הריאה, שדרכו הודעה חד צדדית נתמך עם חלל pleural. במהלך השאיפה, הדש מורם והאוויר נכנס לחלל הפלאורה, וכאשר הדש סגור את הפצע, מונע את שובו לברונצ'י. זה מוביל לעלייה בכמות האוויר בחלל pleural ולהגדיל לחץ אינטראפלי. המצב הכללי של חולים כאלה כבדים ביותר.
התמונה הרדיולוגית מאפיינת מאוד: קריסה חדה של ריאה פגומה, עקירה משמעותית של איברי המדיה בצד בריא ועמידה נמוכה של כיפת הסרעפת בצד הנגע. אמפיזמה תת עורית ו mediastinal מזוהה לעתים קרובות. במהלך הנשימה, נפח החיסכון הריאות אינו משתנה, תנועות הסרעפת נחלשות. עם הנשימה הכפויה, איברי המדיה מתנודדים במידה מסוימת לעבר הפנדותורקס.
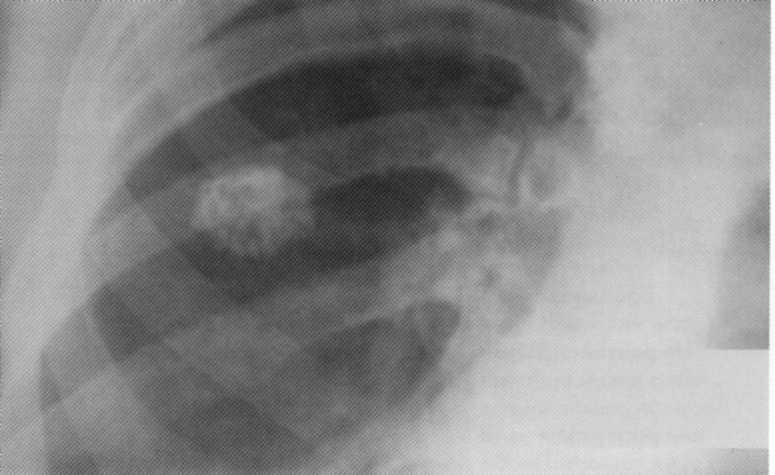
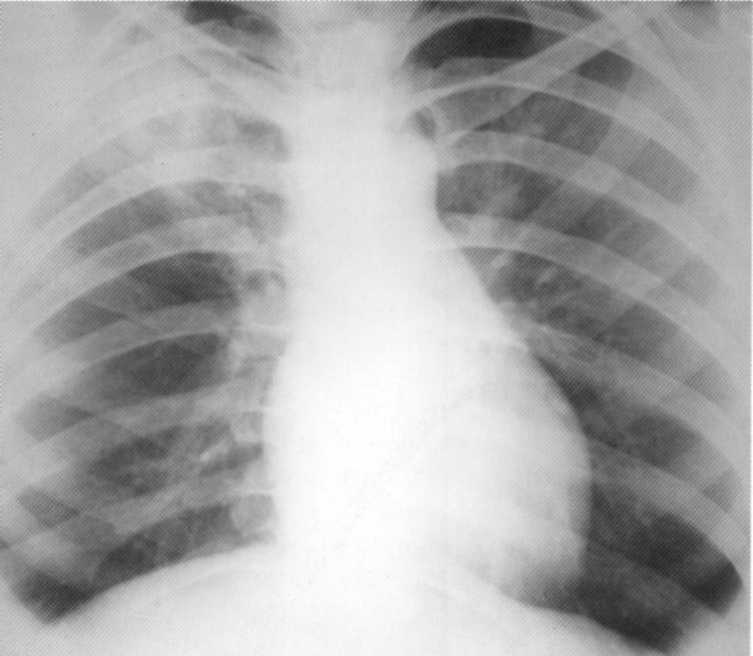
תאנה. 164. רדיוגרף של החזה בהקרנה ישירה, שנעשתה ביום שאחרי פגיעה חמורה סגורה. הפער הנכון ריאה. Pneumothorax ימנית צדדית ותת עותר תת עורית. צינור ניקוז בחלל pleural. 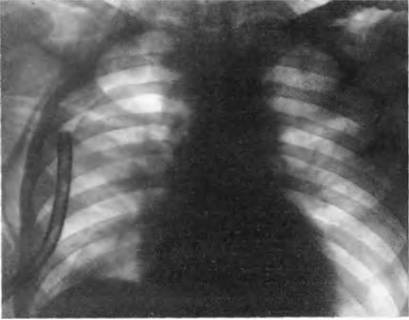
אמפיזמה תת עורית ותת עורית - סימפטום אמין תכופים של הפסקת ריאה עם פגיעה בחזה סגור (כאשר האוויר הוא פציעות, יכול לחדור את הבד דרך ערוץ הפצע). בשל הנזק בו זמנית לריאות ופלורה אמפיזמה של רקמות רכות, השדיים מתפתחים בדרך כלל בו זמנית עם pneumothorax. עם זאת, אם הסדינים pleural בתחום קרע הריאות הם מולחים, האוויר דרך pleura פגום מגיע ישירות לתוך בדים רכים של החזה, עוקף את חלל pleural. Pneumothorax במקרים אלה אינו מתפתח, הצטברות האוויר ברקמות רכות מגיע במידה משמעותית. אבחנה של אמפיזמה ביערך תת עורית בדרך כלל לא גורם
קָשֶׁה.
במחקר רנטגן של רקמות רכות, השד נקבע על ידי דפוס "פריסטי" אופייני: על רקע הארה האורך והמעוגל, קבוצות נפרדות של סיבי שרירים נראים בבירור (איור 164). במיוחד גז ברור ברקמות רכות נקבע על סוכן חשמלי.
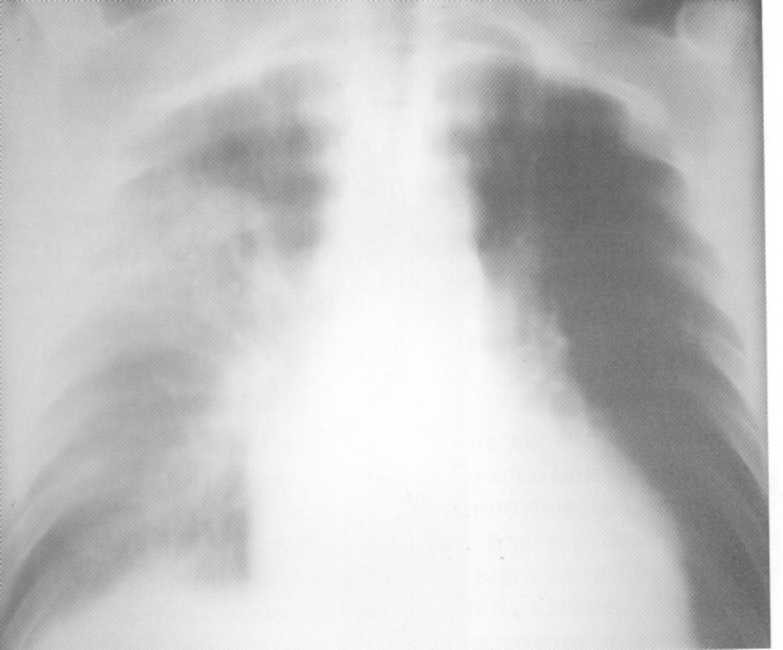
תאנה. 165. רדיוגרף של החזה בהקרנה ישירה, עשה 3 שעות לאחר פגיעה חמורה סגורה. הפער הנכון ריאה. Pneumothorax מלחיץ, נפתחת MediaStinal מבוטא (MediaStinal Pleurra מימין נדחף באוויר לאוויר). 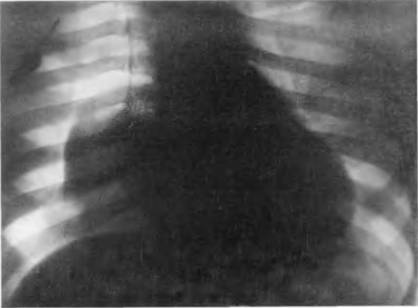
Empied MediaStinal אמפיזמה.
אם יש pneumothorax, אמפיזמה mediastum יכול להתפתח בשל הנזק לפלורה mediastinal ו costal. בנוסף, כאשר הפסקה אוויר קל יכול לחדור את מחיצות Interdollast רקמות החיבור ולאחר מכן דרך שורש הריאה במדיסטינום. לרוב, אמפיזמה mediastum מתפתח עם שסתום pneumothorax. בנוסף, הגז במדיסטום עשוי להופיע בשל נזק לניקוי, ברונכי הראשי, הוושט, וכן התערבויות תפעוליות וכו '.
האבחון הרדיולוגי של אמפיזמה מדיניות מבוסס על גילוי של גז חופשי בו. בדרך כלל על רדיוגרפים, הגז נקבע בצורה של להקות שיזוף של הארה, הממוקם במקביל לשד. על רקע להקות אלה, הדפיינים של פלורה מדיניות, כמו גם את קווי המתאר של איברי המדיה נראים לעתים קרובות, כמו גם את קווי המתאר של המדיה: בלוטת מזלג, בלוטות לימפה, קנה הנשימה והלבבות עם כלי נגזר מ זה (איור 165). מן גז mediastinum יכול לזוז, ברקמות רכות של הצוואר להתפשט לאזור החזה.
Hemotorax. הדימום לתוך חלל pleural הוא הלוויין הבלתי נמנע של הפסקת הריאות עם הנזק של Pleura. במקביל, האוויר והדם חודר לרוב לתוך חלל הפלורה, שנגרם על ידי תמונה של hemopneothrox. האבחון הרדיולוגי של hemopneomothrax מבוסס על גילוי של גז ונוזל (דם) בחלל pleural, המשמר את הרמה האופקית כאשר המיקום של הגוף הפצוע משתנה. עם זאת, עם בדיקה הרגילה של הפצועים בעמדה שוכבת על הגב או בטן, הנוזל (דם) הוא מתפשט באופן שווה לאורך חלל pleural על רקע הגז יכול להיות בלתי מוכר. עם פציעות חזה חמורות, יש צורך לשאוף את הזיהוי הטוב ביותר של hemopneothrox. יש צורך לשאוף לבצע תמונות ב Laateroposition על צד בריא או לעשות laaterograms עם חצי מעלה של החזה (ראה איור 163) .
Hemotorax במהלך פגיעה בשד יכול להיות נוצר לא רק בשל שבירת הריאה, אלא גם במהלך נזק כלי החזה, כמו גם את האיברים של MediaStinum. במקביל, העלייה המתקדמת המהירה בכמות הדם בחלל הפליבלי מדגים בדרך כלל את הקרע של עורק אינטרווסטלי או חזה פנימי או כלי מיניים גדולים. המשימה של רנטגן היא לא רק זיהוי של hemotorax, אלא גם הערכה של הדינמיקה הבאים שלה.
אבחנה של hemotorecase תלוי בעיקר בכמות הדם בחלל pleural ואת המדינה הכוללת של הקורבן. נהוג להבחין בין hemotorax קטן, בינוני, גדול וטלון. עם hemotorecase קטן, הדם מצטבר בתוך סינוס צלעות, עם ממוצע - מגיע לזווית של הלהב (רמת החלקים האחוריים של צלעות VI-VII), עם רמה גדולה של צלעות IV ו ב סך הכל - ממלא כמעט את כל חלל pleural (איור 166). קשיים עשויים להתרחש רק עם אבחון רנטגן של hemotorax קטן, שבו עיגול החלק התחתון של סינוס Ripephraghraggmal הוא ציין ואת המראה של צל נוזל בצורה של רצועה צרה סמוך למשטח הפנימי של הצלעות [ Zedgenydze Ga, לינדנברן Ld, 1957]. מקבוצת הדם הגדולה ביותר בחלל הטריבלי נקבעת בצורה הטובה ביותר במחקר של הצד של הקורבן ב Laateropussion על הצד "המטופל" אם אי אפשר לבצע מצב זה של קורבנות שקיבלו נזק חמור, לבחון באופק אופקי תפקיד: הרמת בזהירות את הגוף מצד פגום והניחה קאסמט פחמן מתחתיה, לאחר הנשיפה בכפייה, לראטוגרמה לבצע. בתמונות שבוצעו בתנאים אלה, בדרך כלל ניתן לזהות אפילו כמות קטנה של נוזל בצורה של רצועה הומוגנית של עמעום, הממוקם לאורך החלקים האחוריים של הצלעות.
תאנה. 166. סוגי Gemotorax (ערכת).
1 - קטן (1A - מיקום אנכי של המטופל, 16 - Latteroposition בצד "המטופל"); 2 - בינוני; 3 - גדול; 4 - סך הכל. 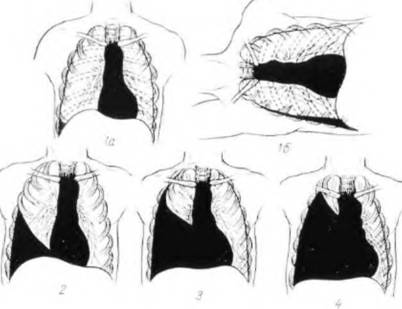
המוטורקס המדיום והגדול מאופיין בחשיכה הומוגנית אינטנסיבית של יחידת האספקה \u200b\u200bהתחתונה של השדה הריאתי עם גבול עליון אלכסוני (קו דמואזו). כאשר בוחנים חולה במצב אופקי, אחיד מחשיך של כל חצי החזה, בשל התפשטות הנוזל על חלל pleural. הצל של הלב הוא בדרך כלל זז לתוך צד בריא.
כל החולים עם הפתולוגיה המיועדת של הריאות, pleura, mediastinum, צלעות מופנים למחקר קרינה. זה מאפשר לך לקבל נתונים, לקבוע במידה רבה את האבחון, טקטיקות של טיפול, כמו גם לאפשר את התהליך בדינמיקה.
בשלב הראשון, החולה נבדק באמצעות שיטת רנטגן, באמצעות טכניקות רדיולוגיות פשוטות, אחרת נקרא יליד:
- רדיוגרפיה;
- פלואורוגרפיה;
- טומוגרפיה ליניארית (כיום מיושמת פחות בתדירות גבוהה).
ואז נחשבים הקריאות לטומוגרפיה מחושבת ומחקר מנוגד. כדי לקבל מידע חשוב, טומוגרפיה תהודה מגנטית נקבעת.
במאמר שלנו נדבר על מחקרים אלה, כמו גם על הנורמה ושינויים פתולוגיים כי הרופא של אבחון קרינה יכול לזהות.
עבור התנהגותם, נעשה שימוש במכשירים רדיוגרפיים, לא מבוצעת, נדרשת ההכנה המיוחדת של המטופל. אין כמעט הגבלות בטכניקות אלה, הם יכולים להתבצע מהרוב המכריע של המטופלים.
רדיוגרפיה של איברי החזה מתבצעת בעמדת העמידה, עם נשימה עמוקה, בקו ישר ("FAS") וצד ("פרופיל") תחזיות. במקרים מסוימים, התצלום נעשה בעמדה של המטופל שוכב, כמו גם בעמדות אלכסוניות או במטרה, לחיזוי טוב יותר של האזור המושפע.
זה בוצע רנטגן של איברי החזה בשנת 1909
פלואורוגרפיה נחשבת לבדיקה המונית (הקרנה) של האוכלוסייה לזהות שחפת, סרטן הריאות. היא זולה, לוקח קצת זמן. פלואורגרף ניתן להציב בתחנת הנייד. עומס דמיוני ב פלואורוגרפיה ורדיוגרפיה אינו גורם נזק לרקמות הגוף האנושי. פלואורוגרפיה מונעת רצוי לעבור לפחות פעם אחת בעוד שנתיים, ואם אדם חי באזור עם שכיחות גבוהה של שחפת - מדי שנה.
שיטת הפלואורוגרפיה משופרת. עכשיו הוחל פלואורוגרפיה דיגיטליתהמאפשר לך לקבל תמונות גדולות. אז זה הופך להיות לא רק הקרנה, אלא גם שיטת אבחון מלאה.
פלוס undoubted של רדיוגרפיה ו fluorography היא היכולת לשמור נתונים ולהשוות אותם בדינמיקה.
טומוגרפיה ליניארית מתבצעת כאשר אי אפשר לבצע מחשב. זה מאפשר לך לקבל שימוש צילומי רנטגן תמונות של "קטעים" של הריאות ברמות שונות. הטכניקה היא זולה והוא עדיין בשימוש בבתי חולים קטנים בעדויות:
- חשד של ריקבון להתמקד הריאות (למשל, כאשר);
- אבחון של גידולים, גופים זרים, תמציות ברונכיות;
- הערכה של מצב בלוטות לימפה אינטגריות ושורשים ריאתי.
תמונה רגילה של רנטגן
בהקרנה ישירה, שני אזורים בהירים (ריאות) גלויים, יש צלו חציוני ביניהם. בתחתית החזה מוגבלת לסרעפת. שדות הריאות חוצים את הצללים של הצלעות, בתחתיתם, אתה יכול לראות את צל בלוטות החלב, וכדובר בחלק העליון - צל הבריח והלהבים.
הצל החציוני נוצר על ידי לב, עמוד השדרה ואורפורט. ממנה בערך באמצע השדות הריאתי, עזבו שורשי הריאות. הם מוצגים בעיקר על ידי כלי גדול הנושאים דם לתוך הריאות. ברונצ'י אינו גלוי ברדיוגרף הרגיל.
קל מורכב משבריר, והמניות הן מהמגזרים. בדרך כלל, הגבול ביניהם אינו גלוי.
טכניקות ניגודיות רנטגן
כדי לקבוע את הפרטים של התהליך הפתולוגי, טכניקות המבוססות על כניסתה של חומר שנותן צל אינטנסיבי בחלל החזה ניתן להשתמש, כלומר, בלתי חדיר עבור צילומי רנטגן. זה מאפשר לך לראות כמה תהליכים פתולוגיים היטב.
טכניקות ניגודיות של רנטגן:
- ברונכוגרפיה;
- אנגיופולמונה;
- pneumomediastinography;
- pleuraography;
- פיסטולוגרפיה.
ברונצ'וגרפיה היא אינפורמטיבית, אך כיום שיטה משומשת לעתים נדירות המבוססת על הקדמה של ניגוד לומן של ברונכי. בעבר, הוא שימש כדי לאבחן ברונצ'קטסים, מומים, גידולים הסימפונות, פיסטולה. מחקר נערך בהרדמה מקומית, ובילדים וחולים עם כישלון נשימתי - בהרדמה כללית. עכשיו ברונצ'וגרפיה כמעט נעקרו לחלוטין על ידי טומוגרפיה של המחשב.
אנגיופולמונה מתבצעת עם הקדמה של ניגודיות דרך הקטטר, שנערכה באמצעות מערכת ורידים וראשי הלב הימניים, לתוך כלי ריאתי. זה עוזר "לשקול" רשת כלי הדם של ריאות, לראות את המפרצים, צמצום, דחיסה של כלי, כמו גם החסימה שלהם - thromboembolism.
PneumomediAstinogy היא כניסתה של גז למדיסטינום, המאפשרת לבסס את מקור הגידולים באזור המרכזי של החזה.
טהורוגרפיה - כניסתו של הניגוד לחלל הפלין, היא שימשה בעיקר לאבחון של תחמושת חוצה.
Fistulography מאפשר לך לגלות איך הפיסטולים פתח על פני השטח שלה בחזה.
עד כה, כל הטכניקות הללו חוזרות אל העבר, טומוגרפיה מחושבת.
ביטויים של מחלות ריאות על רדיוגרף
4 תופעת רנטגן עיקריות מבודדות, מעידות לפתולוגיה:
- הצללה והארה של השדה הריאתי;
- לשנות את דפוס ריאתי או שורשים.
הצללה קשורה לירידה קלילות של רקמת אור עם דלקת, דחיסה, פטישות הסימפונות לקויה. ההשכלה נובעת מגידול באוויר של הריאה כולו (אמפיזמה) או חלקו (חלל בד הריאה).
הדפוס הריאתי משתנה עם הנזק לרקמות הבין-לאומיות של הריאות או כאשר שינויים בזרימת הדם. שורשים משתנים בפאתולוגיה של כלי גדול, ברונכי, בלוטות לימפה של MediaStinum.
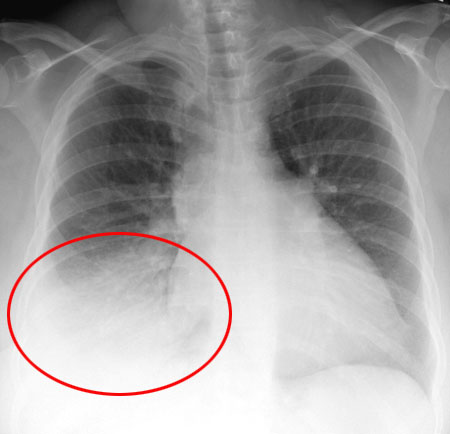
דלקת ריאופוניה על רדיוגרף
הצללה נרחבת עלולה להתרחש במדינות הבאות:
- נפיחות של הריאה;
- ריאות שחמת;
- גידול גדול;
הצל סביב קוטר של יותר מ -12 מ"מ מופיע עם מחלות כאלה:
- גידול סרטני;
- ברונצ'י ציסטה;
- שַׁחֶפֶת;
- כלי פרחים.
מוקדים מעוגלת או צורה בצורת לא סדירה עם קוטר של פחות מ -12 מ"מ. הם יכולים להיות קבוצות בודדות או ממוקמות. אם המוקדים הוא בגבולות של שני קטעי ריאות, הם מדברים על הפצה מוגבלת. התבוסה המוקדית מתרחשת עם מחלות כגון:
- שחפת מוקד;
- גרורות בריאות;
- דלקת ריאות:
- סרטן היקפי.
הפצה מוקדית נרחבת משפיעה על יותר משני מקטעים:
- פרצה שחפת;
- alveolar נפיחות ריאות;
- קרצינומטוזיס של פלאורה.
הארה נרחבת מצד אחד או שניים נצפתה במצבים כאלה:
- סה"כ pneumothorax;
- נרגשות ריאה;
- כמה פגמים בלב מולדים (Tetrad Fallo, Stenosis של תא המטען הריאתי);
- thrombembolism של הענפים של העורק הריאתי.
הארה מוגבלת - מגרש של אוויר מוגבר של בד ריאתי או חלל גדול:
- ציסטות וריאות בולס;
- מוּרְסָה;
- ריקבון של רקמות עם שחפת;
- סרטן עם היווצרות חלל;
- pneumothorax מוגבלת.
ציור ריאתי משופר עם זרימת הדם מוגברת עקב פגמים לב או עם צמיחה מופרזת. רקמת חיבור באיבר (pneumosclerosis). דלדול הדפוס מזוהה ביצניים של עורק הריאתי, הנפיחות של הריאות, היצרות שסתום של ברונכי. דפורמציה שלה קורה ברונכיטיס כרונית, pneumoconiosis, pneumosclerosis.
הרחבה דו-צדדית ודפורמציה של שורשי הריאות הן עם מחלות כאלה:
- סרטן הריאות המרכזי;
- גרורות בלוטות לימפה אינטגרואואר;
- שחפת ברונצ'ו;
- מפרצת העורק הריאתי.
נגע חד צדדי אופייני למדינות:
- מדיה לימפומה;
- גרורות;
- את המידות של הלב (פגם של המחיצות המתוכננות והתרבותי, צינור עורק פתוח, יצרות מיטרלית).
הצטברות של השורשים מתרחשת באג'נסיה (תחתון) של עורק הריאתי, היצרותו, טטרד פאלו.
ההידרדרות של מבני השורש ואת הבהירות שלהם מתרחשת כאשר בצקת של הריאות או פיברוזיס שלהם (חותם).
רנטגן טומוגרפיה מחושבת
טומוגרפיה מחושבת (CT) היא השיטה האינספורמטיבית ביותר של אבחון קרינה של מחלות ריאות. זה צריך להתבצע לאחר רדיוגרפיה יליד, לפני השימוש בטכניקות מנוגדות ובמקום טומוגרפיה ליניארית. שיטה זו של אבחון יש עזרה רבה שם, שם, עם תלונות נתונים קליניים (לדוגמה, hemlooking וכן הלאה) את הרגיל צילום רנטגן לא לגלות את הסיבה לתסמינים אלה.
טומוגרף מחשבים
CT סטנדרטי מאפשר לך לקבל סדרה של תמונות - "חתכים" של הריאות במישור האופקי מלמעלה אל הסרעפת. הם נראים בבירור לא רק את הבד הריאתי, אלא גם את השרירים, ברונכי, כלי, pleura.
המחקר מתבצע בתפקיד שוכב על גב על שולחן מיוחד, אשר במהלך המחקר יעבור. המטופל צריך להתפשט לחגורה, להסיר את הקישוטים. במשרד, בנוסף לו, לא יהיה איש, הקשר עם האחות מתבצע על ידי האינטרקום, הצוות מתבונן במצבו של המטופל דרך חלון מיוחד מן המשרד השכן.
משך הסקר הוא כ -10 דקות. עומס דליק עם CT הוא פחות במהלך רדיוגרפיה ופלואורוגרפיה, ואת איכות התמונה היא הרבה יותר טוב. לכן, CT מוצג בכל מחלות ריאות.
ספירלה ו multispiral CT - שיטות מחקר מהיר יותר, הם לוקחים זמן פשוטו כמשמעו נשימה אחת. במהלך פער זה, הצינור הרדיאלי לאורך דיור מיוחד בצורת טבעת הוא במהירות סביב החולה, ומאפשר לך ליצור תמונה תלת מימדית שלמה של האיברים החזה.
טומוגרפיה מחושבת של הריאות אינה מתבצעת במהלך ההריון. אם זה לא עושה בלעדיו, אזור הבטן מכוסה סינר מגן מיוחד. כאשר מרגש את המטופל, תרופות הרגעה נקבעים.
טכניקות נוספות משמשים, למשל, אנגיוגרפיה ממוחשבת - מחקר של כלי עם סוכן ניגודיות.
הדמיה בתהודה מגנטית
טומוגרפיה תהודה מגנטית (MRI, שם היסטורי - תהודה מגנטית גרעינית) משמש כדי לאבחן את המחלות של הריאות לעתים קרובות יותר מאשר CT. עם זאת, יש לו מספר יתרונות להשתמש MRI, למשל, נשים בהריון.
MRI מזיק לגוף, זה לא קשור לקרינה "שקוף" של הגוף האנושי. השיטה מבוססת על אפקט השדה המגנטי, בהשפעה של אשר המאפיינים של אטומים מסוימים משתנים באופן זמני, אשר נרשם על ידי המכשיר. התוצאה היא תמונה תלת-ממדית של הריאות.
MRI משמש בעיקר כדי לאבחן את הגידולים של איברי הנשימה וקיר החזה, כמו גם את thromboembolism של עורק ריאתי שחפת. זה לא אינפורמטיבי להעריך את מצבו של אלוול, כלומר, בד הריאות עצמו.
ההליך ארוך יותר מאשר CT, לוקח בערך חצי שעה. המטופל שוכב על גבו על שולחן מיוחד, ש"ביקורים "לתוך טבעת הטול. ההליך הוא התווית בנוכחות קוצב לב שנבדק, אנסטרוסתזה מתכתית.
הבחירה של שיטת המחקר עדיפה להפקיד את הרופא שלך, שכן היא יודעת אילו נתונים יש להשיג לאבחון, ואיזו שיטה מתאימה למטופל. זה לא צריך להיות מוגזם על ידי הסיכון של RE-CT, בכל מקרה יש צורך להעריך את הסיכון ואת היתרונות האפשריים של הליך אבחון זה.
על היתרונות והחסרונות של השיטות העיקריות של אבחון רדיולוגי של מחלות ריאות:
חלק 1
Gou vpo sogma roszdrava
המחלקה לכירורגיה כללית עם ריד
אבחון והקרנות.
אבחון רדי מחלות ריאות.
vladikavkaz, 2010.
מהדרים:
פרופסור חבר של המחלקה לניתוח כללי עם אבחון קרינה ואת הקרנות תרפיה גו VPO Sogma Roszdrava k.m.n. E.t. אוליסאבה
לְכָל. קרטסב
עוזרת המחלקה לניתוח כללי עם אבחון קרינה והקרנות תרפיה גו VPO Sogma Roszdrava K.m.n. אוֹתָם. קורגרה
עוזר המחלקה לכירורגיה כללית עם אבחון קרינה וטיפול קרינה גו VPO Sogma Roszdrava Z.r.sozonti
נושא: אבחון קרינה של מחלות ריאות.
מטרה: ________________________________________________
לבחון את אנטומיה הקרינה של הריאות. שיטות ללימוד האיברים של החזה. ריאות ומחלות פלאורה
מטרות ספציפיות:
Becast: ___________________________________________________
לזהות שיטת לימוד ריי של איברי החזה
לקבוע את האנטומיה של הריאות עם שיטות שונות של אבחון קרינה.
לקבוע תסמינים כלליים הפתולוגיה של הריאות בתמונת הרנטגן.
לקבוע סוגים שונים של דלקת ריאות.
לזהות סימנים רדיוגרפיים של מומים של איברי הנשימה.
לזהות תמונה רדיולוגית של צורות שונות של שחפת ריאות.
לקבוע את הסימנים הרדיוגרפיים של גידולים ריאות ו mediastinum.
לָדַעַת:_______________________________________________________
אנטומיה של קרינה של הריאות.
תכונות גיל של אנטומיה של הריאות.
מחלות Syptomocomplex של הריאות.
רנטגן סימנים של מינים Pneumanon.
סימני רנטגן של גופים זרים דרכי נשימה.
סיווג של שחפת.
רנטגן סימנים של צורות שונות של Tubuoculus.
רנטגן סימנים של גידולים ריאה ומי מדיניות.
מסד נתונים וחומר: ____________________
חדר חינוכי.
ערכת אימון של רדיוגרפים, ברונכוגרמים, טומוגרמות מחשב, עם הנורמה והפתולוגיה של איברי החזה.
שולחנות, תוכניות.
היסטוריה של מחלות של חולים.
סִפְרוּת:_________________________________________________
לינדנברן Ld, Korolyuk I.p., "רדיולוגיה רפואית ו רנטגן", מ '"רפואה", 2000
Zitz V.R., Zitz S.V. "אבחון רדיולוגי קליני של מחלות נשימה". 2009.
Trufanov G.e "אבחון הקרינה והקרנות", סנט פטרסבורג, 2005.
Matias Hofer "מחקר רדיוגרפי של החזה", 2009.
Trofimova T.N. "אנטומיה רדילית של האדם", SPB "Spbmapo", 2005.
לינדנברן Ld, נאומוב ל.ב, "רנטגן רפואי", מ ', "רפואה", 1984.
Rosenshrukh L.S., זוכה M.G. "אבחון Radiode דיפרנציאלי של מחלות של איברי הנשימה והמייסטינלית", "רפואה" 1991
בלוק מידע: _________________________________________________
אנטומיה של הריאות
רגיל איבר חזה רדיוגרף
כאשר לומד רדיוגרפים, יש צורך להעריך את השלמות של כיסוי האובייקט, את עמדת החולה תחת מחקר, בהירות, בניגוד ונוקשות של הדימוי, נוכחות של חפצים.
על הרדיוגרף צריך לשקף את החזה כולו מן הראשונים לסינוסים rebert-diaphragmal ומחלקות בצד לחלוטין. סימן התמונה הפחתת נחשב קווי מתאר חדים של צללים של הקצה, במיוחד מקטעים הקדמיים שלהם. על רדיוגרפים חשופים כראוי של איברי החזה, כל גוונים של התמונה השחורה והלבנה נקבעים ואת הראשון 3-4 חוליות החזה, הממוקם מעל הצלה החציונית, לציין את הנוקשות הרגילה של התמונה. עם ניגודיות אופטימלית, הצל החציוני והכבד נותנים שדות לבנים, אפורים ואור - תמונות שחורות כדי לפענח כראוי את תמונת הצל, יש לדעת את האנטומיה הטופוגרפית של איברי החזה, כולל המבנה המגזרי של הריאות, היכולת להעריך נכון את איכות הרדיוארים ולחשוף את החפצים בתמונה.
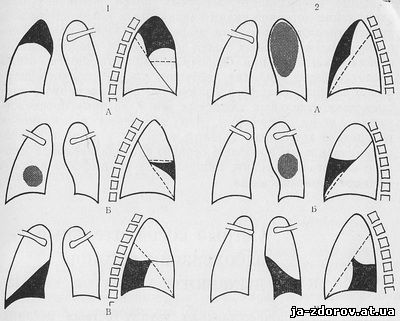
בהתאם למבנה האנטומי של עץ הסימפונות ועל פי סיווג בינלאומי שלוש מניות של האור הנכון (העליון, האמצעי והתחתון), המכילים 10 קטעים ושני מניות של ריאות שמאל (עליון ותחתון) המכילים 8 קטעים (איור 1). לפעמים קטעי העלים של הריאות השמאלית (S 4 ו- S 5) מתייחסים למניה האמצעית שלו. יש לזכור כי באור השמאלי של הדף (ים,) ואת האחורי (S 2), המגזרים משולבים לתוך אחד למעלה אחורי (S 1 + S 2) בשל הסניף הכללי, ואת המדיאלי- Basal (S 7) קטע נעדר.
צד ימין בצד שמאל
את תוכנית הקטעים של הריאה.
אור נכון: המניה העליונה - Apical (1), אחורי (2), חזית (3); המניה הממוצעת היא החיצונית (4) ופנימית (5); התחתון - למעלה (6), מדיאלי-בזal (לב) (7), חזית-הבזאל (8), חיצוני BASEAL (9) ו- BASAL אחורי (10).
אור שמאל: המניה העליונה - למעלה אחורי (1-2); חזית (3), בשפה העליונה (4), כותרת תחתונה (5); נתח נמוך יותר - למעלה (6), חזיתית (8), חיצוני BASEAL (9) ו- BAST-BASAL (10).
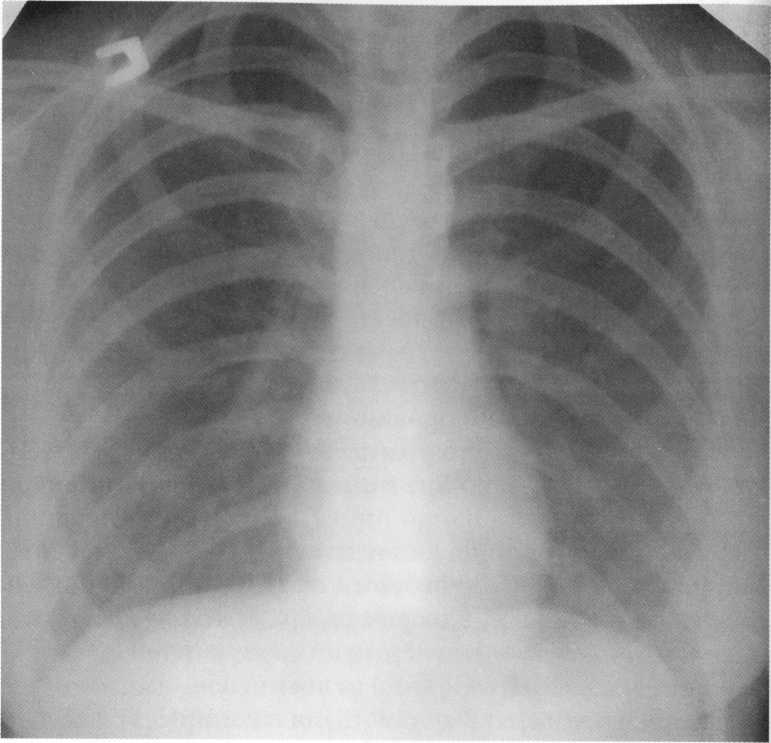
סבלני
19 שנים. רגיל רגיל של איברי החזה.
דלקת ריאות
דלקת ריאות היא דלקת זיהומית חריפה של parenchyma אור, שאובחן על בסיס שלטים קליניים אופייניים רדיוגרפיים. קשיים רציניים גורמים לאבחון דיפרנציאלי של דלקת ריאות עם שחפת של ריאות, סרטן העיקרי, גרורות אנדורוכלות, לימפומה, איוזי-נופיל לחדור, אי ספיקת לב (ZSN), שאיפתו של הגוף הזר, תסמונת מצוקה נשימתית מחלות אחרות. במסגרת האגודה האירופית של פולמונולוגים וחברה החזה האמריקאית בשנים האחרונות, מומלץ הסיווג הקליני הבינלאומי של דלקת ריאות.
1. בטופס:
א) קהילה רכשה (ראשית, בית);
ב) בית החולים (משני, nosocomial), כולל שאיפה;
ג) טיפוסי (נגרם על ידי Mycoplasma, Chlamydia, Legionell);
ד) בחולים עם מדינות החיסונים.
2. בשכיחות והאופי של הנגע של רקמת האור:
א) מוקד (bronchopneumonia);
ב) הון עצמי (מדפייני גוף, pleuropneumonium) - לעתים קרובות יותר pneumococcal;
ג) מגזר, פוליסיסטי;
ד) interstitial.
3. לסיבוכים:
א) מסובך;
ב) מסובך:
הרס ריאות;
לשלם pleurisy;
empiama Pleura;
זעזוע רעיל מדבק;
אחרים.
א) הוא ענייה;
ב) ממושך.
רדיוגרפיה החזה בדלקת ריאות החולה תמיד מרמזת על זיהוי של שינויים חד בלתי נראים בפארנשימה אור. השכיחות של הסתננות, נוכחות או היעדרות של חפציה pleural, חלל ההרס לעתים קרובות תואמים את חומרת המחלה. בדלקת "ריאופוניה אבססיבית על רדיוגרפים, חדירה דו-צדדית של אופי הפיקוח של עוצמה בינונית עם נוכחות של טבעת בצורת טבעת, צללים מעוגלים בשל חללים של ריקבון. הדלקת ריאות הפססיבית מסובכת לעתים קרובות על ידי פלוריט מרגישה.
רדיוגרפיה מאפשרת לך להבהיר את הטבע ואת מידת הנגע של רקמת האור, לאבחן סיבוכים רבים, להעריך את הדינמיקה של התהליך הפתולוגי ואת שלמות ההתאוששות.
התמונה הרדיולוגית במידה מסוימת נובעת מאופי הפתוגן. עם דלקת ריאות מוקד pneumococcal, גוונים של rhenchima של הריאה בצורת המוקד של גדלים שונים נצפים - מתוך הפצת עדין עד 3-4 ס"מ, אינטנסיביות בינונית, ללא קווי מתאר ברורים. אין סימפטום של ברונכוגרפיה אווירית. דלקת ריאות Staphylococcal מאופיין בנוכחותם של מסתנן וחוסר חללים של הרס. ל.דלקת ריאות זה לעתים קרובות מוביל את התבוסה של האונה כולו של הריאה, אשר גדל מאוד בגודל. לאחר יומיים לאחר תחילת המחלה, חללים התמוטטות עשויים להופיע, אשר לפעמים מסובך על ידי popenemotor. במקרה האחרון, כל מה שקורה parenchyma ריאות יהיה סגור על ידי חילוף pleural. גוונים קטנים כמו רקע של דפוס אור מחוזק נצפים לעתים קרובות בחולים עם דלקת ריאות Mycoplasma.
לפיכך, רדיוגרפיה של איברי החזה (OGK) מאפשר לנו להעריך באופן אובייקטיבי את הטבע ואת השכיחות של דלקת ריאות. עם זאת, יש לזכור כי הרגישות המוחלטת בהדמיה של שינויים חד בלתי נראים בהורדיוגרפיה בהירה. במקרים קשים, האבחון מראה טומוגרפיה מחושבת (CT) של איברי החזה. צריך להתבצע עם התבוסה של החלקים העליונים של הריאות, בלוטות לימפה של המדיה, עם ירידה בנפח המניה, חשוד מורסה, אונקופאתולוגיה, שחפת, כמו גם עם חוסר יעילות של "הולם" אנטיבקטריאלי תֶרַפּיָה. CT הוא גם רצוי אם: א) בחולה עם סימפטום קליני ברור של דלקת ריאות שינויים על הרדיוגרפים נעדרים; ב) עם מחקר רדיוגרפי של המטופל עם דלקת ריאות לכאורה, התגלו השינויים (אטלקטיות אטולומטיות, סימנים של אוטם קל). ג) עם דלקת ריאות חוזרת באותו חלק (קטע) כמו בפרק הקודם של המחלה, או בדלקת ריאות ממושכת, משך קיומו של חדיל עולה על 4 שבועות.
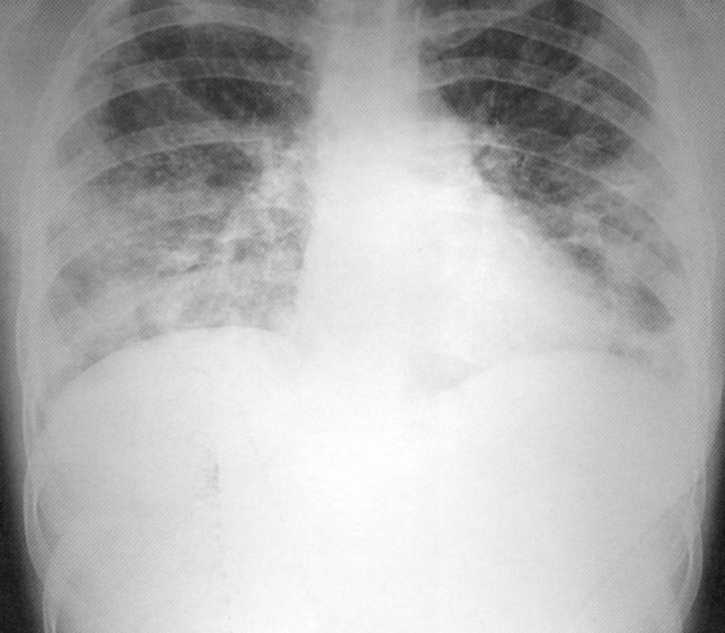
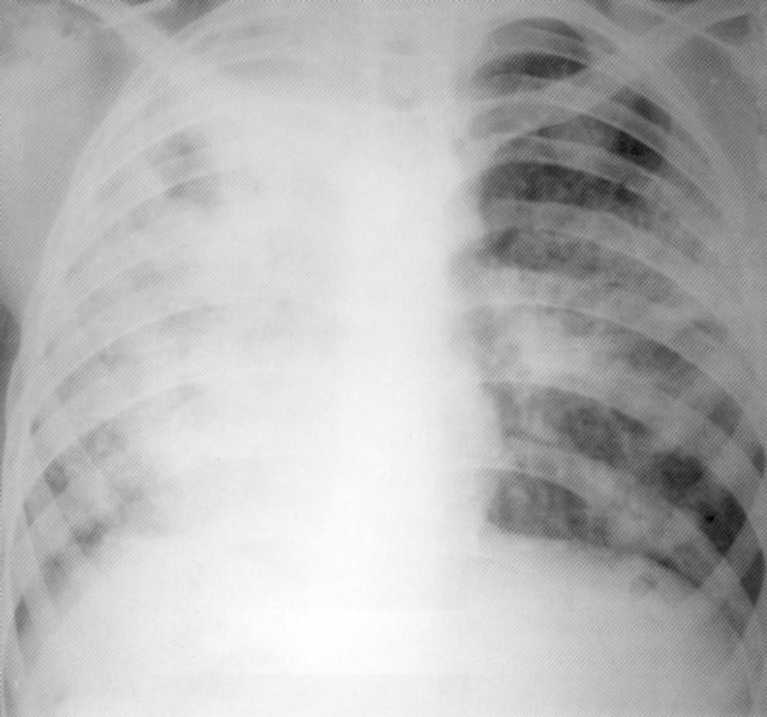
חולה, בן 10. דלקת ריאות הרסנית דו-צדדית
חולה, בן 10. דלקת ריאות הרסנית של דו-צדדית של אטיולוגיה סטפילוקוקלית. על הרדיוגרף של הריאות משני הצדדים בדולרים התחתונים, צללים מסתכמים עם קווי מתאר חוצות והארנסים בודדים של גדלים וצורות שונים. מימין - חלל בגודל של 4x5 ס"מ. התהליך היה מערבב plegre 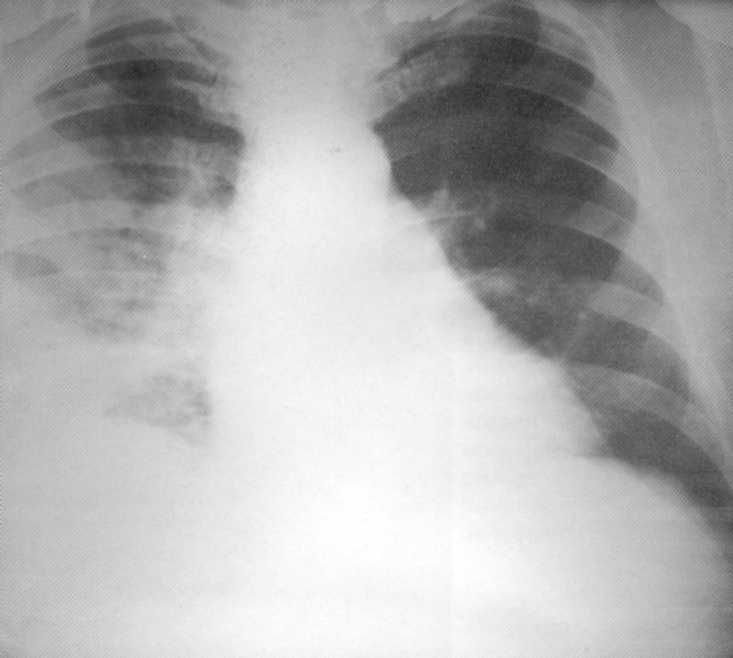
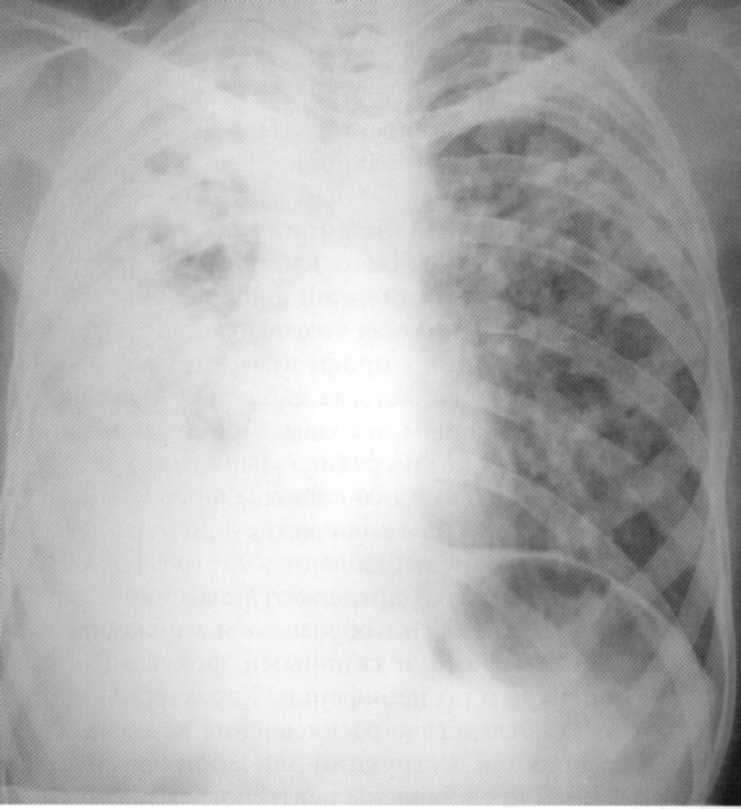
חולה, בן 65. מלא דלקת ריאות סה"כ ימנית מסובך על ידי pleurite parapnemic. על הרדיוגרף של זכותו של הקצה השני עד הסרעפת - צל אינטנסיבי בלתי הומוגני בלתי-הומוגני עם קווי מתאר לא מביאים. מעל הסרעפת מימין, סינוס הענף אינו מוגדר כאמור
פלייה. משמאל - כומר אמישמי.
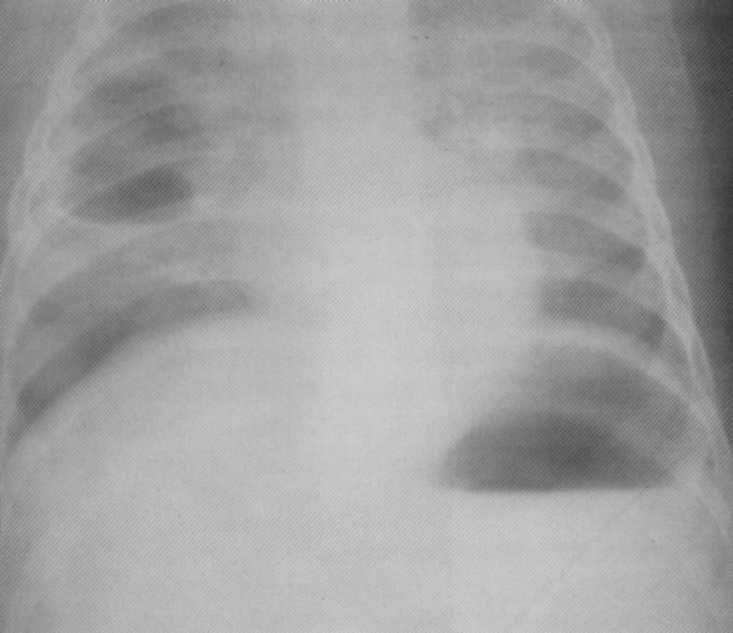
חולה, בן 3 חודשים. דלקת ריאות הרסנית סטפילוקוקוס. מימין במניה העליונה - חלל השפלה של 3x4 ס"מ בגודל עם מעגלים פנימיים חלקים. שמאלה במניה העליונה היא תהליך דלקתית מסתדרת. האבחנה אושרה לסעיפים.
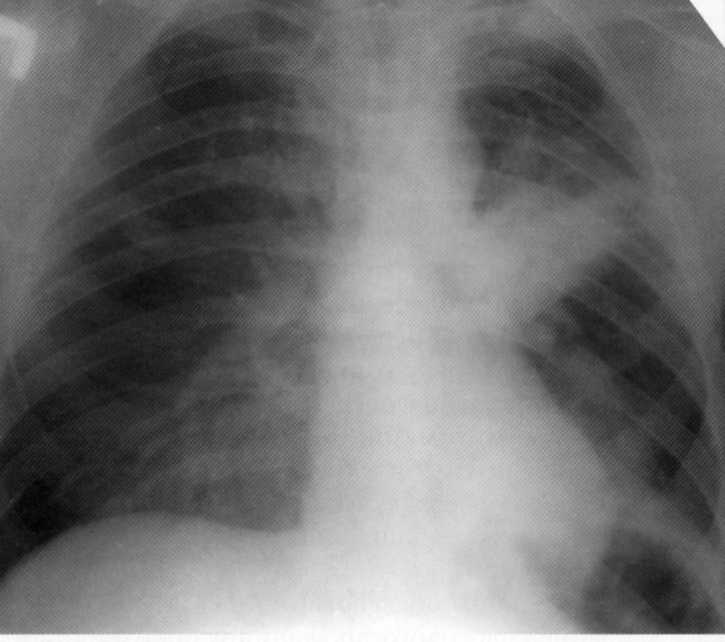
חולה, בן 29. על רדיוגרפים ב.ס ' 3
- הצללה הומוגנית אינטנסיבית הקשורה לשורש גבולות חוצות ברורות יחסית. בהתחשב בחשבון את לוקליזציה ואופי של הצללים, נדרש אבחנה דיפרנציאלית עם תהליך blastomatous. עם זאת, לאחר טיפול אנטיבקטריאלי nonspecific מורכבים בבית החולים במשך 3 שבועות, ההתאוששות באה. אבחון קליני "דלקת ריאות Supernopoly שמאל".
אבסס ליגה
מורסה, גנגרנה של מחלה בריאה וברונכיות כמו צורות נוזליות בודדות שהוקצו לאנקור בחזרה בשנת 1819
המורסה של האור הוא תהליך ראשי או משני הרסני של אטיולוגיה שאינה קרובית עם היתוך מוחלט של רקמות אור והיווצרות של חללים אחד או יותר מוקף חדירה פרלקתית פריפוקלית. ברוב המכריע של המקרים, נבודות ריאות בודדות נצפות. בניגוד למורסה, נמק זיהומיות מסיבי עם התפוררות ורקמת בד פרוסטד, אך ללא תיחום ברור מ parenchyma קיימא, מייצג מצב חמור יותר הנחשב כמו gangrene ריאות. לפעמים עם טיפול אנרגטי, יש טרנספורמציה של הריאות במורסה gangrenoz. במקרים כאלה, חלל עם browesters מומס נוצר. מורסה, גנגרנוז אבסס וגנגרנה מאוחדת על ידי המונח "דלקת ריאות הרסנית", או "הרס זיהומיות חריפות של ריאות".
בהתאם למנגנון ולנתיב של התרחשות, שאיפה, אובולטולטורית, מטאפנונית, אבססס תבלינים, לימפוגניים, טראומטיים, הם ריאות. הסיכון של אבסות הוא גבוה בחולים עם מחלות כרוניות של הריאות, עם חסימת הסימפונות עקב סרטן, עם דלקת רדיקל-רדיקלי על רקע של אלכוהוליזם כרוני, מחלות נפשיות, שינויים מבניים בהפרעות נוירומוסקולריות, הרדמה, הרדמה מקומית של רירית ברונצ'ית עם ברונכוסקופיה, כמו גם עם ירידה בתגובת האורגניזם של האורגניזם בחולים עם אלכוהוליזם כרוני, סוכרת, חיסוני ראשוני או משני. הנטייה להרס של רקמת האור עם היווצרות של החיוורת נצפתה בדלקת ריאות, בשל פלואורו מיקרוביאלי שלילי גרם, כמו גם את fradlander שנגרם על ידי Streptococcus ו שרביט.
בחולים עם מורסות חדה על רדיוגרפים, גדול (גודל 3-10 ס"מ, ולפעמים כובש כמעט את כל האורך של ריאה) צל הומוגני של הצורה הנכונה עם מעגלים חלקים. המורסה של האור על אדמת דלקת ריאות נותנת צל מעוגל כאשר הוא עדיין מלא בהמונים נקרוטיים בעדינות ואינו מזנק את הברונכוס (סגור מורסה). לאחר פריצת הדרך של הבלוטה ברונץ, חלל הצורה הלא נכונה עם תוכן לא חומרי וקירות לא אחידים בעובי. כפי שנדחו מסמרים, עובי הקיר של הקפסולה הופך למדים יותר, ואת קווי המתאר החיצוניים והפנימיים של החלל - הם שחורים. החלל רוכש צורה אליפסה או כמעט מעוגלת. רמת הנוזלים האופקית מופיעה. שינויים בלתי נראים ניתן לקבוע, ועל צד התבוסה, צל השורש של הריאות, ככלל, מורחב ומובן.
מורסה כרונית ציסטה שקרית בדרך כלל יש טופס לא סדיר הם לפעמים רב תא. ברצף, מעגל חלל פנימי לא אחיד, החריפה של עובי הקיר של המורסה נובעות מנוכחות של מסמרים נקרוטיים שאינם נדחים. הרמה האופקית של הנוזל מאופיינת בבורסה אור חריפה, וברמת אופקית כרונית נחשבת כתוצאה מחוסר פונקציית ניקוז של ברונכי. עם מורסה כרונית ארוכת טווח או מברשת שווא על רנטגן- notomograms במקרים מסוימים, calcined tracheobronchi-allley מזהה בלוטות הלימפה.
אבחנה דיפרנציאלית של אבוי חריפה ובעיקר כרונית מתבצעת עם סרטן ריאות היקפי בשלב של השפלה, שחפת מוגבלת (tuberculosum, תהליך cavernous), echinococcosis, התייחסות. יש לציין כי חולים עם מורסה של כוח הכבידה קל של התמונה הקלינית כולה מתאים לשינויים שזוהו במהלך רדיוגרפיה, בעוד שחפת, echinococcosis, סרטן ריאות במשך זמן רב להמשיך בסימפטומים קלים. שימור ציסטה הוא בדרך כלל למצוא אקראי. יחד עם נתונים קליניים ורדיולוגיים, חשוב לקחת בחשבון את התוצאות של ברונכוסקופיה, מחקר ציטוגיסטולוגי, החיפוש אחר שחפת MyCobacterium (MW), כמו גם את האפקטיביות של טיפול אנטיבקטריאלי לא ספציפי לא ספציפי. לפעמים טומוגרפיה מחושבת או טומוגרפיה מגנטית גרעינית (NMR) נדרשת לגיבוש הסופי של האבחון.
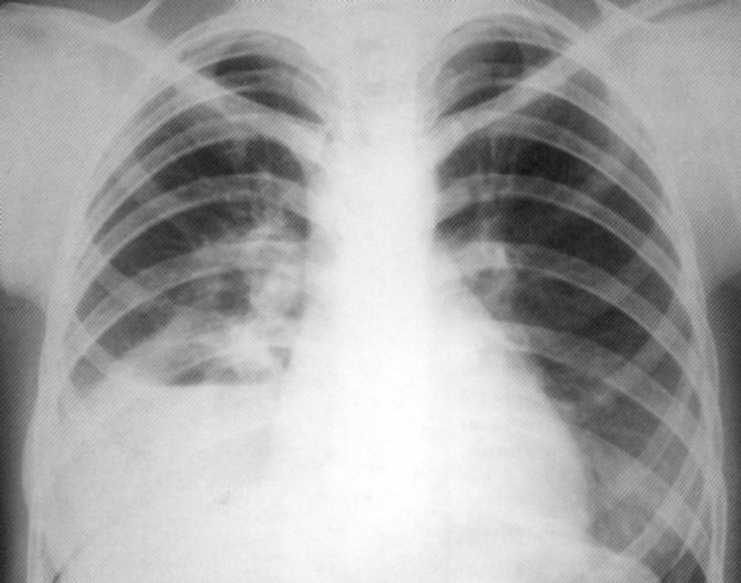
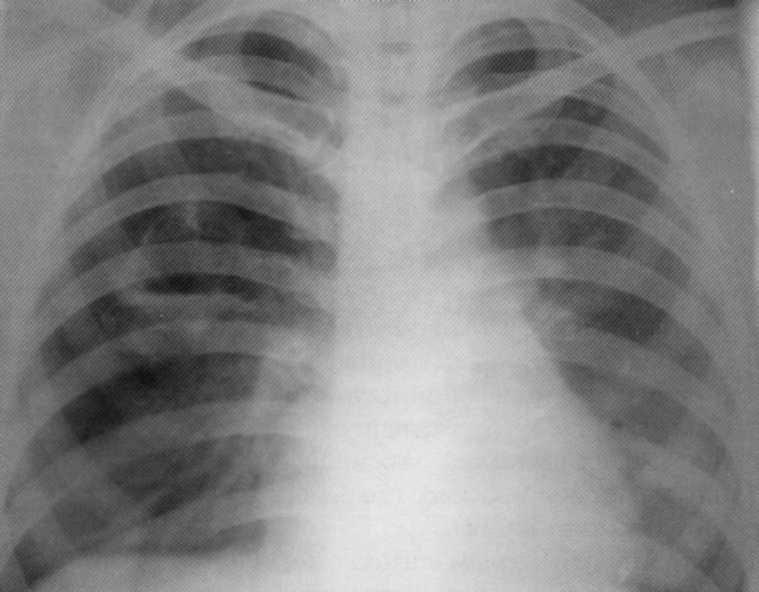
חולה, 1 3 שנים. עמיד היה מטופל החוצה מ ברונכיטיס ודלקת ריאות. על הרדיוגרף - מורסה חריפה גדולה של החלק הנמוך של האור הנכון עם רמה אופקית של חדירה נוזלית ודלקתית מסביב. בחלק התחתון של צל מוקד אור שמאל.
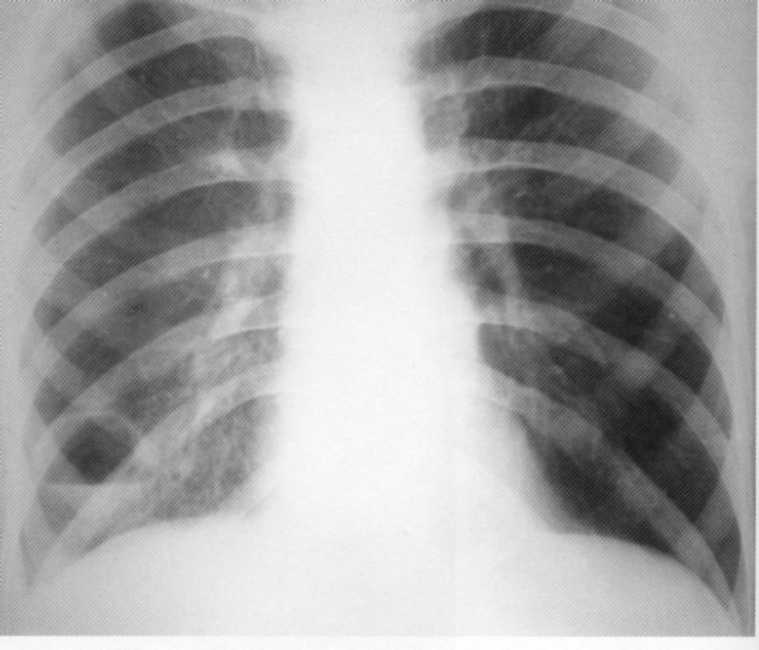
חולה, בן 28. היה אשפוז מ ברונכיטיס, דלקת ריאות, Myositis. בבית החולים, מורסה חריפה של החלק התחתון של הריאה הימנית עם קווי מתאר חוצות ברור ורמה אופקית של נוזל על רקע המצור של ברונכי הניקוז נמצא. מופעל: שני קטעים של המניה התחתונה מוסרים.
חולה, בן 21. אבחנה של "ברונכיטיס חדה". היה אשפוז. הסיבה לאשפוז היתה המוכקאלי.
בית החולים מאובחן עם מורסה כרונית של החלק העליון של הריאה הימנית. חלל המורסה מעוות, יש רצף יחידה קלה, רמה אופקית אינה משמעותית.
בחלקו העליון של הצללים השמאליים - מוקד.
מחלה ברונכיטטית
אחד המייסדים של תורתו המודרנית על מחלת ברון-החראה (BEB) CIEGIELNIK AYA. (1968) נחשב בזה כמו ברונצ'קטציה נגועה.
פירוק הנשקף של הבאר (טופס נוזלולוגי) מן ברונצ'ו-איסטרססיסיס (מצב פתולוגי) הוא ביסודו, שכן האחרון במשך זמן רב לא יכול להתגלגל קלינית. זיהום של ברונכיד-אגן עם התפתחות של תהליך ההצטרפות כרונית מוביל באב, אשר תמיד צריך להיחשב כמחלה שנרכשה.
Bronchiectases, ככלל, מופיעים בילדות מוקדמת על רקע הפרעה לאחר הלידה של ההבחנה של עץ הסימפונות לאחר דלקת ", חצבת, שדיים, סקרלטינים, דלקת היקרה, זיהום אדנובירלי ורק 6% מהמקרים הם מולדים. כמו כן, ברונצ'קטסיה עשויה להתעורר על רקע הדלקת בחסימת הסימפונות והאטרקטיקה ( גופים זרים ב ברונצ'י, גידולים), דלקת ריאות שאיפה (אצל אנשים הסובלים מאלכוהוליזם כרוני והתמכרות לסמים), אנומליות תורשתיות (MUKOBOX-Cydosis, Dyskinesia Cynitial Congnital, Intra-High Packestration), חשיפה למערכת ברונכופולונרי של תרכובות כימיות (זוגות אמוניה, חומרים הרעלת לחימה).
בצורה של bronchiectase, ייתכנו גלילי, בד, צמרמורת ומעורב. ככלל, ברונצ'קטיות מקומיות במגזרים הבסיסיים של האונות התחתונות, לעתים נדירות במחלקות האמצעיות והעליות של הריאות. ב 70-80% מהמקרים, bronchiectases הם חד צדדיים. בד קל באזור הנזק יורד בחדות בנפח, הופך מקומות צפופים, חסרי אוויר, אמפימטוס. עם באבא מסובך, תהליך דלקת דלקתית מדבקת מתמשכת בתוך עץ הסימפונות ללא חדירה מפורשת של parenchyma של הריאות.
על רדיוגרפים, החולים עם באב לזהות ירידה בהיקף של החלק השתנה של הריאה, דולקובוי, מגזרי או הון עצמי, קטעי פיברוזיס ונפיחות, חללים מלאים באוויר, כמו גם עיבוי ואטימה ברונצ'י, נדיר מקרים - עקירה מדיניות כלפי הנגע.
Bronchoectasius יכול להיות סוף סוף מאומת באמצעות ברונצ'וגרפיה. השיטה מאפשרת לך לזהות צורות שונות ואורך שינוי עץ הסימפונות.
בשנים האחרונות, ברונצ'וגרפיה כבר לא בשימוש בקשר עם הקדמה נרחבת של ריאות CT ו- NMR. עם זאת, ברונצוגרפיה, הבחנה בעלות נמוכה וקלות ביצוע, עם באב ברוב המקרים יכול לחרוג מן informativeness כמו CT ו- NMR. האבחנה הדיפרנציאלית של באב מתבצעת עם ברונכיטיס כרונית כרונית, מורסה בהירה, שחפת, סרטן ריאות. כאשר bronchiectsses נמצאים על ידי שיטות של ברונצוגרפיה, CT או תמ"ג ואת הסימפטומים המתאימים, האבחון הופך אמין. הסיבה ללימודים כאלה צריכה להיות גיל צעיר של המטופל, היסטוריה ארוכה של המחלה, החמרות תכופות, שיעול עם ספוטום כוזב, hemoptysis, תסמונת inxication, טמפרטורת משנה, בעיקר שינויים חד צדדיים אסימטריים במחלקות הבסיסיות של הריאה היעדר חלל או חדיר, מחקר שלילי על ה- ITB. 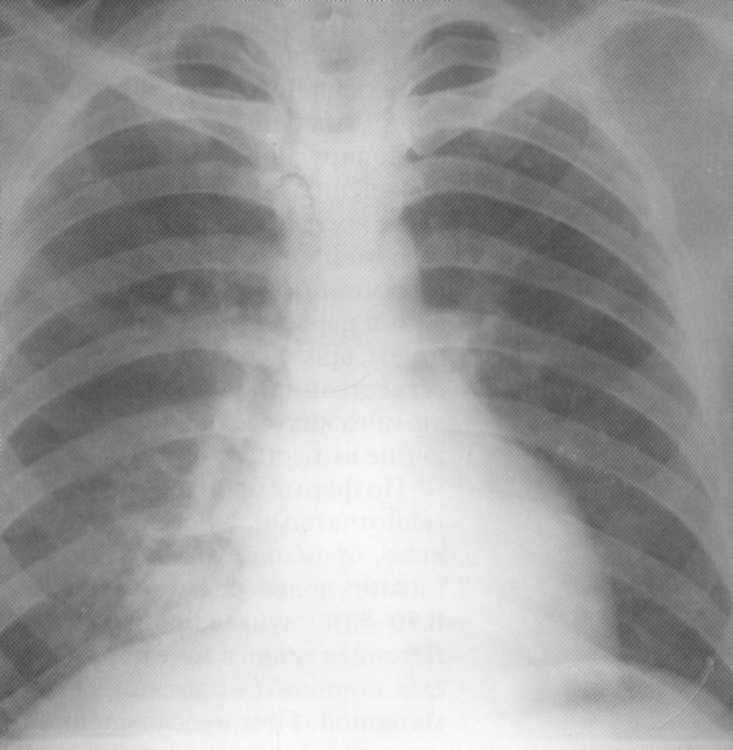
חולה, בן 23. קליני מאובחנים רדיולוגיות ברונצ'לקטיות מרובות בחלק התחתון של האור הנכון, בחלק מהם - רמת נוזלים אופקית
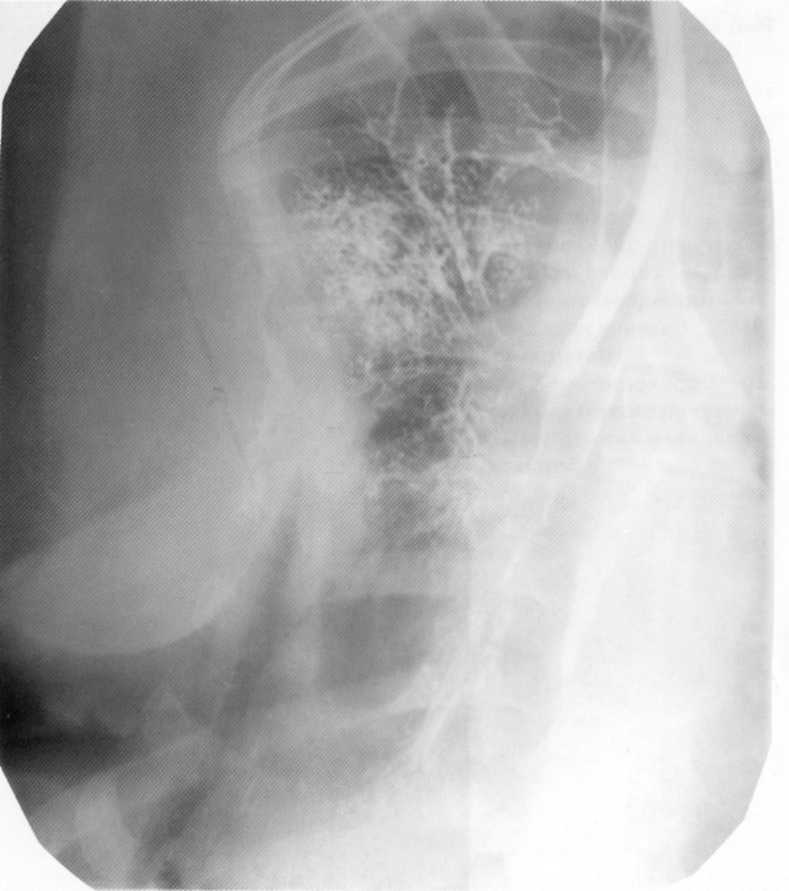
חולה, 1 2 שנים. עמיד טופל מ "דלקת ריאות כרונית" וברונכיטיס. ברונכוגרפיה: צורות שונות של ברונצ'קטסים בחלק העליון של הריאה הנכונה.
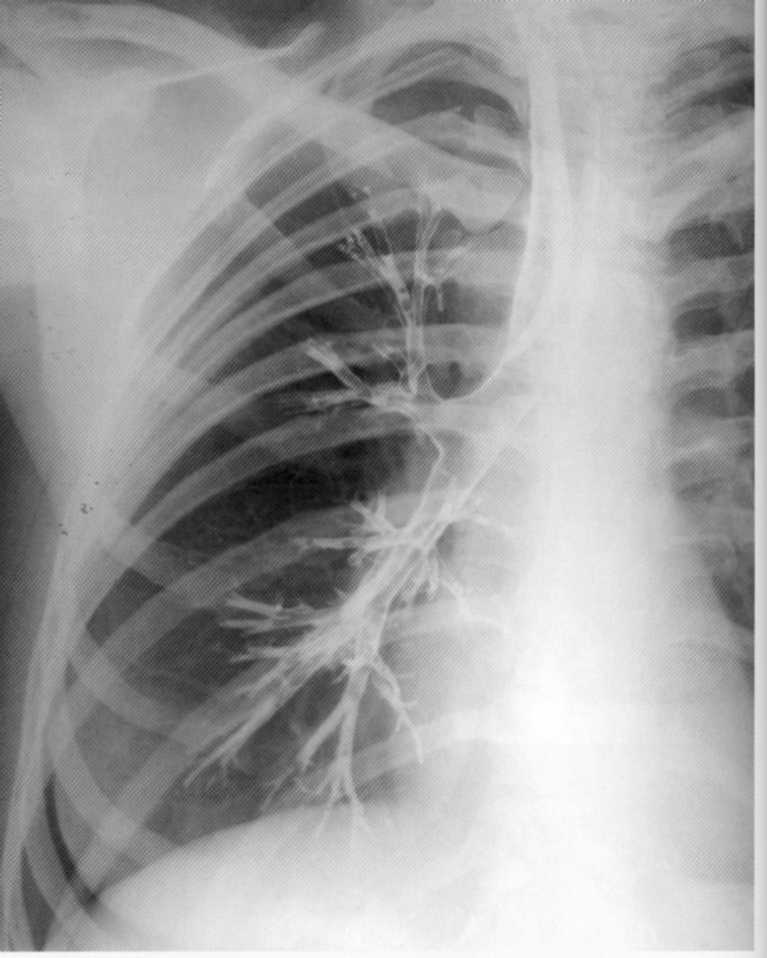
חולה, בן 20. הוא סובל ברונכיטיס חוזרת. כדי לא לכלול ברונצ'יפיקסיס, ברונכוגרפיה בוצעה בצד ימין. אבחנה של מחלה bronchiectatic נשללה: ברונכוגרמה רגילה, המבנה של ברונכי העליון, בינוני וברוני ברור.
שחפת ריאתי
שחפת של הריאות היא האנתרופוזונוזיס הנפוץ ביותר. המחלה נגרמת על ידי סוכן סיבתי ספציפי - שחפת mycobacteria. Mws גבוה מאוד בתחום החיה רגיש להם ואנשים במהירות להכפיל בגוף אינם נהרסים על ידי phagocytes ולגרום היווצרות פרוגרסיבית של foci שחפת.
זיהום עם שחפת מתרחשת Aerogenic, לעתים קרובות פחות - נתיב אישי או מגע. ישנם סוגים שונים של mycobacteria, פתוגני לבני אדם: אדם, שורי ציפור. המקור העיקרי של זיהום הוא אדם חולה פולט MW. סכנה מסוימת לאדם היא בקר קרניים גדולות, ולפחות בעלי חיים מקומיים ופריים אחרים עם חולה עם שחפת. במקרים אלה מתרחשת זיהום של מינים של BOVINE MVT. מקור הזיהום של נוף הציפור על MW הוא לפעמים עוף חולה.
זיהום ראשי (זיהום) עם mycobacteria מגיע בתקופות של ילדים ומתבגרות. החותנות של המחלה לאחר מכן עקב הפעלה אנדוגנית של זיהום שחפת או superinfection אקסוגני. בהקשר זה, הצורות העיקריות והמשניות של שחפת הריאות נבדלות.
מתחם שחפת ראשוני
מתחם שחפת הראשי נמצא בעיקר בילדים ובמתבגרים זיהום ראשי Mbt. המחלה מאופיינת בנזק לרקמת האור (השפעה עיקרית), לימפנגיטיס ספציפית ומעורבות של בלוטות הלימפה השורש האזורי.
סימן של זיהום, ואולי, המחלה נחשבת "להפוך" דגימות Tuberculin, כאשר בפעם הראשונה בחולה של המטופל, מבחן מאנטה עם 2 יחידות Tuberculin (אלה) הופך חיובי.
התמונה הקלינית של קומפלקס שחפת הראשוני תלויה במידה רבה בשלב של תהליך שחפת (seampation bronchogenic, חדירה, הרס), השכיחות של שינויים שחפת וזמינות של סיבוכים. כדי לאמת את האבחון, מתבצעת בדיקה של רנטגן-טומוגרפי, מדגם מחדש של מאנטו, המחקר של מימי הכביסה של ברונכי על MBT (מיקרוסקופיה וזריעה על מדיה מזין).
עם מורכבת ראשונית ראשונית ראשונה, המחלה זורמת axipput קטן. רנטגן בריאות זיהוי צללים מוקדדים מוקדמים, עלייה קלה בצמת הלימפה האינטלקטיות ובלימפונג דלקת לימפונג.
הקורס המסובך של מתחם שחפת הראשי נפוץ יותר אצל ילדים מתחת לגיל 3 שנים והוא יכול להתבטא בשכרות, שיעול נמוך פרודוקטיבי וקוצר נשימה. מאופיינת מוקדים decava, פיתוח של pleurite, ספציפי endobronchite. לפעמים יש קורס פרוגרסיבי של מתחם שחפת עם היווצרות של חלל ראשוני ותגובה נקרוטית של קזומינו בלוטות לימפה קל ובלוטות.
ל טיפול מודרני קומפלקס שחפת הראשי, ככלל, קליטתו מתרחשת. לפעמים יש התאוששות עם היווצרות של צמתים עלים של שורש הריאה. 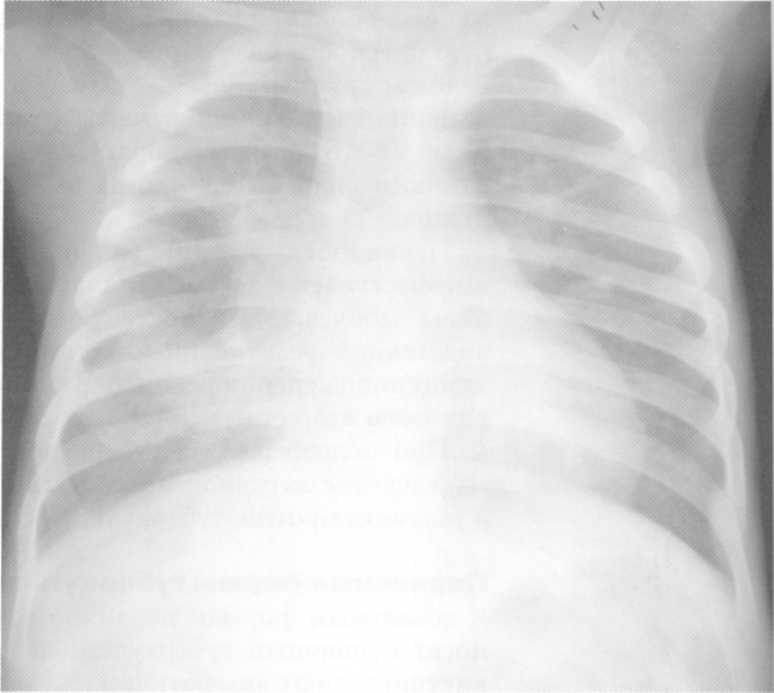
סבלני5 שנים. מתחם שחפת ראשוני מימין בשלב החדירה. על הרדיוגרף בחלק התחתון של האור הנכון - צל הומוגני אינטנסיבי עם קווי מתאר חוצות ברורות, הקשורים קשר הדוק עם בלוטות הלימפה המושפעות של השורש של הריאה.
מנטה מבחן 1 8 מ"מ
המטופל, 1 שנה ו -6 חודשים. קומפלקס שחפת ראשוני בשלב חדירתו בחלקו העליון של הריאה השמאלית. ההצללה ההומוגנית האינטנסיבית של המניה העליונה כולו עם הנזק לבלוטות לימפה ברונוכופולמנל נקבעת. מנטה מבחן 1 7 מ"מ.
חולה, 1.5 שנים. שחפת ראשית דו-צדדית מורכבת על ידי pneumothorax ספונטנית בצד ימין. מנטה מבחן 1 8 מ"מ
חולה, בן 17. מרכז גון בחלקו העליון של הריאה הנכונה (אחת האפשרויות לשינויים שיוריים לאחר התרופה של מתחם שחפת הראשי).
ריאות שחפת מוקד
שחפת מוקד של ריאות היא הצורה הנפוצה ביותר של שחפת משנית, אשר דלקת פרודוקטיבית בעיקר parenchyma אור. זה יכול לפתח כתוצאה של הפצת hematogenous או על נתיב הלימפוגני של הפעלה מחדש של שינויים שיורית בהדלקה לשחפת שלאחר המועבר ברקמות קלימות קלות בלוטות לימפה או בשל superinfection אקסוגני. במקביל, עם טיפול מוסמך, יש תוצאה של כל צורה בולטת יותר של שחפת לתהליכי מוקד סיבי מוגבל.
ברוב המקרים, שחפת מוקד ממשיכה שפירה עם תמונה קלינית מחוקה עקב תופעות נלוות בעיקר של אנדו כרונית או פנברית. במהלך החמרה של תהליך שחפת בשלב של הסתננות והרס, חולים מתלוננים על שיעול נמוך, טמפרטורת משנה, הזעה, חולשה כללית. שלום יכול להופיע. נתונים פיזיים הם קטנים. עם החידוש, לפעמים זה מקשיב לנשום קשה, צפצופים יבשים. בדם הפריפריאלי נקבע ליאקוקיטוזיס נמוך, המעבר ללוקוציטים שמאלה להגביר.
מוביל באבחון שחפת מוקד של ריאות הוא שיטה רנטגן-מיאוגרפית. בעזרת טומוגרפיה, אתה יכול לחשוף הן "מוקד רך" ושחפת פוקאלית סיבית. טומוגרפיה מדויק במדויק מאפשר לך לקבוע את לוקליזציה של מוקדים, מספרם, צפיפותו ואת אופי קווי המתאר החיצוניים. בדרך כלל על רדיוגרפים וטומוגרמים, יחיד או מרובה של לחיצות שונות מ -0.5 ל -1.0 ס"מ עם קלייסוזה במרכז, הנמצאים בחלקים קליפת המוח העלים של אחד או שני הריאות (איור 73) מזוהים.
משמעות מסוימת באבחון שחפת מוקד מחובר למחקרים מיקרוסקופיים וחיידיאולוגיים של כיח על זיהוי MBT. עם זאת, כפי שמראה ניסיון, כדי לזהות mycobacteria בחולים עם ריאות שחפת מוקד יכול להיות נדיר יחסית.
ריאות שחפת בלתי נראית
שחפת חדירה בריאה היא התמקדות דלקתית ברונכופנויפורום עם קלייס במרכז. בניגוד לצורות מוקד עם דלקת פרודוקטיבית בעיקר, שחפת חדילטיבית מאופיינת בדומיננטיות של מרכיב אקושר, נטייה לדלקת, מגזר ברונכיאוגני, כמו גם דינמיקה חיובית על כימותרפיה לא מספקת.
שני גרסאות עיקריות של זרימת שחפת בלתי מסתדרות נבדלות: הפרוגרסיבי (עם היווצרות מהירה של הרס ותסמינים בהירים) והתסמינים המעורבים (עם תסמינים לא רווחיים).
התמונה הקלינית של שחפת חדילטרטיבית של הריאות מזכירה במידה רבה של דלקת ריאות. חולים מתלוננים על קדחת משנה או מתונה, שיעול עם כיח, מזיע, חולשה כללית, לפעמים המופת. נתונים פיזיים הם הרבה יותר עניים מאשר במחלות דלקתיות לא ספציפיות, ותלויים בשכיחות ובשלב של התהליך, נוכחות של שינויים הרסניים בריאה. בדם נקבע, ככלל, ליקוציטוזה מתונה עם שינוי הנוסחה שמאלה, עלייה ב- ESO. מחקר של ספוטום באמצעות מיקרוסקופיה או זריעה לתקשורת תזונתיים, לעתים קרובות מאפשר לך לזהות MBT.
על ידי אופי התמונה הקלינית והרדיולוגית, נבדלים מספר אפשרויות בסיסיות לשינויים בלתי נראים בריאות.
הענן מסתנן, הנובע בצורה של גוון הומוגני עדין בעוצמה נמוכה עם קווי מתאר מטושטשים לא אנכיים.
חניכה מעוגלת, שהיא צל הומוגנית של אינטנסיביות חלשה (לסוג זה, חידור החיבור המוקדם של AS-Smati).
Lobit הוא חדיר נרחב נרחב, מרגש נתח שלם של הריאה והוצג על ידי ניקוז גדול וקטן מוקדים, במרכז אשר לעתים קרובות לזהות הרס.
חולה, בן 14. שחפת מסתחררת בשלב של השפלה של החלק העליון של הריאה הימנית. על הרדיוגרף בהתחלה של החלק העליון - צל מסתנן עם מעגלים חוצות לא אנכיים והארה במרכז. MBT (+). מנטה מבחן 15 מ"מ.
חולה, בן 38. טומוגרמה. שחפת מתנודד של האור הנכון בשלב ההרס מסובך על ידי pleurite. MBT (+). זה היה מטופל שוב ושוב מ ברונכיטיס ודלקת ריאות.
דלקת ריאות קבורה
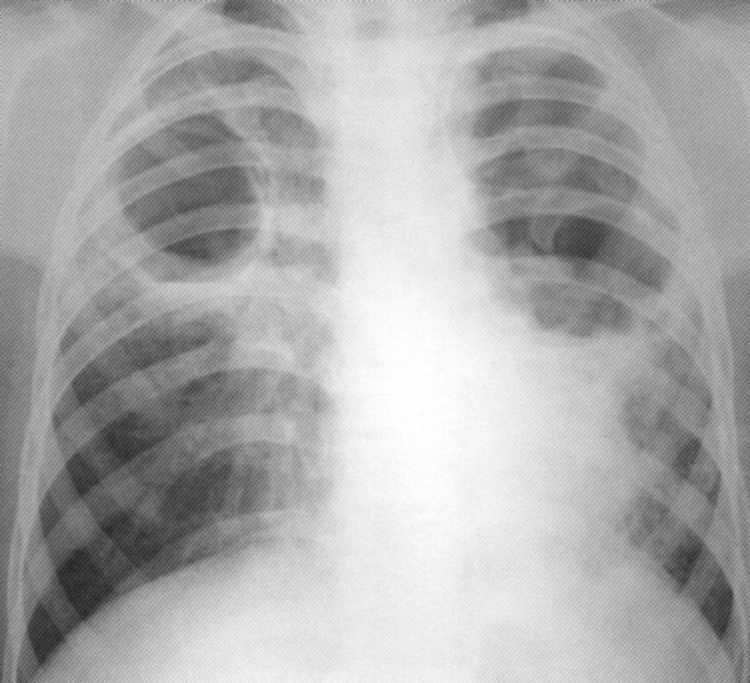
דלקת ריאות קוזנית היא צורה של דלקת ריאות ספציפית מתקדמת, שבה התייר גובר הסתננות פריפוקלית. דלקת ריאות קוזנית מתפתחת כתוצאה של הודאה מסיבית לגוף של MBT רביעי גבוה או כסיבוך של תהליכי שחפת מופצות סיבי, על רקע של חיסון חדה או משני. על ידי המקרה המצרפי של מבנים אנטומיים, חד צדדי או דו-צדדי, דלקת ריאות תזמורתית דו-צדדית ושל דו-צדדית נבדלת. יש סיבה להאמין כי דלקת רומאוניה קוזלית Lobar היא יותר מאשר הקרח ולובול, הוא צורה עצמאית של שחפת. על רדיוגרפים, הצללה מסיבית של ריאה, אחד או שני הריאות נקבע. הצללים נוצרים על ידי מוקדים מרובים עם קווי מתאר מוזרים ומיקוד ניקוז עם הארה רבים במרכז ובפריפריה. המוקדים הגדולים של לגלות למחלקות אחרות של ריאות אופייני. בשל ההיתוך של המונים caseometric, היווצרות של חללים ענקיים של השפלה או חללים קלים מרובים.
חולה, בן 11. דלקת ריאות דו-צדדית דו-צדדית בשלב של הסתננות ומספר השפלה. גילה בפעם הראשונה. MBT (+).
מנטה מבחן 1 2 מ"מ
חולה, בן 15. דלקת ריאות סוסית דו-צדדית.
גילה במהלך בדיקה פלואורגרפית. MBT (+). מת בבית חולים אנטי-שפתיים מדימום קל
חולה, בן 28. דו צדדי דלקת ריאות עם חללים ענקיים מרובים של הרס. MBT (+). אבחון מאוחר מאוד. האבחנה אושרה לסעיפים.
הוצא ריאות שחפת
הפצת שחפת של הריאות מתפתחת כתוצאה של חיידקים. אופציות לשחפת מופצת נבדלות על ידי פתוגנזה ותמונה קלינית ורדיולוגית. אצל ילדים, מתבגרים וצעירים של גיל צעיר, חריף ו subacute הפיצוץ שחפת יכול להתרחש במהלך זיהום ראשי. זיהום במקרים כאלה מופץ על ידי שבילים hematogenic ולימפוגניק. תהליך מופץ באנשים קשישים, ככלל, הוא תוצאה של הפעלה האנדוגנית של מוקדי שחפת הישנה. מקיירנר שחפת הוא תהליך כללי עם זרימת הריאות, הכבד, הטחול, פגזי מוח ואיברים אחרים מערכות. הסימפטומים של המחלה נקבע על ידי דומיננטיות של תבוסות של רשויות מסוימות. בחולים עם שחפת מיליאר, מרובים, קטנים (1-2 מ"מ בקוטר) נמצאים על הרדיוגרף של הרדיוגרף, אותו סוג של עוצמת אכיפה אחידה, בצפיפות ובאופן שווה על כל שדות הרולרים. בשל מספר גדול של מוקדים, דפוס כלי הדם אינו גלוי. כאשר subacute, turculosis מופצת מופיעים הן מוקד קרם קטן ויותר. בחולים עם שחפת כרונית מופצת ריאות על רדיוגרפים, מוקדי גדלים ועוצמות שונות, במקומות להרכיב קונגלומרטים, לפעמים עם הרס. לעתים קרובות מפתחת pleurisy אושר.
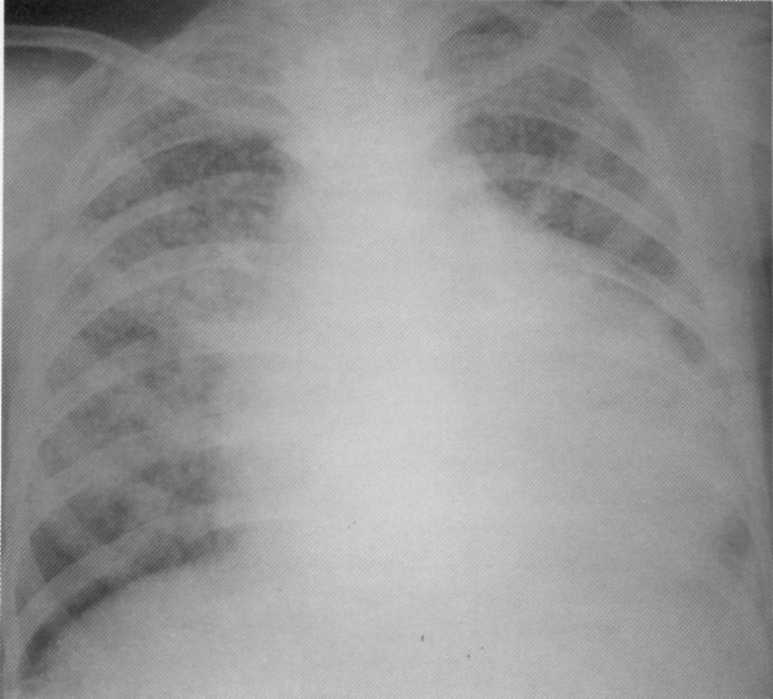
חולה, בן 24. שחפת מופצת חריפה (מיליארית), מסובכת על ידי פריקדי דלקת קרקעית. גילה בפעם הראשונה במהלך בדיקה fluorographic. המטופל קיבל טיפול בבית החולים שחפת במשך כ -10 חודשים. השלימה Reforption מלא של שינויים מוקד.
שחפת השחפת מאופיינת בנוכחות הריאות שהוקמה חלל דק, ללא סימנים של דלקת פריפאלקית, הפצת ברונכוגנית נרחבת ושינויים סיביים ברקמת האור הסמוכה. חללים נוצרים בחולים עם שחפת חדילטרטיבית, מופצת, מוקד, במהלך ריקבון של שחפת או כאשר המחלה מאוחרת, כאשר שלב ההרס הושלם על ידי היווצרות של חלל. במקרה האחרון, הסימנים של הצורה הראשונית של שחפת כמעט להיעלם.
שחפת המעוותות ממשיכה גלים. במהלך תקופת הנזק, הסימפטומים הקליניים עשויים להיעדר. במהלך החמרה, תסמונת הרעלה מופיעה, שיעול, לפעמים המוכקאמי. MBT נמצא לעתים קרובות, במיוחד בהיעדר כימותרפיה.
השיטות העיקריות לאבחון של שחפת מעוות - רדיוגרפיה ועקיפות רנטגן של מחקרים קלים וקפוח על MBT. על רדיוגרפים נקבע הצל ההולטי עם קירות דקים. ערך מסוים בחולים עם ריאות שחפת מעוות יש מחקר של בדיקות דם בדינמיקה. הנוסחה הלוקוציטית שמאלה, לימפנונוס, ועלייה ב- ESP מצביעים לעתים קרובות על החמרה של המחלה עם רווחה קלינית יחסית. אימות אבחון חייב להתבצע תחת בית חולים מיוחד. אבחנה דיפרנציאלית צריך להתבצע עם גידול מתפורר, מורסה כרונית, ציאן יחיד, ברונכיאלקטים.
שחפת מעוות היא טופס מעבר והוא נדיר. לעתים קרובות יותר, התפתחות של שחפת סיבי-סיבי נצפתה, שבה אחד או יותר חללים (מערה) נוצרים באורות על רקע של שינויים סיבים חמורים והפצה bronchogenous עם הדומיננטיות של דלקת פרודוקטיבית על ההגהה. הקיר של חלל סיבי הוא כמוסה צפופה המורכבת משלוש שכבות: שכבה של נמק קאזטרי, פיר ספציפי ספציפי ורקמות גרגריות לא ספציפיות עם נוכחות של שינויים סיבים. PNENOUNOSCLERSOS, ציסטות, ברונצ'קטזות, אמפיזמה, כלי איטום מתפתחים בצורה פריפוסית, ויש נזק לכליונים בצורת דליות ורידים לבין מפרצת העורקים בקיר ברונכי, אשר יכול להוביל להמופטיה ולדמם גובה. החלל מדווח על עץ הסימפונות עשוי להיות צורה של ברונכי ניקוז.
F. השחפת של אברזנו-חמוד של הריאות ממשיכות עם שינוי תקופות של החמרהאני וכיורים. בהתחשב במגוון הסימפטומים של המחלה באופן מסורתי, ניתן להבחין בין שלוש אפשרויות קליניות: 1) שחפת תערוכת תפילה מצומצמת, יציבה יחסית; 2) שחפת סיבי פרוגרסיבית; 3) שחפת fibrozno-subernous עם סיבוכים ועוד זרמים מתקדמים עד הפיתוח של דלקת ריאות קאנטרית, חולים להתלונן על עליית טמפרטורה, הזעה, ירידה בתיאבון, ירידה במשקל, חולשה כללית, שיעול עם ספוטום, המופת. לפעמים יש הפסקה של הקיר של חלל, ו pneumothorax ספונטנית מתרחשת. השיטה העיקרית של אימות של שחפת סיבי-סיבי היא שילוב רדיולוגי קליני בשילוב עם זיהוי תכוף רטוב של MBT.
על רדיוגרפים של חולים עם שחפת סיבי-מלוטש, חלל אחד או יותר של הצורה הלא נכונה עם קירות עבים מתגלים על רקע תמונה פולימורפית בצורה של נפוצה, וככלל, שינויים סיבים דו-צדדיים, דפוסי זן, הרחבה ו עקירה ומדיטינום לכיוון שינויים ישנים ומסיביים, הנחת pleural הפיצוץ bronchogenous. חלל מולמעיים יש גודל ממספר סנטימטרים לקללים ענקיים.
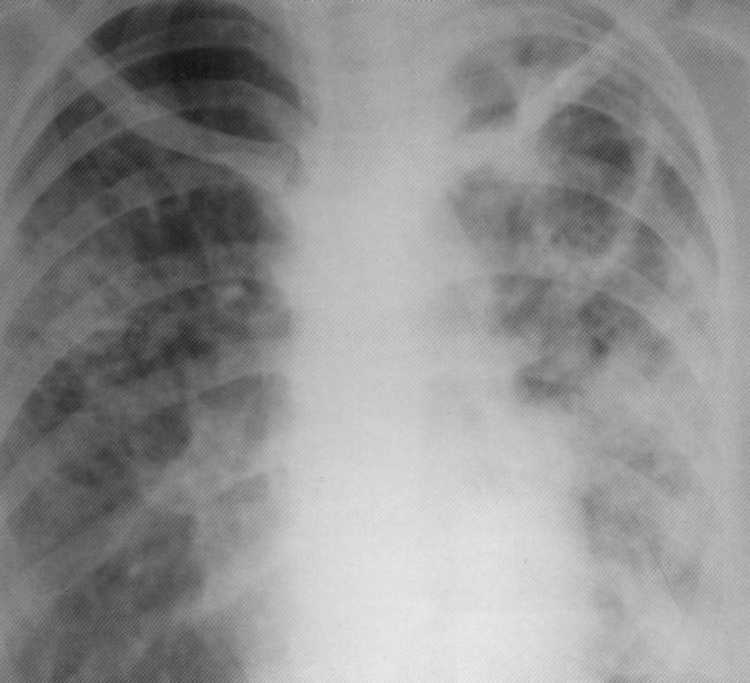
חולה, 1.2 שנים. בפעם הראשונה אובחנה ריאות שחפת סיביות דו-צדדיות. MBT (+). על דפוס העקיפה של רנטגן בצד שמאל במניה העליונה - חלל ענק עם קירות סיבים צפופים וחדירה שתופסת את כל האור השמאלי. ימין - מוקדים של הפצת ברונכוגנית של אופי פולימורפי ומספר חלל הרס.
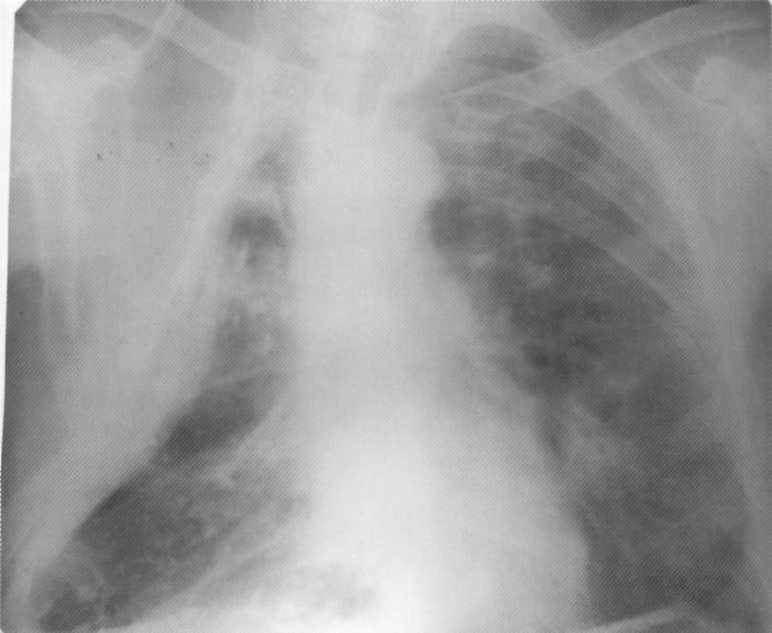
חולה, בן 42. חזה צדדי מימין על שחפת סיביות-סיביות של ריאות. משמאל - מוקדים מרובים של ערכים שונים וצפיפות (תוצאה
טוּבָּה ריאות rculem.
שחפת הריאות היא צורה נדירה יחסית של שחפת, המבטאת את נוכחותו של מיקוד קוזני encapsulated בסימן אור של 1 עד 3 בקוטר ועוד. להבחין בין tuberculos הומוגנית, שכבתית, בודד וקונגלומרט. בדרך כלל הם לא מתקדמים במשך שנים רבות ומניפסט. עם זאת, כמה tuberculos (לעתים קרובות יותר מ 3-4 ס"מ לעתים קרובות יותר) נוטים להתקדמות. כאשר מחמיר את המחלה יכול להופיעשיעול, hemoptysis, סימנים של שיכרון.
באבחון שחפת, נתוני עקיפה רנטגן ומחקר של ביו-יפו שהושגו בברונכוסקופיה חשובים. MBT יזהה לעתים נדירות. הרדיוגרף לזהות את צל הצורה המעוגלת עם קווי המתאר חוצות. לפעמים מתמקדים עגולים קובע את הארה מגלה על חשבון הרס. חדירה פריפאלית אפשרית גם היא. ו foci bronchoes.הפרדת גנים.
ריאות sarcoidosis.
Sarcoidosis של ריאות - מחלה כרונית כרונית של האטיולוגיה הבלתי ברית, המבוססת על הפרות של מנגנונים חיסוניים (שינוי היחס בין תת-הלימפוציטים של T-לימפוציטים), המובילים להיווצרות של תאי אפיתל באיברים וברקמות מבלי Caseosa ו דלקת perifocal עם תוצאה resorption או פיברוזיס.
נכון לעכשיו, הן ברוסיה והן בחו"ל החלו ליישם את סיווג הרנטגן הבינלאומי של סרקואידוזית של איברי החזה שפותחו על ידי ועדת חברת הנשימה האירופית והארגון העולמי של סרקואידוזיס ומחלות גרנולומטיות אחרות (1999), כולל חמישה שלבים:
שלב 0 הוא רנטגן נורמלי (בהיעדר שינויים רדיוגרפיים גלויים, לא ניתן לא לכלול את האבחון של סרקואידוזיס אם החולה יש נגעים עור);
שלב I - לימפדנופתיה דו-צדדית של המדיה (DLS);
שלב II - DLS בשילוב עם חדירת אור parenchyma;
שלב III - חדירת אור ללא DLS;
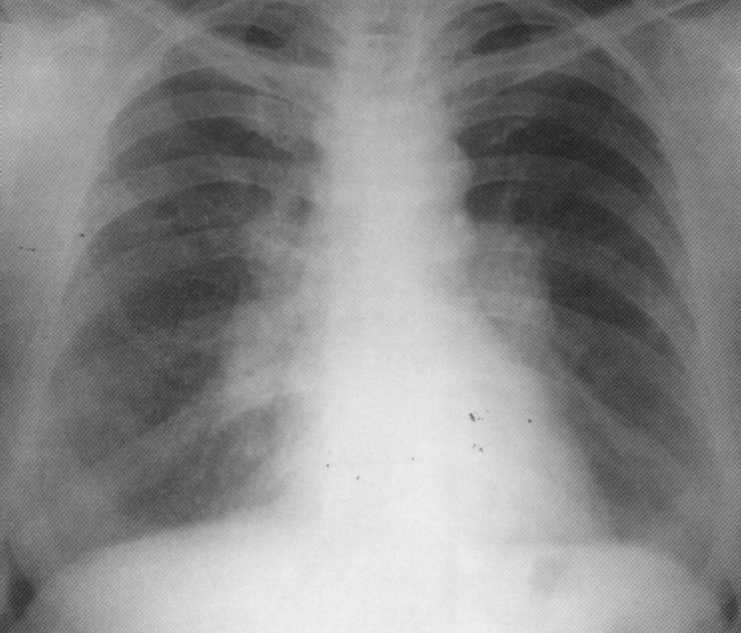
חולה, בן 38. Sarcoidosis שלב I. גילה באופן אקראי עם בדיקה פלואורוגרפית. התבוסה של בלוטות הלימפה המתכות נקבעת. תלונות על שיעול קטן, חולשה, תחושות קלות בחזה. מנטה מבחן שלילי. היה אשפוז. לאחר 3 שנים, התאוששות מלאה בא.
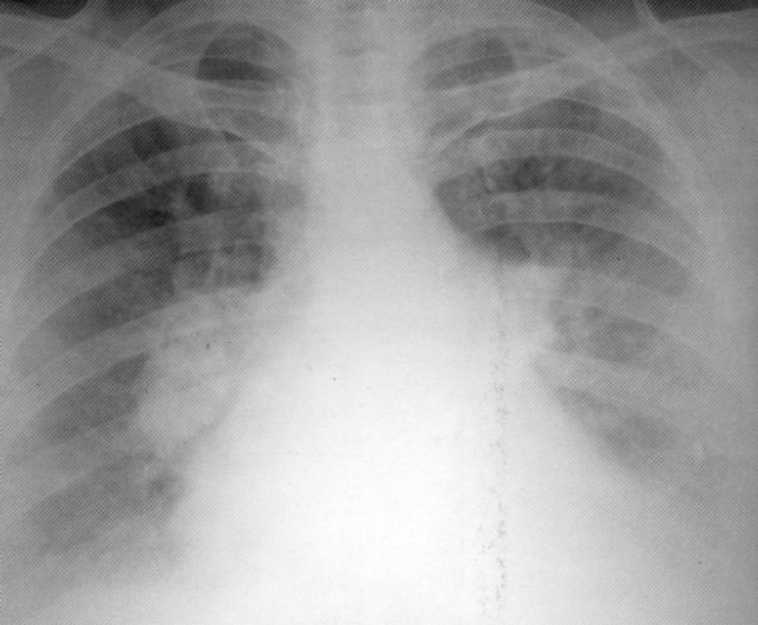
חולה, בן 55. סרקואידוזיס ובלב. גילה במהלך בדיקה פלואורגרפית. האבחנה אושרה היסטולוגית. מנטה מבחן 5 מ"מ. על הרדיוגרף - עלייה דו-צדדית בצמתים הלימפיים האינטלקטיים עם חדירתם סביבם ומעורבות בתהליך של פלורה שלטון משמאל.
הבסיס של קומפלקס סימפטום רנטגן בחולים עם סרקואידוז של רשויות נשימה מהווה סימנים של אדנופתיה המערכת הלימפטית ברוב המכריע של מקרים של דו-צדדי), הפצה ושינויים בין מוקד בד בד קל משקל,bouquelized על ידי pneumosclerosis ו aitolitis. מאופיין פולימורפיזם של צללים מוקד בריאות, בעיקר בלוקליזציה צולה.
אבחון דיפרנציאלי של סארקוידוזית של איברי הנשימהבדיוק עם לימפומה לימפניות, סרטן ריאות, שחפת.
סיליקין
הסיליקוזיס הוא סוג נפוץ ביותר כבד של pneumoconiosis, אשר נמצא בעובדים כרייה, בניין מכונה, פורצלן- paience ו metallurgical תעשיות.
המחלה קשורה להשפעה רעילה ארוכת טווח על מערכת דו תחמוצת הסיליקון ברונכופיר (סיו.),), הכלול באבק קוורץ במצב חופשי. זמן המגע עם אבק, המוביל למחלה, משתנה נרחב טווחים מ 3 עד 10 שנים או יותר.
אלמנט מורפולוגי אופייני של סיליקון הוא גרגר, שהוא צומה של צורה מעוגלת או לא סדירה. מספר הגושים הסיליקולוגיים שונים, הם מיזמים, יוצרים צמתים ו קונגלומטים גדולים. במקביל, הצמיחה הלא אחידה של רקמה סיבית נמצאת במחיצות האלבולאר, לאורך ברונכי וכלי, המובילה אל המראה באזורים מסוימים של דולקובי באור, ובאחרות - אמפיזמה.
בהתאם לדרכה של תהליך הגידול או פיברוזיס interstitial, שלוש צורות של סיליקון נבדלים: הגידול (זה נפוץ), את sclerotic-sclerotic (interstitial), אשר מתרחשת סירה יחסית, ואת הגידול) , הדורש אבחנה דיפרנציאלית עם הגידול הריאה. במקרה של טופס הגידול, צמתים סיליקו מיזוג לתוך צמתים גדולים שיכולים לכבוש את רוב המניה או אפילו את כל נתח של הריאה. בחולים עם Silicotubberculesis, התמונה המורפולוגית נקבעת במידה רבה על ידי דומיננטיות של תהליך סיליקולוגי או שחפת.
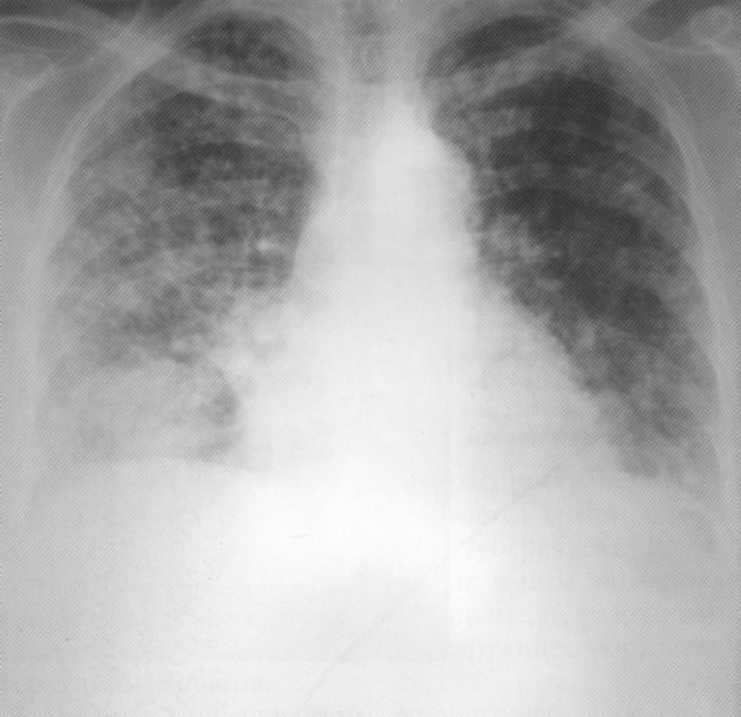
קליני ומבדיל באופן רדיולוגי שלושה שלבים של סיליקוז. בבמה הראשונה על רדיוגרפים משני הצדדים, ההתרחבות והאיטום של שורשי הריאות, הגברה סימטרית של דפוס ברונצ'ו-וסקולרי, השינוי המבני על סוג סלולרי, נוכחות של כמות קטנה של גושים קטנים, בעיקר באמצע קטעים של שדות האור. בתקופה הראשונית של המחלה, החולים מתלוננים על שיעול יבש נדיר, ללא הגבלת זמן לא קבוע בחזה. לפעמים לזהות את הטון הקופסה של קול הקשה, נשימה קשה, גלגלים יבשים מפוזרים. אינדיקטורים פונקציה נשימה חיצונית במשך זמן רב יכול להיות בטווח הרגיל. בשלב השני של סיליקוז, סימני רנטגן של סיבי ונפיחות גדלים, יש גידול במספר הגושים, אשר טופס צללים מוקד של 1 עד 10 מ"מ עם קווי ציון. בתקופה זו, חולים מתלוננים על שיעול עם כמות קטנה של כיח רירי, קוצר נשימה במהלך התרגיל, ובמהלך הזמן - במנוחה. יש הפרעות מגבילות חסימתיות של הפונקציה של הנשימה החיצונית. כלי קליני יכול להיות מזוהה סימנים של יתר לחץ דם קל. עם החידוש, המוקד של הטון השני של InterContalone השני בצד שמאל של קצה החזה נחשף; ב- ECG - עלייה בשיניים של הלהקה ב - II,III, aVF.סטיית הציר החשמלי של הלב מימין, על רדיוגרפים - נפיחות את הקשת השנייה לאורך קו המתאר השמאלי של הצל החציוני, עם דופלר-אקווקרדיוגרפיה - עלייה מתאימה בלחץ סיסטולי ובינוני בעורק האור. בשלב השלישי של הסיליקוז (קליני-רדיולוגית), הגושים יכולים להתמזג לתוך צמתים וקונגלומרטים גדולים, דפורמציה של עץ הסימפונות ואת הסתיידות של שורשי הריאות מזוהים. שלב III של המחלה מאופיין על ידי הגדלת כישלון נשימתי, התקפים של חנק עלול להתרחש. קופסת הקשה הקשה נקבעת מעל שדות הריאות, שמעה נוקשה ונוחה נשימה, יבש ורטוב, רעש החיכוך של הפלורה. הפרמטרים העיקריים של פונקציה הנשימה החיצונית מופרות בחדות.
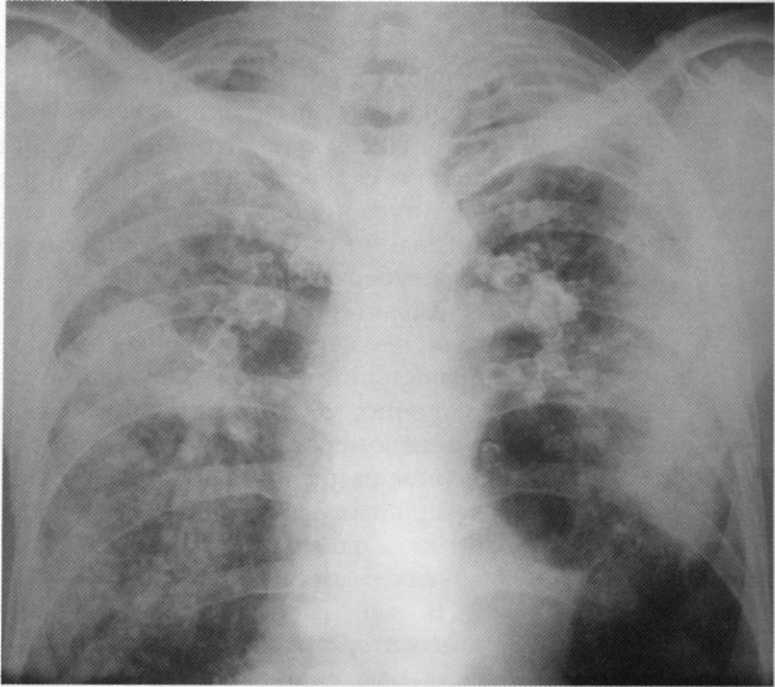
חולה, בן 59. כורה יותר מ -30 שנות ניסיון. על הרדיוגרף של שני הצדדים, קונגלומרטים גדולים גלויים, המיוצגים על ידי מוקד ושינויים מסתכמים. תבנית רנטגן מתאים סיליקין III שלבים (טופס הגידול). תוך התחשבות בסקרי המעבדה והמעבדה הותקנה. MBT (+). כשל נשימתי
2 מעלות.
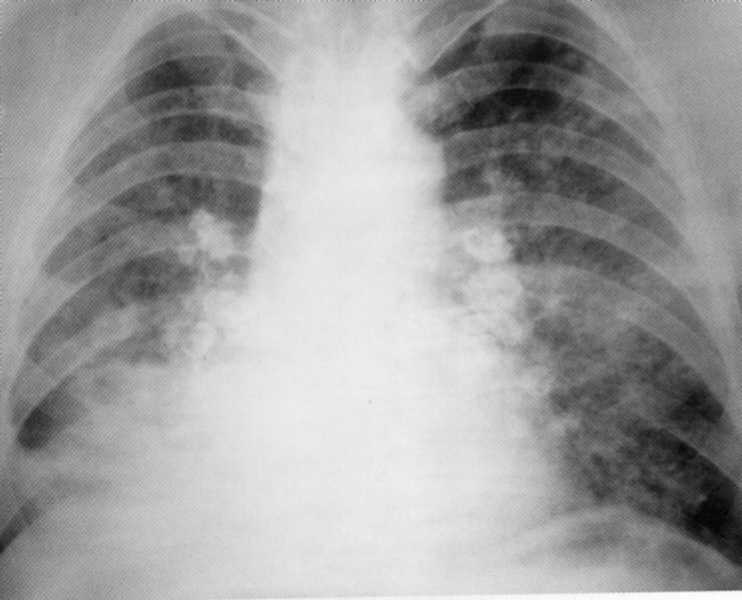
חולה, בן 60. בעבר, כורה עם ניסיון רב שנים. סיליקיןIII שלבים, צורת גולם. על הרדיוגרף של שני הצדדים - סך כל פיברוזיס עם קונגלומרטים גדולים lesions של צמתים לימפה. הביעו ריאות אמפיזמה. כשל נשימתי של 2 מעלות.
סרטן ריאות
סרטן הריאות (קרצינומה הסימפונות, סרטן ברונכיאוגני) הוא גידול ממאיר, מתפתח מהאפיתל של הממברנה הרירית של עץ הסימפונות.
התמונה הקלינית של ה- RL תלויה בלוקליזציה של הגידול (מרכזי, פריפריאלי), צורת הצמיחה (endophyte, exofic), מבנה היסטולוגית (בתים, לא סלולריים), דלקת משני
שינויים ברקמת אור (דלקת ריאות סרטן, דלקת ריאות פריפוקליים), שלב המחלה, ייחודם של תגובה היפרגית לא ספציפית של האורגניזם על גידול (תסמונות פרנליות).
סרטן הריאות המרכזי
הסימפטום המוביל בתמונה הקלינית של המרכז (ברונכוגני) RL הוא שיעול נמוך, לא להביא הקלה לחולה. המחלה מתפתחת בהדרגה, העוצמה הגוברת של שיעול מתמשך, שאינו מטפל בחולה עם ברונכיטיס כרונית מאפשרת לחשוד את הניאופלזמה. הוא מאופיין על ידי רירית nonophical או ספוטום רירי, לפעמים עם עוצמות של דם בשל הכיבול ואת ריקבון פני השטח של הגידול. מדי פעם הם נצפו דימום בהלם ואור.
עם צמיחה endobrocial של הגידול יש hypoventilation ו obtu- אמפיזמה של קטע, ולאחר מכן סימנים אופייניים של Atelectasis. יש קוצר נשימה של דרגות שונות של חומרה, כאב בלתי מוגדר של אינטנסיביות שונה בחזה. לפעמים בצד של הנגע, אפשר לזהות את צבר החזה במהלך הנשימה, היחלשות של ברונכופון ו ריצוד קול (עם דלקת ריאות, יש חיזוק), צליל מבצע טיפש. עם החידוש, הנשימה נחלשה בחדות או נעדרת. מדי פעם ניתן להקשיב לייבוש "ברונצ'יטי" צפצופים או עמדות. ניתן לפתח דלקת ריאות פנאומוניט משותף או פרקנססטי, אשר מבטיח את שיפור השיעול עם שחרור של ספוטום רירי, חום גבוה, כאב בחזה בצד דליפה, ליקוציטוזה עם שינוי של הנוסחה שמאלה, עלייה ב Eso.
הנביטה של \u200b\u200bהגידול בפלבורה, קיר החזה, קרום הלב או את הסרעפת (שלב III של RL) מלווה בתסמונת כאב עיקש, פיתוח של גופרית לשעבר עם הצטברות בחלל pleural של hemorrhagic serous נוֹזֵל. לאחר פינוי, את ההצגה במהירות (לפעמים אחרי יום) מצטבר שוב, אשר ללא ספק מבדיל את מהלך הגידול של שחפת, parapneumonic, וכו 'תסמינים מאוחרים של המחלה הם בחירתו וחולשה כללית.
אבחנה של הקרינה המרכזית צריכה להיות מורכבת ולכלול רדיוגרפיה של פוליפוגרפיה של איברי החזה, המחקר של כיח, ברונכוסקופיה עם ביופסיה endobronchial. חולים עם אפקיה pleural מבוצעות על ידי נקב תרפתי ואבחון plealural. ה- RL המרכזי מאופיין בדינמיקה המורכבת של תמונת הצל, המשקף באופן אובייקטיבי את ההתקדמות המתמדת של המחלה. על רדיוגרפים, תופעת הצל, בשל חפצים שונים, הצומת הגידול, אטלקסיס של המגזר, או את כל נתח הריאות, בלוטות לימפה hyperplazed, חילוף pleural, גרורות. לעתים קרובות, חדירה של parenchyma אור מופיעה עקב דלקת ריאות penaumonite משובצת או paracancisal. כאשר נובטת גידול בעמוד השדרה, סימנים של חורבן שלה נראים היטב על רדיוגרפים לרוחב.
שינויים רנטגן תלויים בלוקליזציה וצורות של RAL המרכזית (אנדוברונציאל, מסועפת או פרירונציאלית). הגידול הראשוני עם קוטר של פחות מ 5-6 מ"מ אינו אפשרי לחשוף על רדיוגרפים. האסיפה הגדולה נקעת בצורה של הצללה הומוגנית מוגבלת של העוצמה הממוצעת הקשורה לשורש הריאה או הסמוכה למדיסטינום, עם קו המתאר החיצוני של קמור, לפעמים עם זוהר רדיאלי רדיאלי בולט על ידי האבק מן העשרה של הגידול.
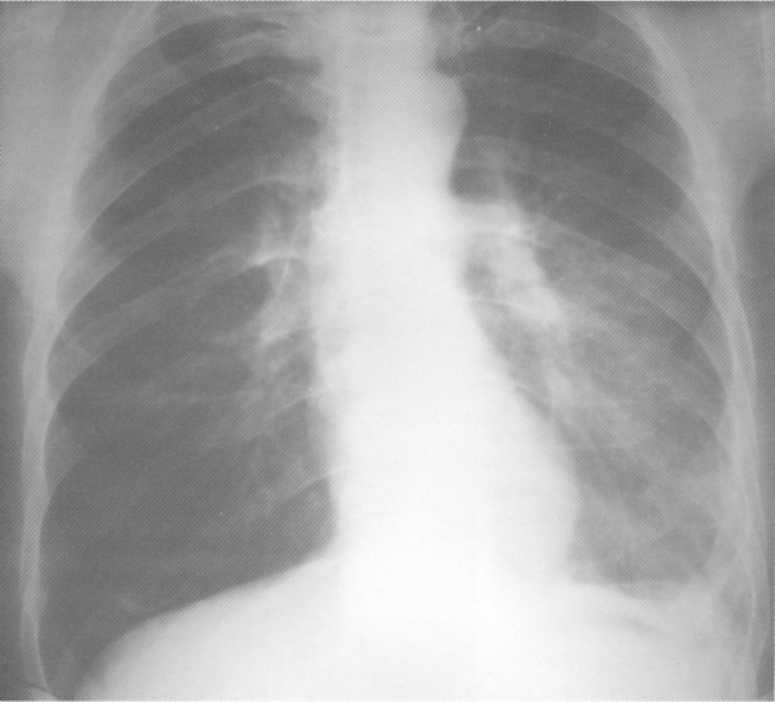
חולה, בן 61. אמבולטורי מדלקת ריאות חוזרת חזר על עצמו שוב ושוב. בבית החולים, הסרטן המרכזי המרכזי הקליני והרדיולוגית עם היפואלקטיס של האונה העליונה (T 2
N. 1
M. 0
שלב II). האבחנה אושרה באמצעות CT.
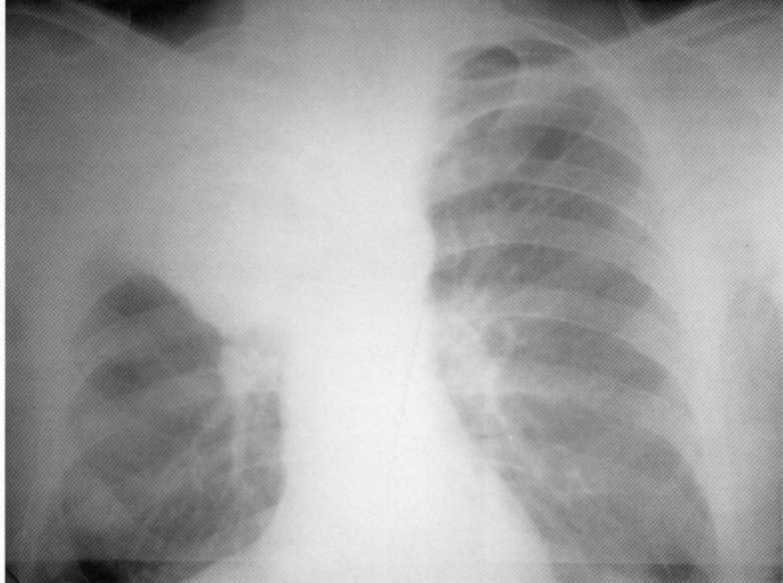
חולה, בן 47. סרטן מרכזי של החלק העליון של האור הנכון
(T. 2 N. 2 M. -, IIIA שלב). היסטולוגית - סרטן סרטן פלטלאוק
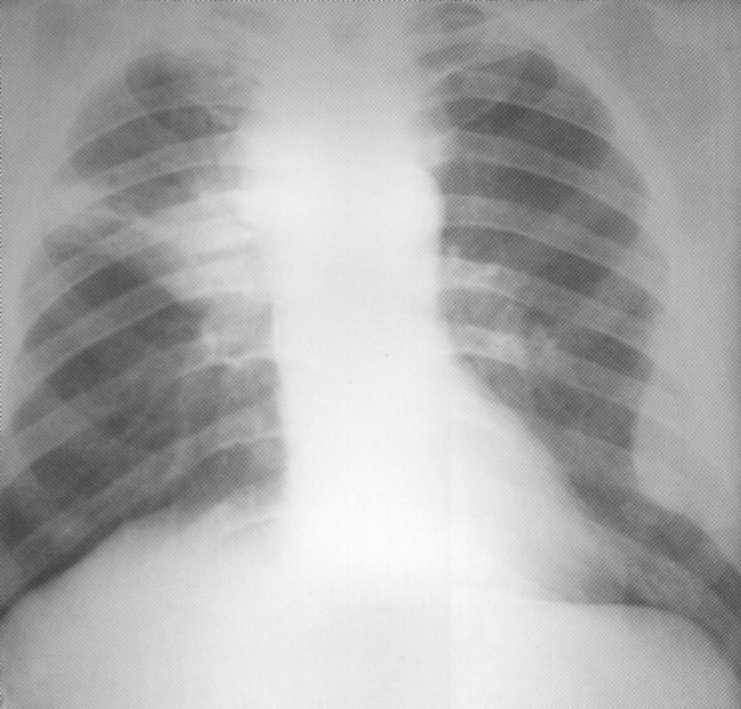
חולה, בן 57. סרטן מרכזי של החלק העליון של האור הנכון עם atelectasis בס ' 3 (T. 2 N. 2 M., שלב IV). Pleurisy parakosteal מוגבל בצד שמאל כתוצאה של גרורות.
סרטן היקפי Lekhkova.
סרטן הריאות היקפי במשך זמן רב (2-5 שנים ועוד) יכול להמשיך אסימפטומטי ולחשוף במקרה בדיקה פלואורוגרפית. שיעול ו hemoptysis הם נצפים הרבה פחות מאשר תחת הסרטן המרכזי, והם בשל נביטה משנית של ברונכי גדול. במקרים מתעוררים, הפיתוח של pleuritis קרצינומטי אפשרי.
עם סרטן היקפי, חשף רדיולוגית את הצל של הצומת הגידול עם מעגלים חיצוניים ברורים. התמוטטות הגידול מובילה להיווצרות חלל עם קירות עבים ומעגלים פנימיים לא אחידים, לפעמים עם רמה נמוכה של נוזל.
האבחנה הדיפרנציאלית של סרטן הריאות היקפי חייבת להתבצע עם גרורות סרטניות של לוקליזציות אחרות, גידולים שפירים, אבסס, ציאן שימור, דלקת ריאות ממושכת, שחפת, echinococcosis.
אם הגידול נחשד קל לאמת את האבחון, בנוסף X-Ray, CT או NMR מוצגים, כמו גם ברונכוסקופיה או מתמר ניקוב ביופסיה.
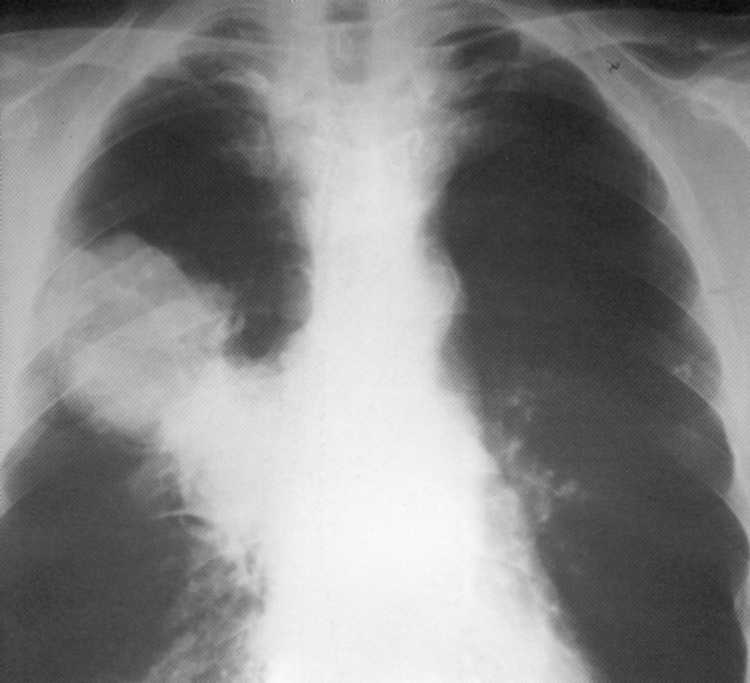
חולה, בן 52. סרטן היקפי של החלק העליון של האור הנכון עם נביטה לסומרה הסמוכה (T. 3
N. 2
M. 0
,
IIIA שלב). על הרדיוגרף - צל הומוגני אינטנסיבי של צורה אליפסה עם קווי מתאר ברור עם מעורבות של בלוטות הלימפה Lyg שורש. 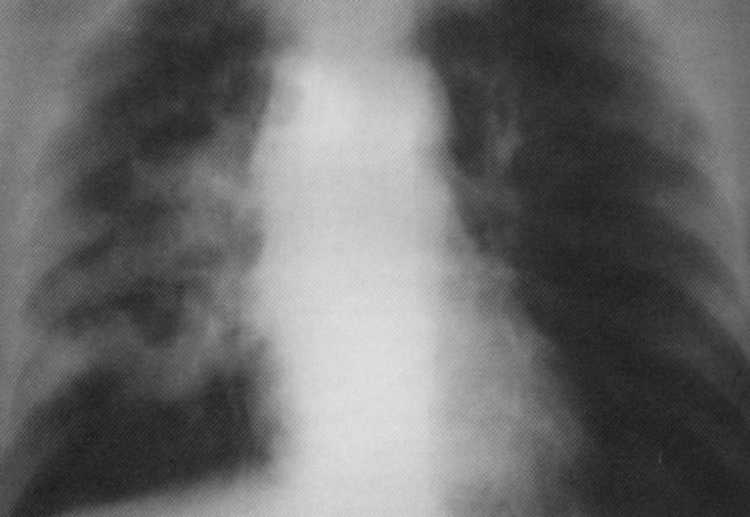
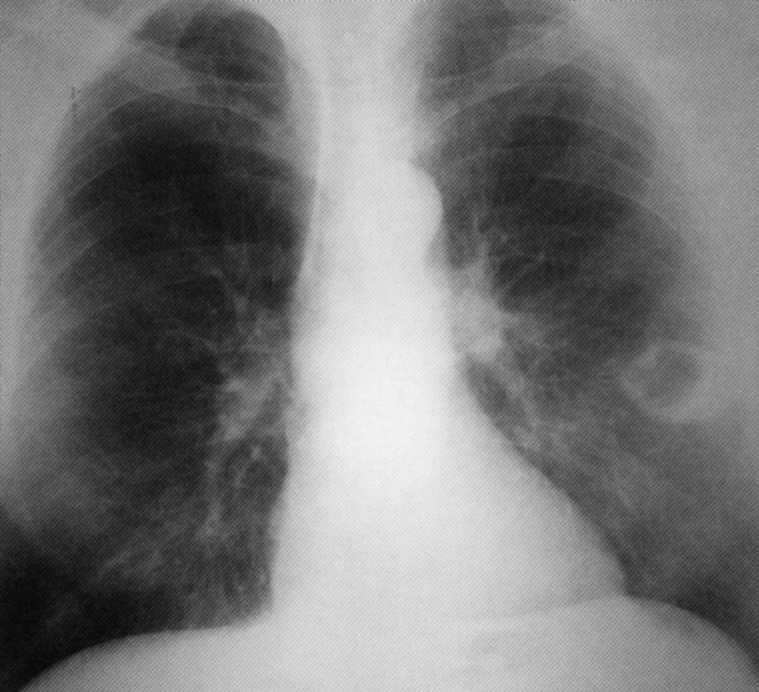
חולה, בן 60. עמיד טופל משחפת. Tomogram: סרטן האור הנכון בשלב ריקבון מרובים - טופס רצועה של סרטן היקפי ( T. 3
N. 2
M. 0
,
IIIA שלב). המטופל מופעל, האבחנה אושרה סרטן היסטולוגי - שטוח.
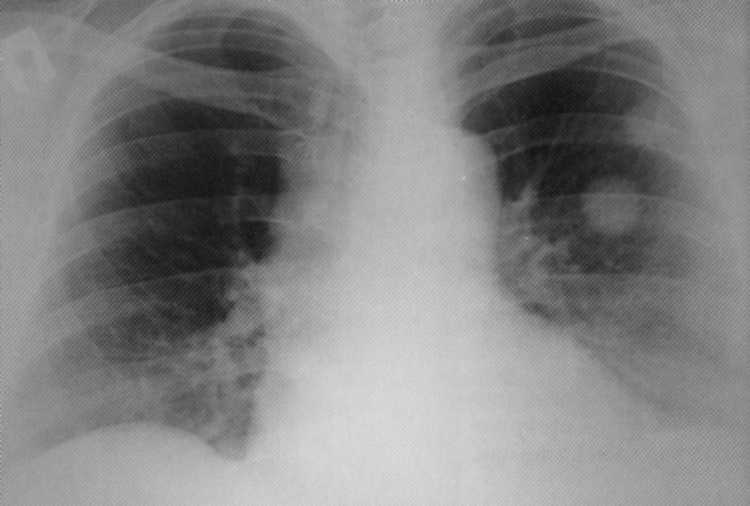
חולה, בן 62. סרטן היקפי של האונה התחתונה של האור השמאלי בשלב ריקבון - טופס רצועה של סרטן היקפי ( T. 2
N. 0
M. 0
, אני שלב).
נגע גרורות של ריאות
הנגע הגרסטאי של הריאות מתרחשת במהלך הסרטן העיקרי של הבטן, הכליות, בלוטת התריס, הערמונית, השחלה והסרטן של יישובים אחרים. על רדיוגרפים, גרורות בריאות ניתן לקבוע בצורה של גוונים מוקדדים מרובים של גדלים שונים. התמונה הקלינית בסרטן הגרסאטי תלויה במידת הנגע של הריאות, לוקליזציה ותכונות אחרות של הגידול הראשוני.
חולה, בן 50. Anamnesis הוא פעולה רדיקלית על סרטן השחלה השמאלי. לאחר 3 שנים, גרורות נחשפו בחלק העליון של האור השמאלי: 2 תצורות דמויות של קוטר של 27 ו -23 מ"מ נראים בבירור.
חולה, בן 67. תהליך גרורתי דו-צדדי בלהgKI עם התבוסה של עמוד השדרה. לוקליזציה ראשונית של סרטן - בחיל השחלה. על רדיוגרפים - צללים מוקד (יותר מימין) של גודל ועוצמה שונים במקומות של אופי ניקוז עם המעורבות בתהליך של בלוטות הלימפה של שורש השורש.
משימות בדיקה
יחידת האור האוטונומית הקטנה ביותר
ב
V. Azinus
G. subdolc.
שורש הריאות מורחב עם
ב. סרטן מרכזי
V. קולפלאנזאך
ג 'עם כל המחלות האלה
עם ברונכוגרפיה של הריאות ציסטות אופייניות
אין שינוי בעץ הסימפונות
ב דפורמציה ברונצ'י וציסטה
דפורמציה ברונצ'י ללא ציסטה מנוגדים
כאשר דלקת ריאות חריפה עדיף להחיל את השיטה
ב. שגרתית רנטגן עם CT
V. שגרתי רנטגן ברונכוסקופיה
KT וברונצ'וגרפיה
סרטן מרכזי אור לעתים קרובות מתרחשת ברונצ'י
ב. פילוח
V. דוליס
גדול
דלקת ריאות חריפה מדהימה בעיקר
B. שכבת גלימה
ב. שכבת גרעינית
שכבות גרעיניות וגלימה באותה מידה
שחפת חדיר מאופיינת
ב. קטע עמעום עם ירידה בנפח
ב. מתח עגול ברמת ריקבון ונוזל
עמעום עם מתאר מטושטשת ו foci של הנשירה
סימן הרנטגן האופייני ביותר של אמפיזמה
ב לחיזוק ודפורמציה של דפוס ריאתי
ב לשפר את השקיפות של שדות ריאתי
שינוי ציור ריאתי ושורשי הריאות
דפוס כלי הדם ניתן לקבוע על הרדיוגרף של החזה
ב מחודש החיים הראשון
ב מאז שנה אחת
לאחר 3 שנים
עם דלקת ריאות ברוגלל ביותר לעתים קרובות את השורש המתאים
ב 'המורחבת ומשתתפת
ב. מורחבת עם קווי המתאר בורגר
ג 'מורחבת ונסטורנט
חלק 1.
התסמין הנפוץ ביותר של רנטגן המתרחשים במחלות ריאות רבות היא החשיכה של השדה הריאתי. סימפטום זה הוא תוצאה של ירידה או הפסקה מלאה של מסנן האוויר של הרקמה הריאתית: הוא חדירה בדלקת ריאות, הירידה במהלך Atelectase, נביטה בגידול, וכו 'עמעום שדה ריאתי יכול להיות גם בשל אשכול של הנוזל בחלל pleural כאשר pleura מתווסף. על מנת להבהיר את המהות של התהליך הפתואנאטומי בריאות על בסיס תבנית הרנטגן, יש צורך ברצף מסוים של ניתוח סימפטום זה. תחת אורך, עמעום יכול להיות נפוץ, מרגש את כל השדה הריאתי (Atelectasis על אדמת החסימה של ברונצ'וס הראשי, ageeesia של הריאה, עיבוי מסיבי של pleura של כל חצי החזה); נרחב חלקית על רוב השדה הריאתי (atelectasis או דלקת ריאות לחלוק, הצטברות של כמות משמעותית של נוזל בחלל pleural); מוגבל במהלך הנזק למגזר או קטע קטן יותר של בד ריאתי. צללים של גדלים קטנים נקראים מוקד; הם נמצאים עם דלקת ריאות, שחפת, קרצינומטוזיס. צל מוקד קטן נחשב לקוטר כזה שאינו עולה על 0.3 ס"מ; בגודל הממוצע של הצל המוקד יש מידות עד 0.6 ס"מ, וצללים גדולים יכולים להגיע לקוטר של 1 - 1.5 ס"מ.
על רדיוגרף ישיר של לוקליזציה של כהה, זה אפשרי ברמה של המיקום של הצלעות (מקטעים הקדמי שלהם) או Intercostal Intervals. במקרים מסוימים, העמעום נוח יותר למקם את חגורותיהם והאזורים שאליו נחשב השדה הריאתי (איור 9). בכל אחד (שמאלה וימינה), השדה הריאתי יש שלוש חגורות מופרדות על ידי קווים אופקיים שעוברים לאורך הקצוות התחתונים של הקצוות הקדמיים 2 ו 4 צלעות. לפיכך, החגורה העליונה (subclavian), בינונית ומורדת (נדיאפגרמט) מוקצה. האזורים שמעל לרמת המיקום של הבריח נחשבים לראשי הריאות. אזורים, גם שלושה בכל שדה ריאתי, מופרדים על ידי קווים אנכיים. אחד מהם מתבצע, החל מאמצע חלקה של הבריח, אשר מוקרן על השדה הריאתי, ומגיע לסרעפת, והשני - ממקום הצטלבות של הבריח עם קיר חזה חיצוני (קצוות ) וגם ממשיך עד הסרעפת. בהתאם לכך, הפנימי (השורש), החציון והחיצוני (קליפת המוח) הוא מבודד. עם זאת, לוקליזציה של התהליך הפתולוגי במונחים של המיקום של אלה או צלעות אחרות או חגורות ואזורי לא תמיד לספק את הבקשות של המרפאה. לכן, יש צורך להיות מסוגל למקם blackouts במניות ומקטעים. הזדמנות זו מספקת מחקר של ילד בשני תחזיות חד פעמיות (ישירות ורוחבות).
תאנה. 9. ערכת החלטה של \u200b\u200bשדות ריאתי על האזור.
1 - פנימי; 2 - ממוצע; 3 - בחוץ; ושדות: א - למעלה; B - ממוצע; B - נמוך יותר.
הצורה של עמעום יכול להיות מעוגל, סגלגל, משולש, ליניארי, וכו ', ובמקרים מסוימים לא ברור. כדי להבהיר את צורת הצל, יש צורך לחקור את המטופל לא רק ישיר, אבל בהכרח בהקרנה הצדדית, ובמקרים מסוימים יש צורך במחקר רב--50 יסודי. צורת הצל תלויה בטבע השינויים הפתולוגיים. כך, בצורת צל מעוגל, גרורות של גידולים ממאירים, סגורים (לא תקשורת עם ברונצ'ים) ציסטות ומורסות, שחפת, שפירות ו גידולים ממאירים ריאות.
הצורה המשולשת של הצל תואמת את האיטום הנפוץ ביותר של קטע ריאתי או חלק ב Atelectase או דלקת ריאות. צל בצורת טבעת הוא בדרך כלל להציג את הקיר המקיף את חלל (אוויר ציסטה, חלל). סגלגל או בצורת דמוייה עשוי להיות בשל הצטברות של נוזל בגיליון Interdole Pleura.
על פי מספר עמעום, ייתכן שיש בודד ומספר. המאפיין הכמותי של הגוון בשילוב עם תכונות מורפולוגיות אחרות חשוב, לפעמים ערך אבחון מכריע. לדוגמה, מספר גדול של צללים מוקדנים קטנים יכולים להתרחש בתנאים פתולוגיים שונים. הלוקליזציה המועדפת של צללים קטנים בחלקים העליונים של השדות הריאתי אופיינית לשחפת מילונית, בטווח התחתון - עבור גרורות לימפוגניות של גידולים ממאירים. נוכחותו של מספר גדול של צללים מעוגלים של מגנטים שונים הממוקמים בכל תחומי שדות ריאתי הם בדרך כלל עבור גרורות hematogenous.
עוצמת הצל יכולה לבוא לידי ביטוי במעלות שונות - מעננים עדינים, בקושי קליט של כהה (השלב \u200b\u200bהראשוני של חדיר שחפת, טריקים פנאומים קטנים) לתצורות צל אינטנסיביות (דלקת ברוטה, אטלקטסיס, הצטברות נוזלים בחלל הפליבלי) , על ידי צפיפות הדימוי של הלב לפעמים (מוקדים מדי פעם, גופים זרים) העולה על עוצמת הצל שלה.
עם כהה עוצמה נמוכה על הרקע של אלמנטים גלוי של דפוס ריאתי; עם אינטנסיביות ממוצעת, הדפוס הריאתי אינו גלוי, אבל צל השלד ניתן לנקות בבירור; על רקע עמעום של עוצמה גדולה, הצללים של צלעות ארק אינם גלויים.
המבנה מבדיל עמעום הומוגני ולא הומוגני. מבנה העמעום הומוגני אופייני ללקות, atelectasis טריים, גידולים, ציסטות סגורות. האניומוגניות של המבנה נובעת משני ההשכלה על רקע עמעום (דלקת ריאות, התפוררות בחחוב לחדור) ונוכחות של תצורות צפופות יותר (גרשו לשחפת, תכלילי העצם במהלך טירטס). יש לזכור כי עם כהה הומוגנית של גודל קטן, אלמנטים של דפוס ריאתי של חלקים ללא שינוי של הריאה ניתן לסומן. כתוצאה מכך, ניתן ליצור רושם שקר של שאינם של הצל הפתולוגי. טומוגרפיה מסייעת להבהיר את אופי המבנה במקרים כאלה.
קווי המתים יכולים להיות ברורים, מתוארים בחדות (התפשטות חדירה לאורך שפת המניה, אטלקסיס של המניה, ציסת של אור או מדיה, גידול בלוטות הלימפה), או להיפך, מטושטשת, מעורפלת (פנומוני פוקוס , חדירה טרייה). אופיו של קווי המתאר קובע את מידת השינויים הפתולוגיים במרקם הריאתי או בחלל הפליבלי. התכונות של קווי המתאר של המוקד הפתולוגי מאפשרים להבחין בין מושגים רנטגן כאלה כצל או עמעום; צל הוא מוקד מוגדר בבירור בריאה, מטושטשת, מטושטשת, מתאר אופייני של Blackout.
הגדלת השקיפות או ההשכלה של השדה הריאתי באזור מוגבל יכול להיות גם תהליכים פתולוגיים שונים; סימפטום זה מתרחש אמפיזמה משותפת או דחיסה, pneumothorax או עם חללים באור (מורסה, cyst, חלל). בדרך כלל ההארה המוגבלת של השדה הריאתי משולבת עם עמעום.
תאנה. 10. סיבות שונות של הפרת פטנטיות הסימפונות.
א - גוף זר; ב - נפיחות של הממברנה הרירית; ב - דחיסה על ידי בלוטות הלימפה מוגברת; G הוא גידול או granulation.
דוגמה למגוון של תסמינים רדיולוגיים עם תצפית דינמית של חולים היא השינוי ברקמה ריאתית במקרה של הפרה של פטנטיות הסימפונות. הסיבות המובילות לצמצום הברונכי הן מגוונות - אלה הן גופים זרים, הבנתה של ברונצ'י על ידי גידול בלוטות הלימפה, גידולי ריאות (איור 10). שינויים קשורים בד ריאתי תלויים במידת הצמצום של ברונצ'י.
תאנה. 11. התרשים של פירוק של ברונצ'י (ג'קסון).
חסימה חלקית; B - חסימה שסתום 1 - שאפו; 2 - נשיפה; ב - חסימה מלאה.
ישנם שלושה סוגים של הפרה של פטנטיות הסימפונות, אשר נמצאים עם חלקית, שסתום או חסימה מלאה של לומן של ברונצ'י (איור 11). במקביל, יש הפרה של אוורור של חתיכת מקביל של אור לפי סוג: hypoventilation, bloating ו atelectasis. עם חסימה חלקית של ברונצ'י, כמות האוויר בחלקו המקביל של הריאה מופחתת, כלומר, מתרחשת hypoventilation. Hypoventiality מלווה ירידה בהיקף וירידה בשקיפות של חלקת האור, שיפור מוגבל של דפוס ריאתי, עקירה קטנה של שורש הריאה ואת איברי המדיה כלפי האזור המושפע. שסתום (שסתום) חסימה של ברונכי יוצר תנאים שבהם האוויר חודר באופן חופשי לתוך הרקמה הריאתי, אבל נשיפה דרך ברונץ הצרה, זה לא יוצא. כתוצאה מכך, יש מתנפצת (אמפיזמה obtututing) של העלילה הריאה, המאופיינת על ידי עלייה בנפח, הגדלת שקיפות, אשר חשוב מאוד, חוסר ההבדל בשקיפות בשלבים של שאיפה וניפוץ. עם החסימה המלאה של לומן של ברונצ'י, יש חיסון של בד ריאות - Atelectasis. Atelectaz מלווה ירידה משמעותית בהיקף של האזור הנגוע, הומוגנית והכהות מאוד עם נוכחות של קווי מתאר ברורים וקעורים. Atelectase הוא גדול באופן משמעותי מאשר hypoventilation, הפרעות טופוגרפיות מתבטאות - המעבר של שורש אור, חציון צל, הסרעפת, לפעמים יש צמצום של intercostal intervals. עבור הון עצמי Atelectasis, דפוס אופייני אופייני למיקום הפרופורציה השתנה במהלך ריקבון (איור 12).
תאנה. 12. תכנית של הון אטלקסיס.
1 - אור נכון: מניה עליון; B - חלק ממוצע; במניה התחתונה; 2 - שמאל ריאה; מניה עליון; ב - לשון לשון; B - נתח נמוך יותר.
הסימפטום של הגידול הכולל והקטן את השקיפות של שדות ריאתי צריך להעריך בזהירות רבה ולקחת בחשבון רק בשילוב עם סימפטומים רדיולוגיים אחרים. זה מוסבר על ידי האפשרות של גישה סובייקטיבית להערכת תסמינים כאלה, במיוחד על רדיוגרפים לא מושלמים מבחינה טכנית. העלייה הכוללת בשקיפות של שדות ריאתי מתרחשת כאשר מתיחה רקמת הריאתית עם כמות גדולה של אוויר, אופיינית לנפיחות. הירידה הכללית בשקיפות של שדות ריאתי עשויה להיות תוצאה של תופעות גרביסיביות בכשל לב, בצקת ריאתית. הרווח הכולל של הדפוס הריאתי מאופיין בנוכחות של יותר של אלמנטים, הרחבת צללים כבדים בודדים, אשר מתוחים על הפריפריה. שינויים אלה מתעוררים כתוצאה מתופעות עומדות אצל ילדים אצל ילדים עם פגמים לב, כאשר מעורבים בדים ביניים, לימפנגיטיס ולימפוסטזיס ממוצא שונים.
נזק קל ובריאפרגמה
עם פגיעה חריפה או פתוחה של יורטים חזה וריאות, כל הקורבנות צריך מחקר קרינה. שאלת הדחיפות של יישום שלה ואת נפח נפתרה על בסיס נתונים קליניים. המשימה העיקרית היא להוציא נזק לאיברים הפנימיים, להעריך את מצב הצלעות, עצם השדרה, וגם לזהות גופים זרים אפשריים ולהקים את לוקליזציה. ערך שיטות הקרינה עולה בשל הקושי של בדיקה קלינית של חולים בשל הלם, כישלון נשימה חריפה, אמפימזמה תת עורית, דימום, כאב חד ועוד.
אם יש צורך לבצע פעולות החייאה דחוף או התערבות מבצעית, מחקר הקרינה עולה בקנה אחד עם רדיוגרפיה התאורה של הריאות עם מתח מוגבר על הצינור מתבצע ישירות ביחידה לטיפול נמרץ או בחדר הניתוח. בהיעדר עדות חירום כאלה ובמצב פחות רציני של הקורבן, הוא מועבר לארון הרנטגן, שבו הריאות יכולים לבצע רדיוגרפים, בנוסף, מומלץ גם לבלות את הסונוגרף של איברי הבטן , ובמיוחד הכליות. שינויים פתולוגיים באיברים של חלל החזה יכול להגדיל בהדרגה, ועם S-5-Ho של היום, לפעמים הוא מצטרף על ידי סיבוך כזה כמו דלקת ריאות, ולכן רדיוגרפים של הריאות במהלך נזק לאיברים הפנימיים, זה הכרחי כדי לעשות בה שימוש חוזר בתוך כמה ימים.
שברים של צלעות, מלווה בעקירה של שברי, מזוהים בקלות בתמונות. בהיעדר עקירה, זיהוי של שברים מסייע לזיהוי של המטומה paraplevular, כמו גם את הקו הדק של השבר על הרדיוגרפים הממוקדים המיוצר על פי נקודת הכאב. שברים של החזה, הבריחון וחוליות מוגדרים בבירור. בדרך כלל יש שבר דחיסה של גופים חוליים עם דרגות שונות של דפורמציה בצורת טריז שלהם.
הן עם פגיעה פתוחה וסגורה של החזה יכול להיות מופרע על ידי צריכת הריאה (הפער שלה).
הסימן הפתוגני של הפסקת הריאות הוא הצטברות הגז בחלל הפלין - פניאומוטורקס או ישירות בפרנצ'ימה ריאתי בצורה של חלל - "ציסטה טראומטית".
עם נזק בו זמנית לפלורה, הגז מן החלל pleural נכנס לרקמות הרכות של קיר החזה. על רקע בדים אלה ושדות ריאתיים, מופיעה ציור "פריסטי" מוזר בתמונות - תוצאה של צרור סיבי השרירים עם גז. בנוסף, הגז עבור מרחב הריאות של הריאות יכול לחדור לרקמת המדייה, אשר באה לידי ביטוי בצורת אמפיזמה MediaStinum.
ישירות ברקמה הריאתית ניתן להקצות שונות בעוצמה, צורה ואורך של חלקים איטום. הם אזור של הספגה של parenchyma עם דם, מוקדי בצקת, subsegimentary atelectasis מתגלגל. לפעמים דימום ברקמה הריאתית מתבטאים בצורה של מוקדים קטנים מרובים או להיפך, hematoma מעוגל אחד.
הפרעת הכניסה מלווה דימום. ברוב המקרים, הדם מצטבר בחלל pleural, שנגרם על ידי התמונה של hemotorax. עם המיקום האופקי של הקורבן, המוטורקס גורם לירידה מוחלטת בשקיפות של השדה הריאתי, ועם אנכי - עמעום במחלקות החוצות והתחתונות שלה עם גבול על גבי אלכסוני. (עם פציעה פתוחה) או גז מן הריאה (עם שבירת אור) קובע את התמונה הטיפוסית של hemopneothrax, שבו רמת הנוזלים העליונה בכל מיקום עמדה נשאר אופקי.
הזרקת הסרעפת מלווה בעמדה גבוהה של חצי והגבלתו של הפונקציה המוטורית. במקרה של צניחה של איברי הבטן באמצעות פגם בסרעפת, X-Ray מזהה יציקה יוצאת דופן של בד ריאתי וסמוך לבטן תליון (שבר דיאפרגמאל טראומטי) בנקה. אם המעיים לולאות חדרו לחלל החזה, היווצרות זו מורכבת מצטברות גז מופרדות על ידי מחיצות צרות. עבור שבר כאלה, השונות של צל רנטגן מאפיין, וכאשר לשנות את המיקום של הגוף של המטופל ואת הלימודים חוזרים, זה מאפשר לקבוע איזה מחלקות ערוץ העיכול לתוך חלל החזה והיכן נמצא הרניה : ברמה של האחרונים יש צמצום של לומן המעי.
למרבה הצער, הפציעה של האיברים הנקה הוא לעתים קרובות מסובך על ידי התפתחות של דלקת ריאות, מורסה, empimies של pleura. שיטות רדיו - רדיוגרפיה, טומוגרפיה, טומוגרפיה מחושבת - להבטיח את ההכרה שלהם. עם חשד ברונצ'לורל פיסטולה, הם נופלים לברונצ'וגרפיה. Scintigraphy שימושי להערכת מצב זרימת הדם נימי ביכולת האור והתפקודי של רקמת הריאה.
דלקת ריאות חריפה
דלקת ריאות חריפה מתבטאת על ידי חדירה דלקתית של רקמת הריאות. אזור חדילולה של אלוולה מלא עם exudate, בשל איירה של רקמות ריאתי ירידה וזה חזק יותר מאשר רגיל, סופג קרינת רנטגן. בהקשר זה, המחקר של רנטגן הוא השיטה המובילה של הודעת דלקת ריאות. זה מאפשר לך להקים את השכיחות של התהליך, שינויים תגובתי בשורשים של הריאות, pleura, צמצם, לזהות בסיבוכים בזמן לפקח על האפקטיביות של צעדים טיפוליים.
רנטגן של הריאות של דלקת ריאות לזרום קלינית נגרמת על ידי מיקופוליזם, Chlamydia, Legionell, דלקת ריאות בחולים עם חיסוני דלקת ריאות נוסוקומיאלית, אשר נמשכו לאחר פעולות כירורגיות ואוור אוורור מלאכותי של הריאות.
בעזרת מחקר רנטגן נכון, כל דלקת ריאות חדה ניתן לזהות. חדירה דלקתית מוגדרת כמקטע מחשיך על רקע האוויר המלא באוויר. בתחום זה, ברונצ'י המכיל את ברונצ'י צוין לעתים קרובות בצורה של רצועות אור צרות. גבולות אזור המנחה של הלא-מודעות, למעט חלק זה, אשר צמודים את יחסי מין פלאורה.
דפוס רנטגן של דלקת ריאים הון נקבע על ידי איזה חלק של הריאה נדהם. חדירה מוצקה של המניה כולו היא נדירה. בדרך כלל, התהליך מוגבל לחלק ממניה או מקטעים אחד או שניים או שניים. לדעת את המיקום של המגזרים, אתה יכול ללא ספק לקבוע את אזור התבוסה. עם דלקת ריאות מתגלגל על \u200b\u200bרדיוגרפים, מחשיך צורה עגולה או לא סדירה של 1 - 2.5 ס"מ עם קווי מתאר לא רצויים, מסודרים על רקע דפוס ריאתי מחוזק עם קבוצות באור אחד או בשני הריאות. הם יכולים להיות מחוברים למוקד גדול של דלקת ריאות ניקוז. ישנם גם מקרים של דלקת ריאות קטנה נלחם, כאשר הם מושפעים בעיקר על ידי Acins. הממדים של המוקדים משתנים מ -0.1 ל -0.3 ס"מ. בדלקת ריאות חדה, חדירת סיבי הצד השורש של הנגע וכמות קטנה של נוזלים בסין דיאפרגמאלית של הצלעות נרשמות לעתים קרובות. הניידות של המחצית המתאימה של הסרעפת יורדת. בתהליך ההתאוששות של המטופל, האתר המסתנן נחלש בהדרגה או מתפורר להפריד בין חלקים קטנים, בין השדולה הריאתי משוחזרת. שינויים רדיוגרפיים נצפים בדרך כלל מאשר סימנים קליניים של התאוששות, ולכן ניתן לבצע את מסקנה של תרופה מלאה על בסיס התוצאות של הערכה משותפת של נתונים קליניים ורדיולוגיים. אחד הסיבוכים השלילים של דלקת ריאות הוא ההיתוך הסוער של הבד הריאתי עם היווצרות של מורסה. במקרים אלה, החלל המכיל גז ונוזל נחזור בחדרים.
תרומבואמבוליזם של ענפי העורק הריאתי
Thromboembolism של ענפי העורק הריאתי מתרחשת עקב חקודה של הסבל, מן הוורידים של הגפיים התחתונות ואת האגן (במיוחד במהלך thrombophlebitis או phlebotrobosis של קטע ירדני של מערכת ורידי), הפקק התחתון או וריד העליון חלול, לבבות (עם thromboendocar). אבחון קליני לא תמיד אמין. השלכות הקלאצית של הסימפטומים היא קוצר נשימה, hemoptysis, כאב בצד - ציין רק בחולים 1/4, ולכן, מחקר רדיאלי הוא ערך יוצא דופן.
טקטיקות מחקר הקרינה תלוי בלוקליזציה של הטרומבוס ומצב החולה. עם תמונה קלינית מאיימת עם עומס יתר חדה של החדר הימני של הלב, רדיוגרפיה דחופה מוצג או טומוגרפיה מחושבת של איברי החזה. סימנים של סתימת עורקים גדולים הם גידול במחלקות הלב הימני, מחזקים את הפחתת החדר הימני, והרחיב את הווריד החלל העליון, נחלשים את התבנית הריאתית באזור הסניף של הספינה הפקטרית. ניתן להרחיב את הספינה הפרוקסימלית מהמחלקה המושפעת, ולפעמים "קטיעה" של כלי השיט ברמה זו. אם ניתן לבצע אנגיוגרפיה על טומוגרפיה של מחשב ספירלי או אנגיוגרפיה תהודה מגנטית של הריאות, אז הממדים והמיקום של הפקולוס נקבעים. אותם נתונים ניתן להשיג במהלך angiopulmonography דחוף. במקרה זה, צנתור העורק הריאתי מיוצר לא רק עבור כלים מנוגדים, אלא גם לבצע נוגדי קרישה עוקבים אחרים והתערבויות חד-חרביות אחרות.
עם מצבם של המטופל החמור פחות, בעיקר מנהל רדיוגרפיה של השדיים. שקול את תסמיני הרנטגן של Thromboembolism העורק הדלמנלי: הרחבת חבית עורקים ריאתי, עלייה במשרעת של הפחתת החדר הזכות של הלב, להחליש את דפוס כלי הדם באזור הנזק, עליית הסרעפת באותו צד, אטלקזות צלחת באזור של זלוף מופחת, כמות קטנה של נוזל בסין צלעות סיאפרגמאל.
מאוחר יותר באזור הנזק יכול לפתח התקף לב טמגרי. נפח שלה תלוי ברייבר של העורק הפקתי ונענף ממוקד קטן של 2-3 ס"מ למגזר שלם. הבסיס של הקטע הדחוס הוא בדרך כלל סובלימציה, וזה עצמו זורק צל משולש או סגלגל לסרט. עם זרם שלילי, סיבוכים אפשריים: ריקבון של הרקמות באזור Infarct, פיתוח של מורסה ודלקת ריאות, pleurisy.
תפקיד חשוב בהכרה של thromboembolism של ענפים גדולים של עורק הריאתי הוא שיחק על ידי scintigraphy זלוף. לפיכך, חלק של זרימת דם נמוכה או חסרה מזוהה על ידי פגם של הצטברות של RFP. ככל שהפגם הזה, גדול יותר ענף העורק נדהם. בזימה של סניפים קטנים, הטרוגניות של הריאות, נוכחותם של אזורים קטנים של נגע.
כמובן, תוצאות Scintigraphy יש להעריך עם נתונים קליניים ורדיוגרפיים, שכן פגמים צבירה דומים ניתן לראות עם מחלות ריאות אחרות מלווה ירידה בזרימת דם ריאתי: דלקת ריאות, גידולים, אמפיזמה. על מנת להגדיל את הדיוק של הפרשנות של scintigrams זלוף, לייצר scintigraphy אוורור. זה מאפשר לך לזהות הפרעות אוורור מקומי במהלך מחלות ריאות חסימתית: ברונכיטיס חסימתית, אמפיזמה, אסתמה הסימפונות, סרטן ריאות. עם זאת, דווקא כאשר thromboembolism על scintigrams אוורור אין פגמים, שכן bronchi באזור הנזק הוא סביר.
לפיכך, התכונה האופיינית של flowembolism של העורק הריאתי היא פגם של הצטברות של RFP על זלזוף חוטה גרם בתמונה נורמלית על סטייגרם אוורור. שילוב דומה עם מחלות אחרות של הריאות הוא כמעט לא רשום.
ברונכיטיקה ריאה כרונית ונפיחות
ברונכיטיס כרונית היא קבוצה של מחלות נפוצות שבהן יש נגע דלקתיים מפוזרים של עץ הסימפונות. הם שונים פשוט (מסובך) ומורכב ברונכיטיס. האחרון מתבטא בשלוש צורות: ברונכיטיס חסימתית, רירית ומעורבת.
באבחון של ברונכיטיס פשוטה, שיטות רדיאליות אין חשיבות, והתפקיד הראשי הוא שיחק על ידי fibrobronchoscopy. הבעיה החידנית בעיקר לחסל נזק ריאות אחרות, אשר יכול לגרום סימנים קליניים דומים (שחפת ריאתי, סרטן, וכו '). על רדיוגרפים, רק ההגברה של הדפוס הריאתי נצפתה, בעיקר במחלקות הנמוכות, בשל עיבוי של קירות הברונצ'י והטרשת הכפרת. זה עוד דבר - הכרה בצורות חסימתיות של ברונכיטיס, שבהם תוצאות מחקרים רדיולוגיים ורדיונוצלידים משמשים כתוספת חשובה לנתונים קליניים. על רדיוגרפים, טומוגרמים וטומוגרמות מחשב במהלך ברונכיטיס חסימתית, שלוש קבוצות של סימפטומים מסומנים:
- עלייה בהיקף של רקמת החיבור בריאות;
- אמפיזמה ויתר לחץ דם ריאתי;
- גדלים לב קטנים יחסית.
הגידול בהיקף של רקמות החיבור מתבטא בעיקר בעיקר בעיבוי של קירות טרשת הברונצ'י והתלפיבה. כתוצאה מכך, התמונות מתאדים, במיוחד באזורי השורש, לומנס של ברונכי, גובלים ברצועת צל צר (סימפטום של "מסילות החשמלית"). אם ברונונים אלה משתקפים בסעיף צירית, הם מודגשים בצורה של צללים חמיצים קטנים עם מתאר חיצוני אחיד. בקשר עם הפיתוח של בד סיבי, דפוס ריאתי לוקח תצוגה רשת. ככלל, דפורמציה סיבית של שורשי הריאות נמצאת. הצרכו של לומן של ברונכי קטן מוביל לפיתוח של אמפיזמה מפוזרת של יתר לחץ דם אור ריאתי. התמונה הרדיוגרפית של מדינות אלה תואר לעיל. הערבות של הצלעות ודריאת הנשימה מופחתת, כמו גם את ההבדלים בשקיפות של שדות ריאתי על הנשימה והנשיפה; שטח שדות ריאתי הוא גדל.
התמונה הרדיולוגית של ברונכיטיס חסימתית היא כל כך מאפיין כי זה בדרך כלל לא צריך להיות נחוץ בניגוד מיוחד של ברונכוס - ברונצ'וגרפיה. תסמינים ברונכוגרפיים של ברונכיטיס הם מגוונים. החשוב ביותר מהם רואים בחדירה של סוכן ניגוד לפיות מורחבות של בלוטות הסימפונות (אדושטאות), דפורמציה של ברונצ'י עם קווי המתאר אחידים, העוויתות הסימפונות בתחום הפה או במהלך מניעת סניפים קטנים, נוכחותם של חללים קטנים (carannoves), אשכולות של כיח ברשימה של ברונכי, מיזוג פגמים שונים של הצטברות של RFP בצל של ברונכי.
עם Scintigraphy ריאות, בנוסף להגדיל את שדות ריאתי ואת ההפחתה הכוללת של הצטברות של RFP, יש לעתים קרובות פגמים בהפצה שלה. הם תואמים את החלקים של זרימת הדם הפגומים והאוורור - בועות נפטיות ובועות. חללים אמפימיים על טומוגרמים מחשבים מזוהים מאוד.
דלקת ריאות כרונית ומוגבלת nonspecific pneumosclerosis
RAY מחקר מאפשר לך לזהות את כל הצורות והשלבים של זרימת דלקת ריאות כרונית. התמונות קובעות את חדירת רקמת הריאות. זה גורם עמעום חומרי עקב שילוב של חדירה אזורים טרשתיות, fibroids גס, בראנץ 'לומן מוקף על ידי רצועה של טרשת זופרוסית. התהליך יכול ללכוד חלק מהמגזר, חלק מהחלק, נתח שלם או אפילו הכל קל. בצל של חדיר, חללים בודדים המכילים נוזל וגז יכול להיות גלוי. התמונה משלימה על ידי דפורמציה סיבית של שורש השכבות אור ו pleural סביב מחלקת הריאה המושפעת.
עם זאת, הרופא תמיד טמון הסכנה לאמץ עבור דלקת ריאות כרונית מוגבלת pneumosclerosis שאינו ספציפי, אשר עולה בשל דלקת ריאות סבל, אשר הסתיים לא עם ספוגה מלאה של הסתננות, אלא על ידי פיתוח של שדה סיבי (צלקת). על רדיוגרפים, הוא נקבע גם על ידי blackout לא אחיד שנגרם על ידי שילוב של קטעים של טרשת נפוצה וסולו אמפיזמה. מחלקת הריאות השתנתה מופחתת, היא מובלת על ידי האור המשובח של רקמות סיביות, שביניהם יש אזורים אור דמויי רוזטה - פרוסות נפוחות, אך בניגוד לדלקת ריאות אין מוקדי חדירה והחלים הקטנים ביותר, קווי המתאר מכלל אלמנטים של צל חדים, ולא מטושטשים. בתמונות חוזרות, התמונה אינה משתנה. אין סימנים קליניים ומעבדה של תהליך דלקת כרוני, למעט סימנים של ברונכיטיס אזורית, אשר לפעמים מחדדים את אזורי pneumosclerosis.
על מנת לקבל מושג על מצבן של עץ הסימפונות עם דלקת ריאות כרונית ומחלות ברונכיטיות, הם מבצעים טומוגרפיה מחשב, ורק אם אי אפשר לבצע זאת, לנקוט ברונכוגרפיה. לדברי ברונכוגרמים, ניתן להבחין בין השינויים של ברונצ'י תחת מחלות אלה. עבור דלקת ריאות כרונית, תמונה יוצאת דופן היא אופיינית. שינויים ברונצ'י באזור החדירה של האנושוטיפ, קווי המתאר שלהם אינם אחידים, אזורים של צמצום והרחבה יש מידות שונות. עם ברונצ'קטרים \u200b\u200bמולדים, להיפך, רדיוגרפים של חולים שונים נראה להעתיק אחד אחר. ברונצ'קטזות ציסטיות גורמות לחללים מרובים דקים שאינם מכילים נוזלים. בד ריאתי עד הפריפריה של חללים הוא מפותח, ללא מוקדי חדירה, דפוס ריאתי הוא מדולדל ("היפופלאסיה ציסטית של הריאה"). עם bronchiectasses דיסקו, חלק מהריאה (לדוגמה, את המניה התחתונה) הוא מפותח ומופחת. ברונכי בו נאספים בחבילה, מורחבת ולא באותה מידה צובטת נפוחים.
פנאומוקוניסי
עם ההתפתחות המודרנית של הייצור התעשייתי והחקלאי, בעיית המניעה וההכרה המוקדמת של נגעים באבק של הריאות - פנומוקוניוזה - רכשה חשיבות יוצאת דופן.
התפקיד הראשי כאן הוא ללא ספק מחקר רדיוגרפי משחק. כמובן, האבחנה מבוססת בעיקר על הנתונים על העבודה ארוכת הטווח של המטופל בתנאים של תחזוקה מוגברת של אבק אנאורגני ואורגני באוויר, אבל המידע anamnic לא תמיד לעזור.
ניסיון מקצועי יכול להיות קטן, ואת האמינות של פעילויות נגד הבדיקה בייצור אינו מספיק. מקרה נוסף כאשר עובד של מקצוע אבק אינו מפתחת pneumoconiosis או לא רק pneumoconiosis, אלא גם נזק נזק ריאה נוסף. ביטויים קליניים של pneumoconiosis ב שלבים מוקדמים נָדִיר.
הראשון, כמו גם את הבאים, אבחון pneumoconiosis מבוסס על התוצאות של ניתוח של תמונות רנטגן באיכות גבוהה. בהתאם לאופי האבק ואת התגובה של האורגניזם, הסימפטומים הקלושים הראשונים באים לידי ביטוי בעיקר בשינויים interstitial או מוקד, ולכן, שלושה סוגים של מחלה מבודדים: interstitial, גולם ונדל.
סוג interstitial מתבטא בתחילה על ידי רשת רך של דפוס ריאתי באזורי השורש. בהדרגה, איטום של בד ביניים, ולפיכך, ארגון מחדש של דפוסי ריאתי חלים על שדות ריאתי עם כמה נטייה לחסוך את החלקים ואת בסיסי הריאות. עם זאת, במהלך אסבסט וטלקוסיס, דפוס ציור נצפתה בעיקר במחלקות התחתונות. תצורות מוקד נעדרות במהלך אסבסט, אבל שכבות pleural להתעורר, לפעמים חזק, שבו ייתכנו משקעים של סיד. שינויים interstitial לגבור pneumoconiosis של grinders, אלומיניום, שאיפת אבק טונגסטן וקובלט, אנטרזוזיס.
דפוס הפריסה של סיליקון ופנאומוצוניוזה של כורים מאופיין בנוכחות של מוקדים מרובים על רקע של פיברוזיס רשת מפוזרת, I.e. יש סוג של מחלה נודולרית. גושים pneumoconiotic הם בשל הצמיחה של רקמת חיבור סביב חלקיקי אבק. הגדלים של המוקדים שונים - מ 1 עד 10 מ"מ, הצורה לא נכונה, קווי המתאר אינם אחידים, אך חד. יותר בצפיפות, הם ממוקמים במחלקות האמצעיות והתחתונות. שורשי הריאות מוגדלים, fibroids הם אטומים, בלימפטיים צמתים (אכיל משמעותי מאוד, כמו יושרה כמו של צמתים כאלה ניתן להגדיל. מחלקות ריאות היקפיות נפוחות. סימן הלחץ הגובר במעגל קטן הוא הרחבת הענפים הגדולים של העורק הריאתי, הגדלים הקטנים של צל הלב, היפרטרופיה של שרירי החדר הימני, העמקת קיצורים. התקדמות נוספת של המחלה מובילה להיווצרות של שדות סיבים גדולים ואתרי איטום (עמעום גדול). זהו סוג של נגע. ההכרה אינה קשה. זה רק הכרחי כדי לחסל את שילוב שנצפה לעתים קרובות של pneumoconiosis קונגלומטרטיבי עם שחפת ריאתי.
שחפת ריאתי
הבסיס לכל האמצעים לשחפת לחימה הוא עקרון מניעת זיהום והכרה במחלה מוקדמת. מטרות איתור מוקדם בדיקות פלואורוגרפיות מנהלים של ערכות שונות של אוכלוסייה בריאה, כמו גם את האבחון הנכון בזמן של שחפת באמבולטורי, polyclinics ובתי חולים של הרפואה הכללית. בהתאם לסיווג זה, הצורות הבאות של שחפת של איברים נשימיים שונים.
קומפלקס שחפת ראשוני. שחפת של בלוטות לימפה אינטגריות. פרצו שחפת ריאה. מילוני שחפת ריאתי. שחפת ריאתי מוקד. שחפת infiltrative. ריאות. דלקת ריאות קבוצתית. ריאות tuberculm. שחפת ריאתי. שחפת fibrozno-subernous של הריאות. שחפת pleurisy (כולל empieme). שחפת של דרכי הנשימה העליונות, קנה הנשימה, ברונכי, וכו 'שחפת של איברים נשימתיים, בשילוב עם מחלות אבק של הריאות.
שני השלבים של זרימת שחפת נבדלים:
- חדירה, ריקבון, הפרעות;
- הסרה, חותם, הצטלקות, אירוע.
כפי שניתן לראות, הסיווג הקליני של שחפת ריאתי מבוסס על הנתונים המורפולוגיים שזוהו עם מחקר רדיוגרפי.
קומפלקס ראשי.
משימות מחקר רדיולוגיות בעת בחינת חולים עם שחפת ריאות:
- 1) לבסס את נוכחותו של תהליך שחפת בריאות;
- 2) לאפיין שינויים מורפולוגיים בריאות ובלוטות לימפה אינטגרטיות;
- 3) לקבוע את הצורה ואת השלב של המחלה;
- 4) לשלוט על הדינמיקה ואת יעילות הטיפול.
ראשוני שחפת מורכבות - focalicy או דלקת ריאות סולו, בדרך כלל ממוקם subluorce. ממנו ק. שורש קל למתוח את רצועות צרה של לימפנגיטיס. בשורש, צמתים הלימפה מוגברת נקבעים - המאפיין האופייני של שחפת הראשית. הצל גלוי בגלגלות בשדה הריאתי מורכב מאזור סלסול מרכזי ואזור פריפאלי, הנובע מהספגה הספפוציטית הסרה של הרקמות. בהשפעה של טיפול ספציפי, אזור perifocal יורדת עד סוף השבוע 3-4 ונספג על ידי 3-4 חודשים. צמתים לימפורתיים בהדרגה ירידה, דחוסה. במשך 2-3 שנים, מלחי סיד נדחים במיקוד ריאתי ובצמתים הלימפיים. Hearth העיקרי של עודף משקל קיבל את שמו של מרכז גון. הוא נמצא בבדיקת מחקרים רדיוגרפיים ב 10-15% של אנשים בריאים.
שחפת של בלוטות לימפה אינטגריות - הצורה העיקרית של שחפת intragenuent הנצפה ב יַלדוּת. על רדיוגרפים, עלייה באחד או בשתי שורשי הריאות ואובדן ההבדל בין הצללים שלהם נקבעים. במקרים מסוימים, גידול בלוטות הלימפה נמשכים בשורש, באחרים - מתאריהם הולכים לאיבוד בצל החדירה הפריפאלית. זיהוי היפרפלסיה של בלוטות הלימפה מסייע לטומוגרפיה, במיוחד במחשב. כמו תרופה, הצמתים מופחתים, שינויים סיבים נשארים בשורש.
שחפת ריאתי מופצת נמצא צורות שונות (מיליאנר, חריפה וכרונית מופצת), ואת פיזור מוקדים יכול להתרחש על ידי hematogenic או bronchogenic.
עם שחפת hematogenic חריפה המופיעה בשדות הריאתיים, שנקבעו מספר רב של צללים חד פעמיים. הריאות באותו זמן הן נפוחות למדי, אבל הם מצטמצמים שקיפות, ואת הדפוס הריאתי מוסתר חלקית מאחורי זריעה מוקד.
שחפת המטוגנית כרונית מאופיינת בזולה דמויית גל עם פריחה חוזרת וחוזרת על פוקטי. הוא מאופיין בתבוסה דו-צדדית של העליון ואת המחלקות הגב של השברים העליונים. המוקדים הוא מגוון הגדול ביותר, מרובים, בדרך כלל פרודוקטיבי. הם ממוקמים על רקע דפוס ריאתי מחוזק (בשל פיברוזיס). מיזוג המוקדים והתפוררותם מובילים להופעתה של מערה דקה. הם משמשים כמקור של seamation bronchogenic - המראה של אקיניקי או לובי פוקסי איטום בד ריאתי באמצע והריאות התחתונות.
שחפת מוקד היא למעשה צוות שונה על בראשית של נגעים שחפת של הריאות של התקופה שלאחר הפרטי. התכונה הייחודית שלהם - נוכחות של מוקדים לא אחידים ואסימטריים צורות שונות וגודל, בעיקר בחלקות ובמחלקות התחברות של שדות ריאתיים. על הרדיוגרף הקדמי, האורך הכולל של הנגע לא יעלה על רוחב של שני הפערים intercostal (לא לספור את צמרות), אחרת הם אומרים לא עוד על מוקדים, אלא על תהליך מופץ.
שחפת ריאתית מסתדרת מוצגת על רדיוגרפים כמו חשיכה מוגבלת אופיינית של השדה הריאתי. המצע הקושחה הוא דלקת פריפאלקית סביב ההתמקדות השחפתית החדשה או החמורה. אורך וצורת העמעום משתנים באופן נרחב: הוא מוקד מעוגל באזור המשנה, ואז צל גדול כמו ענן המתאים לכל תת-גזע או קטע, ואז חדירת בד ריאתי ליד רתמת הביניים (מה שנקרא פריזיסוריט: מ "SCYSSURA" - פער חד-משמעי). הדינמיקה של חדילס שונה. במקרים נוחים, דלקת פריפלית נספגת לחלוטין, והמרכז הקאצ'י דחוס. התמונות נשארות שדה סיבי קטן או מוקד דחוס, אבל יש התכה של חדיל כדי ליצור חלל. לפעמים החדרים כולו חשופים לגליה מודאגת, encapsulated והופך לשחפת.
דלקת ריאות תזמורתית שייכת לצורות כבדים של נגע שחפת. הוא מאופיין חדירה של אונה שלמה של הריאה עם התפוררות קסדית מתפתחת במהירות והיווצרות של חללים או הופעתו של מוקדי שסתום מרובים, גם נוטה להתמזג ולנקול.
Tubercul של הריאות היא אחת האפשרויות עבור התקדמות של מיקוד ריאתי או חדיל. רדיוגרפים מזוהים מעוגלים, סגלגל או לא בדיוק את הגוון הנכון עם קווי קווי חד ומעט לא אחיד. הצל הוא אינטנסיבי, לפעמים יותר חזק SeApade SeApade מחקים מודגשים בו או תכלילים צפופים יותר - פיקדונות סיד. במרקם הריאתי סביב שחפת או במרחק ממנו, הצללים של מוקדים שחפת ניתן לראות ו posttubberculosis צלקות, אשר מסייע ב אבחנה דיפרנציאלית עם סרטן ריאות ראשוני.
שחפת ריאות ריאתית מתרחשת כתוצאה של ריקבון של רקמת הריאה עם כל צורות של שחפת. תכונת הרנטגן האופיינית שלה היא נוכחות של צל בצורת טבעת בשדה הריאתי. לפעמים מערה מתאדה בבירור על תאריכים וכיוון רדיוגרפים. במקרים אחרים, זה מובחן בצורה גרועה בין צל של foci שחפת וטרשת נפוצה של בד ריאתי. במקרים אלה, טומוגרפיה מסייעת. עם שחפת טרייה טרי, תופעות סקלרוטיות הן בדרך כלל קטנות, אבל בעתיד מגיע התכווצות של המחלקות המושפעות, אשר מופחתים עם סוסים גסים ומכילים מוקדים שחפת רבים: התהליך נכנס לשלב הזיררוזיס.
שחפת ריאתי ציפורנית היא השלב הסופי של התקדמות שחפת, מלווה בהתמוטטות בד ריאתי. החלק המושפע של הריאה, לרוב את החלק העליון, מופחת בצורה חדה, מתוחכמת. הצל שלה בתמונות הוא הטרוגני עקב שילוב של קטעים של טרשת נפוצה, חללים שחורים מעוותים, מוקדים צפופים, נפיחות בודדת של בד הריאה. איברי המדיה הם זזו לעבר הנגע, הפערים intercostal צפויים, יש שכבות pleural, מחלקות ריאות שכנות של נפוח.
סרטן הריאה העיקרי
סרטן הריאה העיקרי בשלבים המוקדמים של הפיתוח אינו מעניק לתסמינים סובייקטיביים שונים ותמונה קלינית ברורה. חוסר העקביות של ביטויים קליניים של המחלה ושינויים אנטומיים היא הסיבה שהחולה אינו פונה לרופא. בדרך של המחלה, צריך להיות מחסום לבחינה המונית של האוכלוסייה באמצעות פלואורוגרפיה או רדיוגרפיה. הסקר השנתי כפוף לתבניות, כי הם מתפתחים לרוב סרטן הריאה: גברים מעשנים מעל גיל 45 ואנשים הסובלים ממחלות ריאות כרוניות. בכל החולים אשר, על פלואס או רדיוגרפים, שינויים בריאות מזוהים, יש צורך הראשון להוציא סרטן.
השיטות העיקריות של אבחון רנטגן של סרטן הריאות העיקרי - רדיוגרפיה רדיוגרפיה בשני תחזיות במתח גבוה על הצינור והטומוגרפיה או ריאות CT. בעזרתם, אתה יכול לזהות הן את הצורות העיקריות של סרטן - מרכזי ופריפריה.
הסרטן המרכזי בא מן אפיתל של קטע, הון או ברונכוס הראשי. בשלב המוקדם, תמונת הגידול קשה להבחין בשל גודלו הקטן ומספר רב של צללים בשורש הריאה, ולכן, עם hemopdes קטנים של אופי מעורפל או שיעול בלתי מוסבר, אשר נמשכת יותר מ -3 שבועות, מחקר ברונצ'ולוגי מוצג. לאחר מכן, עם צמיחה endrocronchial בעיקר של הגידול, סימפטומים של הפרעות אוורור זרימת הדם מופיעים במגזר או חלק הקשור ברונכוס, אשר צמצם על ידי גידול. תמונה רנטגן של הפרעות אלה - Hypoventilation, אמפיזמה חסימתית, ולבסוף, Atelectasis מתואר לעיל. במקרים אלה, טומוגרפיה או CT מתבצעים. הצמצום הקל ביותר של ברונכוס, אי סדרים של קווי המתאר שלה, צל נוסף בלומן מאשר את ההנחה לגבי תהליך הגידול.
עם צמיחה מופרזת בעיקר של הגידול והעיבוי המקומי של קיר ברונכי, הצל על טומוגרמים מופיע מוקדם יחסית, ואז כאשר גודלו עולה על 1-1.5 ס"מ, הוא הופך להיות מורגש על רדיוגרפים. סימנים דומים נצפים עם סרטן הוזנתי פריברלי. להיפך, הדימוי של הצומת הגידול נעדר עם סרטן פריברליוסטרלי מסועף. באזור השורש נקבע מגרש של דפוס מחוזק, המורכב מרצועות מתפתלות, רדיו שוטף בשדה הריאתי ומלווה בסימניה וסקולרית. הצל של השורש הוא מובחן בצורה גרועה. בטומוגרמים, ניתן להבחין בצמצום לומן של המניה או ברונכוס המגזרית והסניפים הנגזרים ממנו. עם Scintigraphy, הפרה ברורה של זרימת הדם בשדה הריאתי מתגלה. בסופו של דבר, עם כל גרסאות הצמיחה של סרטן מרכזי, Atelectasis של המגזר, מתרחשת חלק או כל הריאות.
ביטוי רנטגן של סרטן פריפריאלי קטן הוא מיקוד אחד ריאה. התכונות שלו הן כדלקמן:
- כמות קטנה (גבול ההתנהגות על הפלואורוגרמה הוא 4-5 מ"מ, על רדיוגרף 3 מ"מ);
- העוצמה הקטנה של הצל (אפילו בקוטר של 10-15 מ"מ, צל זה חלש יותר צל של שחפת או גידול שפיר);
- צורה מעוגלת; לעתים קרובות יש גם גוונים של טופס משולש, יהלום וכוכב;
- קונטורס לא-ורידים יחסית (גם לעומת צל של ציסטות או גידול שפיר).
תכלילי סיד הם רק לעתים נדירות נצפו - רק ב 1% של מקרים של סרטן הפריפריה.
כאשר הגידול גדל, הצל הופך מעוגל יותר, אבל הקצוות של זה יותר סביר או רק באג, אשר מוגדר היטב על טומוגרמות ליניארי מחשב. זה גם אופייני של סדירות בולטת יותר על כל מגרש אחד ואת הגידול במעגל במקום שבו הגידול כולל ברונכוס. צל הגידול אינו חוסר תועלת, המוסבר על ידי פוג'יו של פני השטח. במקרה של ריקבון, ההארה מופיעה בצל הגידול. הם עשויים להיות סוג של שניים או שלושה חללים קטנים או קצה אחד גדול או חלל ממוקם במיקום מרכזי. מה שנקרא צורה מופשטת של סרטן ידוע גם כאשר הכיכר נזכר חלל או cyst הוא התאדה. זה נותן לו אי סדירות של פני השטח הפנימי ואת הבאג בעיבוי על שטח מוגבל של אחד קירות חלל ("הטבעת עם טבעת" סימפטום). עם גידולים עם קוטר של יותר מ 3 - 4 ס"מ, "מסלולים" כדי plegre ואת שורש הריאה נקבעים לעתים קרובות.
אם יש רדיוגרפים שנעשו בזמנים שונים, אתה יכול להגדיר קצב גידול מופת גידול. באופן כללי, זמן הכפלה של נפח שלה משתנה מ 45 ל -450 ימים. בקשישים, הגידול יכול לגדול לאט מאוד, כך שהצל שלו כמעט כמעט לא השתנה במשך 6-12 חודשים.
מידע בעל ערך מתקבל על ידי CT. זה מאפשר לך להבהיר את השכיחות של הסרטן המרכזי, נובש אותו לתוך האיברים של MediaStinum, מצב של בלוטות הלימפה המתכות, את זמינות התנועה בחלל של pleura ו peribraparium. עם צומת פריפריאלי ב- CT קל, זה מאפשר לחסל גידולים שפירים המכילים קטעים של שומן או ossification (בפרט, gamartoms). צפיפות הצומת הסרטן עולה על 60 הו, אבל אם זה יותר מ 140 hu, אז זה בדרך כלל גידול נוטרי. עבור tomograms, הנביטה של \u200b\u200bסרטן היקפי בקצה הוא מאוד מסובך בבירור. בנוסף, סרטן גושים מזוהים, אשר לא קל להבחין (ב דגימות מתגלגל או אזורי Subleval Edge בתמונות קונבנציונאלי).
קבלת פנים עזר באבחון סרטן הריאות ואת גרורותיה בבלוטות הלימפה של המדיה היא Scintigraphy עם ציטראט גליום. זה RFP יש את היכולת לצבור הן בצמתים סרטניים ובאשכולות של רקמות לימפואידים תחת לימפוגנולומוטוזיס, לימפוזארה, לימפולואוזיס. הנכסים מתרכזים בגידול הסרטן של הריאה יש גם Technetium - 99MTS Sousbi.
כמעט בכל המקרים של סרטן תפעולי, יש צורך לבצע ברונכוסקופיה או לנקב מתמר על מנת לקבל בד בדיקה מיקרוסקופית. תחת שליטה של \u200b\u200bX-Ray, אפשר להעניש את רוב תצורות ריאתי ו mediastinal, אבל במקרים מסוימים כאשר קשה להיכנס לתוך "יעד" קטן ולבחור את המסלול האופטימלי של תנועת המחט, נקב הוא שבוצעו תחת שליטה של \u200b\u200bCT. מחט דקה ביופסיה מוצג על פי סמן ליניארי. בעזרת מספר קטעים, הוא הוקם כי סוף המחט הוא במצב הנכון.
גידולים ממאירים רבים (סרטן ריאות, סרטן השד, סמינום, סרקומה אוסטאוגנית וכו ') נוטים לגרורות בריאות. התמונה היא די אופיינית כאשר כמה או רבים גידול מעוגל גידולים מזוהים בריאות. זה יותר מסובך על ידי אבחון של לימפנות סרטן, כאשר רצועות מתפתל נראה לחלחל את המחלקות התחתונות של שדות ריאתי. התבוסה הזאת אופיינית במיוחד של גרורות בסרטן קיבה קל.
מפוזר (מופץ) נזק ריאות
תחת נגעים ריאות מפוזרים (מופץ) להבין את השינויים הנפוצים בשני הריאות בצורה של פיזור של מוקדים, הגדלת נפח של רקמות interstitial או שילוב של מדינות אלה.
הנגעים המוקדיים שנצפו לעתים קרובות כוללים את כל צורות שחפת מופצות, קרצינומטוזיס ריאות, ברונכיוליטיס חריפה, זיהומים לילדים.
על רדיוגרפים, טומוגרמים ליניאריים ומחשבים, מרובים סוג יחיד או מוקדים solubular נקבעים בשני הריאות. בהתאם לגודל של המוקדים, מיליאם הוא מכובד (מוקדי 0.5-2 מ"מ), finlyocopy (2-4 מ"מ), בינוני נלחם (4-8 מ"מ) ו בקנה מידה גדול (יותר מ 8 מ"מ).
עלייה בהיקף של רקמת הריאות הבין-לאומית מתבטאת ברדיוגרפים ברווח של דפוס ריאתי, שלוקח את הופעתם של רשת רך או גס. בעבר, רשת שינוי מבנה של מבנה הריאות נמצא על טומוגרמות מחשב. ניתן לשפוט את מצב המחיצות האינטרד, נוכחותם של חותמות פרברונציאליות, צמודות ברקמת אלוולר, אמפיזמה סולו, גושים גרנולומטיים קטנים. מזוהים לעתים קרובות נטו נטו נגעים כוללים pneumoconiosis, sarcoidosis, אקסוגני ואנדוגני אלרגי אלרגי alveolites, alveolitis רעילים, מחלות סמים, לימפונגיטיס סרטן וכל צורות של idiopathic fibrosted alveolitis, כולל תסמונת חמאן ריצ'ה.
על פי נתונים רדיולוגיים, לא ניתן לבסס את אופי הנגע מפוזר. ההשוואה בין תוצאות הסקר והבדיקה של המטופל, מחקרי הקרינה (רדיוגרפיה, CT, Scintigraphy עם Gallium Citrate), Leavage Bronchoalveolar, דגימות אימונולוגיות הוא חיוני.
דלקת קרום הראות
בחלל pleural של אדם בריא, 3-5 מ"ל של נוזל "חומר סיכה" הוא הכיל. סכום זה אינו מזוהה על ידי שיטות קרינה. כאשר נפח הנוזל גדל ל 15-20 מ"ל, ניתן לזהות אותו באמצעות אולטראסאונד. במקרה זה, המטופל חייב להיות בעמדה שוכב בצד כואב: אז הנוזל יצטברו במחיר הנמוך ביותר (החיצוני) של חלל pleural, שם הוא נקבע.
באותו אופן, כמות קטנה של נוזל pleural חינם מתגלה במהלך רדיוגרפיה, ביצוע תמונות בעמדה של המטופל בצד (Laaterography) על הנשיפה. עם הצטברות נוספת של נוזל, אבחון הרנטגן שלה לא קשה.
כל חפציה חופשית בחלל pleural על רדיוגרפים המיוצרים בתחום ישיר במהלך המיקום האנכי של המטופל קובע את הצל האינטנסיבי בתחום האמיתית התחתון של השדה הריאתי של כצורה משולשת. הצל עם שני הצדדים צויק את הצלעות והסרעפת, והראש הדף ירד מצד החזה לעבר הסרעפת. הגבול העליון מטושטש, שכן השכבה הנוזלית נדלה בהדרגה. כמו שאחרייה מצטברת, הגודל והעוצמה של הגידול הצל. כאשר הגבול העליון של המרחק ברמה של הגוף בצד של הגוף V צלעות שווה לממוצע של 1 ליטר, ברמה של צלעות IV - 1.5 ליטר, III קצוות - 2 ליטר. ככל שאתם יותר, כך דחפו יותר את האיברים של המדיה בכיוון ההפוך.
בנוכחות קרבות המפרידים בין חלל pleural לתאי בודדים, מוגבל (מוכר) אשפויות נוצרים. Avaven בסדינים pleural, הם לא עוברים כאשר משתנים את המיקום של הגוף והם נספגים לאט. גבולות הצל עם התנועה המצטברת הופכים חד וקמור. הצורה והמצב של הצל נקבעים על ידי מיקומו של הנוזל - ליד הצלעות (ציור קירות), בין הסרעפת לבין בסיס הריאה (דיאפרגמאל), ליד המדיה (MediaStinal), ב רתמת Interdole (Interdoleva) ).
עוצמת חינוך במדיסטינל
תצורות ציסטיות מרובות, גידול וגידול מזוהות במדיסטינום, בעיקר עם מחקר הרנטגן של השדיים. רדיוגרפיה ו- CT בדרך כלל מאפשרים לך להבהיר את המיקום של החינוך הפתולוגי, אשר כשלעצמו חשוב מאוד לאבחון.
במדיטינום הקדמי, בזביטר עקשן בעיקר, tyram, טרטומה, מפרצת עולה, חבילות של בלוטות הלימפה מוגברת מקומי. גידול בלוטות הלימפה יכול להיות גם ממוקם באמצע MediaStinum. ייתכן שיש גם מנותק Aortic Arcs ו Cystoncogenic Cyst. גידולים נוירוגניים וציסטות, ציסטות enterogenic, המפרצת של החלק היורד של חזה אבי העורקים נמצאים באחורית. בנוסף, חלק מהבטן הוא חדר לאזור המדיה האחורית בקצר של חור הטפירה של הסרעפת.
אבחנה דיפרנציאלית של כל אלה נגעים רבים מבוסס על ההיסטוריה של ההיסטוריה, את התוצאות של בדיקה קלינית, בדיקות מעבדה, כמובן, מחקר קרינה וביופסיות. אנו מציינים על מדגיש. בעזרת CT ו MRI, המנות אבי העורקים וכלי גדול אחרים מוכרים בקלות. אותן שיטות הליך אולטראסאונד לאפשר את מבנה החינוך בד ובכך לאבחן ציסטות מלא נוזלים, ו tortomas, כולל שומן או עצם אלמנטים. בחשוד בזביטר נבון או בלתי-אינטראגנאי, מומלץ להתחיל עם Scintigraphy עם 99m TC-Peretechnette או יוד רדיואקטיבי, אשר מצטבר בלוטת התריס. באשר ללימפדופתי, טבעו נקבע, בהתבסס על ההיסטוריה של ההיסטוריה ואת תוצאות של מחקר קליני ומעבדה. בלב Lymphadenopathy אצל מבוגרים, יש יותר מחלות כגון לימפומה (כולל לימפולואוזיס), sarcoidosis וגרורות סרטן, לעתים קרובות פחות - שחפת on conducleosis זיהומיות.
נכון לעכשיו, הביופסיות לנקב תחת אולטראסאונד מיקוד או נשלט על ידי CT או קרינת רנטגן נמצאים בשימוש נרחב להקים אבחנה סופית.
טיפול אינטנסיבי והתערבויות תחת שליטה בשיטות רדיאליות
כאמור לעיל, סונוגרפיה, רנטגן, CT ו MRI נמצאים בשימוש נרחב כמו הדרכה ושליטה תחת ביופסיה דייקן של תצורות ריאתיות ו media, כמו גם לנקז את המורסות ואת הדגש של pleura. במקרה של המופרלינג ודימום, עורק הסימפונות המתאים מבוצע. אמבוליזציה של כלי ריאתי משמש לטיפול בומים arteriovenous בריאות.
בקרת קרינה נחוצה בצנתור של כלי הדם, בפרט להקים את המיקום של המרכז קטטר ורידי והדרה של התפשטות extralluminal של הפתרון. ההקדמה של קטטר לתוך וריד תת-קרקעי הוא לפעמים מלווה בפיתוח של pneumothorax או hematoma mediastinal. סיבוכים אלה מוכרים במהלך רדיוגרפיה. כדי לזהות pneumothorax קטן, תצלום של הריאות מבוצע עם נשיפה עמוקה. עמדת הקטטר (בדיקה) נרשמת גם בעת מדידת הלחץ הוורידי המרכזי בעורק הריאתי.
סיבוכים ריאתי נצפים לאחר פעולות כירורגיות שונות. בהחייאה ובטיפול אינטנסיבי, רנטגן מובחנת בדרך כלל ארבעה תנאים פתולוגיים של הריאות: נפיחות, אטלקטסים, דלקת ריאות ושאיפה. הביטויים של בצקת interstitial דומים לתמונה של הקיפאון הוורידי בריאות, בצקת Alveolar גורמת "עמעום" מופרז בחיזוק, במיוחד בשדות הריאות, במיוחד באזורי צלייה ומחלקות נמוכות. חלקו של המניה או המגזר יכול להיות תוצאה של קריסה לאחר הניתוח, עיכוב סודות בעץ הסימפונות או בשאיפה. Discoidal או Lamellar Atelectases יש צורה של רצועות צרות חציית שדות ריאתי בעיקר באזורים נדיאפראגמאל. שאיפת תוכן הבטן מובילה להופעת הצללים המוקדים של גדלים שונים במחלקות הריאות התחתונות
לאחר פציעות ופעולות כבדות, הפרעת microcirculation מתרחשת הריאות עם תמונה של מה שנקרא תסמונת מצוקה נשימתית ("אור הלם"). החל מהתופעות של בצקת interstitial, זה קובע את החלקים העיקריים של בצקת Alveolar.
לאחר הסרת האור על רדיוגרפים, צינור ניקוז הוא מחויב, שוכב בחלל pleural ריק. חלל זה מלא בהדרגה בנוזל, hydropneomothox מזוהה ב רנטגן. כמו נוזלי מתמוסס, מעגנות pleural נוצרים פיברוטורקס נוצר.
במהלך היום הראשון לאחר ההשתלה של הריאה יש בצקת ריאתית. ב 2-3 ימים הבאים הוא נספג. העיכוב ב resorption של בצקת או גדל שלה נותן את הבסיס לחשוד דחייה אור חד. במקביל, חפצי pleural הוא גם נצפתה. סיבוך חמור הוא היצרות של אנסטומוזות של כלי הדם, אשר יכול להוביל נמק של הקיר שלה, ולכן, חולים רבים נדרשים לעשות התרחבות ו stining את העלילה הצרה. כמעט במחצית מהחולים לאחר השתלת הריאה, סיבוכים מדבקתם נצפים - ברונכיטיס, דלקת ריאות. הסימפטום האדיר של דחייה ריאה כרונית אפשרית הוא פיתוח של תוכן ברונצ'וליט, אשר מלווה על ידי Atelectasis, פיתוח של אתרי ברונכיאקטיס ו פיברוזיס. הוא נקבע באמצעות CT לאחר 3 חודשים לאחר ההשתלה.




